Артриты воспаление коленного сустава

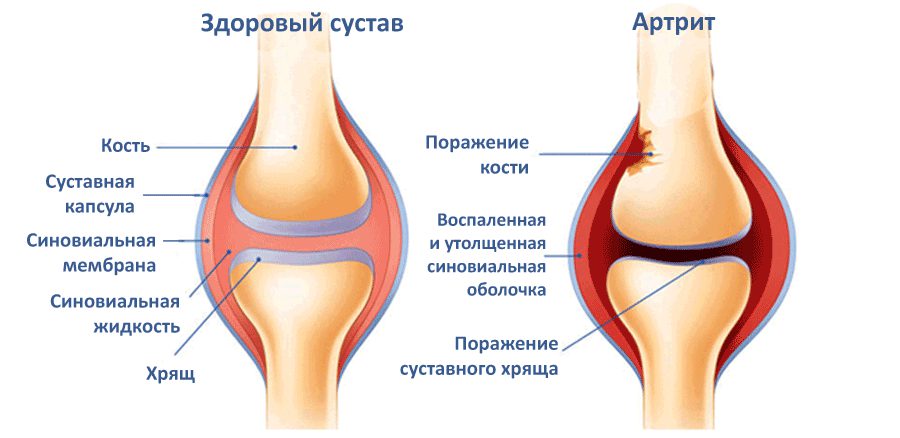
Артрит коленного сустава – это патология воспалительного характера. В появлении и прогрессировании заболевания участвуют факторы механического, биохимического, генетического значения. Важную роль играет процесс воспаления, локализованный внутри субхондральной кости, гиалинового хряща, синовиальной оболочки, мягких тканей. Заболевание требует тщательной диагностики, прохождения лечения у ортопеда.
Причины развития патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
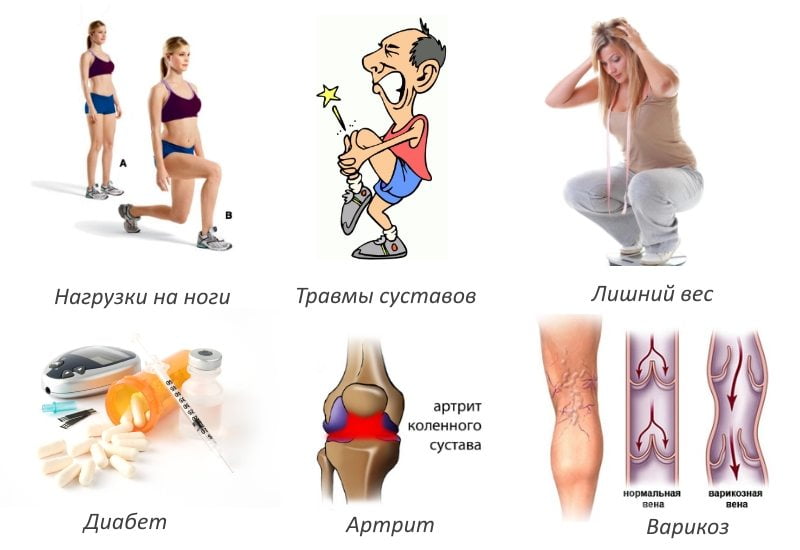
Факторы, под действием которых развивается воспаление сустава колена:
- Повышенная двигательная активность, перенесенные повреждения.
- Лишний вес (ожирение 1-2 степени). Воспалительные явления провоцирует повышенная минеральная плотность кости.
- Перенесенные или имеющиеся инфекции. Патогенная микрофлора проникает в колено с кровотоком или из-за повреждения его капсулы. Если поражение произошло из-за проникновения бактериальной среды, в 50% случаев путь заражения – лимфогенный.
- Венерические заболевания.
- К группе риска относятся пациенты эндокринологического отделения, принимающие заместительную гормональную терапию.
- Наличие системных заболеваний – ревматизма, мочекислого диатеза.
- Недостаточное употребление антиоксидантов, аскорбиновой кислоты, витамина D.
- С высокой долей вероятности воспалительный процесс возникает у людей, имеющих слабость квадрицепса, страдающих курением.
- В 15% клинических случаев воспаление коленного сустава происходит на фоне аллергических явлений, например, после укуса насекомых.
Имеет значение возрастная, половая принадлежность: патологией чаще страдают женщины, люди пожилого возраста.
Симптомы воспаления коленного сустава
Клинические проявления воспалительного процесса многообразны. Особенность заболевания в том, что длительное время оно может оставаться незамеченным для пациента. Тенденция к скрытому прогрессированию – основная причина столь позднего обращения 95% пациентов за медицинской помощью.
Симптомы воспаления коленного сустава:
- боль, которая не позволяет наступить на ногу, полноценно разогнуть ее;
- отек, в 40% случаев он сопровождается покраснением кожи;
- хруст, который хорошо прослушивается внутри колена при попытке согнуть ногу.
Перечисленные признаки могут дополняться другими явлениями в зависимости от возраста больного, его образа жизни, приемлемого для него объема ежедневной двигательной активности, наличия хронических заболеваний.
Особенности болевого синдрома
Болевой синдром – первый и самый интенсивный признак, побуждающий пациентов записаться к специалисту. Дискомфорт повышенной выраженности, сопровождающий любую двигательную активность, сохраняется до полного выздоровления. Заболевание не перестает напоминать о себе ноющими болями под коленом, и если лечение назначается некорректное, они тревожат даже в состоянии покоя.
Существуют такие особенности:
- боли предшествует ходьба, особенно спускание по лестнице;
- велика вероятность обострения приступа после продолжительного стояния;
- длительная физическая нагрузка, бег, интенсивные приседания и усиленные тренировки также сопутствуют возрастанию дискомфорта внутри колена;
- мучительное ощущение распространяется по передней и медиальной поверхности.
На 3-4 стадии патологии неприятные ощущения становятся настолько сильными, что пробуждают пациента ото сна. Причины выраженной боли вызваны распространением воспалительного процесса на кость, синовиальную оболочку, мягкие ткани. Чтобы эффективно снять воспаление коленного сустава, важно установить сопутствующие процессы: выявить периостит, субхондральные переломы, мышечные спазмы.
На фоне артрита колена иногда приходится купировать болевые приступы наркотическими анальгетиками. Обострения возникают из-за раздражения нервных окончаний остеофитами. Волокна характеризуются чувствительностью, и при систематическом воздействии на них приходится постоянно принимать сильнодействующие болеутоляющие таблетки. Но бывают и другие причины непрерывной боли внутри колена, возникающей на фоне воспалительного процесса.
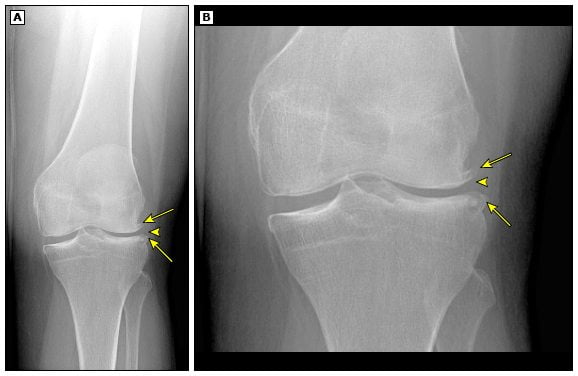
Рентгенологическое исследование позволит выявить повреждение тканей остеофитами, дегенеративные явления внутри периартикулярных тканей. МРТ колена – незаменимый вариант диагностики, позволяющий обнаружить нарушение циркуляции крови, поскольку это явление — не менее частая причина развития боли.
Диагностика
Только тщательное, полноценное обследование позволяет понять, из-за чего возникло воспаление коленного сустава. Что делать, и как пациенту обеспечить выздоровление, может установить только врач. Поэтому при длительном дискомфорте сгибателя ноги нужно обратиться к врачу и пройти обследование. Оно включает:
- Лабораторную диагностику. Уровень гемоглобина, концентрация лейкоцитов в периферической крови, СОЭ, содержание СРБ, как и остальные острофазовые показатели, могут соответствовать норме. Это отмечается в 85% всех выявленных случаев воспаления коленного сустава. В 15% случаев удалось установить незначительное повышение объема высокочувствительного СРБ. Чаще подобное была обнаружено у пожилых пациентов, людей преклонного возраста.
- Пункция сустава с последующим анализом синовиальной жидкости. Синовиальная жидкость не отображает наличие воспалительного процесса, она имеет вязкую консистенцию, стерильна, прозрачного цвета с незначительной мутностью. Цитоз не превышает 2000 мм3. Если актуально развитие синовита, умеренно повысится СОЭ, не исключено нарастание объема лейкоцитов поленуклеарного типа.
- Рентгенологическое исследование. Методика предполагает получение изображения гиалинового хряща, одновременно предоставляется информация обо всех суставных сегментах. При воспалении на ранней стадии на снимке будет визуализироваться слабое утолщение, разбухание хрящевой ткани. Также отображаются изменения внутри менисков. Когда патология достигает средней или тяжелой стадии развития, они истончены, суставной хрящ характеризуется обнажением субхондральной кости. Внутрисуставные структуры повреждены, присутствует синовит.
- УЗИ. Исследование ультразвуком позволяет выявить патологические изменения мягких тканей, определить толщину, строение хряща. Благодаря методике удается определить состояние синовиальной оболочки, свободную жидкость внутри колена. Воздействие ультразвуковыми волнами определяет костные разрастания.
- МРТ. Томография – эффективный способ визуализации действительной клинической картины. Чтобы понимать, как лечить воспаление коленного сустава, врач ориентируется на данные полученного исследования. Информативность МРТ неоспорима. Процедура позволяет установить, целы ли связки, нет ли патологий и выраженного воспаления внутри сухожилий, насколько выражен отек костного мозга (это главный признак проявления остита). МРТ даже имеет преимущества по сравнению с УЗИ, поскольку способ диагностики отличается большей чувствительностью в плане выявления остеохондральных изменений. Ультрасонография несколько слабее устанавливает дегенерацию, повреждения.
В зависимости от предположений врача указанные методы диагностики могут дополняться другими вариантами, что направлено на всестороннее изучение состояния пациента.
Лечение воспаления коленного сустава
Терапевтический подход предполагает реализацию методов фармакологического, нефармакологического, реабилитационного значения. Лечение воспаления суставов колена направлено на полное восстановление пораженного сгибателя конечности, что позволяет модифицировать патологию.
Иммобилизация сустава
Цель лечения – не только восстановить физиологическую функцию сустава, но и предупредить развития повторного воспаления. Для решения этой задачи врач начинает терапию с разгрузки ноги.
Лишний вес представляет собой повышенную нагрузку на структуру коленного сустава. Воспаление не удастся купировать даже дорогими препаратами, если масса тела пациента останется прежней. Поэтому доктор рекомендует похудение – это значительный шаг на пути к выздоровлению и профилактике рецидива патологии.
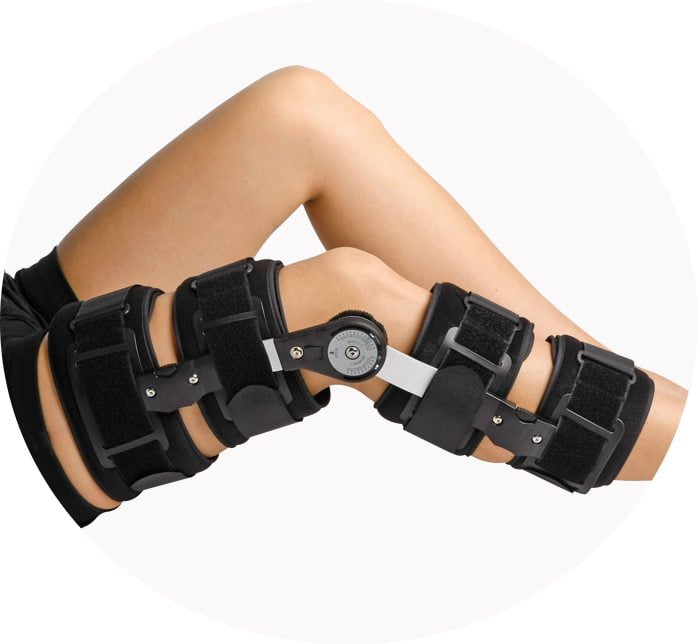
Механически колено разгружают посредством специальных приспособлений ортопедического значения. Чаще всего ортопеды рекомендуют использование наколенников, если подтверждена варусная или вальгусная деформация коленного сустава. В 85% применяют полужесткие, в 15% – жесткие ортезы, клиновидные стельки.
Назначают стельки, корректирующие продольное и поперечное плоскостопие; широко применяют пронаторы стопы; также рекомендуют эксплуатацию шарнирных бандажей на колено. В зависимости от стадии заболевания и целесообразности не исключено, что пациент будет ходить с помощью опоры.
Медикаментозная терапия
Медикаментозная терапия предполагает симптоматическую и патогенетическую направленность. Исходя из стадии воспалительного процесса и степени давности патологии, врач определяет, чем лечить воспаление коленного сустава.
Проявления заболевания купируют медикаментами в порядке их наибольшего проявления:
- Для сокращения степени выраженности боли применяют простые и опиоидные анальгетики (Парацетамол, Трамал).
- Врач прописывает введение противовоспалительных средств нестероидной группы. Это необходимо для ограничения воспалительного процесса, профилактики его распространения на близлежащие ткани.
- Назначают антидепрессанты пациентам, которые вынуждены испытывать изнурительные боли.
- Проводят гормональную терапию. Чтобы сократить степень интенсивности болевого синдрома, вводят топические глюкокортикоиды. Они обладают пролонгированным терапевтическим действием. Непременное показание для назначения гормонов этого вида – наличие вторичного артрита.
- Дополнительно назначают препараты гиалуроновой кислоты – для поддержания необходимого уровня влажности внутри пораженного сустава.
Также назначаются хондропротекторы — естественные компоненты межклеточного вещества хряща. Основными представителями этой группы препаратов являются глюкозамина сульфат и хондроитина сульфат. Относительно преимущества одного препарата над другим в ортопедии существует немало дискуссий. Они послужили основанием для проведения сравнительных анализов особенностей действия каждого из лечебных средств.
Сравнительная таблица характеристик препаратов(в исследовании приняли участие 20 человек)
| Критерий оценки | Глюкозамина сульфат | Хондроитина сульфат |
| Скорость наступления терапевтического эффекта | 2-4 недели в 80% случаев; 30-35 дней – в 18% случаев, в 2% эффект наступил только спустя 50 дней активного лечения | 2-4 недели в 95% случаев, в 5% выздоровление наступило спустя 35 дней активного лечения, дополненного гормонотерапией |
| Влияние на гиалиновый хрящ и окружающие ткани | Положительное воздействие в 100% случаев | Положительное влияние в 98% случаев, в 2% — положительное отсроченное |
| Вероятность развития прямых осложнений | Отсутствует | Минимальна. Несмотря на то что у 1 из 20 пациентов возникло расстройство деятельности пищеварительного тракта, взаимосвязь патологического явления с применением лекарственного средства не установлена |
По результатам проведенного исследования было доказано, что применение каждого из рассмотренных препаратов оправданно и способствует выздоровлению. Терапия без использования этих средств – неполноценна.
Лечебная физкультура и физиотерапия
Лечебная гимнастика направлена на значительное сокращение дискомфортных проявлений внутри сустава. Благодаря методике удается успешно:
- уменьшить болевые ощущения;
- увеличить объем подвижности в колене;
- укрепить мышечный аппарат;
- стабилизировать пораженный разгибатель.
Лечебная гимнастика предполагает поочередное выполнение статических и динамических упражнений. Достичь выздоровления и восстановить проблемный отдел ноги можно только при условии регулярного выполнения действий. Их нужно осуществлять только в присутствии врача, под его контролем. Если заболевание находится на начальной стадии развития, допустимо проводить лечебную гимнастику в домашних условиях. Но даже в этом случае объем, очередность, кратность повторов также должен установить специалист.
Пациент при этом находится в положении стоя или сидя, что позволяет максимально сократить нагрузку на проблемный сустав. Второе условие, которое важно соблюдать для достижения выздоровления – выполнять упражнения обязательно часто, отводить для этого несколько минут ежедневно.
К числу эффективных физиотерапевтических методов относятся:
- электрофорез. Лечебное вещество проникает непосредственно в проблемную часть ноги;
- УВЧ. Делает лечение воспаления коленного сустава действенным. Позволяет расслабить пораженный участок, снять боль, напряжение;
- магнитотерапия. Улучшает приток крови к пораженному участку, стабилизирует обменные процессы, обезболивает.
Перечисленные методики, несмотря на явные преимущества, имеют противопоказания к проведению. К ним относятся: наличие имплантированного кардиостимулятора, подтвержденные нарушения сердечного ритма, беременность, период лактации.
Хирургическое лечение
Оперативное лечение воспаления коленных суставов проводится только в крайних случаях – это не приоритетный метод из-за высоких рисков осложнений. Показания к проведению хирургического метода: формирование спаек внутри синовиальной сумки колена, развитие остеомиелита, нагноение.
Операция выполняется в несколько этапов, предполагает довольно долгий восстановительный период.
Заключение
Люди, которые своевременно реагируют на полученную травму, применяют иммобилизующую лангетку или повязку, наносят противовоспалительные обезболивающие гели, даже в течение всей жизни могут не знать, как называется воспаление коленного сустава.
Когда ввиду профессиональной деятельности приходится помногу нагружать себя физически, нужно правильно оценивать свои силы, принимать все меры для полноценного восстановления. Если своевременно не вылечить воспаление коленного сустава, патология будет напоминать о себе ежедневно. Профилактика артрита колена более целесообразна, чем последующее длительное лечение этой патологии, которая нередко приводит к инвалидности.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
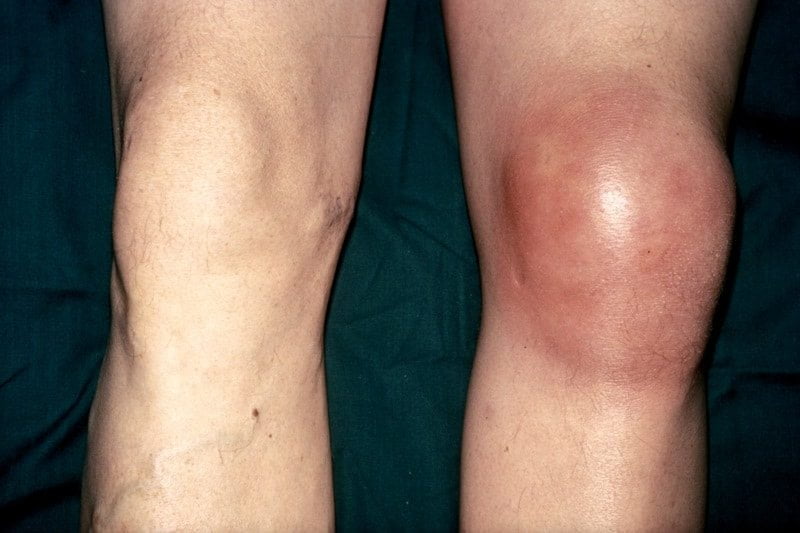
Внешний признак.
Артрит коленного сустава — воспалительная патология, поражающая синовиальные сумки, хрящевые ткани, связочно-сухожильный аппарат. Клинически он проявляется болями различной интенсивности, усиливающимися во время ходьбы, ограничением объема движений в сочленении, отеком тканей, гиперемией. Выраженность симптоматики зависит от вида артрита, стадии и характера его течения, степени поражения соединительнотканных, костных, хрящевых структур.

Внутреннее состояние.
Лечение обычно консервативное. Используются местные и системные препараты различных клинико-фармакологических групп, проводятся физиотерапевтические и массажные процедуры, аппликации с озокеритом, парафином, бишофитом. Для устранения тугоподвижности и профилактики прогрессирования патологии пациентам рекомендованы лечебная физкультура, гимнастика, плавание, йога.
Характерные особенности воспалительной патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
Воспаление коленного сустава могут спровоцировать различные внешние и внутренние негативные факторы. Это не только оказывает влияние на течение и прогноз патологии, но и на ее клинические проявления. Причинами развития артрита коленного сустава становятся:
- нарушения функционирования иммунной системы;
- генетическая предрасположенность;
- банальное переохлаждение;
- урогенитальные, кишечные, респираторные инфекции;
- системные воспалительные и дегенеративные патологии.
Первые симптомы не отличаются специфичностью, возникают постепенно, часто расцениваются как переутомление после тяжелого рабочего дня. Человек не обращается за медицинской помощью, что приводит к усугублению ситуации. Воспалительный процесс распространяется, снижая функциональную активность сустава. При прогрессировании заболевания ткани синовиальной оболочки замещаются грубыми фиброзными структурами, что приводит к развитию контрактуры, возникновению частых подвывихов. На конечной стадии артрита возможно полное сращение суставной щели, что становится причиной анкилоза, или полного обездвиживания колена.
Клиническая картина
Ведущий признак любой формы артрита — артралгия, или суставная боль. Она устойчивая, волнообразная, усиливающаяся в ночное и предутреннее время. Дискомфортные ощущения могут существенно разниться своей интенсивностью:
- для острого артрита характерны пронизывающие боли, иррадиирущие в нижнюю часть спины, бедра, голени, лодыжки;
- при хронической форме патологии возникают тупые, ноющие, давящие, «грызущие» боли, сочетающиеся с постоянной скованностью движений.
Ограничение подвижности сопровождается ощущением скованности, повышением местной температуры, отечностью. Любое нажатие на колено болезненно, особенно в области расположение суставной щели. При отсутствии врачебного вмешательства сустав начинает деформироваться, видоизменяются кожные покровы, на поверхности костных тканей формируются разрастания неопухолевого типа.
Ревматоидный
Для этой формы патологии характерно двустороннее, симметричное вовлечение сочленений в воспалительный процесс. Ревматоидный артрит коленного сустава на ранней стадии начинает проявляться усталостью, астенией, повышенной потливостью, субфебрилитетом, утренней скованностью движений. Патология дебютирует обычно при резкой смене погоды, чрезмерной физической нагрузке, наступлении пубертатного периода, после родов или во время естественной менопаузы. В полости сустава накапливается экссудат, провоцируя увеличение размеров колена. Также наблюдаются следующие признаки ревматоидного заболевания:
- резкая пальпаторная болезненность;
- двигательные ограничения;
- локальная гиперемия и гипертермия кожных покровов.
Суставные симптомы сочетаются с внесуставными признаками. Нарушается функционирование желудочно-кишечного-тракта, органов дыхания, нервной и мочевыделительной систем.
Инфекционный
Инфекционная патология всегда проявляется остро, выраженной симптоматикой, особенно при скоплении гнойного экссудата. Колено увеличивается в размере, краснеет, становится горячим. Боли возникают не только во время ходьбы, но и в состоянии покоя. В ночное время они «дергающие», пронизывающие, давящие. В клинической картине неспецифического инфекционного артрита присутствуют и такие признаки:
- при нажатии на сустав ощущается болезненность;
- площадь воспалительного отека постепенно увеличивается;
- изменяются контуры коленного сустава.
Чтобы снизить выраженность болей, человек принимает вынужденное положение, изменяется его походка и осанка. Спустя некоторое время он утрачивает способность полноценно опереться на стопу. Гонококковый специфический артрит отличается от других форм вовлечением в патологический процесс кожных покровов. На них формируются множественные высыпания — петехии, папулы, пустулы, геморрагические везикулы.
Инфекционный артрит коленного сустава практически всегда сопровождается симптомами общей интоксикации организма: мышечными болями, лихорадочным состоянием, ознобом, неврологическими нарушениями. У детей возникают диспепсические расстройства: тошнота, рвота, отсутствие аппетита.
Реактивный
Диагностировать реактивный артрит ревматологам и ортопедам помогает присутствие в клинической картине так называемой классической триады специфических признаков. Спустя пару недель после инфицирования появляются симптомы уретрита — учащаются позывы к опорожнению мочевого пузыря, при мочеиспускании ощущаются рези и жжение. Вскоре к ним присоединяются клинические проявления конъюнктивита: покраснение слизистых оболочек глаз, слезотечение. И только затем манифестирует артрит болями в коленных суставах, отечностью, повышением местной температуры, покраснением кожи. Признаки патологии сохраняются на протяжении нескольких месяцев, а затем их интенсивность постепенно снижается. Типичная форма реактивного заболевания — болезнь Рейтера.
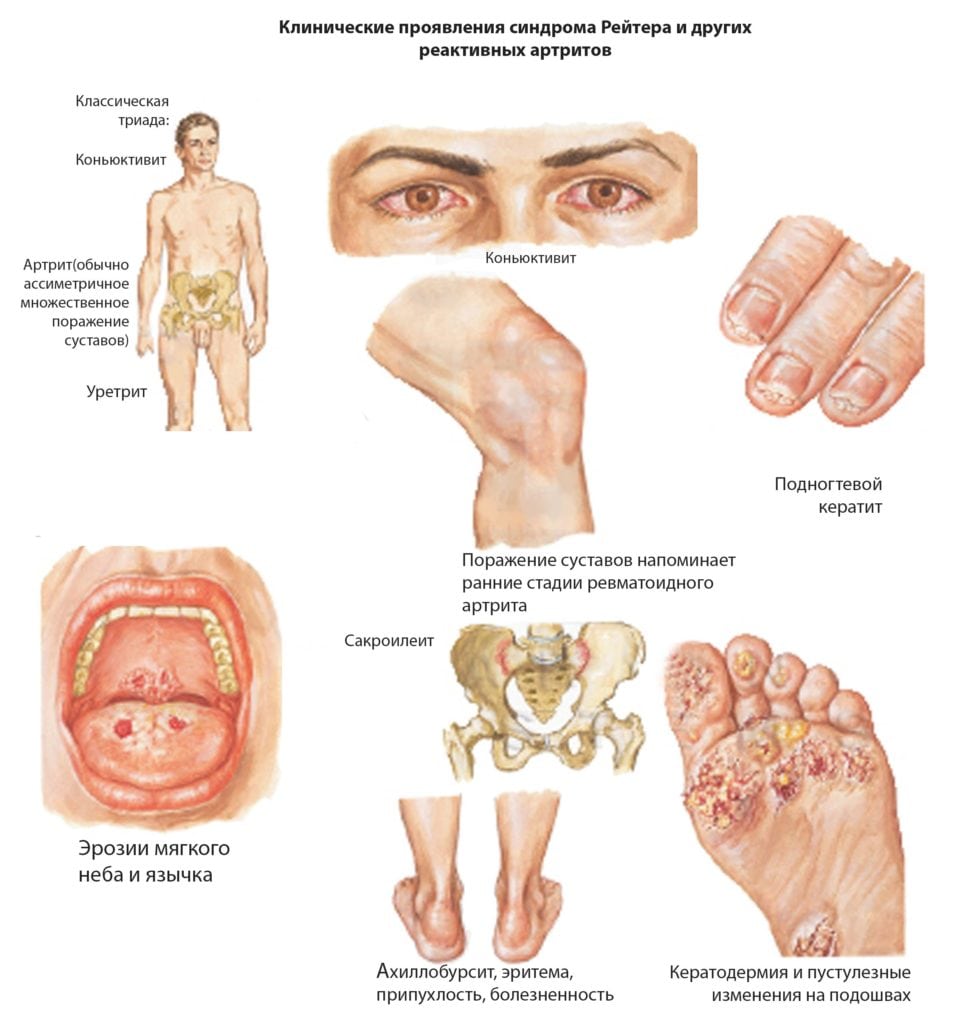
Патология не проходит бесследно. Если человек пренебрегает медицинской помощью, то происходит деформирование суставов, возникает частичный или полный анкилоз. В некоторых случаях отсутствие лечения увеита (воспаления различных частей сосудистой оболочки глаза) приводит к развитию катаракты.
Гонартроз
Артрозо-артрит коленного сустава протекает бессимптомно на начальной стадии развития. Человека беспокоят лишь незначительные дискомфортные ощущения, списываемые на обычную усталость. Поэтому в подавляющем большинстве случаев гонартроз коленного сустава диагностируется на 2-3 стадии, когда деструктивно-дегенеративные изменения затронули значительную часть хрящевых тканей. Пациенты жалуются врачу на утреннюю припухлость колена и скованность движений, исчезающую в течение часа. Для гонартроза характерны следующие клинические проявления:
- боль в коленном суставе;
- хруст, щелчки, потрескивание во время ходьбы;
- спазмы околосуставных мышц;
- усиление болей при подъеме или спуске по лестнице;
- видимая деформация сустава.

Прогрессирующим течением отличается посттравматический артрит. Постепенно ослабевают мышцы, стабилизирующие коленный сустав, нередко развивается контрактура, существенно ограничивающая движения. Начинают формироваться костные остеофиты, сдавливающие кровеносные сосуды и чувствительные нервные окончания.
Тактика лечения
При выборе терапевтических методов врач учитывает вид артрита, его стадию, выраженность клинических проявлений. Лечение направлено на устранение всех симптомов, достижение устойчивой ремиссии или полного выздоровления пациента. Если артрит не самостоятельное заболевание, а осложнение какой-либо основной патологии, то одновременно проводится ее терапия.
Фармакологические препараты
Для лечения каждой формы артрита коленного сустава используются препараты определенных клинико-фармакологических групп. Ревматоидная патология требует курсового приема биологических и базисных средств. В терапии реактивного и инфекционного артритов применяются антибиотики (пенициллины, цефалоспорины, макролиды, тетрациклины), противовирусные или антимикотические препараты, иммуномодуляторы. Для устранения сильных, острых болей пациентам назначаются глюкокортикостероиды:
- Дексаметазон;
- Дипроспан;
- Триамцинолон;
- Флостерон;
- Гидрокортизон.
Они комбинируются с анестетиками (Лидокаин, Новокаин) и используются для медикаментозных блокад. Показаны уколы в суставную полость для купирования воспаления и снижения выраженности болевого синдрома. Внутрисуставные инъекции надолго улучшают самочувствие пациента, но широкий перечень противопоказаний гормональных средств ограничивает спектр их применения.
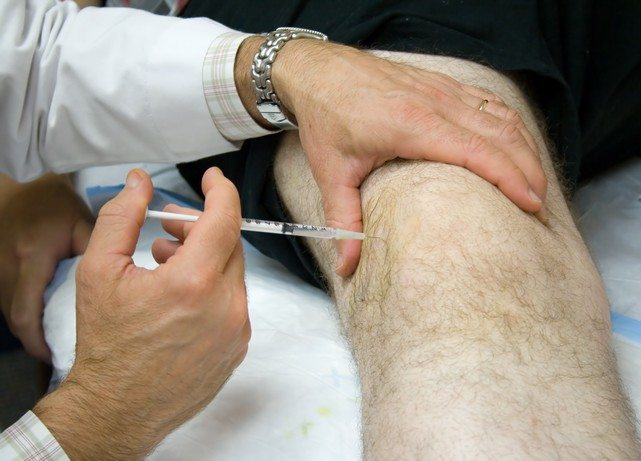
Поэтому препаратами первого выбора становятся нестероидные противовоспалительные средства (НПВС). В терапевтические схемы включаются препараты с активными ингредиентами нимесулидом, ибупрофеном, диклофенаком, кетопрофеном, мелоксикамом. Если НПВС предназначены для длительного приема, то одновременно пациент должен принимать ингибиторы протонного насоса (Омепразол, Пантопразол, Рабепразол), снижающие продуцирование желудочного сока. Иначе помимо артрита придется лечить эрозивный гастрит или язвенное поражение ЖКТ.
| Средства для локального нанесения на коленный сустав при артрите | Наименования фармакологических препаратов и биологически активных добавок | Режим дозирования | Терапевтическое действие |
| Нестероидные противовоспалительные средства | Финалгель, Артрозилен, Кетопрофен, Нурофен, Найз, Фастум, Вольтарен, | От 1 до 3 раз в сутки. Длительность терапевтического курса — 10-14 дней | Оказывают противовоспалительное, обезболивающее, антиэкссудативное действие. Устраняют скованность движений |
| Мази, гели, кремы с согревающим эффектом | Випросал, Капсикам, Апизартрон, Финалгон, Наятокс, Скипидарная мазь, Артро-актив из красной линейки | От 1 до 3 раз в сутки после купирования воспаления. Продолжительность лечения — 2-3 недели | Улучшают кровообращение в коленном суставе, восполняют запасы питательных и биологически активных веществ. Повышают объем движений, снижают выраженность болевого синдрома |
| Хондропротекторы | Терафлекс, Хондроксид, Хондроитин-Акос, Артро-Актив из синей линейки, Акулий жир с глюкозамином и хондроитином | От 2 до 3 раз в сутки. Средства предназначены для длительного применения | Стимулируют восстановление хрящей и соединительнотканных структур. Обладают обезболивающим, противоотечным, противовоспалительным действием |
Немедикаментозная терапия
При сильных болях, усиливающихся при ходьбе, пациентам рекомендовано ношение ортезов, бандажей с пластиковыми или металлическими вставками. По мере улучшения самочувствия их заменяют эластичными повязками, незначительно ограничивающими движения. Больным показан щадящий режим на протяжении всего лечения. Он должны избегать чрезмерных нагрузок на коленный сустав до полного восстановления пораженных воспалением тканей.
Правильное питание при артрите способствует выведению из полости сочленения шлаков, токсинов, продуктов распада. Ежедневно необходимо выпивать не менее 2 л жидкости для стимуляции регенерационных и метаболических процессов. В терапевтические схемы обязательно включаются 5-10 сеансов физиотерапевтических процедур:
- УВЧ-терапия;
- лазеротерапия;
- магнитотерапия;
- электрофорез;
- фонофорез.
При отсутствии противопоказаний проводится гирудотерапия, или лечение медицинскими пиявками. Для улучшения кровообращения, наращивания мышечного корсета, стабилизирующего коленный сустав, пациентам рекомендован классический массаж и ежедневные занятия лечебной физкультурой.

Совет! Нельзя злоупотреблять солёной пищей и острыми приправами.
Эффективность терапии во многом зависит от своевременного обращения больного за медицинской помощью. Почти все виды артрита хорошо поддаются лечению на начальных стадиях, до развития часто необратимых осложнений.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
