Аутоиммунное воспаление мягких тканей

Что такое аутоиммунный миозит?
Аутоиммунный миозит — это группа аутоиммунных ревматических заболеваний, которые вызывают воспаление и слабость мышц (полимиозит) или кожи и мышц (дерматомиозит).
Эти заболевания приводят к воспалению мышц (миозит), мышечной слабости, обусловливающей потерю трудоспособности, и иногда болезненности. Слабость обычно наблюдается в плечах и бедрах, но также может поражать симметричные мышцы тела.
Причины аутоиммунного миозита
Аутоиммунный миозит обычно развивается у взрослых в возрасте от 40 до 60 лет, либо у детей в возрасте от 5 до 15 лет.
Вероятность его развития у женщин в два раза выше, чем у мужчин. У взрослых заболевание может возникать независимо либо в комплексе болезней соединительной ткани, например, при смешанном заболевании соединительной ткани, системной красной волчанке или системном склерозе.
Причина аутоиммунного миозита не установлена. В развитии заболевания могут принимать участие вирусы или аутоиммунные реакции. Онкологические заболевания также могут вызывать это расстройство. Не исключено, что иммунный ответ, направленный против злокачественной опухоли, может также быть направлен на компоненты мышечной ткани. Эта болезнь может быть наследственной.
Различают четыре типа аутоиммунного миозита:
- Полимиозит.
- Дерматомиозит.
- Некротизирующие иммуноопосредованные миопатии.
- Миозит с включениями.
Дерматомиозит обычно вызывает изменения кожи, которых не бывает при полимиозите, что помогает в дифференциальной диагностике обоих заболеваний. Образцы ткани мышц, полученные при биопсии, также выглядят по-разному под микроскопом.
Некротизирующие иммуноопосредованные миопатии — это заболевания, при которых происходит гибель мышечных клеток (миоцитов), но не поражаются другие ткани, кроме мышечной.
Миозит с включениями представляет собой отдельное заболевание, симптомы которого похожи на симптомы хронического полимиозита неизвестной этиологии. Однако это заболевание развивается у пожилых лиц, часто поражает другие мышцы (например, мышцы кистей и стоп), имеет более длительное течение, плохо отвечает на лечение, а мышцы имеют другой вид под микроскопом.
Симптомы и признаки
Симптомы аутоиммунного миозита аналогичны у людей всех возрастов, однако оказалось, что воспаление мышц у детей часто развивается более внезапно, чем у взрослых. Симптомы, которые могут начаться во время инфекции или непосредственно после нее, включают:
- симметричную мышечную слабость (особенно в верхней части рук, бедер и голеней);
- боль в суставах (хотя чаще наблюдается незначительная мышечная боль);
- затруднения при глотании;
- жар;
- утомляемость и снижение массы тела.
Также может возникать феномен Рейно, для которого характерно внезапное побледнение пальцев и ощущение покалывания в них, либо онемение в ответ на воздействие холода или эмоциональное расстройство.
Мышечная слабость может развиваться медленно или внезапно, с постепенным усугублением в течение недель или месяцев. В связи с тем, что поражение в первую очередь затрагивает мышцы вблизи центра тела, возможны серьезные трудности с такими движениями, как поднятие руки выше уровня плеч, движение вверх по ступенькам и подъем с кресла или сиденья унитаза. При поражении мышц шеи может стать невозможным даже подъем головы с подушки. Лицам со слабостью плечевых или бедренных мышц может потребоваться использование инвалидного кресла или постоянный постельный режим. Повреждение мышц верхней части пищевода может приводить к трудностям с глотанием и регургитации пищи. При этом поражения мышц кистей, стоп и лица обычно не происходит.
Боль и воспаление в суставах присутствует приблизительно у 30 % больных. Боль и отек преимущественно незначительны.
Внутренние органы обычно не затрагиваются, кроме горла и пищевода. Однако не исключено поражение легких и сердца, приводящее к нарушениям сердечного ритма (аритмии), одышке и кашлю. Симптомы повреждения желудочно-кишечного тракта, которые могут наблюдаться у детей, но обычно отсутствуют у взрослых, вызваны воспалением кровеносных сосудов (васкулитом). Такие симптомы могут включать кровавую рвоту, черный, дегтеобразный стул и сильную боль в животе, в ряде случаев с образованием отверстия (перфорации) во внутренней оболочке кишечника.
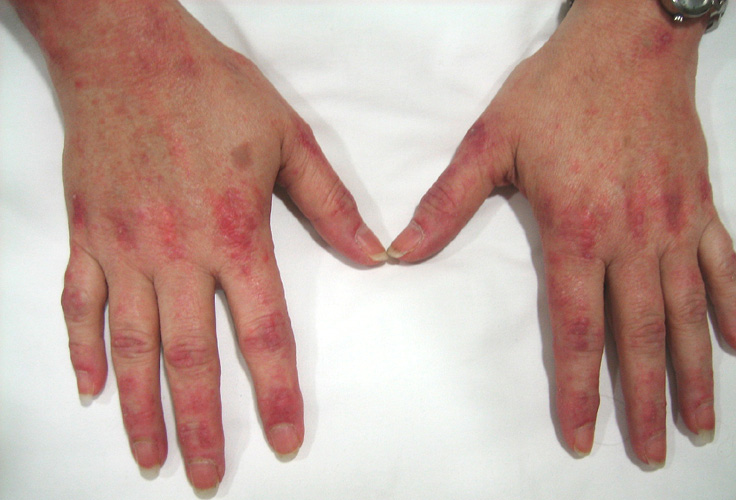
У лиц с дерматомиозитом возникают кожные изменения. Как правило, одновременно с мышечной слабостью и другими симптомами появляется сыпь. Темная или лиловая сыпь появляется на коже лица, с красноватой лиловой отечностью вокруг глаз (симптом «фиолетовых очков»). Сыпь может быть выпуклой и шелушащейся и наблюдаться почти на любом участке кожи, но чаще всего встречается на костяшках пальцев, локтях, коленях, на наружной стороне верхней части бедер и частично на кистях рук и стоп. Возможно покраснение и уплотнение кожи вокруг ногтей.
Когда сыпь сходит, на коже может возникать буроватая пигментация, рубцевание, сморщивание или депигментированные бледные пятна. Сыпь на коже волосистой части головы может напоминать псориаз и сильно зудеть. Также наблюдается чувствительность к солнечному свету и язвы на коже. Под кожей или в мышечной ткани, особенно у детей, могут возникать бугорки вследствие отложения кальция. Приподнятые красноватые бугорки могут появляться в области пястно-фаланговых суставов (так называемые папулы Готтрона), а иногда и в области межфаланговых суставов.
Иногда эти характерные кожные изменения наблюдаются при отсутствии мышечной слабости и воспаления. В этом случае заболевание называется амиопатическим дерматомиозитом.
Диагностика
Для диагностики аутоиммунного миозита используются следующие критерии:
- мышечная слабость в плечах или бедрах и голенях;
- иногда характерная сыпь;
- повышенные уровни в крови определенных ферментов мышечной ткани (особенно креатинкиназы), что указывает на повреждение мышц;
- патологические изменения электрической активности мышц по результатам электромиографии или изменения во внешнем виде мышц на снимках, полученных с помощью магнитно-резонансной томографии (МРТ);
- характерные изменения в мышечной ткани, обнаруженные при биопсии и наблюдаемые под микроскопом (наиболее достоверное подтверждение).
Биопсия мышц назначается часто и является самым надежным способом диагностики аутоиммунного миозита, особенно в сомнительных случаях. Другие лабораторные обследования не могут однозначно идентифицировать аутоиммунный миозит, но могут помочь исключить другие нарушения, обнаружить риск осложнений и определить степень тяжести заболевания.
Анализы крови проводятся для измерения уровней антинуклеарных антител (АНА) и других антител, которые присутствуют у большинства лиц с аутоиммунным миозитом. Хотя результаты анализов крови могут помочь диагностировать аутоиммунный миозит, сами по себе они не могут служить подтверждением диагноза аутоиммунного миозита, поскольку обнаруженные с их помощью аномалии иногда присутствуют у здоровых людей или у лиц с другими заболеваниями. Диагноз аутоиммунного миозита устанавливается на основании всей собранной врачом информации, включая симптомы, результаты физикального обследования и результаты всех обследований.
МРТ также может помочь выбрать участок для биопсии. Чтобы исключить другие заболевания мышц, отбирают образцы мышечной ткани для выполнения специфических исследований.
Врачи часто назначают скрининг на онкологические заболевания среди людей в возрасте 40 лет и старше, страдающих дерматомиозитом, или среди людей в возрасте 60 лет и старше, страдающих полимиозитом, поскольку у таких больных возможно наличие скрытых злокачественных опухолей.
Лечение аутоиммунного миозита

Часто на состоянии больных благоприятно сказывается умеренное ограничение физической деятельности в периоды наиболее сильных проявлений воспаления мышц.
Как правило, назначается преднизон (кортикостероидный препарат) для приема внутрь в высоких дозах. Этот препарат приводит к медленному повышению силы мышц, снимает боль и отек, обеспечивая контроль заболевания. Лицам с тяжелым заболеванием с затруднениями при глотании или слабостью дыхательных мышц назначают внутривенные кортикостероиды, такие как метилпреднизолон. Многие взрослые больные вынуждены продолжать прием преднизона в низких дозах либо альтернативного лекарственного препарата в течение многих лет или даже неопределенного срока, для профилактики рецидива.
С целью контроля ответа заболевания на лечение кортикостероидами врачи периодически назначают анализ крови для определения уровней мышечных ферментов. Уровни обычно снижаются до нормальных или почти нормальных, а мышечная сила возвращается через 6-12 недель. МРТ также может выявить участки воспаления, что дает врачу возможность определить ответ заболевания на назначенное лечение. Как только уровни ферментов вернутся к норме, дозу преднизона можно постепенно снижать. При повышении уровней мышечных ферментов доза увеличивается.
Хотя при лечении больных с аутоиммунным миозитом кортикостероиды обычно назначаются в первую очередь, эти препараты вызывают побочные эффекты (например, высокий уровень сахара в крови, перепады настроения, катаракта, риск переломов и глаукомы), особенно при назначении в высоких дозах и на длительный срок. Поэтому для уменьшения срока использования кортикостероидов и минимизации побочных эффектов в дополнение к преднизону можно назначать иммунодепрессанты (такие как метотрексат, такролимус, азатиоприн, микофенолата мофетил, ритуксимаб или циклоспорин). В качестве еще одного метода лечения может назначаться иммуноглобулин (вещество, содержащее различные антитела в больших количествах) для введения в вену (внутривенно). Некоторые больные получают комбинацию кортикостероидов, иммунодепрессантов и иммуноглобулина.
Если мышечная слабость обусловлена злокачественной опухолью, ответ на лечение преднизоном, как правило, незначителен. Однако тяжесть такого состояния обычно облегчается, если есть возможность эффективного лечения злокачественной опухоли.
У больных, получающих кортикостероиды, возрастает опасность переломов вследствие остеопороза. Для предотвращения остеопороза таким больным назначают препараты, используемые для лечения остеопороза, например, бисфосфонаты, пищевые добавки витамина D и кальция. Больным, получающим иммунодепрессанты, также назначают препараты для профилактики инфекций, вызванных такими грибами, как Pneumocystis jirovecii.
Больные аутоиммунным миозитом входят в группу повышенного риска развития атеросклероза и находятся под тщательным наблюдением врача.
Прогноз
До 50% больных (особенно детей), получивших лечение в течение 5 лет после установления диагноза, часто достигают длительного периода бессимптомного течения (ремиссия), а некоторые могут даже полностью выздороветь. Однако в любое время возможен возврат (рецидив) заболевания. После постановки диагноза продолжительность жизни приблизительно 75 % пациентов составляет минимум 5 лет. Этот показатель еще выше среди больных детского возраста.
У взрослых больных повышается риск смерти вследствие тяжелой и прогрессирующей мышечной слабости, затруднений при глотании, недостаточного питания, вдыхания пищи с последующим развитием пневмонии (аспирационная пневмония) или дыхательной недостаточности, которая часто развивается одновременно с пневмонией.
У детей, имеющих ювенильную форму дерматомиозита, может развиться тяжелое воспаление кровеносных сосудов (васкулит), кровоснабжающих кишечник, которое при отсутствии лечения в конечном итоге может привести к перфорации кишечника.
Течение полимиозита характеризуется большей тяжестью и резистентностью к лечению среди больных с поражениями сердца и легких. Полимиозит и, особенно, дерматомиозит, связаны с повышением риска развития онкологических заболеваний. У больных злокачественными заболеваниями основной причиной смертности является опухоль, а не аутоиммунный миозит.
Причины развития аутоиммунных заболеваний
Причинами развития аутоиммунных заболеваний становятся:
- Инфицирование микроорганизмом, антигенные детерминанты (эпитопы) важнейших белков которого напоминают антигенные детерминанты нормальных тканей организма хозяина. По такому механизму развивается аутоиммунный гломерулонефрит после стрептококковой инфекции или аутоиммунные реактивные артриты после гонореи.
- Деструкция или некроз тканей или изменение их антигенной структуры, так что измененная ткань становится иммуногенной для организма хозяина. По такому механизму развивается аутоиммунный хронический активный гепатит после перенесенного гепатита В.
- Нарушение целостности тканевых (гистогематических) барьеров, в норме отделяющих некоторые органы и ткани от крови и соответственно от иммунной агрессии лимфоцитов хозяина. При этом, поскольку в норме антигены этих тканей в кровь вообще не попадают, тимус не производит уничтожения аутоагрессивных лимфоцитов против этих тканей. По такому механизму развивается аутоиммунный тиреоидит.
- Гипериммунное состояние (патологически усиленный иммунитет) или иммунологический дисбаланс с нарушением «селекторной», подавляющей аутоиммунитет, функции тимуса или снижением активности Т-супрессорной субпопуляции клеток.
Механизм развития многих аутоиммунных заболеваний (системной склеродермии, узелкового периартериита, приобретенной гемолитической анемии и др.) не выяснен. Большинство их развивается по типу аллергических реакций замедленного типа с участием иммунных лимфоцитов. При аутоиммунных поражениях крови первостепенное значение имеют циркулирующие в крови антитела.
В качестве аутоантигенов могут вступать белки, нуклеиновые кислоты, фосфолипиды, сахара, сами иммуноглобулины (ревматоидный фактор — это аутоантитела к IgG). Находящиеся в крови в норме в небольшом количестве естественные аутоантитела, обычно IgM-класса, не вызывают патологических процессов, а стимулируют регенерацию тканей.
Аутоиммунные заболевания можно разделить на:
- Органоспецифические (с поражением щитовидной железы, надпочечников, желудка, поджелудочной железы — тиреоидит Хасимото (Хашимото), первичная микседема, тиреотоксикоз, пернициозная анемия, болезнь Аддисона, сахарный диабет I типа и др.).
- Органонеспецифические (с поражением кожи, почек, суставов, мышц — дерматомиозит, системная красная волчанка, склеродермия, ревматоидный артрит и др.).
Обнаружение в сыворотке крови различных аутоантител имеет порой решающее диагностическое значение для подтверждения того или иного заболевания, тесно связано с активностью болезни или может определять прогноз. Применяемые лабораторные тесты являются важным инструментом при выборе метода лечения и мониторинга эффективности проводимой терапии.
Прогностическое значение имеет изменение уровня аутоантител как в сторону повышения титров, так и их снижения. Большинство аутоантител не являются специфичными для какого-либо заболевания, они обнаруживаются в различных комбинациях.

Ревматические заболевания
К ревматическим заболеваниям соединительной ткани относят:
- системную красную волчанку (СКВ)
- системную склеродермию
- синдром Шегрена
- смешанное заболевание соединительной ткани
- полимиозит (миозит) или дерматомиозит
- ревматоидный артрит (РА)
- миастения Гравис
- рассеянный склероз (РС)
- иногда антифосфолипидный синдром и узелковый периартериит, хотя в большинстве последних публикаций это заболевание «открывает» группу системных васкулитов
Лабораторная диагностика ревматических заболеваний
Лабораторная диагностика ревматических заболеваний включает определение:
- аутоантител
- иммуноглобулинов
- циркулирующих иммунных комплексов
- компонентов системы комплемента
- белков острой фазы воспаления
- показателей дисфункции/повреждения эндотелия
- генетических маркеров
- маркеров костного метаболизма
Ревматоидный фактор (РФ)
Ревматоидный фактор (РФ) — это антитела против Fc-фрагмента IgG. Чаще эти антитела относятся к IgM, но встречаются и IgG-, IgA-, IgE-антитела. Ревматоидный фактор (РФ) имеют 75-80% больных ревматоидным артритом, его также обнаруживают при синдроме Шегрена, склеродермии, дерматомиозите, гиперглобулинемиях, В-клеточных лимфопролиферативных заболеваниях. Наличие ревматоидного фактора считается важным прогностическим признаком быстропрогрессирующего деструктивного поражения суставов и системных проявлений при ревматоидном артрите.
Антитела к циклическому цитруллинированному пептиду (анти-ССР)
Антитела к циклическому цитруллинированному пептиду (анти-ССР) относятся к гетерогенной группе аутоантител, которые распознают антигенные детерминанты филагрина и других белков, содержащих атипичную аминокислоту цитруллин. Эти антитела присутствуют в 79% сывороток от больных ревматоидным артритом. Анти-ССР обнаруживаются на очень ранней стадии РА. Кроме того, тест позволяет дифференцировать эрозивную (анти-ССР-положительные пациенты) и неэрозивную (анти-ССР-отрицательные пациенты) формы РА.
Антитела к модифицированному цитруллинированному виментину (anti-MCV)
Виментин является белком цитоскелета различных типов клеток, таких, как клетки мезенхимы и эндотелия, фибробласты, хондроциты и остеоциты. Он используется в качестве маркера опухолей мягких тканей. Виментин синтезируется и модифицируется макрофагами под регуляцией провоспалительных и противовоспалительных цитокинов и встречается в синовиальной жидкости пациентов с ревматоидным артритом. Около половины РФ-негативных пациентов выявляются с помощью анти-MCV.
Циркулирующие иммунные комплексы (ЦИК)
Формирование циркулирующих иммунных комплексов (ЦИК) представляет собой физиологический механизм защиты, приводящий к быстрому устранению через ретикулоэндотелиальную систему либо эндогенных, либо экзогенных антигенов (микроорганизмов, вирусов, паразитов, растительных антигенов, антигенов грибов, пыльцы или пищевых продуктов).
Высокий уровень циркулирующих иммунных комплексов (ЦИК) в сыворотке и/или в других биологических жидкостях наблюдается при многих воспалительных и злокачественных заболеваниях, что может стать причиной развития патологии.
Определение циркулирующих иммунных комплексов (ЦИК) в сыворотке — это важный маркер для оценки активности заболевания, особенно при аутоиммунных болезнях.
