Биология воспаления фазы стадии и их клиническая характеристика
Различаются 4 стадии:
1. альтерация (alteratio),
2. экссудация (exsudatio),
3. эмиграция (emigratio),
4. пролиферация (proliferatio).
Альтерация (дистрофия, некроз) — первая фаза тканевых изменений в зоне воспаления характеризуется избыточным освобождением биологически активных веществ, лизосомальных ферментов, а, соответственно, стойким нарушением структуры и функции ткани. Общие закономерности альтерации независимы от специфики функции клеток: повышается проницаемость, нарушается структура и функция биологических мембран клеток, подавляется активность Na+-K+-АТФз. В зоне любой альтерации происходит движение в клетку, калий из клетки, что приводит к деполяризации в центре некроза, реполяризация невозможна из-за резкого повышения проницаемости клеточных мембран. Клетки перестают функционировать, выпадает болевая (термическая) чувствительность.
По периферии альтерации возникает частичная деполяризация. Клетки становятся возбудимыми, возрастает их функция, усиливается и болевая чувствительность, которая приводит к появлению боли (dolor).
В зоне альтерации отмечаются набухания митохондрий, просветление их матрикса, дезорганизация юрист, дефицит АТФ и угнетение всех энергозависимых процессов в клетке. Всегда повышается проницаемость мембран лизосом, активируются их форматы, которые выходят в цитоплазму. Начинается аутолиз клеток, распад их соединительной ткани под действием коллагеназы, элластазы, разрушающих белковый остов соединительной ткани. Фосфолипаза А2 лизосом индуцирует образование эйкозалоидов: простагландинов, тромбоксана, лейкотриенов. Идет распад лецитина, который становится источником образования полиненасыщенных жирных кислот.
Активируется фермент липоксигеназа, который приводит к трансформации незаменимых кислот в лейкотриены А, В, С, Д, Е. Эти липопептиды, обладающие выраженным вазоактивным действием, которое вызывает расширение сосудов, повышает их проницаемость, стимулирует процессы эмиграции лейкоцитов и экссудации. Активация аракидановой кислоты провидит к активации простагландинсинтетазы. Архидоновая и ланолиновая кислота трансформируются в простагландин G2. В процессе метаболизма простагландинов образуется большое количество свободных радикалов, повреждающих мембраны клеток.
Простагландин G2 метаболизируется при участии фермента простациклинсинтетазы в простациклин Y2. Этого фермента много в эндотелии сосудов. В норме простаципия препятствует спазму сосудов, вызывает умеренную дилятацию микроциркуляторного русла, препятствует агрегации и адгезии тромбоцитов, препятствует развитию тромбоза. Простагландины G2 при участии тромбоксансинтетазы тромбоцитов метаболизируются в тромбоксан.
В зоне альтерации наступает набухание эндотелия сосудов, его десквамация, обнажение, что вызывает активацию фактора Хагемана, приводящего к активации прокоагулянтной системы и возникновению тромбоза, активации калликреиновой системы. Эти ферменты действуют на белок плазмы крови — гликоген, отщепляющий от него активные пептиды — брадикинин, каллидин, вызывающие вазодилатацию сосудов. Кинины образуются и в тканях. Активация их возникает при сдвиге рН в кислую сторону. Возникает адгезия и агрегация тромбоцитов и тромбообразование. Тромбоциты дегранулируют, вызывая выброс серотонина, АТФ в зону альтерации.
В цитоплазме тучных клеток находятся гранулы с биологически активными веществами. На действие любого повреждающего фактора возникает неспецифическая реакция дегрануляции и освобождение в окружающую среду биологически активных веществ: гистамина, гепарина, фактора агрегации и активации тромбоцитов, фактора хемотаксиса эозинофилов, которые стимулируют эмиграцию лейкоцитов.
Большая роль в развитии выполняется принадлежность фибробластам. Они обладают способностью размножаться в зоне альтерация и усиленно продуцируют основные компоненты соединительной ткани: проколлагены, эластин, ретикулин, хондроитинсульфаты, гиалуроновую кислоту. Начинается образование фибробластического барьера, который инкапсулирует зону альтерация. В зону альтерации проникают лимфоциты, эмигрируют монокины.
Все медиаторы зоны воспаления делят на:
- медиаторы гуморального происхождения (кинины, медиаторы свертывания крови, система комплемента. С3а, С5а);
- медиаторы клеточного происхождения, готовые или предсуществующие (медиаторы тучных клеток, серотонин, гепарин, лизосомальные ферменты);
- медиаторы клеточного происхождения, вновь образующиеся (эйкозаноиды, лимфокины, монокины, свободные радикалы). Различают первичную альтерацию — повреждение в момент действия альтерирующего фактора ее границы соответствуют границам повреждающего фактора и вторичную альтерацию, обусловленную действием диффундирующих из зоны первичной альтерации в окружающие неповрежденные ткани биологически активных веществ, медиторов воспаления.
Вторичная альтерация отсрочена во времени. Параллельно с альтерацией возникают сосудистые изменения:
- спазм сосудов (артериол), который носит рефлекторный характер и скоро проходит;
- артериальная гиперемия — возникает вслед за спазмом артериол. Она является результатом образования в воспаленном очаге большого количеств вазоактивных веществ — медиаторов воспаления, которые расслабляют мышечные элементы стенки артериол и прекапилляров. Это вызывает увеличение притока артериальной крови, ускоряет ее движение, открывает капилляры, повышает давление в них. Кроме того, расширение приводящих сосудов возникает в результате паралича вазоконстрикторов, сдвига рН среды в сторону ацидоза, накопления ионов калия, понижения эластичности окружающей сосуды соединительной ткани. Через 30-60 минут артериальная гиперемия сменяется венозной.
Экссудация – выход жидкой части крови, электролитов, белков и клеток из сосудов в ткани.
Механизмы экссудации:
· повышение проницаемости сосудистой стенки под влиянием медиаторов воспаления;
· повышение внутрисосудистого гидростатического давления в связи с изменениями кровообращения в очаге воспаления;
· повышение онкотического давления из-за увеличения содержания белка вне сосудистой стенки;
· уменьшение внутрисосудистого онкотического давления в связи с потерей белка вместе с экссудатом;
· повышение коллоидно-осмотического давления ткани в зоне альтерации;
· активация цитокемсиса, когда эндотелиальные клетки начинают пропускать через себя плазму клетки и растворимые в ней соединения.
Фазы экссудации:
- ранняя фаза экссудации возникает через 10-15 минут с момента действия альтернирующего фактора и достигает максимума через 30 минут. Обусловлена выбросом гистамина, серотонина, активаций калликреин-кининовой системы, системы комплимента;
- поздняя фаза экссудации начинается чуть позже, достигает максимума через 4-7 часов. Может быстро свернуться, а может длиться до 3-4 суток. Обусловлены образованием эйкозаноидов, выбросом монолимфокинов, свободных радикалов, биологически активных веществ нейтрофилов.
Эмиграция— выход лейкоцитов за пределы сосудистого русла в зону альтерации.
Осуществляется путем проникновения через сосудистую стенку. В эмиграции лейкоцитов в очаг воспаления наблюдается определенная очередность: сначала эмигрируют нейтрофильные гранулоциты, затем моноциты, позже лимфоциты. Эту последовательность впервые описал И. И. Мечников. Более позднее проникновение моноцитов объясняется их меньшей хемотоксической чувствительностью.
Эмиграция нейтрофилов начинается через 10-12 минут, достигает максимума через 3-4 часа. При острых воспалительных процессах в зоне воспаления преобладают нейтрофилы (до 95 %). Миграция моноцитов начинается через 16-18 часов, массовая — в течение 3-4 суток.
Лимфоциты эмигрируют спустя сутки и преобладают в зоне хронического воспалительного процесса.
Механизмы эмиграции:
- действие хемотропных веществ. В очаге воспаления осуществляется активное движение лейкоцитов и к химическим раздражителям. Это явление описал И.И. Мечников и назвал его хемотаксис.
Хемотропные вещества: продукты жизнедеятелности микроорганизмов, продукты протеолиза тканей, продукты нибринолиза.
Компоненты комплемента С3 и С5, компоненты калликреин-кининовой системы, лимфокины, лейкотриены.
Хемоатрактанты взаимодействуют со специфическими рецепторами на мембране лейкоцитов. Возникает метаболический взрыв, образуются свободные радикалы. Мембрана начинает синтезировать адгезивные гликопротеины, понижается поверхностное натяжение мембраны и создаются условия для формирования псевдоподий. Одновременно возникает активация актино-миозиновых комплексов, что ведет к сократительному акту, и клетка передвигается в зону образования псевдоподий.
Поглощение объекта лейкоцитами может происходить двумя способами: контактирующий с объектом участок цитоплазмы втягивается внутрь клетки, а вместе с ним втягивается и объект. Второй способ заключается в том, что фагоцит прилагается к объекту своими псевдоподиями, а потом всем телом подтягивает в сторону объекта и обволакивает его. В итоге образуется фагосома, к которой приближается лизосома и начинается переваривание под действием лизосомальных ферментов;
- развитие тромбоза, эмболии, изменение реологических свойств крови: повышение вязкости и снижение скорости кровотока;
- повышение адгезивности эндотелиальных клеток;
- повышение проницаемости сосудистой стенки под влиянием биологически активных веществ, медиаторов воспаления, лизосомальных ферментов;
- действие электроэнергетических сил.
В зоне альтерации нормируется положительный потенциал за счет избыточного накопления Н+, а лейкоциты на своей поверхности несут суммарный отрицательный Z-потенциал.
Пролиферация — компонент воспалительного процесса и завершающая его стадия — характеризуется увеличением числа стромальных и, как правило, паренхиматозных клеток, а также образованием межклеточного вещества в очаге воспаления. Эти процессы направлены на регенерацию альтерированных и/или замещение разрушенных тканевых элементов. Существенное значение на этой стадии воспаления имеют различные БАВ, в особенности стимулирующие пролиферацию клеток (митогены).
Пролиферативные процессы при остром воспалении начинаются вскоре после воздействия флогогенного фактора на ткань и более выражены по периферии зоны воспаления. Одним из условий оптимального течения пролиферации является затухание процессов альтерации и экссудации.
Формы и степень пролиферации органоспецифических клеток различны и определяются характером клеточных популяций.
• У части органов и тканей (например, печени, кожи, ЖКТ, дыхательных путей) клетки обладают высокой пролиферативной способностью, достаточной для ликвидации дефекта структур в очаге воспаления.
• У других органов и тканей эта способность весьма ограничена (например, у тканей сухожилий, хрящей, связок, почек и др.).
• У ряда органов и тканей паренхиматозные клетки практически не обладают пролиферативной активностью (например, миоциты сердечной мышцы, нейроны). В связи с этим при завершении воспалительного процесса в тканях миокарда и нервной системы на месте очага воспаления пролифе-рируют клетки стромы, в основном фибробласты, которые образуют и неклеточные структуры. В результате этого формируется соединительнотканный рубец. Вместе с тем известно, что паренхиматозные клетки указанных тканей обладают высокой способностью к гипертрофии и гиперплазии субклеточных структур.
Активация пролиферативных процессов коррелирует с образованием БАВ, обладающих антивоспалительным эффектом (своеобразных противовоспалительных медиаторов). К числу наиболее действенных среди них относятся:
• ингибиторы гидролаз, в частности протеаз (например, антитрипсина), р-микроглобулина, плазмина или факторов комплемента;
• антиоксиданты (например, церулоплазмин, гаптоглобин, пероксидазы, СОД);
• полиамины (например, путресцин, спермин, кадаверин);
• глюкокортикоиды;
• гепарин (подавляющий адгезию и агрегацию лейкоцитов, активность кининов, биогенных аминов, факторов комплемента).
Замещение погибших и повреждённых при воспалении тканевых элементов отмечается после деструкции и элиминации их (этот процесс получил название раневого очищения).
В морфологическом отношении любая воспалительная реакция слагается из трех тесно связанных между собой и последовательно развивающихся фаз: альтерации, экссудации и пролиферации.
Альтерация— повреждение ткани, проявляющееся дистрофическими, некротическими и атрофическими изменениями; определяет инициальную фазу воспаления. Первичная альтерация обусловлена непосредственным действием повреждающего фактора на ткань с изменением в ней обмена веществ, структуры и функции. Вторичная альтерация возникает в результате воздействия продуктов распада клеток и тканей после первичной альтерации, расстройства иннервации, кровообращения и иммунных реакций. В биохимическом отношении первичная и вторичная альтерации характеризуются нарушением обмена веществ, преобладанием катаболических процессов, деполимеризацией и распадом белково-углеводных, белково-жировых и белково-минеральных комплексов, накоплением биологически активных соединений и продуктов распада с повышением осмотического давления и онкотического напряжения, электрического потенциала и развитием ацидоза.
По происхождению медиаторы разделяются на две группы: тканевые (клеточные) и плазменные. Источниками тканевых, или клеточных, медиаторов являются эффекторные клетки: лаброциты, базофильные и нейтрофильные гранулоциты, тромбоциты,. Большую роль также играют продукты распада нуклеиновых кислот, гиалуронидаза, лизосомные ферменты и другие биологически активные соединения клеток.
Экссудация —это сложный процесс формирования воспалительного выпота, источниками которого могут быть кровь, лимфа и местные клетки ткани, в которой развивается воспалительный процесс. Основные компоненты воспалительного выпота имеют гематогенное происхождение.
Формирование воспалительного выпота, который носит название экссудат,происходит в результате микроциркуляторных и клеточных реакций.
Экссудат обязательно состоит из двух частей:
—жидкой части, в состав которой входит вода, плазменные белки — альбумины, глобулины, фибриноген, минеральные соли, и
—клеточной части, в состав которой входят как клетки гематогенного происхождения — нейтрофилы, лимфоциты, моноциты, гистиоциты, эритроциты, так и клетки местной ткани — макрофаги, эпителиальные, мезотелиальные клетки.
Экссудация — фаза, быстро следующая за альтерацией и выбросом медиаторов. Существует два главных компонента этой фазы воспалительного ответа:
—микроциркуляторные изменения;
—клеточные реакции.
Пролиферация (от лат. proles — потомок, fero — ношу, создаю) — завершающая фаза воспаления с восстановлением поврежденной ткани или образованием рубца. В этой фазе воспаления в результате альтеративных и экссудативных процессов, под влиянием биологически активных веществ стимулируются анаболические процессы. Формируются аргирофильные и коллагеновые волокна, грануляционная ткань с большим количеством вновь образованных капилляров и молодых клеток превращается в волокнистую соединительную ткань, которая замещает мертвую ткань или служит барьером между здоровой и воспаленной частями органа.
При воспалении в процессе пролиферации происходит полная или неполная регенерация не только соединительной ткани, но и других поврежденных тканей, замещаются атрофированные и омертвевшие паренхиматозные клетки, покровный эпителий, дифференцируются новые сосуды, восстанавливаются нервные окончания и нервные связи, а также клетки, обеспечивающие местный гормональный и иммунный гомеостаз.
Вопрос 18 Альтерация:ее виды механизмы и значения.
Альтерация (от лат. alterare — повреждать). Под альтерацией понимают функциональные и структурные изменения в тканях, вызванные флогогенным агентом. Повреждение клеточных элементов крови, тканей, нервных рецепторных образований, не являясь, по существу, компонентом воспаления, служит пусковым, триггерным (от англ, trigger — пусковой крючок), механизмом ответной реакции организма в виде воспалительной реакции.
Рассматривают первичную и вторичную альтерацию.
Первичная альтерация возникает в рамках гистиона — территории, включающей клетки, ткани, нервные элементы в зоне микроциркуляторного русла, состоящего из артериол, прекапилляров, капилляров, посткапилляров и венул. В очаге повреждения сразу можно наблюдать мозаичную картину морфологических изменений. Одни клетки подвергнуты полному разрушению — некрозу, другие могут находиться в состоянии некробиоза, третьи — с той или иной формой дистрофии. Нарушаются обменные процессы и функциональная активность клеток, органов, тканей. Меняется возбудимость рецепторов. Их прямое и опосредованное раздражение является источником патологической импульсации, вовлекающей в ответную реакцию регуляторные системы — нервную, эндокринную, иммунную, сердечно-сосудистую.
Вторичная альтерация может быть обусловлена продолжающимся действием флогогена (бактериальные и другие токсигены) и факторами первичной альтерации, активными даже после прекращения действия причины.
Изначальная травматизация тканей приводит к разрушению мембранных структур клетки и субклеточных образований. Особую значимость в развитии вторичной альтерации приобретают ферменты лизосом. Они определяют аутолиз («самопереваривание») поврежденных клеток, а освободившиеся внеклеточные лизосомальные ферменты продолжают процесс альтерации, деструкции клеток уже вне зависимости от присутствия воспалительного агента. Разрушенные и стимулированные клетки становятся источником поступления в гуморальные среды большого количества биологически активных веществ — медиаторов и модуляторов воспаления. Медиаторы — обычные вещества, регулирующие жизнедеятельность организма, в избытке появляющиеся при альтерации тканей. В динамике воспаления концентрация одних медиаторов уменьшается, других — возрастает. Таким образом, медиаторы обнаруживают признаки модуляторов, усиливая или снижая проявления воспалительного процесса.
Медиаторы воспаления в зависимости от происхождения делят на две группы. Вещества, синтезируемые клетками, названы клеточными медиаторами, а образующиеся в межклеточной среде, лимфе, плазме крови —гуморальными.
Человек – существо довольно хрупкое. Но природа, заботящаяся о выживании вида, преподнесла людям весьма значимый подарок – иммунитет. Именно благодаря ему наш организм существует, эволюционирует и препятствует агрессивным инфекционным агентам.
Воспаление — вред или защита организма?
Латинское слово inflammo в переводе обозначает «сжигать», а другое его толкование – это воспаление. Стадии воспаления, его типы и формы будут подробно описаны в данном материале. Для начала следует понять суть процесса и выяснить его значение для человеческого организма.

Подобные изменения под влиянием определенных обстоятельств (заболевания, ранения, наличие паразитов, аллергические реакции) появились не случайно – это иммунная реакция на вторжение инфекции, разрушение клеточных структур или аллергены. Данный процесс направлен на локализацию поврежденного участка, изоляцию его от здоровых тканей. Такие действия организма обусловлены необходимостью фиксации патогенного фактора в области воспаления, утилизации продуктов его распада и заживления места вторжения. В результате происходит обязательная выработка иммунитета.
Важно учитывать, что воспаление не является синонимом инфекции. Это типовой иммунный ответ на любое болезнетворное проникновение в организм, тогда как инфекция – это и есть агрессивный агент, провоцирующий такую реакцию.
Историческая справка
Воспаление, стадии воспаления, его характерные признаки были известны еще в начале нашей эры. В частности, этими вопросами интересовались древние ученые – Клавдий Гален и римский писатель Корнелий Цельс.

Именно последний выделил четыре главные составляющие любого воспаления:
- эритема (появление красноты);
- отёк;
- гипертермия;
- боль.
Существовал и пятый признак – нарушение функций пораженного участка или органа (последний пункт был дополнен гораздо позже Галеном).
Впоследствии немало ученых занималось этой темой. Изучал ее и знаменитый на весь мир биолог Илья Ильич Мечников. Он считал воспалительную реакцию целительной, истинным природным даром, но все же нуждающимся в дальнейшем эволюционном развитии, поскольку не все подобные процессы приводят к выздоровлению организма. Не говоря о том, что особо тяжелые воспаления заканчиваются летальными случаями.
Терминология
Если в организме происходит данный процесс (стадии развития воспаленияв этом случае не берутся во внимание), то к названию недуга, как правило, по-латыни, обязательно добавляется характерное окончание «-ит». Например, воспаления гортани, почек, сердца, брюшины, поджелудочной железы называются, соответственно, ларингит, нефрит, миокардит, перитонит, панкреатит. Если к общему воспалению органа присоединяется заболевание находящейся рядом с ним соединительной или жировой ткани, то к названию добавляют приставку «пара-»: паранефрит, параметрит (воспаление матки) и т. д. Но в данном вопросе, как и в любом правиле, есть исключения, например, такие специфические определения, как ангина или пневмония.
Почему появляется воспаление?
Итак, каковы основные причины воспаления? Их различают трех видов:
- Физические. Это значит, что воспалительный процесс в организме запускается вследствие различных механических травм, ожогов, в том числе и лучевых, обморожений, присутствия инородных тел, воздействия электрического тока.
- Биологические. В данном случае имеется в виду патологический процесс, вызванный микробами, паразитарными агентами и вирусами. К этой категории признаков также относят возбудителей определенных заболеваний, таких как палочка Коха (туберкулез), бледная спирохета (сифилис), микобактерия лепра (проказа) и другие.
- Химические. Данная группа причин основывается на воздействии различных веществ химической направленности (медикаменты, яды, соли, щёлочи, кислоты, а также токсины, образующиеся в самом организме).
Также причинами воспаления могут стать серьезные психологические травмы, постоянные стрессы и злоупотребление алкоголем.
Такие процессы или протекают остро, или принимают хроническую форму. Когда реакция на раздражитель наступает сразу, то есть лейкоциты и плазма приходят в движение и ведут себя в пораженных областях весьма активно, это характеризует именно острый процесс. Если же изменения на клеточном уровне происходят постепенно, то воспаление именуют хроническим. Подробнее о типах и формах речь пойдет в дальнейшем.
Симптоматика
Все стадии развития воспаления характеризуются сходными основными симптомами. Они подразделяются на местные и общие. Первая группа признаков включает в себя:
- Гиперемия (краснота) пораженного участка. Этот признак возникает вследствие интенсивного притока крови.
- Гипертермия – увеличение местной температуры, поскольку ускоряется обмен веществ.
- Отечность, если имеет место пропитка тканей экссудатом.
- Ацидоз – увеличение кислотности. Этот признак часто возникает из-за лихорадки.
- Гипералгия (интенсивные болевые ощущения). Появляется в ответ на воздействие на рецепторы и нервные окончания.
- Утрата или нарушение работы пораженной области. Происходит как результат всех вышеописанных симптомов.
Кстати, воспаление внутренних органов не всегда проявляется болезненными ощущениями, но если процесс протекает на поверхности, то присутствуют практически все вышеперечисленные симптомы.
Общие признаки можно обнаружить с помощью лабораторных исследований, в частности, развернутого анализа крови. Например, характерные изменения формулы крови в лейкоцитарной ее части, а также значительное увеличение СОЭ. Таким образом, внимательно изучив данный комплекс симптомов, можно диагностировать воспаление. Стадии воспаления – следующий вопрос, интересующий людей, изучающих данную тему.
Стадии и типы развития воспалительного процесса
Как и любой процесс, этот также развивается ступенчато. Выделяют 3 стадии воспаления. Они могут быть развиты в разной степени, но присутствуют всегда. Если описать их простыми словами, то это повреждение, выход экссудата и тканевое разрастание. Первая стадия воспаления– альтерация. Далее следует экссудация, а после нее – пролиферация.
Теперь стоит немного подробнее обсудить типы воспалений, непосредственно связанные со стадиями. Как уже упоминалось, когда процесс развивается стремительно, то его называют острым. Обычно, чтобы квалифицировать его таковым, помимо временного фактора должны преобладать такие стадии острого воспаления, как экссудация и пролиферация.
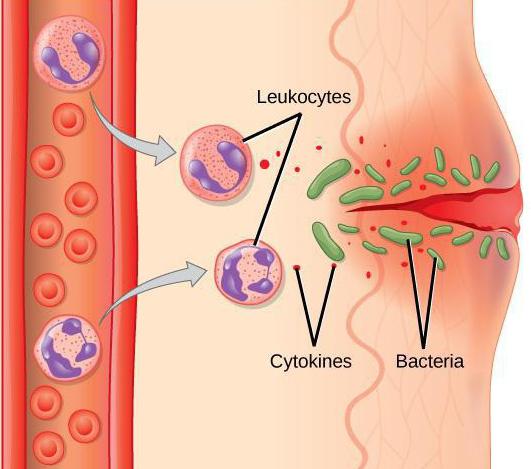
Существует еще одно разделение: банальный (обычный) и иммунный воспалительный процесс. Во втором случае это непосредственная реакция иммунитета. Изучая стадии и механизмы воспаления подобного типа, можно с уверенностью сказать, что ступенчатость зависит от того, замедленное оно или немедленное. Данное утверждение объясняется довольно просто: прежде всего стоит отметить, что механизмом при данном воспалении является тандем «антиген — антитело». Если реакция на определенное вмешательство в организм развивается сразу же, то сначала активируется именно этот механизм, а позже вследствие процессов фагоцитоза, смешения указанного тандема с лейкоцитами и повреждения данным комплексом сосудистых стенок стремительно нарастает отек тканей и множественные кровоизлияния. Примером такого острого состояния может служить анафилактический шок, отёк Квинке (или ангионевротический) и другие процессы, требующие применения реанимационных мер.
При замедленной реакции на антиген процесс не столь стремителен (например, реакция Манту). В этом случае лимфоциты сначала находят и уничтожают инородного агента вместе с тканями. Далее происходит медленное нарастание гранулемы. Данный процесс характеризуется довольно затяжным течением.
Таким образом, выделяют следующие типы воспалительных процессов:
- Острый. Его длительность исчисляется несколькими часами. Бывают случаи, что он проходит около недели.
- Подострый. Обычно завершается по прошествии нескольких недель.
- Хронический. Может длиться годами или даже пожизненно, протекая волнообразно: от обострения до ремиссии.
Повреждение: первая стадия
Итак, переходим к непосредственному описанию ступенчатых изменений в организме. Любое воспаление начинается именно так. Как уже говорилось, 1 стадия воспаления называется альтерацией (от слова alteratio – «повреждение»).

Именно разрыв тканей и, соответственно, нарушение целостности клеток и сосудов ведут к некротическим изменениям и высвобождению медиаторов воспаления. Эти активные вещества меняют сосудистый тонус, вызывая резкие болевые ощущения и отёки.
Экссудация
Сосудистые расстройства в воспаленной области вызывают экссудацию (exudatio). Это и есть 2 стадия воспаления.Процесс заключается в выходекровяной жидкости в ткани. Она называется экссудатом, что и дало повод именовать этот процесс именно так. При возникновении данной стадии вызывает воспаление именно активизация медиаторов и нарушение работы сосудов.
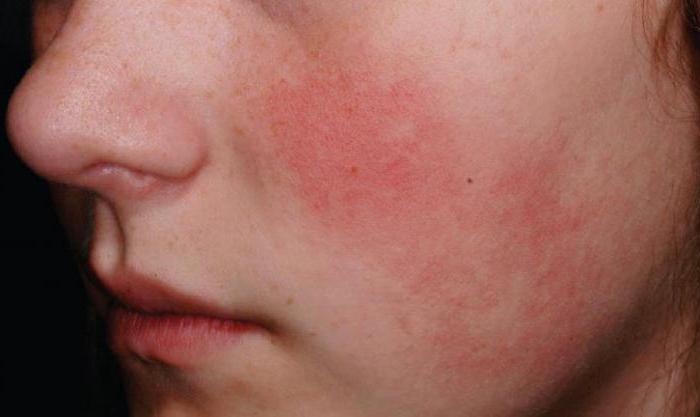
Вследствие спазма, происходящего в артериолах, на поврежденном участке значительно усиливается кровоток, что приводит к гиперемии. Далее увеличивается обмен веществ, а гиперемия из артериальной переходит в венозную. Сосудистое давление стремительно возрастает, и жидкая кровяная часть выходит из их границ. Экссудат может быть различного наполнения, от этого будет зависеть воспалительная форма, вызванная им.
Продуктивный процесс
Третья стадия воспаления называется пролиферативной.Эта воспалительная ступеньявляется завершающей. Регенеративные процессы, происходящие в тканях, позволяют либо восстановить поврежденные воспалением участки, либо на этом месте образуется рубец. Но в данной устоявшейся и стабильной схеме есть нюансы: 3 стадии воспалениямогут быть разной степени интенсивности. Поэтому различают еще и различные формыэтих процессов.
Основные формы
Типы, формы и стадии воспаления – это то, на что необходимо обратить внимание в первую очередь. Как мы уже выяснили, продолжительность процесса определяется таким понятием, как тип. Но это не все характеристики, с помощью которых можно оценить воспаление.

Стадии воспаления – это основа его квалификации и оценки. Но случается так, что составляющие процесса выражены в разной степени. В зависимости от основы воспалительной реакции различают три формы специфических изменений:
- Альтеративная. Эта форма отличается преобладанием некротических процессов в воспаленном органе. В то время как остальные признаки выражены гораздо слабее. Обычно данная форма воспаления наблюдается в паренхиматозных органах: сердце, почках, печени. В данном случае характерно отмирание и распад мышечных волокон и тканей. Данный термин является несколько устаревшим, но в некоторых областях медицины он все еще актуален.
- Экссудативная. Суть определения сводится к тому, что при подобной воспалительной форме обязательно наличие экссудата. В зависимости от того, каким он будет, различают несколько подтипов таких воспалений: гнойное, геморрагическое, серозное, фибринозное, катаральное. Кратко остановимся на каждом из них. Например, для серозного воспаления характерно образование белковой жидкости. Она может заполнять любые полости (плевральную или суставную сумку и другие). Также возможно пропитывание ею волокон и тканей, в результате чего возникают отечные конфигурации. Вылечить такую форму можно, выкачав экссудат. Фибринозная форма воспаления подразделяется на крупозную и дифтерийную. В данном случае выделяемый белок образует характерные пленки белого оттенка. Опасность этой формы в том, что она может образовывать спайки. Гнойное же воспаление отличается образованием белково-лейкоцитарного экссудата. Обсуждая формы, стадии, виды воспалений, стоит отметить, что это очень тяжелая форма, которая способна буквально расплавлять ткани, которые поражает. Предпоследняя форма – геморрагическая. Экссудат в данном случае включает в себя множество эритроцитов. То есть в результате могут возникать выделения с примесью крови. Такое воспаление присуще серьезным инфекционным заболеваниям: сибирская язва, геморрагический менингит, чума, оспа и другие. Исход его будет зависеть от возбудителя недуга. Но данный вид воспалений в любом случае очень небезопасен. Катаральная воспалительная форма самая легкая из всех перечисленных. Ей свойственно выделение большого количества слизи (насморк, трахеит).
- Пролиферативная. Эта форма характеризуется быстрым разрастанием тканей и образованием гранулём. Она провоцирует циррозы (сморщивания) различных органов, развивается вокруг инородных тел и паразитарных включений.
Исходя из вышесказанного, следует более подробно остановиться на том, какие стадии гнойного воспаления выделяют специалисты:
- Серозный инфильтрат.
- Некротический процесс (флегмозный, гангренозный, абсцедирующий)
Основные гнойничковые образования подразделяются на следующие виды:
- Очаговое воспаление (гнойник). Иначе такой процесс называют абсцессом. При таком воспалении происходит следующее: в очаге инфекции образуется гноящаяся полость с постоянным притоком в нее лейкоцитов. Если абсцесс прорывается вовне, то его именуют свищем. Сюда же относят фурункулы и карбункулы.
- Эмпиема – это образование гнойного экссудата в естественных полостях (аппендикс, плевра, паренхимы) по причине невозможности оттока содержимого.
- Инфильтрат. По-другому эта стадия называется флегмоной. В данном случае гной пропитывает орган полностью. Процесс отличается широким распространением по всей структуре пораженной области.
Гнойный экссудат может полностью рассосаться, образуя рубец. Но существует и возможность неблагоприятного исхода. Это происходит, если гной поступает в кровоток. В результате неизбежно развивается сепсис, и процесс приобретает опасный, генерализованный характер, инфекция разносится по организму.
Характерный пример: пневмония
Это одно из серьезнейших и довольно непредсказуемых заболеваний, причиной которого являются различные возбудители, вызывающие воспаление легких. Именно наличие экссудата в альвеолах затрудняет дыхание больного и провоцирует изменение качества жизни в худшую сторону. Заболеваемость зависит от различных факторов, прежде всего от иммунитета человека. Но в любом случае отследить все три стадии воспалительного процессана примере данного недуга возможно.

Пневмония также протекает ступенчато. С точки зрения патогенеза различают 4 стадии воспаления легких: прилив, красное опеченение, серое опеченение, разрешение. Первая из них как раз характеризует вторжение инфекционного агента в организм, повреждение целостности клеток (альтерация). Вследствие этого возникает гиперемия, кожные аллергические реакции, затрудненное дыхание, учащенный пульс, признаки тяжелой интоксикации.
В стадиях гепатизации (красное и серое опеченение) активно образовывается экссудат в легочных тканях. Именно этот процесс вызывает явственные хрипы, проявления интоксикации, неврологические расстройства. Образование мокроты очень обильно – экссудат заполняет буквально всю пораженную область. Насколько серьезна пневмония, говорит фактор обширности поражения (очаг, сегмент, доля легкого или же тотальное воспаление). Бывают случаи сливания очагов в один.
Во время протекания стадии разрешения происходит отделение образовавшегося экссудата, восстановление (пролиферация) пораженных участков легкого и постепенное выздоровление. Безусловно, стадии воспаления легких наглядно демонстрируют процессы, характерные для описываемого состояния организма. Помимо пневмонии примером наиболее характерных заболеваний, напрямую связанных с развитием воспалений, могут стать:
- Атеросклероз.
- Раковые опухоли.
- Астматические изменения.
- Простатиты: как острый, так и хронический.
- Заболевания сердечно-сосудистой системы (например, ишемическая болезнь).
- Гломерулонефрит.
- Кишечные воспаления.
- Недуги органов, находящихся в районе малого таза.
- Ревматоидный артрит.
- Группа аутоиммунных заболеваний.
- Васкулит.
- Циститы.
- Неприятие т
