Цервикальное воспаление при беременности

Воспаление слизистой оболочки шейки матки в гинекологии именуют цервицитом. Патология может протекать скрыто и быстро переходить в хроническую форму, ухудшая женское здоровье. При беременности болезнь может возникать на любом сроке, часто нарушая ее течение. Опасно ли это заболевание и как лечить цервицит при беременности?
Что такое цервицит при беременности
Цервицит ― появление очага воспаления на шейки матки, провоцирующего характерный комплекс симптомов: патологические выделения, дискомфорт во влагалище, болезненность в лобковой области, проблемами с мочеиспусканием.
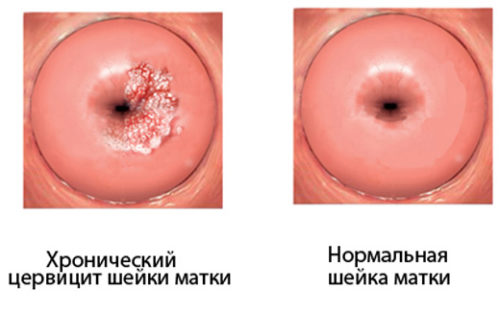
Если острая стадия остается незамеченной или проводится неполноценное лечение, цервицит переходит в хроническую форму. Это состояние более опасное, ведь вызывает появление эрозий, утолщение тканей шейки матки, распространение инфекции вверх по репродуктивной системе женщины.
Интересно! Цервицит встречается довольно часто, поскольку шейка матки является своего рода барьером, который сдерживает проникновение инфекции в матку. Поэтому при попадании любой патогенной флоры во влагалище создаются все условия для цервицита, чтобы инфекция не пошла выше.
Болезнь характерна для женщин детородного возраста (18-45 лет), поскольку они ведут активную половую жизнь, что способствует заражению инфекционными заболеваниями. Но наибольшая опасность заключается в том, что цервицит может быть только вторичным заболеванием и часто протекает бессимптомно.
При беременности случается первичное развитие цервицита на фоне падения иммунитета. В этой ситуации воспаление вызывается нарушением микрофлоры влагалища, в котором превышается количество кокковой флоры и грибков, при этом патогенного возбудителя в мазке нет, например, гонококка или хламидий. Но не исключается и развитие цервицита шейки матки при беременности специфического характера, то есть, вызванного возбудителями венерических болезней или вирусами.
На заметку! Неспецифическая флора, вызывающая цервицит, проникает во влагалище из прямой кишки при помощи лимфы, через кровоток, а специфическая флора ― исключительно половым путем.
Цервицит при беременности: причины развития
Беременные женщины более склонны к появлению любой формы цервицита, что объясняется их пониженным иммунным статусом. Причиной появления этой гинекологической патологии служит проникновение условно-патогенной или патогенной флоры и ее размножение при благоприятных для этого условиях.
Основными провоцирующими факторами цервицита при беременности являются:
- Травмы шейки матки в ходе гинекологических манипуляций.
- Рубцовые деформации шейки.
- Беспорядочные половые связи.
- Новообразования на шейке матки доброкачественного характера.
- Наличие эктропиона (выворота оболочки шеечного канала).
Важно! Цервицит чаще протекает в паре с другими заболеваниями ― вульвовагинитом, эрозиями, полипами, бартолинитом, ЗППП.

Как проявляется цервицит при беременности
Особенности клинической картины могут отличаться у каждой женщины, поскольку зависят и от возбудителя болезни, и от общего состояния женского здоровья, и от сопутствующих заболеваний.
К общим симптомам цервицита относят:
- Обильные влагалищные выделения в виде густой слизи или гноя. Также выделения могут быть просто желтоватыми или полностью отсутствовать.
- Резкая или ноющая боль в самом низу живота, часто отдающая в прямую кишку.
- Жжение во влагалище (если цервицит вызван грибками).
- Боль при мочеиспускании (если инфекция уже распространилась на уретру).
- При осмотре заметно покраснение и отечность слизистой оболочки, могут быть кровоподтеки.
- Общее самочувствие женщины остается неизменным.
Важно! Иногда цервицит диагностируется только при постановке на учет, поскольку ранее протекал в скрытой форме.

Диагностика цервицита при беременности
Цервицит определяют не только с помощью визуального осмотра шейки матки, но и проведения инструментальных и лабораторных тестов.
- Бактериальный посев. Позволяет обнаружить и точно идентифицировать возбудителя цервицита. Анализ отображает степень воспалительного процесса, устанавливает чувствительность бактерии к антибиотику.
- Анализ мочи. Исследование позволяет оценить степень распространения инфекции.
- Кольпоскопия. Обследование проводит гинеколог для определения степени поражения шейки.

Цервициты при беременности: лечение патологии
Терапия цервицита в гестационном периоде имеет ряд особенностей. Лекарства подбирают с учетом их влияния на беременность, чтобы они не вызвали осложнений. Немаловажную роль в выборе тактики лечения играет возбудитель болезни, срок беременности и форма цервицита. По этой причине лечение всегда проводится по индивидуально составленной схеме.
Основные группы лекарств для лечения цервицита:
- Антибиотик Сумамед для лечения кокковой инфекции, или антибактериальные средства из группы макролидов, если цервицит вызван хламидиями.
- Нестероидные противовоспалительные средства, например, таблетки Индометацин (снимают воспаление и отек).
- Антисептики (Хлорофиллипт, Цитеал, Хлоргексидин).
- Иммуномодуляторы (свечи Генферон).
- Противогрибковые препараты (Флюкостат, Клотримазол).
- Вагинальные антибактериальные свечи (Бетадин, Тержинан);
- Пробиотики для нормализации микрофлоры влагалища.
Важно! Цервицит, вызванный половыми инфекциями, лечится у обоих половых партнеров независимо от результатов анализов мужчины.

Цервицит во время беременности: осложнения у женщины
Цервицит при беременности нельзя оставлять без внимания. Этот недуг плохо сказывается как на самой беременности, так и на родах и дальнейшем восстановлении женщины в послеродовом периоде.
К факторам риска относят:
- Внутриутробное заражение плода вредоносными бактериями. Это грозит септическим поражением слизистых оболочек, кожи и органов малыша.
- На ранних сроках может возникать неполноценность цервикального канала, что провоцирует прерывание беременности.
- Проникновение патогенов, вызывающих венерические болезни, в амниотические воды провоцирует фитоплацентарную недостаточность, уродства плода, мертворождение.
- Острое воспаление может запускать процесс преждевременного родового процесса.
- У женщины повышается риск серьезных родовых осложнений (разрывы, рубцевание и эрозирование) и развитие эндометрита.
Важно! Такой перечень возможных осложнений чаще возникает у женщин с длительным течением цервицита, который не вылечен до конца. Это свидетельствует о том, что хронический цервицит и беременность совмещать нежелательно, а если это случилось ― сразу же проходить полноценное лечение.

Возможна ли беременность после цервицита
Воспаление шейки не оказывает пагубного влияния и не нарушает проходимость шеечного канала. Поэтому при своевременном лечении цервицит не препятствует полноценному оплодотворению.
В то же время нужно понимать, что хронический цервицит или воспаление, вызванное в результате венерических болезней, может распространяться на остальные репродуктивные органы, вызывая выкидыши, непроходимость фаллопиевых труб и прочите патологии. Поэтому женщине с осложненным цервицитом вряд ли удастся забеременеть естественным путем и выносить малыша. Ей придется хирургическим путем избавляться от спаек и рубцов, а в некоторых случаях единственным способом забеременеть остается ЭКО.

Беременность при цервиците: отзывы
Цервицит довольно часто возникает у беременных женщин, поэтому есть множество отзывов о течение недуга в этом периоде. В большинстве случаев цервицит вызывается грибками и простыми кокками по причине снижения иммунитета. Это состояние корректируется приемом пробиотиков и местных антисептиков в виде свечей. После прохождения лечения анализы улучшаются, и воспаление проходит. Грозные осложнения не встречаются.
Есть и другие отзывы, в которых идет речь о цервиците специфической природы, когда воспаление вызывают половые инфекции. Тут все намного серьезнее, ведь большинству женщин приходится принимать антибиотики, чтобы они смогли родить здорового малыша.
Цервицит ― болезнь, которую нужно лечить еще до момента зачатия. Так вы избавитесь от возможных последствий и без проблем выносите малыша. Если же болезнь застала вас врасплох, не отказывайтесь от лечения, иначе вас ждет немало опасных последствий!
Видео: Признаки и лечение цервицита
Каждая женщина, прежде чем забеременеть, должна пройти тщательное обследование, вылечить все имеющиеся патологии. Но бывает, что заболевания возникают на фоне изменений, происходящих во время вынашивания потомства. Одной из часто диагностируемых патологий в гинекологии является цервицит (воспаление шейки матки). Патология может протекать бессимптомно и быстро переходить в хроническую стадию. Она чревата серьезными последствиями для матери, ребенка. Важно своевременно выявить заболевание и назначить адекватное лечение, которое поможет женщине, не навредит плоду.
В статье вы узнаете, как сочетается цервицит и беременность, что провоцирует развитие патологии у будущих мам. Рассмотрим, можно ли забеременеть при наличии воспалительного процесса и к каким последствиям он может привести.
Причины во время вынашивания плода
Причиной цервицита шейки матки является инфекция. Она попадает в слизистую или цервикальный канал через кровь и лимфу, во время половой связи или контактным методом из прямой кишки. Вызвать воспаление в органах репродуктивной системы может и условно-болезнетворная флора — кокковые возбудители, кишечная палочка, грибки, хламидии, микоплазма, трихомонада, вирусы. При нормальном иммунитете кислотная среда во влагалище способна побороть проникающую внутрь болезнетворную флору либо она способна присутствовать внутри и не вредить организму.
Когда женщина беременеет, под влиянием гормональных изменений меняется уровень рН вагинального секрета, который до беременности являлся естественным барьером для проникновения инфекции в репродуктивные органы. Среда становится менее агрессивной, условно-болезнетворная флора начинает активно размножаться, провоцировать развитие воспалительного процесса.
Дополнительные факторы развития цервицита у беременных:
- травматизация ШМ в предыдущих родах, аборты;
- применение внутриматочной спирали, ее удаление перед беременностью;
- новообразования доброкачественного характера .
Спровоцировать развитие воспаления у беременной на фоне общего снижения иммунитета может плохая гигиена и наличие соматических патологий в анамнезе.
Статья по теме — воспаление шейки матки: причины и лечение
Методы диагностики
Поскольку врачу нужно подобрать максимально щадящую схему лечения цервицита, следует тщательно провести диагностику и точно определить причину развития воспалительного процесса. Кроме гинекологического осмотра может понадобиться ряд других исследований:
- бакпосев с определением чувствительности к антибиотикам. Материал для исследования берется из цервикального канала, влагалища и уретры;
- мазок на микрофлору из влагалища;
- анализ вагинального секрета на определение уровня рН;
- общий анализ мочи. При воспалительных процессах повышается уровень лейкоцитов;
- кольпоскопия точнее устанавливает степень поражения.
Может понадобиться специальная диагностика ДНК-зондом или иммуноферментный анализ.
Чем опасен для плода и женщины
Цервицит при беременности опасен не только для будущей матери, но и для плода. Патология может влиять на течение беременности, на процесс родоразрешения, состояние женщины после рождения малыша. Воспалительный процесс может стать причиной следующих нарушений:
- заражение эмбриона в утробе матери болезнетворными микроорганизмами, что приводит к септическому поражению слизистых оболочек, кожного покрова и органов плода;
- на ранних сроках беременности из-за неполноценности маточного канала может произойти выкидыш;
- когда причиной цервицита являются патологии, передающиеся половых путем, проникновение их возбудителя в амниотические воды становится причиной фитоплацентарной недостаточности, уродства плода, его мертворождения;
- острое течение воспалительного процесса может спровоцировать преждевременное родоразрешение;
- у рожениц повышается вероятность развития серьезных послеродовых осложнений, в виде разрывов, рубцов, эрозий, развития эндометрита.
Риск возникновения этих осложнений намного выше у женщин с хроническим цервицитом.
Возможные проявления болезни
Симптоматика может отличаться. На провяления влияет форма цервицита, общее состояние пациентки и сопутствующие патологии. Проявления схожи с другими гинекологическими болезнями. Основные признаки воспалительного процесса у беременной:
- обильные слизистые или гнойные вагинальные выделения, которые могут иметь желтоватый цвет или полностью отсутствовать;
- резкие или ноющие болевые ощущения в нижней части живота с проекцией в область ануса;
- при грибковом цервиците может ощущаться жжение в вагине;
- во время гинекологического осмотра визуализируется краснота, отечность слизистой, а также мелкие кровоподтеки;
- общее состояние женщины от патологии не изменяется. Это становится причиной позднего обнаружения патологии у беременных во втором триместре во время постановки на учет.
Если возбудитель воспалительного процесса ВПЧ, на шейку матки могут появиться кондиломы. При герпетической инфекции вся шейка может быть покрыта сплошной эрозией, слизистая становится рыхлой. При хламидиях симптоматика может отсутствовать. Если же патологию вызвали кокковые инфекции, то выделения из влагалища имеют сероватый оттенок и неприятный, резкий аромат.
Можно ли забеременеть
Влияет ли воспаление шейки матки влияет на способность к зачатию ребенка?
Наступление беременности при воспалении возможно. В большинстве случаев не нарушается проходимость цервикального канала, у сперматозоидов отсутствуют преграды для дальнейшего продвижения к яйцеклетке.
Но прежде чем решиться на зачатие, женщина должна подумать, стоит ли подвергать жизнь будущего ребенка и осознанно обрекать его на развитие вблизи источника постоянной инфекции.
При хроническом цервиците, когда воспалительный процесс протекает длительно, вероятность наступления беременности минимальная. За время развития воспаления в цервикальном канале формируются рубцы, спайки, а шейка матки теряет свою эластичность, уплотняется и утолщается. Для женщин с хронической патологией шансы на зачатие природным путем сравнимы с нулем. Чтобы зачать ребенка естественным методом, нужно точно выявить возбудителя патологии, устранить воспаление, восстановить проходимость цервикального канала. Может понадобиться хирургическая операция. Если все манипуляции будут тщетными, семейной паре рекомендуется зачатие через ЭКО.
Возможность беременности после лечения
Поскольку цервицитом не деформируется маточный канал, воспаление не оказывает на него пагубного влияния и проходимость после адекватной терапии полностью восстанавливается. После лечения наступление беременности возможно, если воспалительный процесс не распространился на другие органы.
Хроническое течение заболевания и, спровоцированное венерическими болезнями, может стать причиной самопроизвольных абортов, непроходимости маточных труб, развития других отклонений, препятствующих естественному наступлению беременности.
Если у женщины развились осложнения из-за хронического воспалительного процесса в ШМ, ей может понадобиться операция по удалению спаек, рубцов. Иногда единственным шансом на успешное зачатие может стать процедура ЭКО.
Особенности лечения
Лечение цервицита во время беременности проводится очень бережно. Максимально снижается вероятность влияния препаратов на развитие плода. Разработкой схемы лечения должен заниматься исключительно лечащий акушер-гинеколог. Устранить патологию нужно как можно раньше, в особенности, когда имеет место хронический цервицит. Если недуг обнаруживается на первых неделях беременности, можно использовать только препараты местного применения, свечи с противовоспалительным эффектом. В остальном схема лечения разрабатывается в зависимости от возбудителя воспалительного процесса, может включать в себя препараты следующих групп:
- средства от грибковых инфекций – Гексикон, Ливарол, Пимафуцин, Клотримазол, Иконазол. Эти препараты помогут устранить Кандидоз. Дозировка прописывается врачом в зависимости от срока беременности. Перорально нужно принимать Флюкостат или Дифлюкан;
- препараты широкого спектра действия с противомикробным эффектом – свечи Бетадин, Тержинан, Клион Д. Использовать суппозитории можно, начиная со второго триместра. Они снимают воспаление, борются с вирусами, бактериями и простейшими;
- для стимуляции иммунитета назначают свечи Виферон, подавляющие активность вирусных инфекций, и иммуномодуляторы – Генферон;
- если воспаление вызвано кокковыми инфекциями могут понадобиться антибиотики – Сумамед, когда цервицит спровоцирован хламидиями, лечение проводится антибактериальными препаратами из группы макролидов, хинолинов или тетрациклинов;
- для снятия воспаления, отечности прописывают нестероидные противовоспалительные медпрепараты – Индометацин;
- для проведения антисептических мероприятий используется Хлорофиллипт, Хлоргексидин, Цитеал;
- для нормализации состояния влагалищной микрофлоры принимаются пробиотики и пребиотики.
Когда цервицит спровоцирован венерическими патологиями, лечение должны проходить оба партнера. Через 2-2,5 месяца после родов женщине нужно будет обязательно пройти контрольное обследование у лечащего гинеколога.
Цервицит – это воспалительный процесс во влагалищном сегменте шейки матки. Заболевание сопровождается болями внизу живота и обильными влагалищными выделениями. Цервицит опасен тем, что может привести к появлению эрозии, утолщению шейки матки.
При отсутствии терапии высока вероятность распространения воспаления на другие половые органы.
Это состояние может нанести вред как будущей матери, так и плоду. Стоит отметить, что опасны и причины, которые его провоцируют.
К таковым относятся:
- Половые инфекции – гонорея, трихомониаз, хламидиоз и многие другие;
- Кандидоз;
- Генитальный герпес;
- Вирус папилломы человека (ВПЧ);
- Травмы шейки матки в анамнезе, например, механические повреждения при аборте, диагностическом выскабливании, удалении/установке внутриматочной спирали, искусственном расширении шейки;
- Несоблюдение правил интимной гигиены;
- Аллергическая реакция на спермицидные средства, латекс и пр.
Воспаление в первую очередь проявляет себя интенсивными влагалищными выделениями.
Немного позже к ним присоединяются другие признаки:
- зуд, жжение, покраснение наружных половых органов;
- жжение при мочеиспускании;
- болезненные половые акты, после которых могут наблюдаться кровянистые выделения;
- боли внизу живота;
- тошнота;
- повышение температуры.
Гинеколог при осмотре отмечает гиперемию и отек наружного отверстия цервикального канала, выпячивание слизистой матки, мелкие кровоизлияния и изъявления.
Во многом проявления заболевания зависят от причины его появления, а также общего состояния иммунитета. Например, если первопричиной стала гонорея, то наблюдается яркая выраженность воспалительного процесса, а вот при хламидиозе его проявления менее заметны.
Патология, появившаяся на фоне герпеса, характеризуется ярко-красной шейкой матки, ее рыхлостью и изъявлениями. При трихомониазе в мазке присутствуют атипичные клетки, а на шейке – небольшие кровоизлияния. ВПЧ может спровоцировать образование кондилом и обширное изъявление.
Опасность данного заболевания в период беременности заключается в том, что на ранних этапах развития оно практически ничем себя не выдает, т. е. может протекать абсолютно бессимптомно.
Если женщина не обнаружила его острого течения, он переходит в хронический. Последний характеризуется менее выраженной симптоматикой и затяжным течением, однако представляет не меньшую опасность для плода.
Если лечение отсутствует, воспаление распространяется на окружающие ткани, железы, приводит к образованию кист и инфильтратов, происходит уплотнение шейки матки. Нельзя пренебрегать профилактическими гинекологическими осмотрами, ведь от этого зависит здоровье малыша и самой женщины. В этих целях также рекомендуется серьезно подойти к вопросу о планировании ребенка: сдать все необходимые анализы, пройти при необходимости полноценной лечение. При этом обследоваться должен и будущий отец ребенка.
Многие можно сказать по характеру выделений, например, при гонорее они желтоватые с примесью гноя; при микоплазме и хламидиозе прозрачные или белые с желтоватым оттенком; при урогенитальном трихомониазе – пенистые; при кандидозе такие же, как и при молочнице – белые, творожистой консистенции.
Острая форма характеризуется резким началом и стремительным прогрессированием. Воспаление и инфекция проявляют себя ярко. Обычно одновременно присутствуют все симптомы заболевания.
Хроническая форма возникает на фоне других заболеваний или является последствием невылеченной острой. В периоды обострений наблюдаются скудные слизисто-гнойные выделения, шейка отекает незначительно.
При длительном хроническом течении утолщается шейка матки, возникает эрозия.
- Гнойная форма сопровождается соответствующими выделениями, причиной которых становятся половые инфекции. Чаще всего гнойный цервицит сочетается с гонореей;
- Атрофическая форма характеризуется истончением тканей шейки. При запущенном патологическом процессе страдают другие органы, нарушается мочеиспускание. Стоит отметить, что атрофическая форма часто развивается из хронического воспаления;
- Вирусный цервицит, соответственно, возникает из-за вирусов (пр. ВПЧ, герпеса). Лечение такового всегда комплексное и довольно сложное: назначают иммуномодуляторы, противовирусные, проводят орошения матки лекарственными составами;
- Бактериальной форме не характерны сильные проявления, но нарушения микрофлоры влагалища присутствуют. Причины скрываются в бактериальных инфекциях – вагинозе, гонорее, кольпите и пр;
- Кистозный вид цервицита – самый неприятный. Обычно он возникает на фоне сразу нескольких инфекций, поразивших организм (стафилококков, хламидий, трихомонад, стрептококков). В итоге начинается патологическое разрастание цилиндрического эпителия по поверхности матки и ее зарастание кистами, которые могут сочетаться с эрозиями;
- Неспецифический цервицит не связан с инфекциями и обычно развивается на фоне бактериального вагиноза. Обычно его диагностируют у молодых женщин. Проявляется он обильными влагалищными выделениями с примесью гноя.
Это заболевание значительно повышает риск развития осложнений. Сюда входит и самопроизвольное прерывание беременности в первом триместре, и преждевременное родоразрешение на более поздних сроках, и внутриутробное инфицирование плода. У малыша, родившегося от больной матери, в первую неделю жизни может развиться гнойное поражение кожных покровов/внутренних органов.
- Главная опасность заключается в том, что микробы, которые спровоцировали цервицит, могут проникнуть восходящим путем (через цервикальный канал) к ребенку, тем самым заразив его. На ранних сроках беременности высока вероятность развития эмбриопатий инфекционного генеза, что проявляется в плацентарной недостаточности и нарушениях формирования плода. Также может произойти выкидыш или замершая беременность.
- Из-за цервицита шейки матки может возникнуть задержка ребенка в развитии, а также локальное или генерализованное инфекционное заболевание. Стоит отметить, что генерализованные формы инфекций возникают еще на ранних сроках, потому что ребенок в утробе не может локализовать воспалительный процесс. На поздних сроках инфекции приводят к сужению каналов и отверстий. В дальнейшем наблюдается аномальное развитие сформированных органов, появляются псевдоуродства, к примеру, гидроцефалия.
В первую очередь требуется гинекологический осмотр.
Необходим:
- бактериальный посев на определение возбудителя заболевания и его чувствительность к антибиотикам;
- мазок на влагалищную микрофлору;
- ПЦР-анализ;
- рН-метрия влагалищного отделяемого;
- анализ крови, мочи;
- УЗИ.
Сколько анализов и каких именно нужно сдать, может сказать только врач, руководствуясь клинической симптоматикой.
Иногда требуется прибегнуть к специальным методам диагностики – ДНК-зонду, иммуноферментному анализу.
- После исследования результатов анализов врач назначает препараты, исходя из чувствительности выявленных микроорганизмов к антибиотикам.
- При наличии хронического заболевания требуется дополнить терапию витаминными комплексами и средствами, поддерживающими иммунитет.
- Могут быть назначены лечебные ванночки, а также спринцевания.
Чтобы не допустить рецидива заболевания и развития осложнений, лечение цервицита, возникшего при беременности, женщина должна строго выполнять рекомендации врача. Стоит отметить, что терапию должны проходить оба половых партнера. На время курса стоит воздержаться от половой жизни. В дальнейшем нужно регулярно посещать врача. Последний, в свою очередь, назначает меры для восстановления шейки матки, устраняет имеющиеся повреждения.
Также врач должен принять меры профилактики искусственного прерывания беременности. Стоит отметить, что терапия может включать радиоволновое воздействие и другие физиотерапевтические процедуры. Также не исключается, что беременность нужно будет прервать.
Ни в коем случае не занимайтесь самодиагностированием и самолечением! Это может быть опасно для вашего здоровья и самочувствия вашего малыша!
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
