Чем лечат воспаление и язву кишечника
Язва кишечника – это глубокий дефект слизистой оболочки тонкой или толстой кишки, который может достигать подслизистой основы или мышечного пласта. Чаще всего встречается язвенная болезнь 12-перстной кишки на фоне хеликобактерной инфекции. Язвенное поражение тонкой или толстой кишки также может быть следствием хронического воспаления – колита или характерным признаком таких патологий как болезнь Крона и НЯК (неспецифический язвенный колит).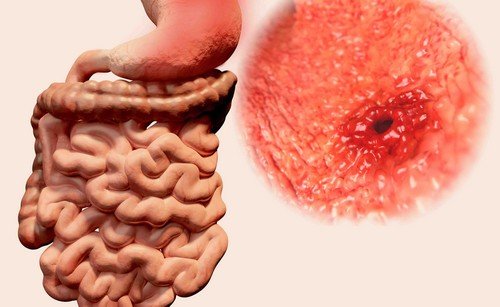
Симптомы
Перечисленные заболевания имеют специфические симптомы со стороны пораженного кишечника и организма в целом. Наибольшей выраженности они достигают в периоды обострений, что нарушает качество жизни человека. Язвенная болезнь 12-перстной кишки, неспецифический язвенный колит и болезнь Крона характеризуются хроническим течением с рецидивами в результате воздействия провоцирующих факторов.
Кишечные проявления
Характерные признаки обострения болезни:
- периодическая или постоянная острая боль в подложечной области живота;
- тошнота, нередко приводящая к рвоте;
- усиление болевого синдрома натощак, в ночное время;
- частая отрыжка с тухлым запахом;
- метеоризм;
- ухудшение аппетита.
Интенсивность болей зависит от длительности процесса, количества язв и болевого порога человека. Определенную роль играет и характер питания.
Болезнь Крона – системная патология, при которой происходит сегментарное поражение чаще всего тонкой кишки с образованием на ней эрозий, язв различной величины и стенозов.
Симптомы болезни:
-
 режущие или ноющие боли в районе живота, которые не имеют четкой локализации;
режущие или ноющие боли в районе живота, которые не имеют четкой локализации; - метеоризм после приема пищи;
- жидкий стул до 4-10 раз в сутки;
- появление в кале примесей крови.
Выраженность описанных признаков зависит от степени активности воспалительного процесса в желудочно-кишечном тракте. Тяжелее всего протекает болезнь при сочетанном поражении желудка, тонкой и толстой кишки.
При неспецифическом язвенном колите определяется хроническое воспаление кишечника, в котором со временем появляются язвы, микроабсцессы и полипозные разрастания. Локальные признаки колита:
- стул с патологическими примесями (кровь, слизь и иногда гной);
- диарея до 5-12 раз в сутки;
- режущие боли в нижних отделах живота;
- постоянный метеоризм.
Обычно заболевание протекает тяжело с яркой клинической картиной. НЯК чаще встречается у мужчин в возрасте от 20 до 60 лет.
Внекишечные проявления
Помимо локальных симптомов со стороны кишечника язвы могут сопровождаться патологическими изменениями кожи, глаз, суставов.
Для язвы 12-перстной кишки характерно:
- «заеды» в углах рта, или ангулярный стоматит;
- десквамативный глоссит (глубокие складки на языке, его покраснение);
- повышенная ломкость волос, ногтей.
При НЯК или болезни Крона внекишечные симптомы носят системный и более тяжелый характер:
-
 повышение температуры тела, озноб;
повышение температуры тела, озноб; - общая слабость, плохой аппетит;
- прогрессирующее снижение веса;
- воспаление оболочек глаза (конъюнктивит, увеит, иридоциклит);
- мышечные, суставные боли;
- кожные высыпания различного характера (кольцевидная эритема и т.д.);
- поражение мелких сосудов (васкулиты).
Причины и факторы риска
Язва кишечника считается многофакторным заболеванием, в возникновении которого может участвовать инфекционный процесс, генетическая предрасположенность или аутоиммунное воспаление.
Основные причины заболеваний:
-
 Инфекции. Активный хеликобактериоз в ЖКТ, перенесенные тяжелые кишечные инфекции.
Инфекции. Активный хеликобактериоз в ЖКТ, перенесенные тяжелые кишечные инфекции. - Аутоиммунный процесс. Данная теория сконцентрирована на том, что в организме человека вырабатываются антитела против нормальных клеток собственного кишечника.
- Хроническое воспаление. Преобладание в человеческом организме провоспалительных факторов (интерлейкины, фактор некроза опухолей) может запустить процессы язвообразования.
- Генетическая предрасположенность. У лиц, чьи родственники страдают от язв кишечника, вероятность заболеть значительно выше, чем у людей с неотягощенной наследственностью.
- Медикаменты. Длительный прием некоторых ЛП (кортикоидные гормоны, аминогликозиды, НПВП) может привести к подобным изменениям со стороны кишечника.
Иногда в развитии патологии участвует не один, а целая совокупность факторов.
Диагностика
Диагностикой патологии может заниматься терапевт, гастроэнтеролог или хирург.
Сбор данных и осмотр
 На первых этапах важен опрос пациента, в ходе которого врач узнает жалобы, их характер, длительность и частоту. В обязательном порядке устанавливается начало болезни, выясняется наследственный анамнез, план предыдущего лечения.
На первых этапах важен опрос пациента, в ходе которого врач узнает жалобы, их характер, длительность и частоту. В обязательном порядке устанавливается начало болезни, выясняется наследственный анамнез, план предыдущего лечения.
Детальный осмотр поможет доктору обнаружить воспалительное поражение глаз, кожи или языка, суставные контрактуры в результате длительного артрита. Пальпация живота проводится для определения зоны болезненности, патологического изменения формы и размера кишки, вздутия.
Инструментальные исследования
Инвазивные методики позволяют более детально и «воочию» осмотреть слизистую оболочку кишечника, обнаружить характер и количество дефектов на ней, произвести биопсию и даже малые операции при необходимости.
Для установления диагноза назначаются следующие виды инструментальной диагностики:
-
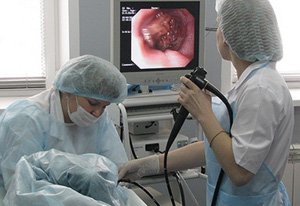 Фиброгастродуоденоскопия (с/без уреазного теста). Это обследование верхнего сегмента ЖКТ с помощью эндоскопа (от пищевода до 12-перстной кишки). Является «золотым» стандартом диагностики язвенной болезни.
Фиброгастродуоденоскопия (с/без уреазного теста). Это обследование верхнего сегмента ЖКТ с помощью эндоскопа (от пищевода до 12-перстной кишки). Является «золотым» стандартом диагностики язвенной болезни. - Фиброколоноскопия. Производится осмотр прямой и толстой кишки; возможно проведение биопсии и малых оперативных вмешательств (остановка кровотечения, удаление полипов).
- Контрастная ирригография. Рентгенологическое обследование кишечника с помощью введения контрастного вещества и выполнения серии снимков.
Кроме визуальной оценки состояния слизистой кишки в обязательном порядке выполняется биопсия с последующим гистологическим исследованием забранного материала. Это помогает не только подтвердить диагноз, но и исключить онкологию.
Лабораторные исследования
 Из лабораторных анализов назначается клиническое и биохимическое исследование крови (снижение уровня гемоглобина, альбуминов, появление С-реактивного белка и фибриногена). В некоторых случаях прибегают к иммунологическому анализу, с помощью которого выявляют наличие и количество плазматических антител.
Из лабораторных анализов назначается клиническое и биохимическое исследование крови (снижение уровня гемоглобина, альбуминов, появление С-реактивного белка и фибриногена). В некоторых случаях прибегают к иммунологическому анализу, с помощью которого выявляют наличие и количество плазматических антител.
Копроцитограмма и бактериологическое исследование кала могут показать наличие в нем непереваренных частиц, лейкоцитов и высокую концентрацию патогенных микробов. Не менее важен анализ кала на скрытую кровь.
Лечение
Лечение комплексное. Терапия должна включать в себя диетические рекомендации, лекарственные препараты и, при необходимости, хирургическое вмешательство.
Диета
Как во время, так и вне обострений важно придерживаться сбалансированного питания. Следует избегать переедания, еды всухомятку или на ходу, избыточного употребления газированных напитков, фаст-фуда. Пища должна быть приготовлена щадящими методами (запекание, варка) и подаваться оптимальной температуры (20-40 °C).
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Наличие частой диареи подразумевает увеличение суточной калорийности и количества выпиваемой жидкости. Это позволит избежать обезвоживания и резкого похудения.
Препараты
Из медикаментозных средств могут использоваться:
- Антибиотики. Предназначены для борьбы с инфекцией (пенициллины, цефалоспорины, фторхинолоны).
-
 Антисекреторные, антацидные препараты. Снижают кислотность, защищают стенки ЖКТ (омепразол, рабепразол, Маалокс, Алмагель).
Антисекреторные, антацидные препараты. Снижают кислотность, защищают стенки ЖКТ (омепразол, рабепразол, Маалокс, Алмагель). - Кортикостероиды. Обладают противовоспалительной активностью, тормозят аутоиммунные процессы (Преднизолон, Будесонид).
- Аминосалицилаты/цитостатики. Препятствуют прогрессированию аутоиммунного воспаления в кишечнике (Сульфасалазин/Метотрексат).
Кроме того, назначается симптоматическая терапия: обезболивающие препараты, витамины.
Хирургия
Оперативные вмешательства показаны при неуклонном прогрессировании болезни, развитии осложнений, неэффективности лекарственной терапии. В статистике указана высокая частота рецидивов (до 45%) спустя 3-5-7 лет после вмешательства. Наибольшей эффективностью обладают операции при язве 12-перстной кишки.
Виды операций
-
 Некрэктомия. Иссечение язвенных дефектов.
Некрэктомия. Иссечение язвенных дефектов. - Лигирование сосудов. Применяется для остановки кровотечений.
- Резекция кишки с/без анастомоза. Удаление наиболее измененного сегмента кишечника с/без формирования соустья с другим отделом ЖКТ.
Восстановительный период
В большинстве случаев восстановительный период занимает от 2-4 недель до нескольких месяцев, что зависит от степени поражения кишки и своевременности терапии. В отдельных случаях ремиссия добивается годами или болезнь приводит к инвалидности.
Возможные последствия и прогноз для жизни
Поздно диагностированная патология может привести к развитию осложнений:
-
 тотальное поражение ЖКТ;
тотальное поражение ЖКТ; - перфорация стенки кишки;
- внутреннее кровотечение;
- озлокачествление;
- сепсис;
- образование абсцессов.
При легком, среднетяжелом течении прогноз для жизни относительно благоприятный (при условии соблюдения всех лечебных рекомендаций). Тяжелые и осложненные формы в 40-70% случаев приводят к инвалидизации, реже – летальному исходу.
Профилактика
Первичная профилактика:
- рациональное, сбалансированное питание;
- прием препаратов строго по назначению врача;
- своевременное лечение острых инфекций, аутоиммунных процессов.
Вторичная профилактика:
- соблюдение лечебной диеты, рекомендованного режима;
- исключение алкоголя, курения;
- лечебный и профилактический прием препаратов;
- регулярное обследование, даже в период ремиссии.
Кишечный тракт представляет собой сложный многофункциональный орган. На каждом пищеварительном этапе в петлях кишечника происходят разнообразные процессы: всасывание, переваривание, выведение продуктов обмена, накопление полезных микроэлементов и др.
При любом нарушении пищеварения могут развиваться серьезные осложнения, включая язвенный процесс. Симптомы язвы кишечника проявляются уже на стадии образования дефектов на слизистых, поэтому следует сразу обращаться к врачу.
Что такое язва кишечника
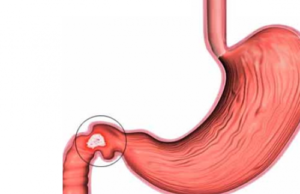
Язва кишечника характеризуется образованием кратерообразного дефекта на слизистых оболочках кишечных стенок. По мере изъязвления патологический процесс охватывает глубокие подслизистые слои, мышечные структуры. В клинической практике часто встречают язву тонкого кишечника (двенадцатиперстной кишки), которая сочетается с язвенно-эрозивной болезнью желудка в 75% случаев.
Клинические проявления редко смазаны, однако на раннем этапе напоминают простое расстройство ЖКТ. Это затягивает поход к врачу, больные нередко обращаются за помощью лишь при присоединении осложнений.
Код заболевания по МКБ-10 — К63.3 — язва кишечника.
Классификация
Особую значимость в классификации язвы кишечника имеют локализация и форма дефекта слизистых оболочек.
Врачи выделяют следующие формы:
- Язва тонкого кишечника. Заболевание встречается в большинстве клинических случаев, если в анамнезе больного есть язва желудка. В качестве самостоятельного процесса говорят о развитии неспецифического воспаления. Основная причина — агрессивное воздействие кислых сред, рефлюксная болезнь.
- Язва толстой кишки. Изъязвление может развиваться в любом отделе кишечника в результате воспалительного процесса. Чаще язва в толстой кишке носит генерализованный характер, очаги поражения охватывают прямую, слепую, сигмовидную кишку.
По характеру возникновения выделяют хроническую язву с периодами ремиссии и обострения. Также существует классификация по тяжести течения, которая включает осложнения (перфорацию и прободение — прободная язва).
Осложнения и опасность
Основное осложнение заключается в прободении язвенного очага, формировании свободного сообщающегося хода с брюшиной и развитии перитонита — разлитого или ограниченного воспаления оболочек брюшины. К прочим воспалениям относят сепсис, абсцессы.
При хроническом течении и осложненном изъязвлении существует риск озлокачествления клеток кишечных оболочек, появления колоректального рака.
Причины возникновения
Язва кишечного тракта — полиэтиологичное заболевание, которое развивается под воздействием внутренних или внешних факторов.
Типичные причины:
- длительное медикаментозное лечение (антибиотиками, гормонами, цитостатиками и др.);
- дисбактериоз или синдром раздраженного кишечника;
- инфицирование кишечника хеликобактерной инфекцией, воспаление любого другого генеза;
- паразиты, включая гельминтоз;
- неадекватное питание;
- вредные привычки, особенно злоупотребление алкоголем и курение.
Язвенный процесс нередко развивается в ответ на длительное нервное напряжение, психоэмоциональную нестабильность. Немаловажную роль играют наследственная предрасположенность, гиподинамия и статичное положение тела, сопутствующие заболевания органов ЖКТ.
Симптомы
Симптомы язвы кишечника зависят от локализации и тяжести течения патологического процесса.
Общими признаками считают:
- нарушение аппетита;
- дискомфорт в кишечнике;
- снижение массы тела;
- появление налета на языке, особенно по утрам;
- нарушение стула;
- газообразование, метеоризм.
Клинические проявления при поражении тонкой кишки — болезненность в области эпигастрия, спазмы, кислая и горькая изжога. Из внекишечных проявлений возможны тошнота, рвота, недомогание, голодные боли по ночам.
Поражение толстого кишечника приводит к распиранию внизу живота, болезненности в области ануса, выделению крови или слизи из ректального канала, появлению зловонных газов.
Обратите внимание! Врачи относят язвенное поражение кишечника к предраку, когда существуют реальные предпосылки к озлокачествлению клеток и формированию опухоли.
Особенности диагностики
Диагностические мероприятия включают физикальный осмотр, пальпацию органов брюшины, при необходимости пальпаторный осмотр ректального канала и ануса. Обязательно изучают жизненный, наследственный и клинический анамнез больного, назначают следующие исследования:
- анализы крови, кала и мочи;
- бактериальные тесты.
Золотым стандартом диагностики заболеваний кишечного тракта считают инструментальные методы исследования:
- колоноскопия и ректороманоскопия — эндоскопические методы исследования кишечных отделов, позволяющие оценить структурные изменения оболочек, наличие воспалительных очагов, кровотечений, новообразований;
- ирригоскопия (рентгеноконтрастный метод исследования) — благодаря контрасту можно уточнить локализацию и характер изменений слизистых оболочек;
- ультразвуковое исследование органов брюшной полости и малого таза.
Учитывая неспецифичность и многоликость клинических проявлений, важно провести дифференциальную диагностику и исключить полипы, геморроидальную болезнь, парапроктит, проктит, злокачественный процесс.
Методы лечения
Лечение язвенной болезни кишечника назначается на основании данных диагностических мероприятий, жалоб больного. Заболевание лечат преимущественно консервативным путем, однако иногда требуется хирургическое вмешательство.
Медикаментозная терапия
Для лечения язвы кишечника назначаются следующие препараты:
- антибактериальные средства, если в основе патологии лежит воспалительный процесс;
- противогельминтные препараты, когда изъязвлению способствовали паразитарные инвазии;
- антацидные препараты для снижения агрессивного воздействия секрета;
- противовоспалительные средства на основе ибупрофена, парацетамола;
- гормональные препараты при выраженном язвенном процессе аутоиммунного характера.
В качестве симптоматической терапии назначают противовоспалительные, спазмолитические средства, витаминные комплексы, абсорбенты, кишечные антисептики для длительного применения.
Оперативное вмешательство
Хирургическое вмешательство проводится по особым показаниям, а также при присоединении жизнеугрожающих осложнений, например, при прободении кишечной язвы и неэффективности консервативного лечения.
Основные методы вмешательства:
- некрэктомия при некротических изменениях оболочек кишечника;
- скальпельное иссечение язвенных дефектов;
- ушивание язвы при крупных дефектах;
- удаление части кишечника при массивном поражении оболочек.
Если, помимо язвенных очагов, в кишечнике обнаружены новообразования, такие элементы также удаляют. После операции больного ждет длительная реабилитация.
Народные методы
Народные методы лечения рекомендуется использовать только после консультации врача, на фоне консервативной терапии. Популярными средствами для лечения язвы кишечника считают рецепты на основе прополиса, сока алоэ, красного вина с корицей, оливкового и облепихового масел.
Применять их следует с особой осторожностью: важно учитывать риск побочных явлений, негативных реакций, аллергии и усугубления патологического процесса.
Диета
Правильное питание при язве кишечника — основа лечения. При обострении или осложнении язвы рекомендуют голодание наряду с обильным питьевым режимом. В первые сутки важно исключить любую пищу, которая могла бы усилить симптоматику, спровоцировать прободение язвы.
По мере стихания симптомов назначают щадящее меню, которое включает слизистые каши, простые супы и бульоны, нежирные молочные и кисломолочные продукты.
Пищу следует готовить путем варки или тушения, температура блюд не должна превышать 40°С. Назначают дробное питание малыми порциями до 5-6 раз в сутки.
Обязательно исключают бобовые культуры, грубые злаки, алкогольные напитки, фастфуд, черный кофе, мучные блюда, агрессивные пищевые ингредиенты (пряности, приправы, соленья, копчености).
Профилактика и прогноз
Меры профилактики — это качественное и сбалансированное питание, соблюдение пищевой дисциплины. Медикаментозная терапия должна регулироваться врачебным назначением, самолечение приводит к неблагоприятным последствиям.
После выздоровления рекомендуется придерживаться предписаний врача, соблюдать здоровый образ жизни, стабилизировать психоэмоциональный фон и исключить негативные факторы.
Обратите внимание! К сожалению, язвенный процесс даже после качественного лечения может рецидивировать, поэтому следует соблюдать пожизненный щадящий, но сбалансированный рацион.
Заключение
Язва кишечника — серьезное поражение выстилающих оболочек с образованием глубоких дефектов. Постепенное разрушение слизистых приводит к стойкому нарушению функций органа и, как следствие, всего пищеварительного процесса. Своевременное лечение позволит сохранить не только здоровье, но и качество жизни больного.
При подготовке статьи использовались материалы с сайтов:
https://www.cochrane.org/
https://www.gmsclinic.ru/
https://ru.wikipedia.org/
