Чем лечить воспаление после занозы

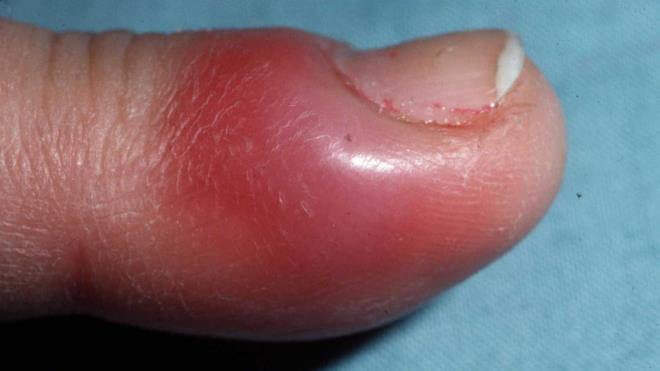
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.

Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
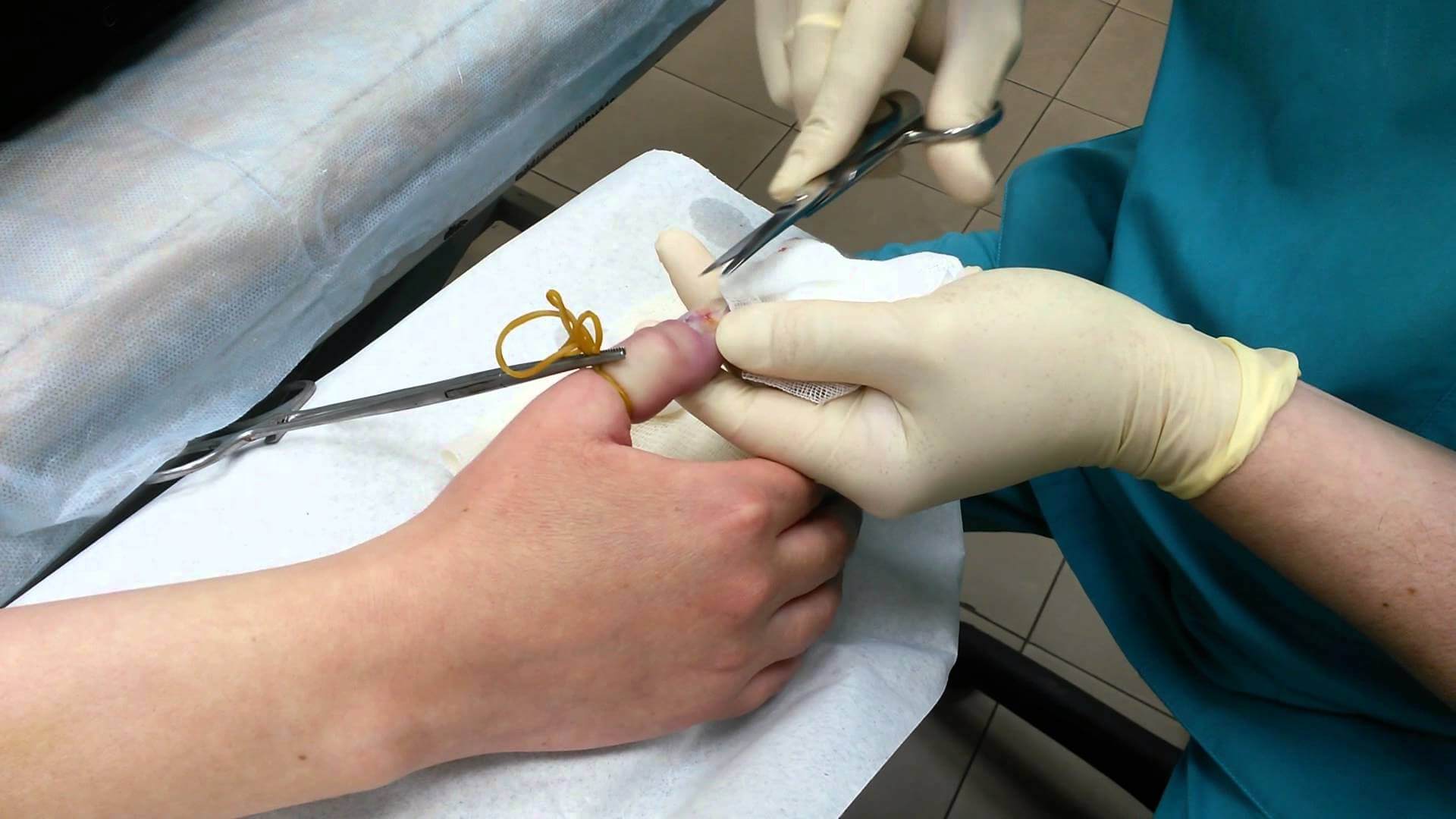
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи — в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды — она ослабляет защитные качества кожи.
Заноза – это инородное тело, внедрившееся под кожу человека. Наличие осколка стекла, металла, дерева в эпидермисе или дерме сопровождается чувством покалывания при надавливании. В течение нескольких часов развивается локальное воспаление, которое может перейти в нагноение. Для уточнения расположения стеклянной или металлической занозы, состояния окружающих осколок анатомических структур может понадобиться проведение УЗИ мягких тканей, рентгенографии, МРТ-диагностики. Поверхностные занозы легко удаляются иглой, пинцетом. Глубоко расположенное инородное тело, осколки стекла удалить из тканей под силу только дерматологу или хирургу.
Общие сведения
В дерматологии занозы являются распространенным явлением среди пациентов всех возрастов. Чаще прочих поражаются пальцы рук, ладони; на втором месте — пятки, свод стопы. Большая часть инородных тел не проникает глубже эпидермиса, не создает проблем для здоровья. Внимания требуют осколки, которые затрагивают дерму. Эти фрагменты могут стать источником гноеродной инфекции, которая активно распространяется в тканях, приводит к развитию осложнений. В быту большинство случаев подкожного внедрения заноз приходится на теплое время года, когда возрастает активность людей вне дома, начинается дачный садово-огородный сезон. В производственной сфере зависимости от сезонности нет, здесь имеет значение несоблюдение техники безопасности.
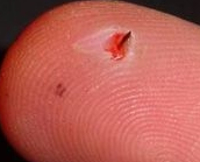
Заноза
Причины занозы
Предрасполагающим фактором является выполнение работ, связанных с обработкой древесины, металлов, выращиванием и уборкой растений. Небрежное проведение отдельных операций, работа без защитных перчаток, одежды и обуви легко приводит к проникновению инородных тел под кожу. В зависимости от условий получения повреждений выделяют следующие причины образования заноз:
- Бытовые. Сюда относятся все случаи заноз у детей и взрослых, полученных в домашних условиях. У детей это следствие шалостей, ползания по деревянному полу или поверхностям, загрязненным острыми фрагментами, легко проникающими в эпидермис. Дети первого года жизни могут занозить ладони, стопы, кожу предплечий, коленки. У взрослых заноза ‒ частый спутник ремонтных работ, ряда повседневных дел.
- Производственные. Наибольший риск получения заноз имеют представители таких профессий как столяры, плотники, шлифовальщики, стеклодувы, фрезеровщики, слесари. У них страдают не только руки, но и лицо, так как при работе со станками небольшие инородные тела могут разлетаться в разные стороны со значительной скоростью. В этих профессиях первостепенное значение приобретает использование защитных очков, перчаток, масок, комбинезонов.
- Сельскохозяйственные. Цветоводы, овощеводы, работники полевых бригад находятся в наиболее уязвимом положении. Это связано с тем, что органические фрагменты с частичками почвы, попав под кожу, чаще прочих вызывают бурную местную воспалительную реакцию, создают повышенный риск развития столбняка. Постоянный контакт с землей повышает риск инфицирования ранок, оставшихся после удаления заноз.
Наиболее значимой причиной осложненного течения занозы является легкомысленное отношение многих людей к данной проблеме. Опасность в момент внедрения занозы представляет временное снижение иммунитета вследствие простуды, переутомления, перегрева или переохлаждения; стойкое ослабление защитных сил организма у пациентов с сахарным диабетом, хроническим нарушением кровообращения, хроническим алкоголизмом и другой тяжелой патологией. Наряду с повсеместно распространенными стафило- и стрептококками, в ранку могут попасть синегнойная палочка и другие высокопатогенные микроорганизмы. Свою негативную роль может сыграть и отсутствие прививки от столбняка.
Патогенез
Повреждение тканей, затрагивающее дерму, вызывает отек вследствие повышения проницаемости капилляров и выхода жидкости в межтканевое пространство. Инородное тело провоцирует развитие реактивного воспаления. Присутствие в ранке бактерий приводит к нагноению. Если иммунная система не может ограничить воспаление, то бактерии начинают распространяться в тканях с формированием флегмоны. Длительное нахождение осколка в тканях заканчивается образованием воспалительной гранулемы. Это небольшое шишковидное уплотнение под кожей, которое болит при надавливании и постепенно увеличивается в размерах. В основе развития гранулемы лежит разрастание соединительной ткани, которая отграничивает инородный материал, формирует вокруг него капсулу.
Симптомы занозы
Непрозрачное инородное тело хорошо видно под кожей, а его кончик иногда выступает над поверхностью эпидермиса. Боли не характерны. Ощущается покалывание при надавливании на область повреждения. Исключение составляет подногтевая заноза: небольшой инородный фрагмент провоцирует интенсивные боли, которые усиливаются при касании ногтевой фаланги. Если своевременно не обработать место повреждения, развивается воспалительный процесс, который значительно меняет клиническую картину. Формируется участок гнойного воспаления. При вскрытии гнойника с жидким содержимым обычно выходит и инородный фрагмент. Если же воспаление распространяется на окружающие ткани, то могут появиться боли, выраженный отек всей анатомической области. Одним из проявлений отека пальца становится тугоподвижность межфаланговых суставов.
Осложнения
Особенностью строения тканей пальцев является наличие многочисленных соединительнотканных перемычек. Вследствие этого гной часто не может прорваться наружу и уходит вглубь тканей с формированием панариция. На кистях, стопах и других участках тела разлитое воспаление приводит к флегмоне. Гранулема на руке вызывает постоянный дискомфорт при выполнении мелких движений, может периодически травмироваться, если возвышается над уровнем кожи. Одним из наиболее грозных осложнений занозы является столбняк, который развивается при попадании в ранку клостридий тетани у непривитых лиц. При современном уровне развития медицины летальность от столбняка, по разным данным, составляет от 17 до 25%. Наибольшее количество случаев развития столбняка наблюдается в сельской местности.
Диагностика
Постановка правильного диагноза не вызывает сложностей. Исключения составляют случаи, когда инородное тело прозрачное или погрузилось глубоко в ткани, имеются признаки неврологических нарушений или хирургической патологии. В команде с дерматологом могут работать врачи других специальностей: рентгенолог, невролог, хирург, травматолог. Для диагностики применяются:
- Визуальный осмотр. Позволяет определить материал инородного тела, размеры и глубину его залегания, наличие признаков воспаления. Данных осмотра, как правило, бывает достаточно для того, чтобы подобрать наиболее подходящий способ удаления занозы. Пальпация места повреждения производится с целью выявления отека, локальной болезненности и покалывания, определения состояния окружающих тканей.
- Инструментальные методы исследования. С учетом клинической картины может назначаться проведение УЗИ, рентгенологического исследования, КТ или МРТ мягких тканей. Это необходимо для визуализации прозрачных инородных тел и уточнения их расположения, контроля состояния расположенных рядом суставов и других анатомических структур.
Лечение занозы
Удаление внутрикожных и подкожных инородных тел поводится как дома, так и в условиях лечебного учреждения. С мелкими повреждениями пациенты обращаются в травмпункт, где выполняется обработка поврежденной области, применяются необходимые меры профилактики осложнений. При наличии признаков осложнений пациент направляется к хирургу. Лечебная тактика включает:
- Наблюдение. Мелкие фрагменты, расположенные в верхних слоях кожи, можно не доставать. Они отторгнутся вместе со слущивающимся эпителием в течение пары дней. Дополнительное воздействие нестерильной иглой приводит к появлению небольших инфицированных ранок, вреда от которых бывает больше, чем от поверхностно расположенной занозы.
- Удаление иглой или пинцетом. Глубоко расположенную занозу необходимо удалить. Если ее кончик торчит наружу, то его достаточно захватить пинцетом и вытащить. Если же фрагмент ушел вглубь, то предварительно необходимо стерильной иглой разорвать эпидермис над занозой, а саму занозу удалить пинцетом. Вместо иглы можно использовать щипчики для кутикулы, которыми срезается слой отмершего эпителия над инородным телом.
- Удаление в условиях травмпункта. Не всегда занозу получается вытащить без посторонней помощи. В этом случае можно обратиться в травмпункт. С собой необходимо взять карту прививок, чтобы медработник знал, нужно ли проводить экстренную вакцинацию против столбняка.
- Лечение осложнений. Активный воспалительный процесс в месте повреждения требует проведения дополнительного лечения. Назначаются антибиотики, противовоспалительные препараты, физиотерапевтическое лечение. При отсутствии эффекта от консервативной терапии производится хирургическое вскрытие гнойника, в ходе которого создаются условия для оттока гноя и быстрого заживления тканей.
Прогноз и профилактика
Прогноз благоприятный при условии грамотного удаления заноз и обработки ранок, своевременной вакцинации. Профилактика заключается в использовании средств защиты для наиболее подверженных повреждениям участков тела (защитных перчаток для рук, подходящей обуви, очков или масок для лица). Предотвратить развитие осложнений позволяет своевременное обращение за медицинской помощью, выполнение назначений врача, создание покоя для поврежденной конечности. Особенно важно это для пациентов с иммунодефицитом, тяжелой патологией сердечно-сосудистой системы, внутренних органов.
