Чем опасно воспаление пищевода
Не все имеют представление о том, почему развивается острый и хронический рефлюкс эзофагит, что это такое и чем опасна патология. Это заболевание, при котором поражается пищевод. В большинстве случаев воспаление связано с желудочно-пищеводным рефлюксом.
При неправильном лечении эзофагит может стать причиной метаплазии и рака.
Развитие рефлюкс эзофагита у человека
Эзофагит пищевода — воспаление слизистой различной этиологии.
В развитых странах распространенность данной патологии среди населения превышает 50%. Имеется тенденция к росту заболеваемости.
Очень часто люди обращаются к врачу на поздних стадиях, что затрудняет лечение и ухудшает прогноз.
Эзофагит у детей развивается реже, чем у взрослых. При прогрессировании заболевания поражается мышечный слой пищевода.
У 30-40% людей эта патология протекает бессимптомно. Боли отсутствуют. Различают острые, подострые и хронические эзофагиты.
Степени рефлюкс эзофагита
Выделяют 3 степени тяжести воспаления:
- При легком эзофагите отсутствуют эрозии и язвы. Поражается только поверхностный (слизистый) слой.
- Эзофагит 2 степени отличается наличием мелких дефектов (эрозий или язв). Наблюдаются участки некроза тканей.
- При эзофагите 3 степени в процесс вовлекается подслизистая основа. У таких людей наблюдаются частые пищеводные кровотечения. После лечения нередко происходит образование рубцов.
Имеется классификация этой патологии по этиологическому фактору.
Согласно ей, эзофагит бывает:
- алиментарным;
- профессиональным;
- аллергическим;
- застойным;
- травматическим;
- инфекционным.
Известны следующие виды воспаления пищевода:
- катаральное;
- геморрагическое;
- эрозивное;
- псевдомембранозное;
- флегмонозное;
- язвенное;
- отечное.
Эзофагит бывает идиопатическим. В данном случае причина его развития не установлена.
Причины воспаления пищевода
Нужно знать не только то, что такое эзофагит, но и факторы риска его развития.
Наиболее частыми причинами поражения пищевода являются следующие:
- погрешности в питании;
- ожоги;
- острые инфекции;
- травмирование инородными предметами;
- заброс кислоты из желудка;
- снижение тонуса пищеводного сфинктера;
- аллергия;
- воздействие химических веществ.
У ребенка и взрослого частой причиной воспаления являются микробы.
Возбудителями могут быть грибки рода Кандида, вирусы гриппа и кори, сальмонеллы, дифтерийные палочки.
В группу риска входят люди с иммунодефицитом. Нередко пищевод воспаляется у ВИЧ-инфицированных.
Часто острый эзофагит развивается на фоне ожога. Это возможно при случайном проглатывании кислот или щелочей, а также при употреблении горячих напитков.
Гнойное воспаление часто вызывают косточки, кости и другие острые предметы, которые попали в пищевод.
В данной ситуации имеется опасность прободения стенки органа.
Воспаление пищевода у взрослых и детей в большинстве случаев обусловлено гастроэзофагеальной рефлюксной болезнью.
Данная патология развивается на фоне погрешностей в питании, несостоятельности сфинктера и повышенной кислотности желудка.
К предрасполагающим факторам относится наличие у человека гиперацидного гастрита или язвенной болезни.
Причиной развития рефлюкс-эзофагита является наличие грыжи пищеводного отверстия диафрагмы.
Воспаление пищевода чаще всего диагностируется у людей, которые неправильно питаются.
Факторы риска
Факторами риска развития алиментарной формы заболевания являются:
- употребление пищи перед сном;
- избыток в рационе жирной и острой пищи;
- переедание;
- частое употребление алкоголя.
Иногда развивается аллергический эзофагит. Причиной может быть бурная реакция организма на некоторые продукты.
Очень часто эзофагит сочетается с воспалением поджелудочной железы, желчного пузыря и различными опухолями (гастриномой).
Симптомы воспаления пищевода
На первый план при воспалении пищевода выходят следующие симптомы:
- боль;
- дисфагия;
- кислый привкус во рту;
- срыгивание;
- отрыжка;
- нарушение дыхания;
- тошнота;
- периодическая рвота;
- нарушение стула;
- изжога;
- боль в области сердца.
Некоторые пациенты предъявляют жалобы на ощущение кома в груди. Наиболее частым признаком эзофагита являются боли.
Они имеют следующие признаки:
- ощущаются за грудиной;
- возникают после еды;
- жгучие;
- постоянные или периодические;
- могут ощущаться в верхней части живота;
- иррадиирует в спину и грудь.
Если причиной послужил ожог, то голос становится сиплым. Возможен отек лица.
Практически у всех больных наблюдается отрыжка. Она кислая или воздушная.
Данный симптом свидетельствует о нарушении процесса пищеварения и усилении продукции соляной кислоты. На фоне болевого синдрома появляется дисфагия.
Такие люди с трудом проглатывают твердую пищу. Нередко для этого требуется стакан воды.
При тяжелом течении заболевания затрудняется прием жидкости.
При рефлюкс-эзофагите часто происходит обструкция бронхов. Приступ сопровождается продуктивным кашлем и хрипами.
У некоторых больных возможно появление дискомфорта в области сердца. В данном случае нужно исключить стенокардию.
Боль при этом связана с приемом пищи. Проявлением эзофагита является кашель.
Он возникает преимущественно в ночное время. Кашель сухой и связан с закрытием голосовой щели во время рефлюкса.
Если эзофагит развился на фоне гастрита и язвенной болезни, то появляются диспепсические симптомы.
К ним относятся неустойчивость стула, тошнота и рвота. В случае язвенного поражения возможно кровотечение.
В очень тяжелых случаях развивается шоковое состояние. Дополнительные признаки заболевания включают усиленное выделение слюны и повышенную чувствительность к горячей и слишком холодной пище.
Эзофагит длится годами и без соответствующего лечения приводит к осложнениям вплоть до перерождения клеток.
Опасные последствия рефлюкс эзофагита
Заболевание представляет определенную опасность для человека.
Возможны следующие осложнения эзофагита:
- бронхит;
- астма;
- рубцовое сужение пищевода;
- формирование отверстия в стенке органа;
- кровотечение;
- синдром Мэллори-Вейса;
- флегмона;
- аспирационная пневмония;
- формирование пищевода Баррета;
- малигнизация;
- инфекционно-токсический шок;
- образование язвы.
Если воспаление долго не проходит, то имеется вероятность стеноза пищевода. Просвет органа уменьшается, что делает невозможным нормальный прием пищи.
Это может стать причиной истощения человека (кахексии). К поздним осложнениям эзофагита относится пищевод Баррета.
Это патология, при которой на слизистой органа появляется эпителий, характерный для желудка.
Данное состояние повышает риск развития рака в 10 раз. На фоне пищевода Баррета часто формируется пептическая язва.
Это глубокий дефект слизистой. Опасным осложнением является перфорация стенки пищевода.
В данной ситуации имеется риск для жизни. При перфорации и кровотечении требуется экстренная помощь.
Травматический эзофагит нередко осложняется флегмоной и абсцессом. При инфекционной форме заболевание имеет риск развития шока.
Диагностика эзофагита
Определить, есть ли у человека острый или хронический рефлюкс эзофагит, можно только в процессе инструментального исследования.
Основным из них является фиброэзофагогастродуоденоскопия (ФЭГДС).
При подозрении на воспаление пищевода проводятся следующие исследования:
- общие анализы мочи и крови;
- биохимическое исследование крови;
- УЗИ органов брюшной полости;
- электрокардиография;
- исследование желудочного сока;
- рентгенография;
- компьютерная томография;
- импедансометрия.
- эзофагография;
- манометрия;
- эзофагоскопия.
ФЭГДС позволяет осмотреть слизистую пищевода, желудка и 12-перстной кишки.
Процедура проводится через рот пациента. Вводится тонкий зонд с камерой.
Лечащий врач на экране оценивает состояние слизистых оболочек пищевода и желудка. Процедура проводится натощак.
Для исключения рака и пищевода Баррета берется кусочек ткани. Его исследуют под микроскопом.
При подозрении на эзофагит диагностика включает контрастное исследование.
Оно позволяет выявить инородные тела и оценить проходимость пищевода.
Общие клинические анализы информативны при инфекционной этиологии заболевания.
К современным методам диагностики относится компьютерная томография.
Способы лечения эзофагита
Лечение бывает медикаментозным и немедикаментозным.
Медикаментозное лечение рефлюкс эзофагита
В первом случае могут назначаться следующие медикаменты:
- антациды;
- блокаторы протонной помпы;
- прокинетики;
- антибиотики;
- холиномиметики;
- противогрибковые лекарства;
- противовирусные препараты.
Острый рефлюкс-эзофагит не пройдет, если не снизить кислотность желудка.
Для этого применяются блокаторы протонной помпы. В их состав входят омепразол, рабепразол и лансопразол.
Эти медикаменты снижают синтез соляной кислоты париетальными клетками желудка.
При невозможности применения ингибиторов протонного насоса показан прием блокаторов гистаминовых рецепторов.
Для защиты слизистой пищевода от кислоты используются антациды.
Они помогают устранить изжогу и боль, что очень важно в период обострения.
К антацидам относятся «Ренни», «Алмагель», «Гевискон» и «Фосфалюгель». Эти лекарства могут приниматься взрослыми и детьми.
Острый и хронический рефлюкс эзофагит, классификация которого известна каждому опытному гастроэнтерологу, нередко имеет инфекционную природу.
Таким больным проводится курс антибиотикотерапии. В случае развития дисфагии назначаются прокинетики. Они улучшают моторную функцию органа.
Важной составляющей лечения хронического эзофагита является изменение образа жизни.
Образ жизни при заболевании пищевода
Все больные должны соблюдать следующие рекомендации:
- не есть перед сном;
- не напрягаться после еды;
- бросить вредные привычки;
- больше двигаться;
- избегать стрессов;
- избавиться от лишнего веса;
- отказаться от ношения обтягивающей тело одежды;
- не поднимать тяжести;
- меньше напрягать мышцы пресса.
Во время сна голова должна находиться на 10-20 см выше туловища. Некоторые лекарства могут стать причиной прогрессирования болезни.
По возможности нужно отказаться от приема нитратов, транквилизаторов, снотворных и седативных препаратов. Чтобы эзофагит прошел, требуется проведение физиотерапии.
Другие методы лечения
Хороший эффект дает амплипульстерапия. Возможно проведение лекарственного электрофореза с ганглиоблокаторами. Физиопроцедуры подходят не каждому больному.
Они противопоказаны при стенозе пищевода и наличии язвенных дефектов.
Иногда прибегают к хирургическому вмешательству. Проводится бужирование, пластика, резекция или рассечение стриктур.
Операция необходима в случае наличия грыжи пищеводного отверстия и недостаточности сфинктера.
Диета при эзофагите
Неотъемлемой частью комплексного лечения эзофагита является диета. Специального лечебного стола для этой патологии не существует.
При эзофагите всем больным требуется:
- исключить из употребления раздражающие слизистую продукты, напитки и блюда;
- есть минимум за 2-3 часа до сна;
- не ложиться на кровать после приема пищи;
- соблюдать строгий интервал между употреблением еды;
- есть понемногу;
- употреблять пищу в мягком или полужидком виде;
- полностью отказаться от алкоголя.
Нельзя использовать жевательную резинку. При эзофагите запрещено употребление маринадов, копченостей, специй, чипсов, сухариков, майонеза, лука, чеснока, бобовых, кофе, крепкого чая, шоколада, газированной воды, консервов, кислых соков, цитрусовых, капусты, соусов, черного хлеба и жареных блюд.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
При воспалении пищевода можно есть размоченный хлеб, молоко, сметану, супы, запеченные фрукты и овощи, паровые котлеты и омлеты, отварную рыбу, постное мясо, кисель, компот, обезжиренный творог, неострый сыр, рагу, бананы.
При высокой кислотности на фоне гастрита и язвы нужно есть 5-6 раз в день. Объем порций должен быть небольшим.
Профилактика воспаления пищевода
Хронический эзофагит сложно вылечить. Но и острый, и хронический рефлюкс эзофагит можно предотвратить, и профилактика — наиболее простой способ защиты.
Для этого понадобится:
- нормализовать режим питания и меню;
- избегать любых стрессовых ситуаций;
- носить свободную одежду;
- больше двигаться;
- бросить курить;
- не употреблять спиртные напитки;
- периодически посещать гастроэнтеролога.
Основным фактором риска является гастроэзофагеальный рефлюкс.
Чтобы его избежать, нужно нормализовать кислотность желудка и соблюдать все врачебные рекомендации при наличии гастрита или язвенной болезни.
Таким образом, эзофагитом болеют тысячи людей во всем мире.
При наличии отрыжки, изжоги или дисфагии следует посетить гастроэнтеролога.
Эзофагит – это воспаление слизистого слоя пищевода. Заболевание может протекать в разных формах, иметь различные причины, симптомы и последствия. В зависимости от тяжести и причин поражения эзофагит может сопровождаться как простым отеком слизистой, так и, например, кровотечениями, образованием язвы или флегмоны.
Все виды эзофагита можно классифицировать по характеру развития – на острый эзофагит и хронический эзофагит.
Острый эзофагит отличается резким развитием симптомов, при этом он может быть как первичным (например, при ожоге слизистой едкими веществами), так и вторичным (например, при обострении хронического эзофагита).
Хронический эзофагит может протекать с менее выраженными симптомами, но его последствия, особенно без должного внимания и своевременного лечения, ведут к необратимым изменениям в тканях пищевода и тяжелым осложнениям, в том числе раковому перерождению клеток.
Причины эзофагита
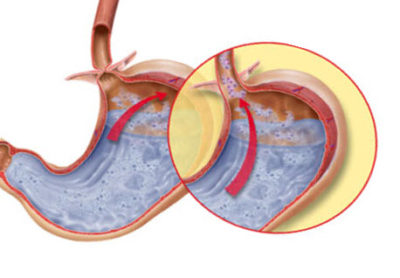
Желудочно-пищеводный рефлюкс – заброс желудочного содержимого (пищи, желудочного сока, ферментов) из желудка в пищевод. Может возникать при ослаблении сфинктера, отделяющего пищевод от желудка.
Как правило, гастроэзофагиальный рефлюкс является хроническим состоянием. Слизистая пищевода не защищена от воздействия соляной кислоты желудочного сока, поэтому происходит ее раздражение.
Эзофагит, обусловленный этой причиной, носит название рефлюкс-эзофагита, или гастроэзофагиальной рефлюксной болезни (ГЭРБ). Это одна из наиболее часто встречающихся форм эзофагита.
ГЭРБ, в свою очередь, развивается по разным причинам, из которых можно отметить повышенное внутрибрюшное давление, например, вследствие излишнего веса или беременности, неправильный режим питания, переедание, невылеченный гастрит, повышенная кислотность желудочного сока и др.
Тяжелые инфекции верхних дыхательных путей
Так как пищевод через ротовую полость напрямую сообщается с дыхательной системой и ЛОР-органами, их заболевания могут стать причиной развития воспаления в пищеводе. Среди таких инфекций – скарлатина, грипп, хронические тонзиллиты и др.
При инфекционной природе эзофагит протекает тяжело – могут возникать кровотечения, нагноения и эрозии слизистой.
Инфекционные заболевания
Общие инфекционные заболевания при ослабленном иммунитете, в том числе у ВИЧ-положительных людей, пациентов, получающих иммунноподавляющие препараты и др. В этом случае слизистая пищевода поражается неопасными при нормальной иммунной реакции организма инфекциями – герпес, кандидоз, цитомегаловирусная инфекция.
Повреждения слизистой желудка
Механическое повреждение слизистой оболочки твердой пищей или инородным предметом, в том числе эндоскопом при обследовании. Прогноз в этом случае зависит от степени и расположения повреждения – воспаление может быть как кратковременным, так и вести к необратимым изменениям тканей.
Ожог слизистой, который возникает при попадании в пищевод едких химических веществ, очень горячей или острой пищи, а также при злоупотреблении крепкими спиртными напитками.
Алкогольный эзофагит, как и гастрит – одна из распространенных форм болезни, при которой наблюдается как прямое повреждение слизистого слоя пищевода этиловым спиртом, так и общее ослабление защитных функций организма.
Хронические заболевания
Наличие некоторых хронических заболеваний, в частности бронхиальной астмы или тяжелых аллергических реакций, при которых эзофагит может иметь аутоиммунную природу, то есть возникать вследствие избыточной активности собственных иммунных клеток организма.
Прием некоторых лекарственных препаратов, в том числе НПВС (анальгин, диклофенак, найз и др.), антидепрессантов, гормональных средств, препаратов, снижающих мышечный тонус гладкой мускулатуры и др.
Симптомы и диагностика эзофагита
Нередко эзофагит является следствием проблем с соседними органами. Гастрит, дуоденит, язва желудка и двенадцатиперстной кишки, заболевания желчного пузыря, печени, поджелудочной железы, а также воспалительные процессы носоглотки – все это может вести к эзофагиту, осложнять уже существующее заболевание и смазывать его симптомы.
Боль в животе наиболее характерна для рефлюкс-эзофагита, который сопровождается воспалением нижней трети пищевода. Вы можете ощущать жжение, сосание в подложечной области, особенно, если эзофагит сочетается с гастритом, что бывает довольно часто.
Боль возникает обычно сразу после еды, сопровождается отрыжкой, или наблюдается независимо от приема пищи. Например, боль в животе и изжога появляются при наклоне вперед, физической нагрузке.
Реже боль при эзофагите может быть опоясывающей, отдавать в правое подреберье, спину – это, как и изменение интенсивности ощущений, свидетельствует об осложнениях, в частности, нарушениях в других органах ЖКТ.
Гастроэзофагиальная рефлюксная болезнь – только одна из форм эзофагита.
Среди других симптомов, характерных для воспаления слизистой пищевода, можно назвать:
- ощущение инородного предмета в горле,
- затрудненное глотание пищи,
- тошноту,
- кислую отрыжку,
- плохой запах изо рта,
- рвоту с кровью,
- боль за грудиной.
При любом из этих симптомов необходимо обратиться за медицинской помощью к врачу-гастроэнтерологу – они могут свидетельствовать как о развитии осложненных форм эзофагита, так и о наличии других тяжелых заболеваний пищеварительной системы.
Как проводится диагностика эзофагита
Ведущее значение в определении воспалительных процессов пищевода, их характера и тяжести, имеют инструментальные методы исследований:
- рентгенография с контрастированием помогает определить двигательную активность пищевода, увидеть инородные тела, поражения слизистой, язвы и грыжу диафрагмы;
- эзофагоскопия с биопсией – обследование полости пищевода с помощью эндоскопа. Очень показательный метод, который не только позволяет рассмотреть слизистую в крупном увеличении, но и взять ее образцы для гистологического исследования;
- манометрия пищевода проводится для определения сократительной способности сфинктеров, ее производят с помощью специального катетера.
- импендансометрия – измерение ph среды пищевода проводят с помощью специального зонда, который вводится в пищевод или с помощью тонкого катетера на конце которого располагается pH-электрод. Исследование пациент проходит в течении суток, что позволяет обнаружить все моменты когда происходит гастроэзофагиальный рефлюкс.
Кроме того, гастроэнтеролог обязательно назначит ряд лабораторных анализов – крови, мочи, кала. Они помогут выявить наличие проблем в других органах, например, поджелудочной железе или печени.
Чем опасен эзофагит
К сожалению, проявления эзофагита не ограничиваются лишь неприятными ощущениями – изжогой, тошнотой и другими симптомами. Без лечения постоянное повреждение слизистой оболочки ведет к изменениям в ее клеточной структуре – она просто перестает выполнять свои защитные функции, повреждения распространяются глубже, а в некоторых случаях могут наблюдаться мутации клеток – их злокачественное перерождение.
Наиболее распространенными осложнениями эзофагита являются:
- пищевод Барретта – предраковое состояние, при котором клетки пищевода меняют свою структуру. Распространенное осложнение, прогноз лечения которого напрямую зависит от своевременного обращения к гастроэнтерологу;
- язвы пищевода возникают при инфекционном эзофагите, в некоторых случаях могут затягиваться самостоятельно, в других – требуют хирургического вмешательства;
- абсцессы и флегмоны пищевода также могут развиваться при инфекционной природе эзофагита;
- стриктура – сужение просвета пищевода, что затрудняет продвижение пищи по нему.
Лечение и профилактика эзофагита
Лечением эзофагита занимается врач-гастроэнтеролог и, при необходимости, хирург. При своевременном обращении к специалисту обходятся терапевтическими методами – это лекарственные препараты, устраняющие воспаление, и средства, восстанавливающие защитные свойства слизистой.
Кроме этого, необходимо лечение первичного заболевания, если оно имеется – инфекции, гастрита, холецистита, панкреатита и др.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
В зависимости от каждого случая лечение эзофагита корректируется – например, назначаются препараты, снижающие кислотность желудочного сока или избыток выработки желчи.
Как при лечении, так и при профилактике эзофагита огромную роль играет коррекция питания и образа жизни. На период терапии необходимо исключить грубую, острую, жирную, чрезмерно горячую пищу, а с целью профилактики необходимо следить за поддержанием нормального веса.
Обязательным условием полного выздоровления является отказ от вредных привычек – курения и злоупотребления алкоголем.
