Что показывает рентген при воспалении легких у детей


Редактор
Анна Сандалова
Пульмонолог, врач высшей категории
Рентген является современным способом диагностики многих заболеваний дыхательной системы. Без него часто не обойтись при постановки диагноза пневмонии у детей.
Современная медицинская клиника использует рентген для уточнения вида и стадии воспаления легких и позволяет назначить более точное и эффективное лечение.
В ряде случаев без рентгена можно и обойтись. Так, при нетяжелой внебольничной пневмонии не всегда целесообразно проводить рентген-подтверждение пневмонии. В таких ситуациях важно сразу назначить антибактериальную терапию.
Виды
Рентгенография – это негативное изображение органа, отображаемое на фотопленке. Снимок получается за счет различных проекций, направленных на исследуемый участок организма. По изображению проводят оценку состояния органа и определяют патологии или проблемные зоны.
В современной медицине используют следующие виды рентгена для диагностики не только воспаления легких, но и других заболеваний:
- Томография – это исследование органа с помощью послойной рентгенографии. Для этого используют классический или спиральный компьютерный томограф.
- Рентгеноскопия – осмотр осуществляется при помощи специального рентгеновского экрана. Это позволяет рассмотреть анатомические характеристики органа и дать комплексную оценку функциональному состоянию.
- Флюорография – исследование органов грудной клетки с помощью получения уменьшенных в масштабе снимков. Количество лучей, которые проходят через организм пациента также уменьшено.

Аппарат для рентгенологического исследования
Чаще всего в современной клинической медицине назначают рентгенографию как оптимальный вариант для диагностики различных заболеваний.
Как работает аппарат?
Принцип работы данного устройства достаточно прост – лучевая трубка аппарата пускает пучок рентгеновских лучей, который проходит через тело пациента и проецирует изображение на специальной пленке. Процесс напоминает метод получения фотографии, но благодаря тому, что органы человека по-разному пропускают лучи, в результате получаются снимки с различной негативной окраской. Мягкие ткани отображаются серыми, полости имеют черный окрас, а кости на снимке получаются белыми (из-за поглощения излучения).

Пояснения, как читать снимок
Различают 2 типа рентгенографии:
- обзорная (рассматриваются легкие в целом);
- прицельная (исследуют отдельный фрагмент органа).
Диагностика пневмонии у детей с помощью рентгена вызывает ряд некоторых трудностей. Связано это с небольшим объемом легочной ткани и большим количеством структурных элементов на маленькую площадь, которая подлежит исследованию. Из-за этого появляется сложность в правильной оценке легочного рисунка, а также диагностирования состояния легочных корней и лимфоузлов.
Как читать снимки?
Самым распространенным признаком пневмонии у детей, которые проявляются на снимках, являются очаговые тени в нижних сегментах легких диаметром 1-2 мм.
Затемнения на снимках могут быть разными и их подразделяют так:
- 3 мм – маленькие;
- 4-7 мм – средние;
- 8-12 мм – крупные;
- 12 и больше мм – фокусные.
Поражения легких бывают таких форм:
- в виде овалов;
- круглые;
- кольцевидные.

Схема аппарата
Разные виды патологий на фото
При рентгенографическом исследовании каждый вид пневмонии выглядит по разному и таким образом заболевание можно диагностировать. Рассмотрим различные виды пневмоний, их изображения на снимках и пояснения.
Очаговая
Очаговая (или очагово-сливная) форма пневмонии – очаги инфильтрации имеют диаметр 0,5-1 см и локализуются в одном или нескольких сегментах легкого. Иногда поражения могут располагаться билатерально. Легочная ткань воспаляется катарально, при этом в просвете образуются альвеолы серозного экссудата. Если очаговая форма переходит в очагово-сливную, отдельные участки инфильтрации объединяются в один большой очаг, который нередко может занимать целую долю.
На снимке видны отдельные небольшие очаги поражения (1-1,5 см), расположенные в одном из легких (при билатеральной форме – в обоих). Заметным в данном случае будет расширение корней легких из-за наполнения жидким экссудатом.

Снимок при очаговой пневмонии
Сегментарная
Сегментарная пневмония – воспаляется целый сегмент легкого. Данная форма пневмонии может осложниться ателектазом (спадением части легкого с полной потерей его воздушности. Сегментарная форма воспаления может быть проявлением длительной затяжной пневмонии, переходящей в легочный фиброз или осложненной локальным хроническим бронхитом. На рентген-снимках виден целый сегмент, пораженный воспалением.
Крупозная
Крупозная пневмония – гиперергическое воспаление, которое проходит следующие стадии: прилив, красное и серое опеченение и период разрешения.
На снимках видно, что воспалительный процесс локализуется лобарно или сублобарно (то есть поражается доля легкого) с вовлечением плевры. Легочный рисунок при этом изменяется, а легочные корни расширяются. Видны застои жидкости в плевральной полости. С течением болезни тени на снимках становятся темнее.

Крупозная пневмония
Абсцедирующая
При абсцедирующей пневмонии на снимке отчетливо видно тотальное затемнение области инфильтрации и уплотнение плевры; наблюдаются полости до 2 см, в которых скапливается гнойная жидкость.

Фотоснимок при абсцедирующей пневмонии
Интерстициальная
Интерстициальная пневмония – поражения очагового или диффузного характера, протекают с инфильтрацией интерстициальной ткани. У детей данная форма пневмонии вызвана вирусами или пневмоцистами.
На снимке наблюдается увеличение сосудистого пучка и увеличение корней легких. Заметным становится интенсивный силуэт «ветки дерева», что является специфическим признаком болезни.

Фото при интерстициальной пневмонии
Аспирационная
При аспирационной пневмонии на рентген-снимке видны закупорки бронхов в виде треугольных теней. Диафрагма при этом приподнята.

Снимок при аспирационной пневмонии
Показания для исследования
Обследование с помощью рентгена назначается пациенту, когда появляются подозрения на воспаление легких. Причиной для направления на рентген могут выступать следующие симптомы:
- кашель («мокрый», с обильной влажностью и мокротой);
- хрипы при прослушивании легких;
- повышенный уровень лейкоцитов и лимфоцитов в крови.
Одновременно с рентгеном или перед этой процедурой проводят внешний осмотр больного и берут лабораторные анализы. С помощью рентген-снимков определяют воспалительные участки, локализацию очагов, изменения легочного рисунка и корней, а также патологию расположения диафрагмы.
Противопоказания
Абсолютных и кардинальных противопоказаний к диагностике с помощью рентгенографии в современной медицине нет. Тем не менее, есть некоторые рекомендации, когда эта процедура будет нежелательной.
 Беременным женщинам и детям до 16 лет рентген делают только в особых случаях, когда диагностика другим способом не дает полную картину и не позволяет с точностью поставить диагноз и в дальнейшем – лечение.
Беременным женщинам и детям до 16 лет рентген делают только в особых случаях, когда диагностика другим способом не дает полную картину и не позволяет с точностью поставить диагноз и в дальнейшем – лечение.
Связано это с тем, что облучение негативно воздействует на геном растущей клетки. Если рентген все же необходим, рекомендуют проводить диагностирование с помощью прицельного снимка – участок облучения будет значительно меньшим.
Противопоказаниями также являются:
- наличие открытых ран;
- кровотечение;
- тяжелое состояние больного.

Педиатр, врач высшей категории
Задать вопрос
Контрастный рентген не желательно проходить людям с сахарным диабетом или болезнями щитовидной железы, кормящим матерям или аллергикам. Детям нужно делать рентгенографию как можно реже, только для уточнения диагноза или исследования динамики.
Другие методы
Помимо рентген-снимков, картину заболевания исследуют и другими клиническими методами. Этиологическая диагностика – это исследование выделений из носа и зева (вирусологическое и бактериологическое). Кроме того проводят бакпосев мокроты. Внутриклеточные возбудители воспаления выявляют с помощью ИФА и ПРЦ.
Важно! Детям, у которых есть подозрения на пневмонию с осложнениями, проводят комплексное исследование биохимических показателей крови. В частности, проверяют печеночные ферменты, креатинин, КОС, электролиты.
Необходимость дополнительных методов диагностики пневмонии у детей объясняется особенностями симптоматики. Часто признаки воспаления легких принимают за другие детские болезни (ОРВИ, бронхит, туберкулез, бронхиолит).
При типичном воспалении легких диагностику и лечение проводит участковый педиатр. Если же болезнь уже перешла в осложненную форму или сопровождается нетипичными симптомами, необходима консультация пульмонолога.
Для более точной диагностики проводят компьютерную рентген-диагностику легких.
Полезное видео
На видео ниже опытный врач рассказывает интернам как читать рентгенограмму легких:
Справочные материалы (скачать)
Заключение
В целом, рентгенографические исследования дают возможность вовремя диагностировать пневмонию как у детей, так и у взрослых. Современная аппаратура и приборы дают точную проекцию органов дыхательной системы, благодаря чему можно точно определить:
- форму заболевания;
- локализацию очагов воспаления;
- интенсивность поражения.
Рентген-исследования во время лечения помогут увидеть динамику и процесс выздоровления. Применение других методов диагностики увеличивает возможность получить комплексную и более детальную картину заболевания, что повышает эффективность и точность назначенного лечения.
Уважаемые читатели, если вам не сложно поделиться вашими картинками рентгена с описанием, то мы будем очень благодарны. Картинку можно прикрепить к сообщению в комментариях.
Рентгенография грудной клетки при вирусной пневмонии. Общие рекомендации
Четких рекомендаций относительно сроков выполнения рентгенографии грудной клетки для диагностики инфекции нижних дыхательных путей нет. Врачи опираются на различные показания, в том числе боль в груди, одышку и продуктивный кашель.
Американское общество специалистов по инфекционным болезням рекомендует выполнять рентгенографию грудной клетки для подтверждения наличия инфильтратов при подозрении на пневмонию по следующим причинам: может быть выявлена тяжесть заболевания, пневмония может остаться недиагностированной только на основании клинических признаков, а антибиотики не назначают для лечения бронхита.
Рекомендуется выполнить рентгенографию грудной клетки у пациентов с подозрением на пневмонию, чтобы обнаружить осложнения, например, плевральный выпот, и избежать использования антибиотиков у здоровых пациентов с бронхитом, а не с пневмонией.
Антибиотики рекомендуются для лечения пневмонии, а чтобы поставить этот диагноз, необходима рентгенография грудной клетки. Антибиотики не доказали свою эффективность при бронхите. Широкое использование антибиотиков в ситуациях, когда они не нужны, приводит к развитию лекарственной резистентности и может объяснять повышение смертности с 1979 года. Антибиотики могут вызывать побочные эффекты. Таким образом, следует избегать назначения антибиотиков, когда они не нужны. Однако, если на рентгенограмме грудной клетки виден инфильтрат, он может быть связан с вирусным или бактериальным заболеванием или с обоими возбудителями одновременно. В отделении неотложной помощи может быть невозможно установить этиологию.
Ни одна из вирусных этиологий пневмонии не приводит к патогномоничным изменениям на рентгенограммах грудной клетки, и на основании рентгенологических изменений невозможно дифференцировать бактериальную пневмонию от вирусной. Интересно, что у некоторых пациентов с SARS были на рентгенограммах грудной клетки не было изменений, но на КТ были видны инфильтраты. Рентгенография грудной клетки может выявить следующие изменения:
- Очаговый интерстициальный или альвеолярный инфильтрат, который может быть двусторонним или захватывать 2 или более долей
- Перибронхиальная инфильтрация
- Уплотнение легочной ткани
- Плевральный выпот
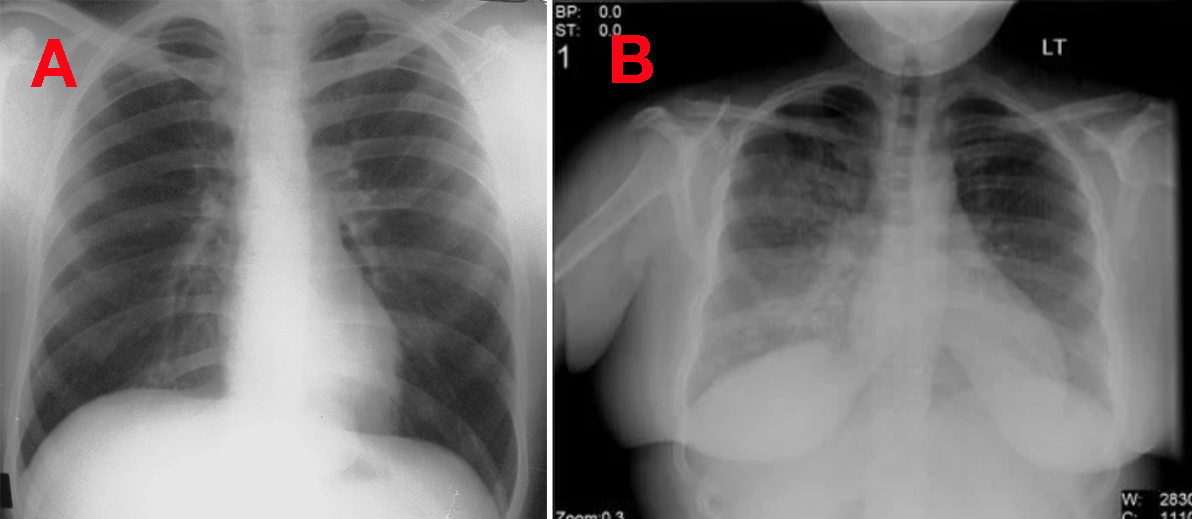
Рентгенография грудной клетки
При
рентгенографии
грудной клетки обычно обнаруживается двустороннее поражение легких (в отличие от долевого поражения, характерного для бактериальной пневмонии), но у отдельных вирусов есть типичные признаки.
Гриппозная пневмония
Рентгенологические изменения при гриппозной пневмонии такие же, как и при других респираторных вирусных инфекций. Часто обнаруживаются прикорневые и перибронхиальные инфильтраты встречаются часто, а в тяжелых случаях наблюдается прогрессирование до диффузных интерстициальных
инфильтратов
.
Пневмония, вызванная вирусом птичьего гриппа
Рентгенологические изменения при инфекции вирусом птичьего гриппа (H5N1) включают очаговые, интерстициальные и/или диффузные инфильтраты, уплотнение легочной ткани, плевральный выпот и
пневмоторакс
. У некоторых пациентов отмечалось прогрессирование до острого респираторного дистресс-синдрома (ОРДС). [53]
Пневмония, вызванная вирусом свиного гриппа
Случаи заболевания вирусом свиного гриппа в основном характеризовались двусторонними очаговыми альвеолярными инфильтратами, преимущественно в базальных отделах, и интерстициальными изменениями. [3]
Пневмония, вызванная респираторно-синцитиальным вирусом
Пневмония, вызванная респираторно-синцитиальным вирусом, обычно характеризуется очаговыми двусторонними альвеолярными инфильтратами и интерстициальными изменениями (как при гриппе). Описаны микробиологически подтвержденные случаи пневмонии, вызванной респираторно-синцитиальным вирусом, с небольшими и слабо выраженными инфильтратами. [20, 54]
Аденовирусная пневмония
Аденовирусная пневмония обычно представлена диффузными, двусторонними и очаговыми инфильтратами по типу матового стекла, преимущественно в нижних доля, хотя возможно и долевое уплотнение, что реже наблюдается при вирусной пневмонии. [4] Рентгенологические изменения во время
вспышки
, вызванной 14 серотипом в штате Орегон, включали инфильтраты с поражением одной доли (54%), инфильтраты с поражением нескольких долей (38%), интерстициальные инфильтраты (12%) и выпот в плевральной полости (15%). Среди пациентов с поражением одной доли у 71% наблюдалось прогрессирование заболевания до поражения нескольких долей [16].
Пневмония, вызванная вирусом парагриппа
При инфекции вирусом парагриппа «симптом шпиля» (прогрессирующее сужение подскладочного пространства), классический для
крупа
у детей, редко наблюдается у взрослых. Вместо него могут обнаруживаться различные изменения на рентгенограммах грудной клетки, от очаговой инфекции до диффузных интерстициальных инфильтратов или диффузных смешанных альвеолярно-интерстициальных инфильтратов, соответствующих острому повреждению легких. КТ у шести реципиентов ТГСК с вирусом парагриппа (3 тип), диагностированным как единственный возбудитель, выявила многочисленные перибронхиальные маленькие узлы (диаметр <5 мм) без полостей. [5]
Пневмония, вызванная человеческим метапневмовирусом
При вспышке пневмонии, вызванной человеческим метапневмовирусом, рентгенологическими признаками были двусторонняя, интерстициальная и альвеолярная инфильтрация у 43% и односторонняя инфильтрация у 57% пациентов [51]. У реципиентов ТГСК компьютерная томография выявила двусторонние узловые и диффузные инфильтраты и выпот в плевральной полости. [50]
Коронавирусная пневмония
Коронавирусная пневмония, включая SARS, обычно характеризуется затемнениями по типу матового стекла и очаговыми уплотнениями легочной ткани, особенно в периферических и субплевральных областях нижних долей. Часто наблюдается прогрессирующее поражение обоих легких. При SARS возможно смещение рентгенографических теней и спонтанный пневмомедиастинум. [56]
Пневмония, вызванная вирусом ветряной оспы
При пневмонии, вызванной вирусом ветряной оспы, рентгенологические изменения представляют собой диффузные, рыхлые, сетчатые или узловые инфильтраты, которые могут быстро прогрессировать. Возможен плевральный выпот и периферическая лимфаденопатия. Рентгенологические изменения более выражены на пике высыпаний и быстро разрешаются при клиническом улучшении. Долгосрочные осложнения со стороны дыхательной системы у выживших наблюдаются нечасто, хотя при рентгенографии грудной клетки могут сохраняться небольшие, диффузно распределенные, точечные обызвествления ткани легких.
Цитомегаловирусная пневмония
Выделяют два варианта цитомегаловирусной пневмонии:
- многоочаговый или милиарный вариант, характеризующийся отдельными сферическими очагами диаметром до 4 мм, с альвеолярным кровоизлиянием, отложением фибрина и умеренным нейтрофилезом
- диффузный интерстициальный пневмонит с интерстициальным отеком, фиброзом различной степени, лимфоидной инфильтрацией и гиперплазией альвеолярных клеток. (См. иллюстрации ниже.)
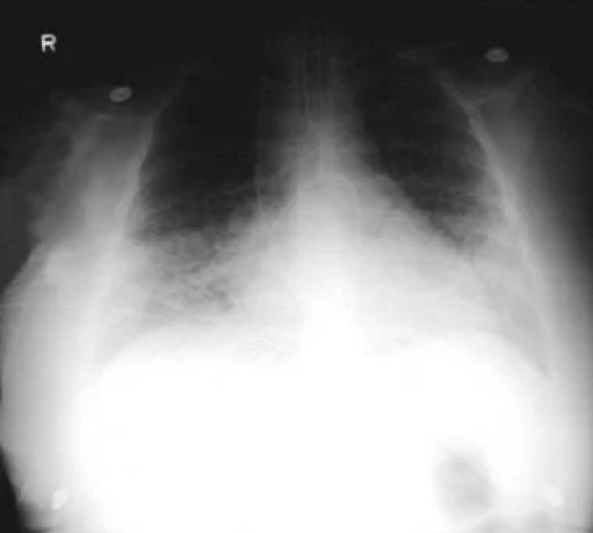
Вирусная пневмония: у 52-летней женщины появились
лихорадка
, кашель и
одышка
. У нее также была обнаружена сыпь, особенно выраженная на лице и на туловище. На рентгенограмме грудной клетки видны интерстициальные инфильтраты с предположительным мелкоузловым процессом. Проба Цанка с содержимым кожной
везикулы
выявила вирус ветряной оспы.
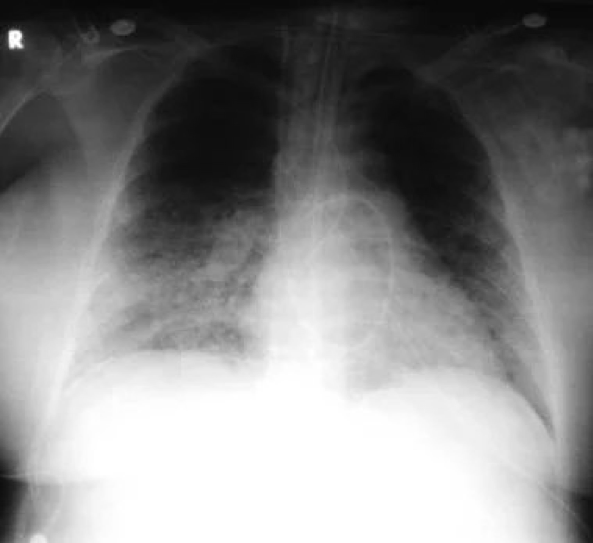
Вирусная пневмония: у 52-летней женщины появились лихорадка, кашель и одышка. У нее также была обнаружена сыпь, особенно выраженная на лице и на туловище. На рентгенограмме грудной клетки видны интерстициальные инфильтраты с предположительным мелкоузловым процессом. Проба Цанка с содержимым кожной везикулы выявила вирус ветряной оспы. Пациентке был назначен ацикловир; через 7 дней терапии инфекция, вызванная вирусом ветряной оспы, разрешилась.
При цитомегаловирусной пневмонии на рентгенограммах грудной клетки видны интерстициальные инфильтраты преимущественно в нижних долях. У пациентов, перенесших трансплантацию органов, наблюдается прогрессирование с развитием диффузных, интерстициальных инфильтратов. На КТ чаще всего обнаруживается сочетание многочисленных небольших центрилобулярных узелков (55-99%), очаговых затемнений по типу матового стекла (44-100%) и небольших двусторонних/ асимметричных очагов уплотнения легочной ткани (44-70%). [40]
Пневмония, вызванная вирусом простого герпеса
Вирус простого герпеса может вызывать очаговые изменения на рентгенограммах грудной клетки, которые начинаются с небольших центрилобулярных узелков, и очаговых затемнений по типу матового стекла и уплотнения легочной ткани. По мере прогрессирования заболевания узелки сливаются, образуя обширные инфильтраты. [40]
Пневмония, вызванная хантавирусом
На ранней стадии хантавирусной инфекции рентгенограмма грудной клетки может быть в пределах нормы. Затем появляются признаки интерстициального отека, линии Керли В, перибронхиальная инфильтрация и нечеткость контуров корней легких. На прогрессирование до фазы отека легких в течение последующих 48 часов указывают центральные плотные альвеолярные инфильтраты в отличие от периферических инфильтратов при ОРДС от других причин. При дальнейшем прогрессировании может развиться плевральный выпот.

