Что такое воспаление резцов
Сильная зубная боль без явной причины, резкое повышение чувствительности эмали и ухудшение самочувствия свидетельствуют о начале воспалительного процесса в зубном корне. При воспалении корня зуба необходимо хирургическое и медикаментозное лечение в стоматологии. Справиться с воспалительным процессом в домашних условиях невозможно, непрофессиональные самостоятельные действия только усугубят состояние. В результате время будет потеряно, и патология примет хронический характер.

Симптомы воспаления корня зуба
Воспаление зубного корня или периодонтит бывает острым и хроническим. На ранних стадиях заболевания пациент страдает от приступов острой боли спазматического характера, которые возникают во время еды и при прикосновении к воспаленному участку. На этом этапе воспаления изменения в корне зуба не видны на рентгене.
При своевременном лечении периодонтита риск развития абсцесса и распространения воспаления на костную ткань минимален. Если же не начать терапию после проявления первых симптомов болезни, воспалительный процесс распространится из пульпы и зубных каналов на близлежащие костные ткани.
По мере усугубления воспаления в зубном корне начинается нагноение в мягких тканях, сопровождаемое выраженным отеком десны в зоне поражения, который различим даже с внешней стороны щеки. У корня развиваются гнойные кисты. Усиливается болевой синдром, который становится сложно снять даже с помощью сильных обезболивающих препаратов. Ухудшается общее состояние пациента: поднимается температура, возникает слабость, пропадает аппетит, ухудшается сон, снижается работоспособность.

Фото: воспаление зубного корня
При отсутствии лечения симптомы периодонтита постепенно стихают. Поскольку уменьшается болезненность, пациент ошибочно полагает, что болезнь отступила. Но на деле, стихание симптоматики свидетельствует о том, что острая форма болезни переходит в хроническую, которая представляет большую опасность для здоровья. Некоторое время патология может протекать бессимптомно, временами обостряясь и самостоятельно стихая.
При хроническом периодонтите патогенное воздействие на зубной периодонт прогрессирует, разрушая костную ткань. Каждое следующее обострение переносится тяжелее, к стандартным симптомам присоединяются кисты, свищи, абсцессы и прочие гнойные образования в зоне корней. Пациент ощущает выраженный привкус и запах гноя во рту. Узнать хроническое воспаление зубного корня можно по следующим признакам:
- Отсутствие болевых ощущений в состоянии покоя и дискомфорт при надавливании на зуб.
- Изменение цвета и структуры прилегающей к корню пародонтальной ткани.
- Наличие постоянного неприятного запаха изо рта.
Хроническая форма периодонтита лечится сильными антибиотиками. При необходимости осуществляется удаление пораженных участков зубной ткани и кости.
Если не лечить периодонтит, обострения будут повторяться, а зона поражения распространится на корни соседних моляров. Усилится подвижность зуба, что в итоге приведет к необходимости его удаления и повысит риск удаления соседних зубных единиц.
Причины воспаления корня зуба
Первопричиной воспаления зубного корня является патогенная микрофлора, проникшая в периодонт. К проникновению и распространению бактерий вглубь зуба могут привести:
- Запущенные инфекционные заболевания зубов и десен: пульпит, пародонтит, кариес. Под действием микроорганизмов происходит разрушение эмали и дентина, и бактерии проникают вглубь пульпы, каналов и периодонта.
- Некачественное стоматологическое лечение. Несоблюдение правил обработки каналов, техники установки пломб приводит к размножению патогенов внутри зуба и их попаданию в периапикальную область.
- Нарушение сроков эксплуатации зубных протезов и ортодонтических конструкций. Изношенная конструкция может расшатываться и смещаться, вследствие чего в пульпарную полость могут попадать микробы.

К воспалительному процессу в зубном корне могут привести следующие травмы:
- Неправильное распределение пломбировочного материала, повлекшее неравномерное распределение жевательной нагрузки на периодонтальные ткани.
- Надлом корня при стоматологических манипуляциях.
- Надрыв нервно-сосудистого пучка, из-за которого возникла подвижность зуба.
- Разрыв соединительных волокон, удерживающих зуб в альвеоле.
- Вывихи, переломы, трещины на коронках и корнях, а также механические травмы полости рта, связанные со спортивной и профессиональной деятельностью, авариями.
Характерные признаки воспаления в разных областях зуба
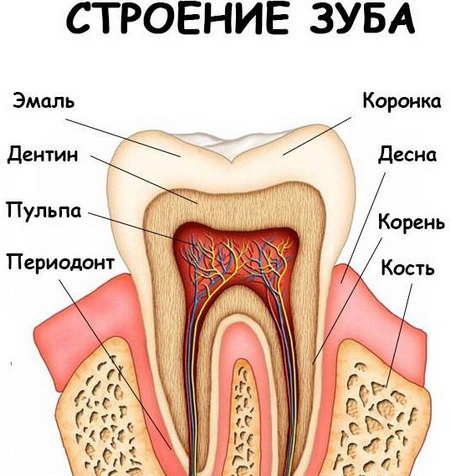
Зубы имеют сложное строение. Под твердой костной тканью скрыты мягкие – пульпа. В пульпе заключены нервные окончания, лимфатические и кровеносные сосуды. Питательные вещества поступают в пульпу через каналы, проходящие в корнях зуба. Воспаление может начаться в пульпе либо в каналах, а при отсутствии лечения воспалительные и некротические процессы распространяются на костную ткань.

Воспаление канала и пульпы зуба
Под воздействием неблагоприятных факторов становится возможным проникновение патогенных бактерий в зубные каналы и пульпу, что провоцирует воспаление, вызывающее сильную зубную боль и развитие гнойных образований у основания зуба. Лечение корневых каналов является сложной операцией, требующей от стоматолога ювелирной точности.
Причины воспаления зубного канала:
- Запущенный кариес. Самым серьезным осложнением кариеса является проникновение инфекции через эмаль и дентин в пульпу. В результате происходит инфицирование сосудов, расположенных в каналах.
- Запущенный пародонтоз. Воспаление десен открывает инфекции путь в зубные каналы, вследствие чего они воспаляются.
- Ошибка стоматолога. Некачественное и несвоевременное пломбирование каналов влечет вторичное воспаление расположенных в них тканей.
Воспаление костной ткани
Воспаление костной ткани, окружающей зуб, ведет к разрушению кости и потере зубной единицы. Ткань кости воспаляется при хронической форме периодонтита, когда нерв и корень уже поражены бактериями, а у корня зуба развилось гнойное образование. Запускать болезнь на этой стадии опасно для жизни: возможно прорастание кист в гайморовы пазухи, распространение инфекции на сердце и другие внутренние органы, заражение инфекцией здоровых зубов, развитие остеомиелита.
Диагностика периодонтита с помощью рентгена
На ранних стадиях заболевания, когда еще не развились процессы гниения, рентген мало информативен и редко используется стоматологами. На этом этапе воспаление корня зуба диагностируется не по рентгенографическому фото, а на основании общей клинической картины: после осмотра ротовой полости и озвучивания жалоб.
Но в диагностике хронических форм периодонтита именно рентгеновский снимок является основным методом определения характера, стадии заболевания и локализации гнойного мешка. Рентген-снимок помогает врачу выбрать адекватную тактику лечения и корректно подготовиться к операции. Наиболее показательной является рентгеноскопия, позволяющая врачу оценить изменение структуры зубных тканей в динамике.

Фото: периодонтит на рентген-снимке
Что делать, если воспалился корень зуба
Воспалительный процесс в зубном корне никогда не начинается самопроизвольно. Существует причина, спровоцировавшая его, и пока она не будет устранена, патология будет прогрессировать, представляя все большую опасность для здоровья.
Чтобы узнать, как безопасно и эффективно снять воспаление в корневой части зуба, необходимо обратиться к врачу. Попытки снять боль анальгетиками могут увенчаться успехом при острой форме заболевания, но расценивать стихание болезненности как снятие самого воспаления нельзя – внутри зуба продолжаются деструктивные процессы.
Лечение воспаления корня зуба может проводиться в домашних условия, но исключительно в том случае, если лечебные мероприятия назначены врачом-стоматологом.
Основные этапы лечения воспаления корня зуба
Что делать при воспалении корня зуба, врач-стоматолог решает исходя из причины и стадии болезни, степени поражения тканей и развития осложнений. Каждому пациенту, у которого воспалился зуб, назначается антибиотикотерапия. Она помогает снять воспаление и блокирует распространение инфекции. Вид антибиотика и оптимальная дозировка подбираются врачом индивидуально.
Лечение периодонтита проводится поэтапно под местной анестезией. К терапии приступают только тогда, когда врач точно установит локализацию очага поражения с помощью рентгенографии.

Схема лечения периодонтита:
- Каналы, ведущие к очагу поражения, рассверливаются. В них помещаются специальные тампоны, пропитанные антисептиком.
- Для соблюдения стерильности на коронку устанавливается временная пломба.
- Доктор назначает антибиотик, поясняет, нужно ли делать какие-либо процедуры в домашних условиях, и отпускает пациента лечиться амбулаторно.
- Следующий прием у стоматолога состоится спустя 2–3 дня. Если к этому моменту у пациента отсутствуют болевые приступы, отеки, гиперемия и припухлости, временная пломба удаляется, производится повторная промывка каналов антисептиком и снова устанавливается временная пломба.
- Вторую временную пломбу снимают спустя 2–3 месяца после того, как пациент сделает рентген-снимок, по которому врач сможет судить о динамике восстановления корня.
В случае благополучного лечения и отсутствия рецидива временная пломба извлекается, врач снова делает промывку каналов и устанавливает постоянную пломбу. Чтобы корень не воспалился повторно, после пломбирования вновь проводится рентген-исследование. По снимку врач может удостовериться в том, что каналы полностью залиты раствором, и процедура выполнена качественно. Контрольный визит к стоматологу должен состояться спустя 4 месяца после установки постоянной пломбы.
Периостит, или говоря простым языком, флюс – это заболевание, сопровождающееся воспалительным процессом в надкостнице. Чаще всего периостит является следствием других воспалений в ротовой полости, в области периодонта или зубов.
Болезненное протекание периостита связано с абсцедированием очага поражения. При этом у больного развивается нёбный отёк и повышается температура тела. Человеку требуется своевременная медицинская помощь, иначе гнойные накопления могут прорваться наружу, вызвав такое осложнение, как остеомиелит.
Что собой представляет периостит верхней челюсти
Появление болезни не исключено во всех возрастных категориях, однако, у детей и людей преклонного возраста периостит диагностируется не так часто, а его симптомы носят скудный характер.
Спутать флюс с другими заболеваниями трудно, потому что развивается сильная отёчность, которую сложно не увидеть. Преимущественно периостит зарождается под действием инфекционных агентов, которые поражают жевательные органы нижней и верхней челюсти.
Если воспалена верхушка корня или инфекция затронула зубные каналы, то инфицирование может распространиться на окружающие ткани: костную ткань, слизистую оболочку дёсны. Через определённый промежуток происходит сильное нагноение, и гной постепенно просачивается сквозь кость и слизистую. Появление отёка и сильной боли связано именно с этим.
Периостит верхней челюсти представляет большую опасность, нежели нижней, так как вместе с зубами и прилегающими тканями в воспаление могут быть вовлечены пазухи, а отёк может охватить до половины лица.
Между локализацией отёка и повреждённым зубом есть прямая связь. Отёчность нередко поражает область верхней губы, крыльев носа и щёк и в то же время отекает вестибулярная или нёбная сторона ротовой полости.
Как показывает статистика, периостит нижней челюсти наиболее распространён и встречается приблизительно в 65% случаев. Бывали случаи, когда гнойное воспаление затрагивало до десяти зубов сразу. Прорезание зубов часто затрудняется разными заболеваниями. Например, так называемое воспаление «капюшона» которое необходимо прорезать или же приходится выдёргивать зуб мудрости.
Классификация периоститов верхней и нижней челюсти
Классифицировать периостит позволяют несколько критериев. В зависимости от уровня вовлечённости инфекции в патогенез заболевания: асептический и гнойный.
По специфике экссудата: пролиферативный и экссудативный. По характеру остроты протекания: острый и хронический.
Разновидности периоститов в зависимости от формы заболевания:
- гнойный;
- серозный;
- оссифицирующий;
- фиброзный;
- простой.
Причины периостита
Причины, которые лежат в основе развития периостита верхней челюсти, разнообразны. Главенствующим фактором выступает инфекция. Стрептококки, стафилококки и другие грамположительные бактерии являются самыми распространёнными возбудителями инфекции.
Проникая в надкостницу разными путями, они провоцируют гнойные процессы. Одними из основных источников бактерий становятся кариозные зубы. Поздние стадии кариеса, как правило, отмечаются появлением полостей внутри зуба.
Наличие пульпита усугубляет положение вещей. Минуя эту полость, болезнетворные микробы беспрепятственно проникают в корень, десну и челюстную кость, что, в свою очередь, даёт толчок к формированию воспалений и периостита.
В случае если в районе надкостницы накапливается экссудат и гной, то речь заходит о гнойном периостите. Послужить причиной развития периостита челюсти может не только кариес, но отдельно взятый человеческий орган, который служит источником инфекции.
Заболевание провоцируют проблемы с верхними дыхательными путями. Инфекция, вызывающая флюс, перемещается по кровеносной системе и достигает околозубных тканей. В таких случаях ставится диагноз — лимфогенный периостит. Это очень опасное состояние.
Огромную роль в развитии этой болезни играет иммунная защита организма. Крепкий иммунитет способен длительное время противостоять размножающимся бактериям, которые провоцируют флюс.
Иногда пациентам стоматологических кабинетов приходится повторно обращаться за помощью после того, как им проводили лечебные процедуры. Периостит может возникнуть из-за несоблюдения стоматологом гигиенических правил, тогда возникает риск попадания инфекции в десну.
В основном периостит образуется на фоне каких-либо заболеваний зубов, но могут быть и самостоятельные причины, способствующие его появлению.
Виды периостита
В зависимости от этиологических особенностей, в медицинской практике выделяют несколько видов периостита:
- Воспалительный. Как результат стремительно развивающейся воспалительной реакции в ротовой полости, которая локализована в периодонтальной области. Симптомы нарастают постепенно.
- Токсический. Возникает в эпизодах, когда инфицируются мягкие ткани по причине попадания в кровоток инфекции. Такая картина характерна для пациентов, страдающих системными заболеваниями организма.
- Травматический. Человек может приобрести инфекцию во время травматизации челюсти, дёсны или зубов.
- Специфический. Является спутником таких заболеваний, как туберкулёз или актиномикоз.
В роли пускового механизма процесса могут выступить:
- Проблематичное прорезывание зуба.
- Воспаление, затрагивающие полуретинированные и ретинированные зубы.
- Скопившийся в радикулярных кистах гной.
- Одонтомные разрастания.
- Парадонтальные заболевания.
- Нарушение целостности дёсны при удалении зуба.
Острый гнойный периостит может возникнуть под воздействием следующих общих факторов:
- чрезмерные физические нагрузки и переутомление;
- переохлаждение организма;
- подверженность стрессовым ситуациям.
Клиническая картина периостита челюсти
Главным симптомом, который позволяет заподозрить периостит, становится опухание дёсны. Ярко выраженный болевой синдром будет отмечаться при периостите, появившемся на фоне кариеса или пульпита. Острый периостит развивается мгновенно и сопровождается такими симптомами:
- Нарывание мягких тканей дёсны.
- Сильная боль в поражённой надкостнице.
- Покраснение в воспалённой зоне дёсны.
- Отёк лица, губы или щеки со стороны локализации флюса.
- Общая слабость и недомогание.
- Обострение головной боли.
- Заметное увеличение подчелюстных и шейных лимфатических узлов.
- Снижение аппетита.
- Незначительно повышение температуры тела до 37,5–38.
Характер боли при периостите может быть тянущим, режущим или пульсирующим.
Диагностировать периостит необходимо, опираясь на клинические данные и результаты лабораторных исследований. Похожая клиническая картина имеется у других заболеваний, которые нужно различать, в противном случае выбранная стратегия лечения может не принести успеха, а ещё хуже, навредить.
Диагностика заболевания
Дифференциальная диагностика проводится с такими заболеваниями:
- Острый периодонтит. Отличительной чертой является местоположение очага инфекции: припухлость при этом заболевании не выходит за границы поражённого зуба, а при флюсе возможен охват нескольких соседних зубов.
- Острый сиалоаденит. Характеризуется воспалением слюнных желёз. При сиалодентитах из протоков слюнных желёз выделяется гнойное содержимое, не затрагивая при этом зубные структуры.
- Острый остеомиелит. При таком заболевании выражена общая интоксикация организма продуктами жизнедеятельности бактерий. Появляется характерные симптомы: высокая температура, лихорадка, головная боль, озноб и слабость. При этом увеличение альвеолярного отростка можно заметить с обеих сторон, а не с одной, как при периостите.
- Абсцессы, лимфадениты, флегмоны. При этих патологиях при пальпации прощупываются плотные образования в глубине тканей в области шеи и лица. Из других симптомов отмечается гипермированность и стянутость кожных покровов.
Периостит, в свою очередь, пальпируется как размягчение тканей. Флюктуация в слизистой оболочке не вызывает покраснение отдельных участков лица, кожа не натягивается и не лоснится.
Лечение периостита
В случае возникновения острой формы гнойного периостита, основное лечение будет заключаться в оперативном хирургическом вмешательстве. Его целью является вскрытие и дренирование гнойника. Параллельно используют консервативные методы и назначают медикаментозные препараты для облегчения состояния больного.
На ранних стадиях заболевания, когда серозная форма не перешла в гнойную, разреза можно избежать, если произвести вскрытие полости зуба, прочистить канал и создать условия для оттока экссудативной жидкости. Некоторым пациентам требуется избавление от поражённого зуба, чтобы обеспечит полное выздоровление.
Чтобы врачебные действия не причиняли боль, пациенту предлагается проводниковая или инфильтрационная анестезия. Переход периостита в гнойную форму вынуждает врача осуществить периостомию – рассечение надкостницы в воспалённой области. Для осуществления подобной операции используют местную анестезию.
Инъекция с лекарственным препаратом вводится тонкой иглой в предполагаемую линию разреза, при этом недопустимо, чтобы анестетик попал в гнойную полость. Такая оплошность может значительно увеличить опухоль десны, а обезболивание не сработает.
После успешного вскрытия гнойника, пациенту дают слабый раствор марганца или гидрокарбоната натрия, чтобы он мог тщательно ополоснуть рот. Далее, врач промывает место разреза хлоргексидином или другим бактерицидным раствором.
Зуб, по вине которого развился периостит челюсти, требуется удалить в том случае, если он не представляет функциональной важности для человека, имеет кариозное поражение и нарушает эстетический вид. Удалённый зуб улучшает отток гнойного экссудата, и воспаление в челюсти постепенно уменьшается.
Если показано сохранение зубного элемента, то необходимо тщательно произвести эндодонтическую обработку с последующей пломбировкой, соблюдая при этом все нормы антисептики.
Медикаментозное и физиотерапевтическое лечение
Лекарственные препараты, которые выписывают больному с периоститом челюсти:
- антигистамины;
- нитрофураны;
- сульфаниламиды;
- антибиотики;
- препараты кальция;
- поливитаминные комплексы.
В последнее время врачи всё меньше доверяют сульфаниламидам, так как бактериальная флора не демонстрирует высокую чувствительность к ним. Вместо них, назначают антибактериальные препараты широкого спектра действия и производные нитазола.
На следующий день после хирургического вмешательства внимательно осматривают ротовую полость пациента и устанавливают степень снижения воспалительных процессов.
Если больной обращался за помощью по поводу острого гнойного периостита челюсти, то ему дают направление на физиотерапевтическое лечение, которое он может посещать на второй день после операции. Рекомендуются следующие процедуры:
- УВЧ.
- СВЧ.
- Лазерная терапия неоново-гелиевыми и инфракрасными лазерами.
- Флюктуоризация.
- Антисептические и дезодорирующие растворы в качестве тёплых ванночек для полости рта.
- Тампоны с облепиховым или камфорным маслом.
Предсказать исход заболевания довольно трудно. Во многом это будет зависеть от того когда были начаты лечебные процедуры и насколько они эффективны.
Если соблюдены все меры по лечению гнойного периостита на самых первых этапах, можно быть уверенным в полном оздоровлении. Буквально через пять суток пациент становится трудоспособным.
При нёбном абсцессе гнойник может самостоятельно прорваться наружу, что вызовет омертвение отделов в челюстной кости. Непрофессиональное и недобросовестное лечение приводит к хронической форме периостита, позволяет ему перейти в остеомиелит.
Профилактические меры заключаются в срочном лечении очагов одонтогенного происхождения: пульпита, кариеса, периодонтита. Нельзя забывать и о ежедневной гигиене ротовой полости.
- Автор: Анастасия Петровна Ольховская
- Распечатать
Оцените статью:
