Диагностировать воспаление легких

В условиях пандемии коронавируса, вызывающего воспаление легких, надо знать первые симптомы заболевания. Как же можно понять без врача, что у тебя пневмония, если она протекает без температуры? Выясним, как проверить самостоятельно наличие патологии.
Пневмония: общие данные
Пневмония, или воспаление легких – это острое поражение нижних отделов дыхательных путей, которое может иметь инфекционную и неинфекционную природу. Регулярные статистические данные, предоставляемые ВОЗ, свидетельствуют о том, что инфекционная пневмония относится к опасным и весьма широко распространенным заболеваниям с высоким уровнем летального исхода.
Ежегодная смертность от пневмонии доходит до 7 %. Поэтому не нужно искать в интернете информацию о том, как понять, что у тебя пневмония. Без врача невозможно диагностировать воспаление легких на ранних этапах.
Особенно опасно самостоятельно искать симптомы этой патологии у ребенка. Самолечение при таком диагнозе может привести к тяжелым осложнениям. Родители должны помнить, что в статистике ненасильственной детской смертности пневмония занимает первое место.
Заболевание разного типа может быть выявлено у людей разного возраста и разных социальных групп. Оно протекает с различной симптоматикой.
Нельзя считать это опасное заболевание обычной простудой, которую можно вылечить с помощью антибиотиков, если знать, как понять, что у тебя пневмония. Сам пациент без врача не сможет это сделать. Кроме того, антибиотики сегодня в аптеках отпускаются только по рецептам.
Легкие – это парный орган, обеспечивающий важнейшие функции жизнеобеспечения:
- процесс внешнего дыхания (газообмен);
- фильтрацию;
- терморегуляцию поступающего в организм воздуха;
- поддержание жидкостного и солевого баланса;
- белковый и липидный обмен.
Любые дисфункции легких приводят к тяжелым последствиям для всего организма человека. Воспалительный процесс, возникающий в этом сложном и важном органе, – это комплекс патологий, которые могут быть вызваны разными причинами.
Существует целое направление в медицине – пульмонология, которая выявляет воспаление легких по разным критериям:
- локализации воспаления;
- масштабам поражения легочной ткани;
- типу патогена, вызвавшего воспаление;
- клиническим формам протекания заболевания;
- степени выраженности пневмонии;
- типу протекания.
Все эти факторы необходимо учитывать, чтобы правильно поставить диагноз и подобрать адекватные схемы лечения. В медицине принято делить пневмонию на разные типы:
- внебольничную;
- госпитальную, которую вызывают внутрибольничные инфекции;
- атипичную;
- первичную;
- вторичную;
- острую;
- хроническую;
- тотальную;
- иммунодефицитную;
- радиационную.
Диагноз врач ставит на основании собранного анамнеза, клинической картины, результатов лабораторных анализов и диагностического обследования с помощью медицинской аппаратуры.
У обычного человека, не имеющего медицинской подготовки и клинической практики, нет никаких возможностей самостоятельно выявить у себя воспаление легких конкретного типа и подобрать оптимальную терапию.
Патогенез
Развитие инфекционной формы пневмонии происходит в результате жизнедеятельности болезнетворных микроорганизмов – бактерий и вирусов, которые попадают в легкие пациентов с ослабленным иммунитетом.
Существует большое количество патогенных бактерий, вызывающих воспаление легких:
- стрептококки;
- пневмококки;
- стафилококки;
- гемофильная палочка.
Кроме бактериальной пневмонии, в медицине выделяют воспаление легких, вызванное вирусными агентами, внутриклеточными паразитами, грибками. Патогеном, вызвавшим воспаление легких, может быть любой представитель микроорганизмов, известных современной микробиологии.
В особую группу врачи сегодня выделяют атипичную пневмонию, которая протекает без характерных симптомов, в том числе без температуры. Ее возбудители:
- хламидии;
- микоплазмы;
- легинеллы;
- штаммы коронавирусной инфекции SARS.
Атипичная форма воспаления легких может развиться в результате перенесенного на ногах гриппа. Она часто протекает без температуры, поэтому ее легко спутать с простудой или усталостью. При отсутствии правильного лечения атипичная пневмония может перейти в хроническую форму.
Пневмонию могут спровоцировать вредные привычки, гиподинамия, вредное производство, неблагоприятная экологическая обстановка, травмы или хирургические вмешательства. Наиболее предрасположены к развитию воспаления легких младенцы и пожилые люди, а также лежачие больные. Все эти категории входят в группу риска из-за слабой иммунной защиты.
Симптомы пневмонии
Воспаление легких имеет ряд характерных клинических симптомов, по которым можно предположить наличие воспалительного процесса в легких. К ним относятся:
- одышка;
- сухой кашель;
- повышенная потливость;
- синюшный оттенок носогубного треугольника;
- бледность кожных покровов;
- высокая температура;
- утомляемость и слабость.
Воспаление легких можно диагностировать по слишком долго текущему ОРЗ или ОРВИ, температуре, которая не понижается после приема жаропонижающих препаратов, длительной и беспричинной субфебрильной температуре тела человека.
Следует помнить, что при многих формах пневмонии классические симптомы могут не наблюдаться. В ряде случаев воспаление может развиваться в острой форме, когда температура повышается до 40 градусов и у пациента появляется кашель с гнойными выделениями.
У детей воспаление легких может развиваться очень быстро из-за особенностей детской физиологии и иммунной системы. Специфика пневмонии состоит в том, что клиническая картина в конкретных случаях может сильно отличаться и протекать у взрослого человека совершенно с другими симптомами, не похожими на симптоматику, которая наблюдается в детском возрасте.
Возможные осложнения
При отсутствии правильного и своевременного лечения у пациентов с диагнозом пневмония могут развиться тяжелые формы осложнений, представляющие угрозу их жизни и здоровью. У них могут наблюдаться проблемы с дыханием или полный отказ легких. В этом случае для спасения жизни больного его требуется подключить к аппарату искусственной вентиляции легких.
Опасными осложнениями пневмонии становятся такие патологии легочной ткани:
- скопление жидкости в плевре (требуется удалять с помощью хирургического вмешательства);
- абсцесс легких;
- бактериемия;
- фиброз легочной ткани.
Все эти осложнения часто становятся причиной смерти пациента. Они возникают при отсутствии правильно проведенной профессиональной диагностики и неверно выбранной терапии на начальных этапах заболевания.
Диагностика и лечение пневмонии
Для диагностики пневмонии используется комплекс медицинских методик, включающих в себя:
- сбор анамнеза;
- первичный осмотр пациента;
- простукивание и прослушивание легких;
- проведение лабораторных анализов биологических материалов;
- инструментальные методики, среди которых наиболее информативными являются рентгенография и бронхоскопия.
Комплекс диагностических методик нужен врачу для того, чтобы точно определить возбудителя воспалительного процесса и правильно выбрать медикаментозную терапию. Если заболевание протекает в тяжелой форме, с помощью первичной диагностики врач выявляет степень тяжести болезни. В случае необходимости организует реанимационную помощь, подключая пациента к аппарату ИВЛ и другим системам, поддерживающим жизненно важные функции организма.
Лечение назначается только после проведения доказательной диагностики, которая помогает специалисту понять, что именно спровоцировало воспалительный процесс в легочной ткани. Курс комплексной терапевтической схемы для каждого пациента подбирается с учетом его индивидуальных особенностей и должен строго выполняться.
Нарушать предписанную схему лечения, дозировку и продолжительность приема препаратов нельзя, иначе можно существенно навредить собственному здоровью. Самолечение при воспалении легких недопустимо и может привести не только к инвалидности, но и к смерти.
При ухудшении общего самочувствия не нужно искать информацию, как самостоятельно понять, что у тебя пневмония. Без комплексной диагностики и без врача выявить у взрослого или у ребенка конкретный вид пневмонии не получится. А без точной диагностики невозможно правильно подобрать лекарство для лечения острого или хронического воспаления легких.
Подводя итоги
- Пневмония – опасная патология, которая может иметь инфекционную или неинфекционную природу происхождения.
- Существует большое количество возбудителей инфекционной пневмонии, против которых используются определенные виды медикаментов, в том числе и антибиотики.
- Недопустимо заниматься самолечением пневмонии, так как это может привести к развитию тяжелых патологий системы органов дыхания или даже к смерти.
- В группу риска входят маленькие дети, пожилые люди и пациенты с ослабленным иммунным статусом.
Пневмония – воспалительная реакция инфекционного происхождения, развивающаяся в легочных тканях. Медицинские специалисты выделяют несколько типов и форм этой тяжелой болезни.
Диагностика воспаления легких крайне важна для своевременного обнаружения и эффективной терапии опасного и непредсказуемого заболевания.
Только врач посредством обследований и анализов может выявить у пациента пневмонию, определить возбудителя, назначить оптимальное лечение.
Типы и формы воспаления легких
 Медики различают домашнюю, госпитальную пневмонию, а также появившуюся после оказания медицинской помощи. Домашнее или внебольничное заболевание делится на следующие типы:
Медики различают домашнюю, госпитальную пневмонию, а также появившуюся после оказания медицинской помощи. Домашнее или внебольничное заболевание делится на следующие типы:
- типичное – поражающее людей с нормальным иммунитетом;
- атипичное – развивающееся у лиц с ослабленной иммунной системой;
- аспирационное – возникающее после попадания в легочные ткани чужеродных веществ;
- бактериальное – провоцируемое хламидиями или микоплазмами.
Госпитальная или внутрибольничная патология делится на следующие типы:
- появляющаяся после длительного пребывания пациента в стационарных условиях;
- развивающаяся у людей, проходящих искусственную вентиляцию легких;
- возникающая у лиц со слабым иммунитетом после хирургических манипуляций.
Пневмония, провоцируемая оказанием медицинской помощи, делится на следующие типы:
- поражающая стариков, постоянно проживающих в домах престарелых;
- обнаруживающаяся у людей, длительное время проходящих диализ;
- появляющаяся у лиц, получивших открытые раны.
Все вышеперечисленные типы болезни по тяжести протекания делятся на следующие формы:
- легкую;
- среднетяжелую;
- тяжелую.
Статья в тему – чем отличается пневмония от бронхита.
Причины возникновения воспаления легких
 Воспалительная реакция в легочных тканях развивается после проникновения в дыхательную систему патогенных микроорганизмов. Инфекция способна спровоцировать пневмонию не всегда, а только при воздействии на организм человека нижеперечисленных факторов:
Воспалительная реакция в легочных тканях развивается после проникновения в дыхательную систему патогенных микроорганизмов. Инфекция способна спровоцировать пневмонию не всегда, а только при воздействии на организм человека нижеперечисленных факторов:
- переохлаждения;
- малоподвижного образа жизни;
- злоупотребления алкогольными напитками;
- недавно перенесенных хирургических операций;
- хронических заболеваний легочной или сердечно-сосудистой системы;
- преклонного возраста.
Возбудителями воспаления легочных тканей чаще всего являются следующие микроорганизмы:
- вирусы;
- пневмококки;
- пневмоцисты;
- хламидии;
- микоплазмы;
- кишечные палочки;
- гемофильные палочки;
- синегнойные палочки.
Рекомендуем – что такое микоплазменная пневмония.
Симптомы воспаления легких
Симптомы болезни появляются постепенно, поэтому на ранней стадии воспалительную реакцию диагностировать очень сложно. Пневмония в подавляющем большинстве случаев начинается с резкого увеличения телесной температуры и озноба. Затем возникают признаки интоксикации организма:
- слабость, ощущение тяжести в теле;
- бессилие, вялость, невозможность заниматься умственным и физическим трудом;
- отсутствие аппетита;
- неинтенсивная, но постоянная мигрень;
- болевые ощущения в суставах и мышечных тканях;
- повышение потоотделения в ночные часы.
Вслед за интоксикацией проявляются следующие симптомы:
- интенсивный кашель, сухой в начале болезни, мокрый при приближении выздоровления;
- затрудненное дыхание не только при физических нагрузках, но и в состоянии покоя;
- боли в грудной клетке.
В редких случаях у заболевших людей наблюдаются следующие признаки пневмонии:
- нарушения работы пищеварительного тракта, если возбудитель – кишечная палочка;
- герпес, если возбудителем является вирус.
Как распознать пневмонию у детей – первые признаки.
Диагностика
 Как диагностировать пневмонию? Какие методы для этой цели используются? Диагностика воспаления легочных тканей включает следующие мероприятия, проводимые медицинским специалистом:
Как диагностировать пневмонию? Какие методы для этой цели используются? Диагностика воспаления легочных тканей включает следующие мероприятия, проводимые медицинским специалистом:
- визуальный осмотр пациента;
- прослушивание легких;
- простукивание;
- рентгенографию;
- лабораторное исследование;
- лучевой мониторинг;
- спирографию.
Визуальный осмотр пациента
 Сначала доктор собирает анамнез, то есть спрашивает пациента о начале болезни, об особенностях ее протекания, о недавно перенесенных респираторных патологиях, о наличии или отсутствии хронических заболеваний дыхательной системы.
Сначала доктор собирает анамнез, то есть спрашивает пациента о начале болезни, об особенностях ее протекания, о недавно перенесенных респираторных патологиях, о наличии или отсутствии хронических заболеваний дыхательной системы.
Затем врач осматривает кожу больного человека, ощупывает его грудную клетку, пространство между ребрами, по результатам визуального осмотра назначает дальнейшие диагностические мероприятия и анализы.
Опытный медицинский специалист может выявить воспаление легких, только лишь осмотрев пациента, но для подтверждения диагноза все-таки необходимо пройти полноценное обследование.
Прослушивание легких
Прослушивание легких, называемое также аускультацией, проводится с помощью специальных приборов – фонендоскопа или стетоскопа. Врач определяет, что у пациента воспалены легочные ткани, по следующим звуковым признакам:
- мелкопузырчатым мокрым хрипам;
- выраженному бронхиальному дыханию;
- усилению бронхофонии – голоса пациента, прослушиваемого через грудную клетку;
- крепитации – трескам и хрустам, возникающим во время вдохов.
Рекомендуем – как передается воспаление легких, риски заражения.
Простукивание
 Простукивание, называемое на медицинском языке перкуссией, часто применяется для диагностики пневмонии у детей и старшего, и младшего возраста. Врач особым образом стучит пальцами по тому участку груди, под которым располагаются легкие, внимательно слушая раздающиеся от ударов звуки.
Простукивание, называемое на медицинском языке перкуссией, часто применяется для диагностики пневмонии у детей и старшего, и младшего возраста. Врач особым образом стучит пальцами по тому участку груди, под которым располагаются легкие, внимательно слушая раздающиеся от ударов звуки.
С помощью перкуссии можно обнаружить патологические изменения легочных тканей и плевры, приблизительно установить форму и величину органа. Медицинский специалист умеет отличать звуки, свидетельствующие о здоровье легких, от звуков, возникающих при воспалении.
При простукивании груди здорового человека доктор слышит звонкий и длинный звук, обусловленный наличием в легочных альвеолах воздуха. При перкуссии больного пневмонией пациента раздается тяжелый и короткий звук, так как альвеолы заполнены гнойной слизью.
Рентгенография
Рентгенография является наиболее достоверным и часто используемым методом проверки диагноза, поставленного при визуальном осмотре. Посредством рентгена врачи не только определяют состояние дыхательной системы, но и проверяют эффективность выбранной терапии.
Снимки делаются в прямой, боковой и косой проекции, чтобы легкие на изображениях четко и ярко выглядели спереди, с любого бока, а также под каким-либо углом. Воспаление в легочных тканях на рентгеновских снимках можно обнаружить уже на третьи сутки развития болезни. При пневмонии доктор видит на рентгенограмме следующие изменения легких:
-
 затемнения, распространяющиеся на отдельные участки, доли или сегменты органа;
затемнения, распространяющиеся на отдельные участки, доли или сегменты органа; - увеличенные лимфатические узлы в средостениях;
- воспалительные реакции в плевре;
- усиление рисунка легочных тканей;
- увеличение корней легких;
- появление экссудата.
Затемнения разной величины и плотности – это и есть очаги воспалительной реакции. Усиление рисунка легочных тканей обусловливается понижением емкости органа, а также обильным заполнением его кровью. При пневмонии рентгенография делается дважды: первый раз для диагностики болезни, а второй раз через месяц после начала терапии, чтобы выяснить, как продвигается выздоровление. У выздоравливающего человека на рентгеновском снимке доктор наблюдает следующие положительные изменения легких:
- уменьшение величины и интенсивности затемнений;
- нормализацию корней легких;
- измельчение легочного рисунка.
Лабораторные исследования
Диагностика пневмонии может включать в себя следующие лабораторные исследования:
-
 анализы крови на СОЭ, концентрацию лейкоцитов, токсическую зернистость нейтрофилов;
анализы крови на СОЭ, концентрацию лейкоцитов, токсическую зернистость нейтрофилов; - биохимические анализы крови на содержание C-реактивного белка, наличие печеночных энзимов, концентрацию глобулинов, гликемический индекс;
- тест на свертываемость крови, важный для предупреждения тромбозов и кровоизлияний;
- серологический анализ крови для выявления вирусов и патогенных бактерий;
- микробиологическое исследование крови;
- иммунологическое исследование крови, показывающее, насколько иммунная система способна противостоять инфекции;
- изучение количества, консистенции, цвета, состава, запаха мокроты для определения формы заболевания и наличия осложнений;
- исследование мокроты на присутствие грибков и бактерий, установление чувствительности микроорганизмов к антибиотическим медикаментам;
- анализ плевральной жидкости;
- определение содержания газов в артериальной крови;
- общий анализ мочи.
Лучевой мониторинг
 Лучевой мониторинг активно применяется в диагностике заболеваний легочной системы, позволяет поставить точный и достоверный диагноз. Данный диагностический метод характеризуется высокой эффективностью и безопасностью, включает в себя следующие исследования:
Лучевой мониторинг активно применяется в диагностике заболеваний легочной системы, позволяет поставить точный и достоверный диагноз. Данный диагностический метод характеризуется высокой эффективностью и безопасностью, включает в себя следующие исследования:
- обзорную рентгенографию грудной клетки;
- компьютерную томографию, позволяющую хорошо рассмотреть воспаление не только в поверхностных, но и глубоких слоях легких;
- ультразвуковое обследование, помогающее оценить состояние плевры.
Лучевой мониторинг дыхательной системы запрещается проводить беременным женщинам.
Спирография
Спирография – диагностический метод, при котором записываются изменения объема легких в процессе дыхания при помощи специального устройства – спирографа. В результате исследования выдаются показатели, отражающие степень вентиляции легочных тканей.
Врачи назначают пациентам спирографию не всегда, а только если нужно выявить интенсивность легочной недостаточности, определить вентиляционные возможности дыхательных путей, узнать, насколько быстро развивается воспалительная реакция в легочных тканях.
Как правило, постановка диагноза начинается с того, что больной приходит к врачу с общим списком жалоб, характерных для многих недугов, – кашель, головные боли, слабость, возможно, повышенная температура.
Такие симптомы могут свидетельствовать о различных заболеваниях – от банальной простуды до туберкулеза – и только дифференциальная диагностика пневмонии при использовании современных методов исследования поможет выявить пневмонию и установить, какова ее причина.
Общий план диагностики
Когда к врачу приходит пациент с жалобами на проблемы с органами дыхания, следует определить общее направление диагностики. Для этого существует простой тест.
 В нем четыре признака – наличие двух из них одновременно помогает сразу заподозрить пневмонию:
В нем четыре признака – наличие двух из них одновременно помогает сразу заподозрить пневмонию:
- кашель с выделением гнойной мокроты;
- повышенная температура с первого дня течения заболевания – от 38 градусов;
- одышка и затрудненное дыхание;
- повышенная концентрация лейкоцитов.
В целом же диагностика воспаления легких происходит последовательно:
- Беседа с врачом. На этом этапе происходит сбор анамнеза – врач спрашивает о жалобах, о том, были ли перенесены недавно заболевания дыхательных путей, не было ли переохлаждений.
-
 Осмотр грудной клетки. На этом этапе пациент должен раздеться по пояс, и врач проведет простой тест – посмотрит, не западают ли межреберные промежутки, не отстает ли одна сторона в дыхании от другой.
Осмотр грудной клетки. На этом этапе пациент должен раздеться по пояс, и врач проведет простой тест – посмотрит, не западают ли межреберные промежутки, не отстает ли одна сторона в дыхании от другой. - Перкуссия. На этом этапе врач кончиками пальцев простукивает грудную клетку, на основе полученного звука делая вывод о состоянии легких. Если звук звонкий, как при постукивании по стенке пустой коробочки, – это свидетельствует о здоровье. Если звук глухой и спертый, – это значит, что внутри легкого растет соединительная ткань, не позволяя воздуху свободно циркулировать.
- Аускультация. На этом этапе, пользуясь стетофонендоскопом, врач прослушивает легкие. Если звук чистый, дыхание спокойное и размеренное, это свидетельствует о здоровье. Если же дыхание затрудненное, со всхлипами, хрипами и бульканьем – это признак того, что в легких скопился экссудат, мешающий их нормальной работе.
Лабораторные исследования. На этом этапе врач выписывает пациенту направления на показанные при подозрении на пневмонию анализы. Среди них:
-
 общий анализ крови, который при воспалении легких покажет завышенный уровень лейкоцитов – то есть, защитных белых телец;
общий анализ крови, который при воспалении легких покажет завышенный уровень лейкоцитов – то есть, защитных белых телец; - общий анализ мочи, который при наличии недуга покажет, если воспаление распространяется на почки;
- анализ мокроты, который выявит, какой из патогенных микроорганизмов спровоцировал начало болезни – от этого зависит способ лечения;
-
Инструментальные исследования. На этом этапе врач отправляет пациента на определенные обследования, которые помогут точно установить, что за процесс идет в легких. Это может быть:
- рентгенодиагностика, которая покажет расположение очагов заболевания, их распространенность и сопутствующие осложнения;
-
 томография выявит наличие опухолей или деформаций – назначается при осложнениях;
томография выявит наличие опухолей или деформаций – назначается при осложнениях; - УЗИ покажет наличие экссудата внутри легких и его расположение – также назначается при осложнениях;
- бронхоскопия, при которой пациенту в легкие введут специальный длинный шланг с лампочкой на конце – этот тест позволяет фактически заглянуть в легкие и применяется только при осложненном лечении заболевания.
По итогам всех основных исследований (а при необходимости и дополнительных, таких, как УЗИ и томография), врач сможет точно поставить диагноз и назначить адекватное лечение.
к оглавлению ↑
Перкуссия и аускультация
Эти два способа – простукивание и прослушивание – основные методы при диагностике пневмонии у детей. Рентгенодиагностика – основной метод для взрослых, из-за опасности малышам назначается только в критических случаях, когда никакой другой тест нужный результат не даст.
 С помощью перкуссии определяют:
С помощью перкуссии определяют:
- Где расположены очаги заражения – в этих местах грудная клетка отзывается другим звуком, по сравнению со здоровыми участками органа;
- Насколько легкие наполнены воздухом – звук при пневмонии отличается от такового у человека со здоровыми легкими.
По-настоящему поставить диагноз таким способом могут только опытные врачи, которые точно уверены в особенностях патогенных звуков.
С помощью аускультации и у взрослых, и у детей определяют:
- Наличие разрастающейся соединительной ткани – если присутствует данное явление, некоторые участки легких не будут прослушиваться.
Наличие бронхита – если он есть, в легких будут слышны сухие, распространенные хрипы;
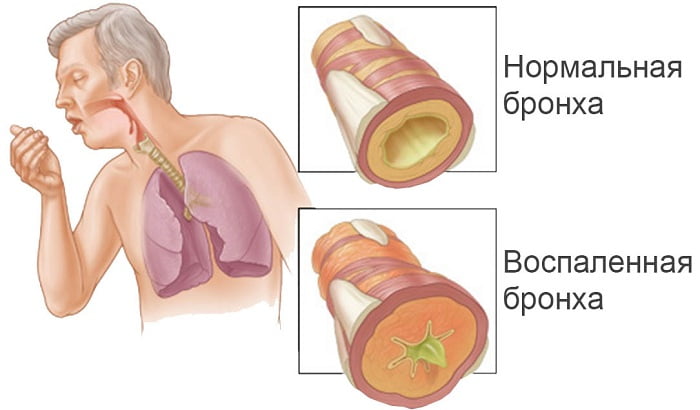
Бронхит
- Наличие в легких экссудата – если он в них есть, звук будет «хлюпающим» и таким, как будто в легких надуваются и лопаются маленькие пузырьки (чтобы уточнить его количество и расположение впоследствии нужно использовать УЗИ);
Если у человека классическая пневмония, захватывающая легкие полностью и хорошо видная как на УЗИ, так и при томографии, симптомы будут четко выраженными и очевидными. Однако если у больного очаговая пневмония и поражены только отдельные участки, всегда есть шанс их пропустить, особенно если они неудачно расположены.
к оглавлению ↑
Лабораторные исследования
Основным исследованием при пневмонии является бактериологический тест. Суть этого метода заключается в следующем:
-
 стерильной палочкой из верхних дыхательных путей у пациента берут мазок;
стерильной палочкой из верхних дыхательных путей у пациента берут мазок; - на анализ также берется небольшое количество мокроты;
- полученные объекты исследования помещают в разные питательные среды;
- бактерия-возбудитель начинает размножаться в наилучшей для нее питательной среде.
В результате данного теста моно выявить, какой именно микроорганизм стал причиной пневмонии. При этом если:
- у пациента классическая пневмония, тест используется только для определения возбудителя – заболевание протекает слишком быстро, чтобы из теста можно было извлечь иную пользу;
- у пациента длительная атипичная пневмония, посев проверяют на чувствительность к антибиотикам, чтобы подобрать лекарство направленного действия.
ВАЖНО! Несмотря на обилие диагностических мероприятий для детей и взрослых – и УЗИ, и рентген, и томография — ни одно из них не является второстепенным. Диагностируют пневмонию только на основе комплексного подхода.
к оглавлению ↑
Инструментальные исследования
В случае, когда речь идет о взрослых, рентгенодиагностика является одним из основных методов выявления пневмонии.
 Она позволяет увидеть:
Она позволяет увидеть:
- воспаления, которые на снимке кажутся темнее, чем остальное легкое;
- изменение легочного рисунка, которое на снимке кажется более темным и искаженным по сравнению с нормой;
- разрастание соединительной ткани и рубцы.
На основании рентгена диагноз ставится окончательно, и если у взрослых он проводится в любом случае, то у детей – только если есть показания.
- Томография дает примерно тот же эффект, что и рентгенодиагностика, но при этом оказывает большую лучевую нагрузку на организм, потому применяют ее редко, для определения атипичных пневмоний.
- УЗИ в случае подозрения на пневмонию применяется редко – только если в легких есть экссудат, который остальные методы исследования показывают не так хорошо. Другие проявления пневмонии увидеть на УЗИ практически невозможно.
- Бронхоскопию применяют у взрослых при атипичных пневмониях, которые на рентгене практически не видны – сам по себе этот метод используется для получения более точных результатов. В случае классической пневмонии его применение неоправданно.
ВАЖНО! И рентген, и томография, и УЗИ не требуют специальной подготовки – только бронхоскопию делают натощак.
к оглавлению ↑
Как отличить воспаление легких от других легочных заболеваний?
У пневмонии существует большое количество разновидностей, при том, что симптомы ее для самого больного мало отличаются от симптомов гриппа или тяжелой простуды. Даже для взрослых пациентов практически невозможно отличить ее от чего-то более безобидного.
Только дифференциальная диагностика пневмонии (рентген, посев, при необходимости – УЗИ) позволяет отличить ее от других легочных заболеваний.
При недуге возникает такая клиническая картина:
- кашель – или с постоянным отхаркиванием мокроты, или длительный сухой;
-
 слабость и общее ощущение недомогания;
слабость и общее ощущение недомогания; - головные боли, головокружение, замедленность реакций;
- повышенное содержание в крови лейкоцитов;
- определенные виды бактерий, выявляемые с помощью бактериологического посева;
- характерная картина на рентгене – участки затемнения, искаженный легочный рисунок, распространение соединительной ткани;
- характерная картина при прощупывании и простукивании – хрипы, бульканье, затрудненное дыхание.
Только на основе диагностических результатов УЗИ, рентгена, томографии, свидетельствующих о пневмонии, врач может поставить диагноз и начать лечение, которое у детей и взрослых будет разниться.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Adblock
detector
