Для профилактики симпатического воспаления
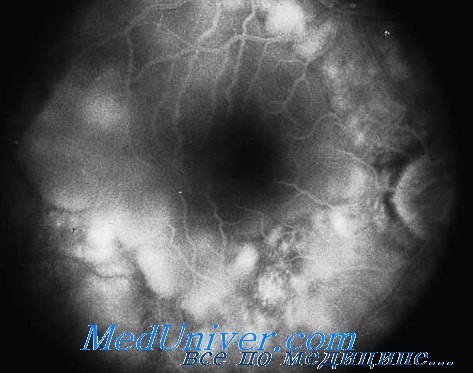
Симпатическое воспаление глаза — это заболевание, получившее свое название в связи с тем, что при раневых глубоких поражениях одного глаза, в другом здоровом глазу возникают патологические процессы, как бы симпатизирующие больному органу и выражающие солидарность с ним.
Симпатическое воспаление глаза носит вялотекущий тяжелый характер фибринозно-пластического иридоциклита – воспаления радужной оболочки переднего отдела глазного яблока и представляет значительные трудности в лечении.
Признаки симпатического воспаления глаза

Первые признаки заболевания проявляются в период от 14 до 20 дней от момента травмирования соседнего глаза. Более поздние симптомы могут появиться и спустя несколько месяцев или даже лет после травмы.
Признаки симпатического воспаления глаза, прежде всего, выражаются светобоязнью, небольшой болезненностью, расширениям передних ресничных сосудов, определяемых только при офтальмологическом обследовании.
Более позднее проявление воспаления указывают на возникновение на задней стенке роговицы преципитатов (скопления лейкоцитов и волокон фибрина), изменение четкости радужного рисунка, сужение зрачка. Возникают явления сращивания и заращения зрачка – синехии. Понижается глазное давление и происходит субатрофия глазного яблока, часто развивается катаракта, вторичная глаукома. Все это способствует значительному снижению зрения и иногда приводит к полной слепоте.
Причины симпатического воспаления глаза
Как уже говорилось, основной причиной симпатического воспаления глаза является передний уевит – воспаление сосудистой оболочки глаза, в результате глубокой прободной раны или осложнение после операции на глазах. В редких случаях причиной заболевания могут быть опасные глазные контузии и разложение внутриглазной опухоли.
Диагностика симпатического воспаления глаза
При диагностике заболевания необходимо дифференцировать его от симпатического раздражением глаза, при котором наблюдается невроз или рефлекторная реакция на какой-либо раздражитель – ячмень, глаукома и иных патологических процессов в глазу. Симпатическое раздражение не дает объективных признаков симпатического воспаления и при ликвидации причины раздражения быстро проходит. Несмотря на существующую разность, нужно иметь в виду, что в ряде случаев симпатическое раздражение может предшествовать симпатическому воспалению.
Симптоматические проявления могут быть выражены комбинированным воспалением сетчатки и зрительного нерва – нейроретинитом, или воспалением сосудистой оболочки глаза — хориоидитом, кроме того возможно отслоение сетчатки.
При раннем проявлении симптомов, т.е. в течение нескольких дней после травмы соседнего глаза, диагностика не затруднительна. Более поздние проявления симпатического воспаления глаза диагностируются с учетом состояния или отсутствия поврежденного глаза.
Лечение симпатического воспаления глаза
В лечении заболевания решающую роль играет состояние поврежденного глаза. В зависимости от присутствия в нем зрительных функций, врач принимает решение о его лечении или удалении. Кроме того, диагностированный симптоматический процесс влияет на принятие этого решения. Если в течение полумесяца процесс не стихает, то ставиться вопрос об удалении поврежденного глаза. Решение очень серьезное, особенно если в травмированном глазу остается определенный процент зрения.
Симпатическое воспаление глаза очень тяжелое заболевание с неблагоприятным прогнозом, поэтому иногда поврежденный глаз остается зрячим, а «симпатический» слепнет.

Лечение воспаления проводят консервативно с назначением стероидных препаратов внутрь и местное использование в виде инстилляции. Применяется электрофорез преднизолоном. Непременным условием в эффективности лечения является обязательное применение расширяющих капель для глаз – мидриатиков.
Длительность лечения и дозировка медикаментов зависят от конкретной клиники болезни глаза. В общей основе курс терапии рассчитан на 75 – 80 дней. Во избежание рецидива используются нестероидные противовоспалительные средства – ибупрофен, индометацин. Местное лечение проводят 12 месяцев. В последующем в течение года проводится поддерживающая терапия иммуностимуляторами – алоэ, пирогенал, декарис и др.
Ранее прекращение лечения провоцирует хронический процесс и способствует развитию рецидива. При поражении симпатическим воспалением всего сосудистого тракта лечение стероидами продолжается 1-2 года. Выбор стероида зависит от клиники болезни и содержания в плазме кортикостероидов.
Наблюдение офтальмолога необходимо на протяжении всей жизни. Естественно, что при данной патологии контактные линзы противопоказаны. Любые оперативные вмешательства в сфере глаз можно производить только в периоде стойкой ремиссии, т.е. не раньше 6-12 месяцев после очередного обострения.
Профилактика симпатического воспаления глаза. ДиагностикаПоказанием для профилактической энуклеации, раненого глаза является вяло протекающий не гнойный иридоциклит, развившийся в глазу после прободного его ранения, не уступающий энергичной комплексной терапии (см. выше) и приводящий к гипотонии и к прогрессирующей потере зрения (до нуля или неправильной проекции света). Так как симпатическое воспаление не развивается в первые 2 недели после ранения, нет надобности производить профилактическую энуклеацию в более ранние сроки. Если зрительные функции не ухудшаются и внутриглазное давление не имеет тенденции к прогрессирующему снижению, допускается и более продолжительный срок для наблюдения за больным и для энергичного лечения иридоциклита. При этом большую роль играют индивидуальный подход в каждом отдельном случае и квалификация лечащего врача. Следует напомнить, что иногда иридоциклит в раненом глазу вызывается и поддерживается наличием в передней и задней камерах хрусталиковых масс («факогенная офталмия»). Тщательное извлечение хрусталиковых масс может привести в таких случаях к ликвидации воспалительного процесса, что отличает его от истинного симпатизирующего воспаления раненого глаза. Это хирургическое вмешательство рекомендуется производить при одновременном энергичном лечении антибиотиками, сульфаниламидами и кортизоном. Вряд ли можно согласиться с высказываниями некоторых офталмологов, предлагавших, как правило, воздерживаться от профилактической энуклеации в течение 5—6 недель после боевых ранений (Е. Б. Черкасский, С. Б. Птица). Такой срок выжидания нельзя считать безопасным. Энуклеация, произведенная позже 2 недель с момента прободного ранения, не гарантирует от угрозы последующего развития симпатической офталмии. Поражение второго глаза может развиться после такой поздней энуклеации в течение первых недель и даже первых 2—3 месяцев (М. И. Авербахи др.). Это наблюдалось многократно при травмах мирного времени. Однако и при боевых травмах во время Великой Отечественной войны были отмечены случаи развития симпатической офталмии после энуклеации, произведенной поздно, через 4 недели после ранения (М. Н. Преображенская).
Симпатическая офталмия чаще всего проявляется в форме пластического иридоциклита (увеита) с образованием широких задних сипехий и помутнений в стекловидном теле. Для этой формы заболевания характерно упорное и длительное течение. Оно далеко не всегда уступает лечению, может давать временные улучшения (ремиссии) с последующими обострениями воспалительного процесса и колебаниями внутриглазного давления, которое чаще понижается, но иногда может и повышаться. До недавнего времени считалось, что симпатическая офталмия в 75—80% случаев заканчивается слепотой (В. П. Одинцов) вследствие помутнения сред глаза, заращения зрачка, вторичной глаукомы или атрофии глазного яблока. Более легкое течение и лучшие исходы наблюдаются в тех случаях, когда симпатическая офталмия проявляется в форме серозного иридоциклита (преципитаты, тонкие задние синехии) или в форме нейроретинита. Рано начатая и энергично проводимая комплексная терапия при этих клинических формах заболевания позволила сохранить частичное и даже полное зрение у раненых во время Великой Отечественной войны (М. Г. Рабинович). Из методов ранней диагностики симпатической офталмия заслуживает особого внимания биомикроскопия, помогающая обнаружить первые признаки изменений в переднем отделе второго (нераненого) глаза: топкие нити фибрина в области зрачка, первые преципитаты, гиперемию сосудов радужки. Офталмоскопия и исследование зрительных функций, в том числе цветного поля зрения, цветоощущения и темновой адаптации, дают возможность уловить начало симпатического нейроретинита. По-видимому, в ряде случаев диагностике может помочь также исследование спинномозговой жидкости. С. Я. Фридман обнаружил в ней при симпатической офталмии повышение цитоза, положительные реакции Панди и Нонне-Апельта и другие изменения, указывающие на наличие базального серозного менингита. Он считает, что при симпатической офталмии инфекционный процесс переходит с одного глаза на второй через зрительные нервы, причем поражаются и мозговые оболочки. Клинически это выражается в головных болях, а также менингеальных симптомах и нарушениях со стороны рефлексов. Ю. И. Богданович и Е. А. Гельфер также обнаружили патологические сдвиги в спинномозговой жидкости при симпатической офталмии. Не следует забывать о возможности заболевания второго (нераненого) глаза иридоциклитом туберкулезной или иной этиологии. Дифференцировать его от симпатической офталмии у раненых помогает анамнез (аналогичное заболевание глаз в прошлом, до ранения), общее исследование раненого, а также тщательное наблюдение за особенностями течения болезни. Возможно, что в части случаев, описанных как симпатическое воспаление с хорошим исходом, иридоциклит был иной этиологии. Необходимо дифференцировать симпатическое воспаление и от так называемого симпатического раздражения глаза, которое наблюдается не только после прободных ранений, но и после непрободных ранений и при различных заболеваниях глаза. При симпатическом раздражении во втором глазу нет ни синехий, ни преципитатов, ни невроретинита, т. е. нет воспаления. Имеются лишь субъективные симптомы (боли в глазу и вокруг него) и некоторые функциональные расстройства (светобоязнь, слезотечение и др.), связанные, по-видимому, с окуло-окулярными рефлекторными влияниями. Симпатическое раздражение второго глаза исчезает сразу же после устранения патологических импульсов со стороны первого (раненого или больного) глаза. — Вернуться в содержание раздела «офтальмология» на нашем сайте Оглавление темы «Осложнения травм глаза»:
|

Симпатическая офтальмия – это бинокулярное поражение органа зрения, развивающееся после повреждения увеального тракта с последующим вовлечением в патологический процесс второго интактного глазного яблока. Наиболее распространенными симптомами являются гиперемия, слезотечение, фотофобия, «мушки» перед глазами, снижение остроты зрения. Диагностика симпатической офтальмии сводится к сбору анамнеза, проведению наружного осмотра, биомикроскопии, визометрии, тонометрии, гониоскопии, офтальмоскопии, УЗД в В-режиме, ОКТ. В зависимости от тяжести заболевания курс лечения может включать в себя глюкокортикостероиды для системного и местного применения, иммуносупрессоры, НПВС.
Общие сведения
Симпатическая офтальмия – это полиэтиологическая патология органа зрения в офтальмологии, которая протекает по типу гранулематозного увеита. Термин «симпатическая офтальмия» впервые был предложен в 1835 году шотландским офтальмологом В. Макензи. Согласно статистическим данным, в 0,2-0,4% случаев заболевание возникает на фоне проникающих ранений глазного яблока. В 0,01-0,06% причиной развития являются интраорбитальные хирургические вмешательства. Симпатическая офтальмия может диагностироваться в любом возрасте, но, как правило, патология наиболее часто обнаруживается в 25-50 лет. Мужчины болеют чаще женщин, что связано с большей распространенностью травм органа зрения среди представителей мужского пола.

Симпатическая офтальмия
Причины симпатической офтальмии
Зачастую симпатическая офтальмия развивается на фоне иридоциклита, вызванного прободным ранением органа зрения, прободением язвы роговицы, подконъюнктивальным разрывом склеры, внутриорбитальными новообразованиями. Реже триггером является ятрогения. Ключевую роль в патогенезе заболевания играет аутоиммунное поражение структур глазного яблока. При этом вырабатываются антитела к S-антигенам сетчатки, пигментного эпителия и увеального тракта. Экспериментальным путем доказано, что развитие симпатической офтальмии может быть обусловлено иммуногенетической взаимосвязью с антигенами HLA II класса. Иммуноморфологические особенности воспалительного процесса протекают по типу гиперчувствительности замедленного типа с вовлечением Т-лимфоцитов Th 1-го типа. Эту теорию патогенеза подтверждает обнаружение сенсибилизированных Т-клеток и специфических антител к антигенам увеального тракта, а также положительная динамика регрессии патологии при применении иммуносупрессоров.
Этиологическими факторами развития симпатической офтальмии могут выступать эндогенные эндотоксины, образующиеся после апоптоза клеток увеального тракта. Токсемия провоцирует вовлечение в патологический процесс интактного глаза. Также триггерами могут становиться такие ферменты, как трипсин и зимаза. Инфицирование структур глазного яблока вирусом герпеса может приводить к развитию клинической картины симпатической офтальмии, которая сменяется клиникой эндофтальмита.
Симптомы симпатической офтальмии
Как правило, симпатическая офтальмия развивается спустя 10-12 дней после травматического повреждения глаза или оперативного вмешательства. Вовлечение в патологический процесс второго интактного глаза может происходить через 8-10 недель после появления клинических симптомов на стороне первичного поражения. Заболевание в большинстве случаев протекает в форме переднего серозного, пластического или генерализованного увеита, реже – заднего увеита или нейроретинита. Различают легкую, среднюю и тяжелую степени тяжести симптоматической офтальмии. При развитии симптоматики переднего серозного воспаления увеального тракта больные предъявляют жалобы на фотофобию, гиперемию глаз и слезотечение.
Пластический увеит характеризуется тяжелым течением. Пациенты отмечают снижение остроты зрения, появление «мушек» или «тумана» перед глазами, головную боль, общую слабость. Особенностью генерализованного увеита является склонность к частым рецидивам. Данная форма симпатической офтальмии часто осложняется экссудативной отслойкой сетчатки и невритом зрительного нерва. Больные жалуются на быстро прогрессирующее снижение остроты зрения. Развитие заднего увеита или нейроретинита длительное время имеет латентное течение и проявляется в форме выраженного снижения зрительных функций и появления «пелены» перед глазами. Наиболее распространенные осложнения симпатической офтальмии – вторичная катаракта и офтальмогипертензия.
Диагностика симпатической офтальмии
Диагностика симпатической офтальмии основывается на анамнестических данных, результатах наружного осмотра, биомикроскопии, визометрии, тонометрии, гониоскопии, офтальмоскопии, ультразвукового исследования в В-режиме, оптической когерентной томографии (ОКТ). Пациенты отмечают взаимосвязь между развитием заболевания и травмой глазного яблока или проведением интраокулярных хирургических вмешательств. При наружном осмотре выявляется умеренная инъекция сосудов глаз.
При переднем серозном увеите методом биомикроскопии определяется небольшое количество мелких преципитатов. Острота зрения и внутриглазное давление (ВГД) при данной форме симпатической офтальмии в пределах возрастной нормы. Биомикроскопия при пластическом увеите позволяет выявить большое количество преципитатов, перикорнеальную инъекцию сосудов. Методом гониоскопии визуализируется экссудат в передней камере глаза. Также при данной форме симпатической офтальмии образуется множество задних синехий. При проведении визиометрии отмечается снижение остроты зрения. Офтальмотонус соответствует норме.
При генерализованной форме симпатической офтальмии методом гониоскопии в передней камере обнаруживаются гранулематозные очаги Далена-Фукса. Их также можно выявить при помощи УЗИ в В-режиме в передних отделах стекловидного тела. Проведение офтальмоскопии позволяет подтвердить отек сетчатки, ее экссудативное отслоение, признаки неврита зрительного нерва. При этой форме заболевания острота зрения значительно снижена и варьирует от 0,01 до 0,02 дптр. Задний увеит и нейроретинит можно диагностировать при помощи ОКТ. Наблюдается большое количество задних синехий и окклюзия зрачка. УЗИ глаза при этих формах симпатической офтальмии указывает на нарушение прозрачности зрачка из-за образования большого количества преципитатов.
Лечение симпатической офтальмии
Тактика лечения симпатической офтальмии зависит от формы и степени тяжести заболевания. При переднем серозном увеите показано локальное применение кортикостероидов в виде капель или парабульбарных инъекций. Продолжительность курса консервативной терапии составляет 6 месяцев. После проведения лечебных мероприятий рецидивов, как правило, не наблюдается. Развитие пластического увеита является показанием к назначению курса местной и системной глюкокортикостероидной терапии. Длительность применения глюкокортикостероидов – 5-6 месяцев. После их отмены на протяжении 3-4 недель необходимо принимать нестероидные противовоспалительные средства (НПВС).
Развитие генерализованной формы симпатической офтальмии требует системного назначения пульс-терапии кортикостероидами в высоких дозировках на протяжении 3-4 дней и иммунодепрессантами в стандартной дозе. Далее дозировки препаратов постепенно снижаются. Показанием к отмене курса лечения является стойкая ремиссия симпатической офтальмии. Хирургическое вмешательство показано при развитии вторичной катаракты. При этом проводится факоэмульсификация катаракты с последующей имплантацией интраокулярной линзы. Устранить клинические проявления офтальмогипертензии при окклюзии зрачка и вовлечении в патологический процесс радужки можно путем лазерной мембранотомии.
Прогноз и профилактика симпатической офтальмии
Специфическая профилактика симпатической офтальмии отсутствует. Неспецифические превентивные меры сводятся к соблюдению техники безопасности (ношение защитных очков и каски) на производстве, профилактике вирусных заболеваний, своевременному лечению эрозивных повреждений органа зрения. Пациенты с симпатической офтальмией должны находиться под динамическим наблюдением у лечащего офтальмолога. Своевременная диагностика и лечение обеспечивают полное восстановление зрительных функций. Тем не менее, при тяжелой форме заболевания с бинокулярным поражением существует высокий риск полной потери зрения и последующей инвалидизации пациента. Прогноз для жизни и трудоспособности зависит от тяжести течения и эффективности проводимой терапии.
