Двухстороннее воспаление легких жидкость в легких

Воспаление легких – одно из опасных заболеваний, которое при несвоевременном обращении к врачу может привести к скоплению жидкости в органе. Данное явление возникает как результат плеврита и требует незамедлительной врачебной помощи. Данная статья расскажем о том, почему появляется эта патология, каковы ее симптомы, последствия и, как проходят терапевтические действия.
- Симптомы и опасность образования жидкости в легком
- Как проводят выкачку жидкости из легкого?
- Профилактические мероприятия
Что представляет процесс образования жидкости в легких и группы риска
Сначала необходимо понять, почему образуется жидкость, скапливающаяся в легких при пневмонии. Пневмония – это воспалительное заболевание, протекающее в легочной ткани, во время которого из-за патологического влияния микроорганизмов нарушается обменный процесс, плазмо и лимфооттока легкого. Данные явления приводят к нарушению естественной клеточной проницаемости, легочному уплотнению, развивается воспалительный процесс.
 При несвоевременном обращении к врачу или неадекватном лечении развивается выпот, который может проявляться не только во время течения болезни, но и после него. Парапневмонический выпот протекает из-за повышенной активности стрептококка или стафилококка. Во время пневмонии развивается серозная жидкость, которая рассасывается до периода выздоровления. Данная патология не затрагивает легочную ткань, поскольку поражает лишь плевру и не выходит за границы ее карманов. В результате подобного явления может развиться спаечный процесс.
При несвоевременном обращении к врачу или неадекватном лечении развивается выпот, который может проявляться не только во время течения болезни, но и после него. Парапневмонический выпот протекает из-за повышенной активности стрептококка или стафилококка. Во время пневмонии развивается серозная жидкость, которая рассасывается до периода выздоровления. Данная патология не затрагивает легочную ткань, поскольку поражает лишь плевру и не выходит за границы ее карманов. В результате подобного явления может развиться спаечный процесс.
Жидкость, образовавшаяся в легком после пневмонии, является более сложным заболеванием. Данное состояние обусловлено негативным влиянием патогенных микроорганизмов в области плевры. Данное состояние может спровоцировать тяжелые последствия, приводящие к летальному исходу.
У некоторых людей даже несвоевременно начатое лечение дает молниеносный результат, у других же при тщательном лечении образуются разные осложнения, среди которых имеется и плеврит, приводящий к развитию легочного выпота. Ниже перечислены категории людей, имеющих склонность к осложнениям пневмонии:
- люди старческого возраста,
- дети первого года жизни. Особенно те, которые находятся на искусственном вскармливании,
- люди, имеющие врожденный дефект иммунитета,
-
 лица, страдающие ВИЧ-инфекцией,
лица, страдающие ВИЧ-инфекцией, - люди, имеющие хронические заболевания дыхательной системы,
- лежачие больные,
- лица, страдающие сахарным диабетом, сердечной недостаточностью,
- лица, получавшие неадекватное лечение,
- больные, необоснованно принимающие антибиотики,
- часто болеющие пневмонией,
- курильщики,
- лица, злоупотребляющие алкоголем.
Симптомы и опасность образования жидкости в легком
Вода, образовавшаяся в легких, считается довольно опасным состоянием, которое нуждается в скором лечении, поэтому необходимо знать симптомы данного явления. К ним относится:
- одышка, которая проявляется в результате недостатка кислорода и развивается по мере увеличения отечности легкого,
- учащенное дыхание,
- чувство сдавливания грудной клетки,
- недостаток воздуха, больной словно не может ни вдохнуть, ни выдохнуть,
-
 учащенное сердцебиение,
учащенное сердцебиение, - выделение холодного липкого пота,
- бледно-синий цвет кожного покрова,
- влажный кашель, с выделением мокроты розоватого цвета,
- в более тяжелых случаях мокрота выделяется через нос,
- клокочущее дыхание,
- паника, страх смерти,
- потеря сознания,
- ослабевание пульса,
- понижение артериального давления.
Образование жидкости в легком при пневмонии – это опасное состояние, которое может привести к отеку органа. В следствие чего происходят нарушения сердечно-сосудистой системы.
Сердце стает с большим трудом выполнять необходимые функции, не справляется со своими обязанностями и лимфатическая система.
Кровеносная система перегружается, что может привести к серьезным последствиям в результате малейшего скачка артериального давления, развивается гипоксия организма, наблюдаются изменения функционирования нервной системы. Как показывает медицинская статистка, что данное состояние в 50 % случаев приводит к неблагоприятному прогнозу.
Без оказания медицинской помощи у больного развивается поражения головного мозга и сердечно-сосудистой системы, которые в ряде случаев приводят к летальному исходу.
Лечение заболевания
Лечение плеврита должно проводиться в условиях стационара, больному прописывают постельный режим и проводят необходимую диагностику, которая состоит из:
-
 Клинического анализа крови.
Клинического анализа крови. - Анализа крови на газовый состав.
- Рентгенографии грудной клетки, которая позволяет оценить легочный рисунок.
- УЗИ плевральной области позволяет оценить количество жидкости, скопившейся в легком.
- Прослушивания хрипов, которые при скоплении жидкости проявляются по всему органу.
Из медикаментозного лечения обычно врач назначает,
- Антибиотики, помогающие снять воспалительный процесс, для этих целей используют Цифран, Таваник.
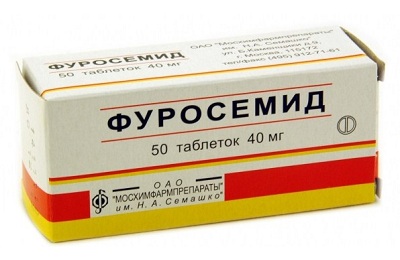
- Мочегонные препараты способствуют выведению жидкости из плевральной области, например, Торасемид, Фуросемид.
- Анальгетики помогают снять болевые ощущения, это такие средства, как Кетамин, Кеторол.
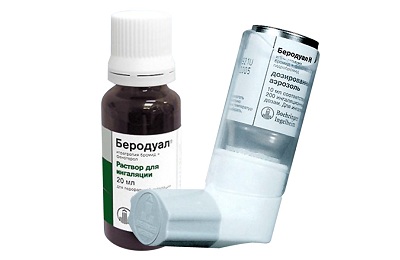
- Средства, расширяющие бронхиальную мускулатуру, например, Беродуал.
- Амброксол и Лазолван в больших дозах помогают вывести скопившуюся жидкость.
- Сосудорасширяющие препараты способствуют оттоку жидкости от легкого, например, Нитроминт.
- Нитроглицерин уменьшает сопротивляемость сосудов.
- При более тяжелых случаях используется препарат искусственной вентиляции легких.
- Кислородные ингаляции.
- Массаж, дыхательная гимнастика, лечебная физкультура способствуют выведению жидкости из органа.

Как проводят выкачку жидкости из легкого?
При ухудшении состояния, когда антибиотикотерапия не дает необходимого результата, выполняют пункционное лечение.
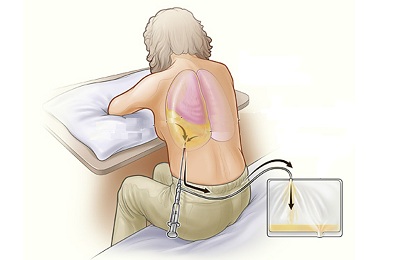 Во время данного метода пользуются Новокаином, раствором йода, Этиловым спиртом. Больной садится на стул, при этом оперившись на стол, наклонившись вперед. Основываясь на УЗИ диагностику, рентген грудной клетки в 2 проекциях врач находит необходимое место.
Во время данного метода пользуются Новокаином, раствором йода, Этиловым спиртом. Больной садится на стул, при этом оперившись на стол, наклонившись вперед. Основываясь на УЗИ диагностику, рентген грудной клетки в 2 проекциях врач находит необходимое место.
По верхнему краю легкого производится прокол, во время которого происходит выкачка накопившейся жидкости при помощи шприца. Если выделяется гнойный экссудат, то рекомендуется промывание полости плевры.
Профилактические мероприятия
Для того, чтобы не развилось столь опасное состояние, как скопление жидкости в легком, нужно выполнять следующие простые рекомендации:
- При развитии пневмонии нужно срочно обращаться к врачу, категорически запрещено заниматься самолечением.
-
 Необходимо точно соблюдать дозировку препарата, рекомендованную врачом, поскольку самостоятельное уменьшение дозы ведет к повторному появлению болезни и, как следствие, к развитию осложнений, одним из которых является плеврит.
Необходимо точно соблюдать дозировку препарата, рекомендованную врачом, поскольку самостоятельное уменьшение дозы ведет к повторному появлению болезни и, как следствие, к развитию осложнений, одним из которых является плеврит. - Рекомендуется отказаться от курения, поскольку по мед. статистике отечность легкого чаще всего развивается у курящих людей.
- Хронические заболевания сердца и дыхательной системы способствуют появлению данного осложнения, поэтому необходимо лечить основное заболевание.
- Регулярный прием витаминов поможет поддержать иммунную систему.
- Сбалансированное питание способствует нормализации работы органов.
- Ежедневные прогулки на свежем воздухе улучшают фильтрацию легких.
При обнаружении первых симптомов образования жидкости в легких, необходимо срочно обратиться к врачу и начать рекомендованное лечение, чтобы избежать серьезных осложнений.
Загрузка…
В плевральном районе жидкость может скапливаться только при развитии патологических состояний. Провоцирует ее накопление в легких чрезмерная сосудистая проницаемость наряду с выраженной сердечной недостаточностью, циррозом печени и так далее. Проницаемость плевральной сосудистой системы ведет к накоплению транссудата, а воспалительные процессы к формированию экссудата.
Причины
Данное отклонение вызывают следующие факторы:
- Присутствие воспалительных заболеваний разной этиологии в зависимости от характера течения.
- Возникновение проблем сердечной и сосудистой системы, к примеру, аритмия наряду с пороками сердца, что приводит к легочной недостаточности.
- Получение травм легких и грудной клетки.
- Развитие инфекционных и воспалительных заболеваний мозга.
- Влияние злокачественных образований, вне зависимости от района локализации.
- Пневмотракс, когда скапливаются газы в районе, окружающем легкие.
Действие на организм токсических соединений также может провоцировать накопление жидкости в легких при пневмонии, в особенности в случаях, когда отравляющий компонент контактирует с организмом продолжительное время. Скопление жидкости в легких провоцирует дыхательную прогрессирующую недостаточность.
Симптоматика
Первыми признаками при проявлении жидкости в легких при пневмонии выступают развитие одышки наряду с возникновением слабости и усталости, что наваливается на больного внезапно. При этом возникновение одышки никак не зависит, выполняет ли больной определенные действия, или пребывает в состоянии покоя. Симптоматика заболевания легких напрямую зависит от количества скопившейся жидкости и от того, сопровождается ли данное состояние отеком.

В случае утяжеления общего состояния, как правило, возникает кашель, поначалу надсадный и глубокий, потом начинает продуцироваться мокрота, отличающаяся слизистым характером, в грудной клетке ощущается боль, которая усиливается на вдохе. Кожа быстро бледнеет. В моменты появления одышки можно заметить побледнение покровов лица с выраженным цианозом.
У больного с жидкостью в легких при пневмонии возникают приступы головокружения, помимо прочего, дыхание учащается, периодически может возникать расстройство сознания, увеличивается температура и пациента начинает лихорадить. Могут выявляться нервные расстройства, такой человек беспричинно раздражается на обстоятельства. В особенности часто приступ одышки с чувством нехватки воздуха возникает в утренние часы. Также провоцировать удушье может стресс, переохлаждение, учащение сердцебиения, а, кроме того, курение.
Жидкость в легких при пневмонии у ребенка
Хорошо известно, что маленькие дети подвержены пневмонии намного чаще, чем взрослые. У этого факта имеется несколько причин. Прежде всего, у малышей довольно слабый иммунитет в сравнении со взрослыми. А вторая причина кроется в том, что органы дыхания у детей не столь развиты. Кроме этого, узость дыхательных каналов у них обуславливает застой слизи, затрудняя ее выведение.
Также у грудных деток обычно осуществляется дыхание с помощью движений диафрагмы, на что оказывает влияние состояние пищеварительной системы. Нарушение работы, выражающееся, к примеру, во вздутии, немедленно отражается и на состоянии легких, так как в них возникает застойное явление, приводящее к повышению объема болезнетворных микроскопических организмов. У грудничков слабая дыхательная мускулатура, не позволяющая им откашливать мокроту эффективно.
В случае резко наступившего ухудшения у детей при скоплении жидкости в легких при пневмонии температура повышается до высоких цифр. При наличии гнойного процесса она может быть высокой и сопровождаться ознобами. У ослабленных деток температура лишь незначительно повышается.
Выраженная боль в груди во время дыхания заставляет ребенка щадить сторону поражения. При этом половина грудной клетки почти не принимает участия в дыхании. Дыхание обычно поверхностное, а вместе с тем учащенное и стонущее. Глубокие вдохи при наличии в легких жидкости усиливают боль.
Усиливается одышка. На фоне этого частота дыхания достигает восьмидесяти раз в минуту. Кожный покров приобретает синюшный оттенок. Усиливается болезненный мучительный кашель. Чувство недостаточности воздуха вызывает беспокойство. Дети отказываются от еды. При воспалении нижней доли легкого могут присутствовать выраженные болевые ощущения в животе.
Диагностика
Опытные врачи могут определить очаг воспаления с помощью прослушивания хрипов и шумов в легких и простукивания груди. Также для распознавания заболевания используют и прочие диагностические признаки в виде дыхательной недостаточности, характера гипертермии, поражения верхних дыхательных каналов и так далее.
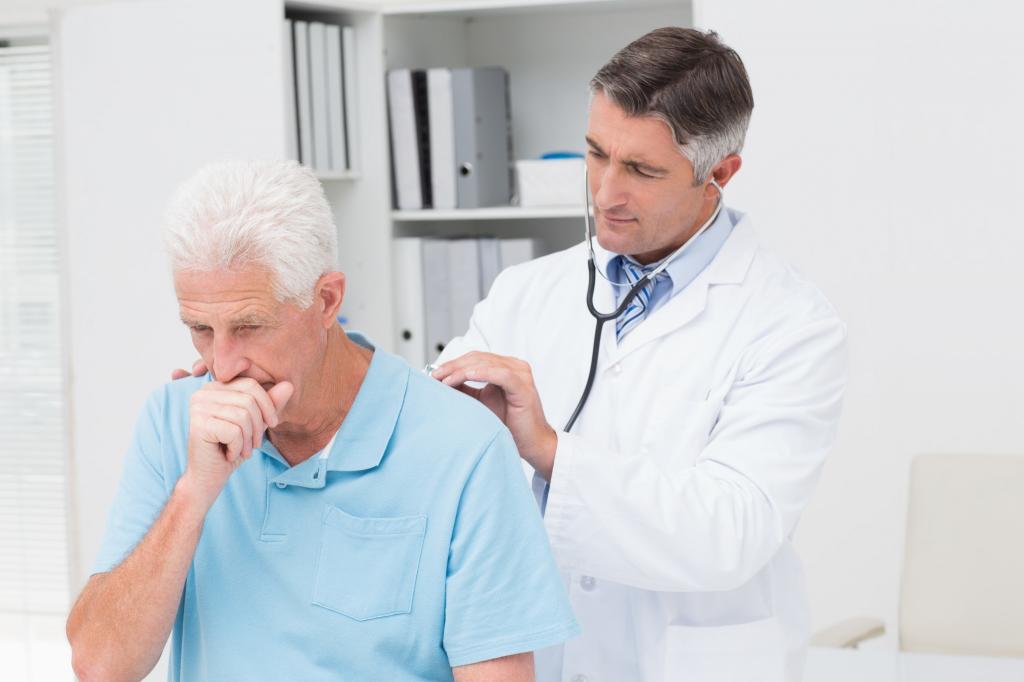
Однако, чтобы однозначно выставить диагноз и определить положение очага недуга в большинстве ситуаций требуется рентгенография. На рентгеновских снимках прекрасно видна степень поражения легких и район распространения патологических процессов. Именно такой признак выступает наиболее важным в процессе диагностики.
Но, тем не менее, рентген не всегда дает возможность определять возбудителя заболевания. А ведь именно от этой информации зависит во многом стратегия лечения. Для этих целей используют бактериологические анализы. Правда, далеко не всегда врачам удается определить возбудителя однозначно, так как в мокроте может содержаться несколько потенциальных патогенных микроскопических организмов.
Лечение пневмонии с жидкостью в легких
В целях устранения жидкостного накопления проводится специальная процедура под названием «плевродез». В легкие между плевральными слоями пациенту вводят специальный тальк, который препятствует слипанию тканей, предотвращая скапливание жидкости. Процедура, как правило, помогает в 70 % случаев. В рамках улучшения состояния остальных пациентов может понадобиться и хирургическое вмешательство, а именно плеврэктомия. На фоне этого часть плевры во время операции удаляют.

Когда отек возникает спонтанно, а состояние в свою очередь резко ухудшается, пациента требуется срочно госпитализировать. Восстановление больного включает в себя ввод препаратов, которые снимают воспалительный процесс, и производится откачивание жидкости из легких. При пневмонии незначительные отеки, не увеличивающиеся и не вызывающие цианоза ткани и приступов удушья, разрешается снимать дома. Контроль доктора и периодические визиты в целях наблюдения крайне необходимы.
Как откачивают жидкость из легких при пневмонии?
Для этого используют «Новокаин», раствор йода, этиловый спирт. Пациента сажают на стул, при этом он должен опереться на стол и наклониться вперед. На основе УЗИ и рентгена грудной клетки в двух проекциях врачом находится необходимое место. Как выкачивают жидкость из легких при пневмонии, важно выяснить заранее.
Производят прокол по верхнему краю легкого, затем с помощью шприца производят откачку накопившейся жидкости. Если выделяется гнойный экссудат, то рекомендуется промывание полости плевры.
Меры профилактики
Как предотвратить образование жидкости в легких после пневмонии?
В том случае, если в легких уже фиксировалось скопление жидкости, то исключать повторение подобного состояния, к сожалению, невозможно. Для понижения рисков страдающие заболеваниями сердечно-сосудистой системы или недостаточностью почек должны обязательно время от времени проходить обследование, выполняя все назначения врача. Аллергикам требуется при себе иметь антигистаминные средства, отличающиеся быстрым действием, нужно стараться себя оградить от контакта с аллергенами.
Соблюдение постельного режима
В случае возникновения воспалительных и инфекционных заболеваний дыхательных органов нужно стараться обязательно соблюдать постельный режим, ограничивая нагрузки и начиная интенсивные терапевтические мероприятия. В случае работы в условиях, где в составе воздуха присутствуют токсические вещества наряду с частицами пыли или в помещении повышенная влажность, требуется пользоваться респиратором.

Важно отказаться от курения, так как частота накопления жидкости в легких у курящих в сравнении с некурящими людьми при пневмонии, удвоена. Стоит отметить, что заболевания системы дыхания возникают у 80 % курильщиков.
Небольшое скопление экссудата
С небольшим скоплением экссудата организм вполне способен самостоятельно справиться. Большой объем экссудата способен вызвать отек легких, провоцируя в организме нарушение газообмена, и приводя к кислородному голоданию мозга. Подобное состояние может провоцировать тяжелое вегетативное расстройство с поражениями нервной системы. Быстро развивающиеся отеки легких нередко заканчиваются летально.
Последствия
Запущенный процесс может иметь тяжелые последствия при жидкости в легких и пневмонии:
- Появление спаек плевры.
- Возникновение бронхоплевральных свищей.
- Наличие нарушения кровообращения по причине сдавливания сосудов.
В процессе усугубления патологии под давлением жидкости, вены и даже сердце могут смещаться в противоположную сторону, что ведет к росту внутригрудного давления, а вместе с тем и к нарушению кровяного притока к главному органу. На фоне этого недопущение легочной сердечной недостаточности является центральной задачей всех терапевтических мероприятий.
В случае обнаружения смещения больному назначают экстренный плевроцентез. Крайне опасным осложнением считается эмпиема, при которой формируется карман с гноем, что, в конечном счете, приводит к рубцеванию и замуровыванию легкого. Прорыв экссудата в легочную ткань угрожает летальным исходом. Возможен также амилоидоз паренхиматозных органов.
На фоне сдавливания сосудов нарушается вентиляция тканей. Учитывая иммунные нарушения, это создает благоприятную среду для дальнейшего распространения вирусов и бактерий.
Заключение
Последствия патологии и шансы на выздоровление зависят от оперативности принятых мер. Если жидкость вовремя удаляют и назначают адекватное лечение, тогда угроза для жизни пациента отсутствует. Однако больные нуждаются в регулярном наблюдении для того, чтобы вовремя диагностировать рецидивы при их появлении.
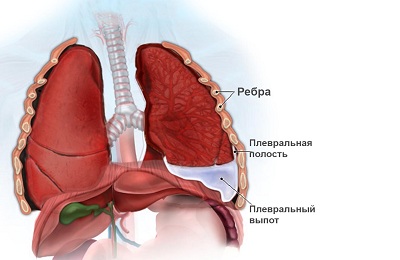
Плеврит — одно из распространенных легочных заболеваний. На его долю приходится до 15% патологий легких. Плеврит может быть как самостоятельным заболеванием, так и осложнением других болезней, в частности онкологических.
Что такое плеврит, и когда он возникает
Плеврит — это воспаление плевры, представляющей из себя ткань, выстилающую грудную клетку изнутри (париетальная плевра) и легкое снаружи (висцеральная плевра). Болезнь может протекать по-разному: при экссудативном плеврите между листками плевры скапливается жидкость, при сухом — на плевральной поверхности происходит отложение белка (фибрина). Встречается и гнойный плеврит, при котором в плевральной полости (полости между листками) скапливается гной. Такое состояние называется эмпиемой.
Плеврит часто сопровождает другие заболевания, казалось бы, никак не связанные с легкими. Очень часто плеврит возникает на фоне опухолевых процессов, особенно рака молочных желез и рака матки, хотя опухоли в легких и самой плевре также могут быть причиной этого осложнения. Плеврит при онкологии значительно усугубляет состояние больного.
Плеврит также развивается как осложнение волчанки, панкреатита (особенно на фоне злоупотребления алкоголем), тромбоэмболии легочной артерии, инфаркта миокарда, ревматоидного артрита, заболеваний почек, печени и других органов.
Плеврит может иметь и инфекционную природу. Его нередко вызывают вирусы и бактерии, а также грибковые возбудители. Плеврит очень часто развивается как осложнение пневмонии, особенно у лежачих больных.
Это интересно!
В норме в плевральной полости находится 10–20 мл жидкости, которая по составу сходна с плазмой крови, но имеет более низкое содержание белка (менее 1,5 г/дл). Жидкость распределена между висцеральным и париетальным листками плевры и обеспечивает их скольжение относительно друг друга. Жидкость поступает в плевральную полость из системных капилляров париетальной плевры и оттекает по устьям и лимфатическим сосудам. Накопление жидкости в плевральной полости происходит при нарушении этого процесса — избыточном поступлении или медленном выведении[1].
Как определить плеврит: первые симптомы заболевания
Пациенты часто пропускают начало плеврита, поскольку его симптомы сходны с обычной простудой. Однако признаки этой патологии все же отличаются от других респираторных заболеваний. Следует знать, что признаки разных типов плеврита также различны.
Интересный факт
Плеврит и сегодня очень опасное заболевание, которое ежегодно диагностируется более чем у миллиона человек[2]. А в прошлые века оно не оставляло больному человеку почти никаких шансов. Историки полагают, что именно эта болезнь стала причиной смерти французской королевы Екатерины Медичи, правившей в XVI веке.
К самым типичным признакам сухого плеврита относятся:
- боль в груди, которая становится сильнее при кашле, попытке наклонить корпус в сторону или глубоком вдохе. Это наиболее характерный симптом сухого плеврита;
- повышение температуры;
- слабость, снижение работоспособности;
- потливость, особенно в ночные часы.
При экссудативном плеврите проявляются следующие симптомы:
- кашель, ощущение тяжести и стесненности в груди;
- одышка, поверхностное дыхание;
- бледность кожи, появление синюшного треугольника вокруг губ и носа;
- повышенная температура, слабость и сонливость;
- при вдохе можно заметить, что одна половина грудной клетки немного «запаздывает».
Гнойный плеврит, или эмпиема плевры, проявляет себя:
- высокой температурой (до 40°С);
- бледностью кожных покровов: кожа на ощупь холодная и влажная;
- затрудненным дыханием: человеку сложно дышать, он почти все время проводит в одном положении — при котором дышать немного легче;
- сильным кашлем и одышкой;
- болью в грудной клетке при дыхании;
- слабостью, головной болью, ломотой в мышцах и суставах.
Особенности течения болезни
Течение плеврита включает в себя три фазы:
Первая фаза. Кровеносные сосуды плевры расширяются, начинается повышенное выделение плевральной жидкости, однако лимфатическая система пока может выполнять свои функции и лишняя жидкость вовремя отводится из плевры.
Вторая фаза. Воспаление приводит к тому, что в плевре формируются спайки, отток жидкости нарушается, и, если лечение не назначено или не работает, в плевральной области начинают скапливаться плевральная жидкость и гной.
Третья фаза. Выздоровление, во время которого очаги воспаления рассасываются. Иногда вокруг них образуется фиброзная ткань, которая словно бы отделяет «опасную зону» от здоровых тканей — последний случай чреват переходом плеврита в хроническую форму.
Диагностика
Включает в себя комплекс лабораторных и инструментальных исследований и проводится под контролем пульмонолога и торакального хирурга, имеющих опыт лечения подобных пациентов.
Диагностика начинается с визуального осмотра, прослушивания и простукивания грудной клетки и сбора анамнеза, однако поставить точный диагноз только на основании жалоб пациента невозможно. Для уточнения потребуются лабораторные и инструментальные исследования. Обычно для диагностики плеврита назначают компьютерную томографию, рентгенографию и ультразвуковое обследование органов грудной клетки.
Нередко требуется взять жидкость из плевральной области на анализ, чтобы определить ее характер. Для этого проводят пункцию под местной анестезией.
Если есть подозрение на то, что плеврит был вызван опухолью плевры, проводят биопсию — специальным инструментом отделяют маленький кусочек плевры, который затем отправляют на анализ. Биопсия также проводится под местной анестезией.
Методы лечения плеврита
В основном лечение плеврита — консервативное. Хирургическое вмешательство требуется в тяжелых случаях.
Основа медикаментозного лечения плеврита — антибактериальные препараты. Сначала назначают антибиотики широкого спектра действия, а после получения результата анализов подбирают препараты точечного воздействия. Параллельно с антибиотиками выписывают противовоспалительные и обезболивающие препараты.
Также назначают мочегонные средства, лекарства от кашля, проводят детоксикационную терапию.
Медикаментозную терапию дополняют физиопроцедуры, в частности различные прогревания.
Однако консервативная терапия не всегда дает результат. Иногда жидкости скапливается так много, что она сдавливает другие органы. В таком случае проводят пункцию и/или дренирование плевральной полости.
Пункция плевры выполняется после исключения у пациента нарушений свертывающей системы крови. Выполняется разметка точки пункции при рентгенологическом или ультразвуковом исследовании. Как правило, процедура проводится в положении сидя, при котором жидкость опускается в нижние отделы грудной полости, отодвигая легкое от грудной стенки, что снижает риск его повреждения. Тонкой иглой производится послойное введение анестетика в ткани грудной стенки, после чего игла вводится в плевральную полость. Пункция всегда выполняется по верхнему краю ребра, чтобы избежать повреждения межреберных сосудов, проходящих вдоль нижнего края.
Иногда операцию приходится проводить несколько раз, поскольку единовременно можно откачать не более литра жидкости, иначе есть риск резкого смещения внутренних органов.
Частое повторение такой операции небезопасно. При необходимости неоднократных пункций целесообразно дренирование плевральной полости силиконовым или пластиковым термопластичным дренажем. Если прогнозируются дренирование или повторные пункции в течение длительного времени (недели, месяцы), необходима установка плевральной порт-системы, которая снимает необходимость в повторных операциях. Пациенту под кожу имплантируется специальный порт, соединенный с дренажной трубкой, которая вводится в плевральную полость. При появлении плеврального выпота достаточно проколоть мембрану порта и откачать жидкость. Еще одно преимущество плеврального порта — возможность проводить лекарственную терапию, вводя препараты в пораженную область прямо через это устройство. Сегодня интраплевральная порт-система — один из самых современных и малотравматичных методов решения проблемы скопления плевральной жидкости.
При хронических рецидивирующих плевритах, как правило, опухолевой этиологии, целесообразно выполнение процедуры по «склеиванию» париетального и висцерального листков плевры между собой — химический плевродез. Таким образом ликвидируется пространство между листками плевры и жидкость не скапливается. Данная процедура является щадящей и относительно легко переносится даже ослабленными пациентами.
Иногда, если позволяет состояние пациента и исчерпаны возможности других методов лечения, приходится прибегать к операции по удалению плевры. Современное выполнение такого хирургического вмешательства производится видеоторакоскопическим доступом: под наркозом через небольшой разрез около 1 см в плевральную полость вводится видеокамера, а через дополнительные один или два разреза — специальные длинные и тонкие инструменты, которыми и производится удаление плевры. Применение малотравматичных эндоскопических технологий позволяет уже на следующий после операции день «активизировать» пациента, он возвращается к привычному образу жизни уже через неделю после операции.
Вне зависимости от этиологии, плеврит представляет собой очень серьезное заболевание, лечение которого требует комплексного подхода. Не может не радовать тот факт, что в настоящее время проведение операций в торакальной хирургии через большие разрезы все больше вытесняется современными малоинвазивными (малотравматичными) методиками, которые позволяют избежать серьезных травм мышц, сосудов и нервов грудной стенки, неизбежных при выполнении открытых операций.
