Двусторонний диффузный бронхит 1 степени воспаления

Диффузный бронхит – воспаление стенки бронхов, в которое вовлечена только слизистая оболочка (эндобронхит) или все слои (панбронхит). Воспаление затрагивает все бронхи, начиная от альвеол, расположенных в легких, и заканчивая бронхами 1 и 2 порядка.
Диффузный бронхит бывает первичным и вторичным. В первом случае причиной поражения являются инфекционные агенты и неблагоприятные факторы внешней среды (курение, плохая экология, вредные условия труда). Вторичный бронхит появляется на фоне хронической инфекции или как осложнение других заболеваний.
Классификация
Диффузный бронхит может поражать бронхи с одной или с обеих сторон. В зависимости от симметричности поражения различают:
- односторонний – воспаление охватывает бронхи либо с правой, либо с левой стороны,
- двусторонний – поражены обе ветви бронхов.
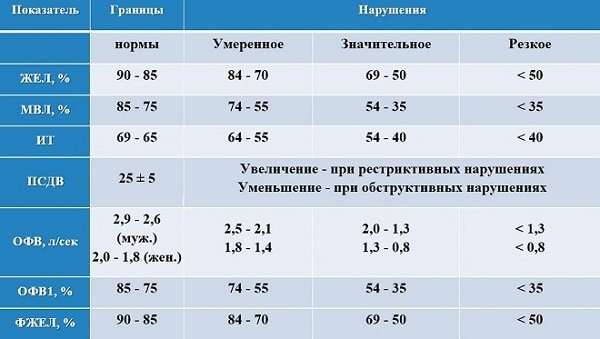
По тяжести поражения различают три степени:
- 1 степень. Характеризуется отхождением прозрачного или мутноватого секрета в больших количествах. При бронхоскопии видна сглаженность хрящевых колец и нечеткость сосудистого рисунка.
- 2 степень. Отделяется мокрота с примесью гноя. Наблюдается отек и гиперемия слизистой оболочки, приводящие к сужению просвета бронхов.
- 3 степень. Слизистая приобретает багровый оттенок, стенка бронхов утолщается, хрящевые кольца различаются с трудом. Бронхи заполнены гнойной мокротой, что затрудняет проведение диагностической процедуры бронхоскопии.
Причины и механизм развития
Чаще всего встречается диффузный бронхит инфекционного генеза. Причиной могут быть бактерии, вирусы или обе категории микроорганизмов одновременно, условно-патогенная микрофлора. Возбудителями могут быть вирусы и бактерии.
Вирусы:
- гриппа,
- парагриппа,
- респираторно-синцитиальный,
- метапневмовирус,
- кори.
Бактерии и иные микроорганизмы:
- стрептококки,
- микоплазмы,
- хламидии,
- стафилококки,
- гемофильная палочка.
Кроме патогенных микроорганизмов, диффузный бронхит может возникать под влиянием физических причин (переохлаждение, вдыхание пыли) и химических веществ (кислот и щелочей).
 Предрасполагающими факторами развития бронхита являются: вредные привычки (курение, чрезмерное употребление алкоголя), заболевания сердечно-сосудистой системы, при которых возникает задержка крови в малом (легочном) круге кровообращения. Заболеть атрофическим диффузным бронхитом рискуют жители крупных промышленных городов.
Предрасполагающими факторами развития бронхита являются: вредные привычки (курение, чрезмерное употребление алкоголя), заболевания сердечно-сосудистой системы, при которых возникает задержка крови в малом (легочном) круге кровообращения. Заболеть атрофическим диффузным бронхитом рискуют жители крупных промышленных городов.
Также негативно сказываются хронические инфекции верхних дыхательных путей, ротовой полости, воспаление миндалин, врожденные бронхолегочные патологии, сниженный иммунитет, плохая экология, вредные условия труда.
Клинические симптомы
Основным признаком диффузного бронхита является кашель. Первое время он возникает только по утрам и не доставляет беспокойства. Впоследствии бронхит начинает проявляться ночью мучительными приступами сухого и болезненного кашля. Это указывает на то, что болезнь находится в острой стадии.
Больного беспокоит повышение температуры до 39-40°, заложенность носа, першение и боль в горле. Наблюдаются симптомы общего недомогания (головная боль, слабость, отсутствие аппетита). Появляются трудности с дыханием, увеличивается частота дыхательных движений.
Внимание! Если кашель с мокротой бывает более 3 месяцев в году на протяжении двух и более лет, речь идет о хроническом течении.
Кашель становится постоянным, при обострении и с наступлением холодов усиливается. Он может быть или сухим (непродуктивным), или влажным (продуктивным) с отделением слизистой мокроты, а при бактериальной инфекции – с примесью гноя. Температура при рецидиве может подниматься до фебрильных значений. Возникают трудности с дыханием. Определяется усиленное потоотделение.
В период ремиссии температура снижается до субфебрильных цифр (37-37,5°). Кашель беспокоит больного только по утрам. Характерным признаком хронической формы является одышка, которая возникает из-за нарушения проходимости бронхов (обструкции). Вначале она появляется только при физических нагрузках, в запущенной стадии – даже в состоянии покоя.
Диагностика
Чтобы врачу определить, что это такое за бронхит существуют методы клинической, лабораторной и инструментальной диагностики. К первым относится сбор анамнеза, расспрос и внешний осмотр пациента, перкуторное и аускультационное исследование.
Лабораторная диагностика предполагает проведение общего анализа крови и мокроты. В крови обнаруживается повышение количества лейкоцитов и увеличение СОЭ при бактериальной инфекции, уменьшение содержания лейкоцитов при вирусной природе диффузного бронхита. Анализ мокроты нужен для определения возбудителя и характера воспалительного процесса.
Инструментальные методы обследования включают рентгенографию, бронхоскопию и спирографию (измерение объема легких).
Лечение
В большинстве случаев острый диффузный бронхит лечится в амбулаторных условиях. При этом больной должен находиться в отдельном, хорошо проветриваемом помещении. Рекомендуется соблюдение постельного режима. Если наблюдаются симптомы обструкции, бронхиолита, тяжелой интоксикации, а также при наличии сопутствующих заболеваний сердечно-сосудистой системы, лечение должно проходить в стационаре.
Для лечения острого диффузного бронхита назначаются препараты следующих групп:
- противовирусные
- противокашлевые – при сухом непродуктивном кашле,
- муколитические – при кашле с мокротой,
- антибиотики – при присоединении вторичной бактериальной инфекции,
- жаропонижающие средства,
- витамины.
Также можно использовать отвлекающие средства: горчичники, перцовый пластырь, горчичные ванны, массаж грудной клетки. При улучшении самочувствия больным рекомендована дыхательная гимнастика и комплексы лечебных упражнений.
Хорошо справиться с кашлем помогает дыхательная гимнастика Стрельниковой:
Лечение хронического диффузного бронхита должно начинаться с исключения провоцирующих факторов (отказ от курения и употребления алкоголя, смена условий труда). Лечение направлено на устранение очагов хронической инфекции верхних дыхательных путей и ротовой полости, укрепление иммунитета, ликвидацию бронхиальной обструкции.
В период обострения назначаются:
- антибактериальные препараты различных групп в зависимости от возбудителя и выраженности признаков воспаления,
- муколитические средства,
- отхаркивающие препараты,
- селективные стимуляторы β2-адренергических рецепторов, M-холиноблокаторы, препараты метилксантина – для улучшения бронхиальной проходимости,
- антигистаминные – при аллергическом бронхите,
- иммуномодуляторы – для регуляции иммунитета.
Пациенты должны соблюдать питьевой режим. Рекомендуется обильное теплое питье с высоким содержанием витамина C (морсы из черной смородины, клюквы, брусники, чай с лимоном, с малиной), молоко с содой или с медом. Еда должна быть легкой, хорошо усваиваемой, но при этом калорийной.
При нормальной температуре тела можно проводить паровые ингаляции или с помощью небулайзера. Для ингаляций паром используется сваренный в мундире картофель, сода, эфирные масла. В небулайзер можно налить минеральную воду с содержанием щелочей или физраствор с добавлением противокашлевых или муколитических препаратов (по назначению врача).
 К популярным народным средствам относятся различные травяные сборы и настои трав на основе мать-и-мачехи, подорожника, корня солодки, ромашки, душицы, шалфея.
К популярным народным средствам относятся различные травяные сборы и настои трав на основе мать-и-мачехи, подорожника, корня солодки, ромашки, душицы, шалфея.
В стадии ремиссии больным рекомендованы физиопроцедуры, лечебный массаж, ЛФК. Очень полезной будет дыхательная гимнастика, направленная на улучшение функции бронхолегочной системы. Она способствует лучшему отхаркиванию и выведению мокроты, уменьшению воспаления, насыщению легких кислородом.
Заключение
Диффузный бронхит в настоящее время хорошо поддается лечению. Чтобы не допустить перехода острого заболевания в хроническую форму, нужно вовремя лечить респираторные инфекции, не допускать переохлаждения организма, отказаться от курения и работы на вредных производствах, укреплять иммунитет, проводить больше времени на свежем воздухе. При появлении кашля не следует откладывать визит к врачу, а во время лечения придерживаться всех врачебных рекомендаций.
Загрузка…
Бронхит, воспалительный процесс, охватывающий слизистую ткань и стенки бронхов, одно из самых распространенных заболеваний. Опасная патология имеет различную картину и локализацию. Самый большой ущерб для здоровья несет диффузная форма, атакующая бронхи и легкие.
Диффузный бронхит — изучаем заболевание
 При диффузном бронхите воспалению подвергается все бронхиальное древо, инфекция подчиняет себе слизистую органов, включая адвентициальные и фиброзно-хрящевые оболочки.
При диффузном бронхите воспалению подвергается все бронхиальное древо, инфекция подчиняет себе слизистую органов, включая адвентициальные и фиброзно-хрящевые оболочки.
Медики классифицируют данное заболевание на различные типы, в зависимости от очага поражения и течения болезни:
- Распространенный. Инфекцией поражается только определенный сегмент бронхов.
- Ограниченный (или очаговый). Воспаляются оболочки органов либо часть бронхиального древа.
По симметричности распространения:
- Односторонний. Заболевание локализуется с одной стороны дыхательных органа (может быть право- или левосторонним).
- Диффузный двухсторонний атрофический бронхит. Болезнь затрагивает обе доли легких вместе с бронхами.
По стадии поражения:
-
 I степень. Бронхиальная слизистая отекает, краснеет. При бронхоскопии выявляется размытость рисунка сосудов и сглаженность хрящевых контуров. Присутствует обильная мокрота.
I степень. Бронхиальная слизистая отекает, краснеет. При бронхоскопии выявляется размытость рисунка сосудов и сглаженность хрящевых контуров. Присутствует обильная мокрота. - II степень. Отечность становится ярко выраженной, бронхоскопия выявляется гиперемию (кровепереполнение органа) и резкое сужение бронхолегочного просвета. Отхаркиваемая слизь становится гнойной.
- III степень. Слизистая бронхов утолщается, приобретает багровый окрас. Отечность увеличивается, провоцируя утолщение стенок органов и сглаживание межкольцевых промежутков. Сосудистая сеточка уже не просматривается, из-за обилия гнойной мокроты проводить бронхоскопию становится уже сложно.
Типы
Воспаления бронхов при диффузном двухстороннем бронхите диагностируется пульмонологами в различных формах в зависимости от степени развития болезни:
- Диффузный катаральный бронхит. Самая безобидная разновидность диффузного бронхита. Протекает заболевание без развития гнойных процессов, отхаркивающая слизь прозрачная либо белесая. Легкие в патологический процесс не вовлекаются.
-
 Гнойно-катаральный. При переходе диффузного бронхита в гнойно-катаральную форму мокрота становится обильно-слизистой, в ней отмечаются обильные гнойные включения. При ее анализе выявляется повышенный уровень лейкоцитов.
Гнойно-катаральный. При переходе диффузного бронхита в гнойно-катаральную форму мокрота становится обильно-слизистой, в ней отмечаются обильные гнойные включения. При ее анализе выявляется повышенный уровень лейкоцитов. - Гнойный (хронический диффузный бронхит). Диффузный бронхит гнойного типа развивается по причине застоя гнойной мокроты в бронхах. Эта патология свойственна для хронического течения болезни.
- Фибринозно-некротический. Секреционная бронхиальная слизь накапливает большое количество волокнистого белка фибрина. При такой форме болезни наблюдается отхождение мокроты по типу пленок. Фибринозно-некротический диффузный бронхит чаще развивается как осложнение после перенесенного гриппа.
- Диффузный атрофический бронхит. При этой форме заболевание слизистая бронхиальная оболочка истончается, в процессе развития патологии происходит ее замещение соединительной тканью. На такой стадии диффузный бронхит обратим (при ремиссии слизистая регенерируется).
Про другие виды бронхита вы можете почитать в нашем разделе.
Распознаем патологию
Главный и самый основной признак диффузного бронхита – кашель. Вначале организм сигнализирует о начавшихся неполадках с бронхами легким утренним покашливанием. Постепенно кашель появляется уже днем, а затем и ночью, мучительными приступами не давая спать больному.
Важно! Ночной сухой кашель свойственен острой стадии диффузного бронхита. Приступы кашля очень сильные и болезненные, могут доводить больного до рвоты.
 Острый диффузный бронхит в народе называют «грудной простудой». В период рецидива диффузный бронхит сопровождается высокой температурой (до +39-40⁰ С), сильной заложенностью носа и общим недомоганием. Дыхание учащенное и затрудненное.
Острый диффузный бронхит в народе называют «грудной простудой». В период рецидива диффузный бронхит сопровождается высокой температурой (до +39-40⁰ С), сильной заложенностью носа и общим недомоганием. Дыхание учащенное и затрудненное.
В период послабления болезни (ремиссии) кашель смягчается, возникая лишь по утрам, сопровождается небольшим количеством отделяемой мокроты. Температура также снижается до субфебрильных отметок (+37-37,2⁰ С).
При прогрессировании диффузного бронхита и переходе его в хроническую стадию кашель становится постоянным. Патология хронического вида сопровождается бронхообструкцией (непроходимостью бронхов). Распознать бронхообструкцию можно по следующим признакам:
- при выходе на холод из тепла ощущается одышка;
- откашливание всегда сопровождается отхождением мокроты;
- при дыхании (на выдохе) слышны сухие хрипы, сам выдох удлиняется;
- приступы кашля становятся все более мучительными и продолжительными.
О степени развития патологии в случае бронхообструкции и возможности ее обратимости можно судить по результату приема бронхолитиков. При запущенной стадии бронхолитические средства могут и не оказывать результативного действия из-за ослабления диффузной емкости легких (показатель уровня проникновения газа через альвеолярные стенки в кровь).
Опасность заболевания
 Воспаления бронхов в подавляющем большинстве не несут угрозы жизни больному, поэтому многие люди, признав у себя симптомы бронхита, не спешат к врачу.
Воспаления бронхов в подавляющем большинстве не несут угрозы жизни больному, поэтому многие люди, признав у себя симптомы бронхита, не спешат к врачу.
Драгоценное время уходит, а бронхит перерастает в хроническую стадию, становящуюся уже опасной, чреватой развитием серьезных осложнений:
- пневмонии;
- эмфиземы легких;
- легочной гипертензии;
- бронхиальной астмой;
- сердечной недостаточности;
- бронхообструктивному синдрому.
Внимание! Не доводите ситуацию до фатальной! Лечение хронического диффузного бронхита отнимает массу времени и средств, но не гарантирует хорошего результата.
Не затягивайте с визитом к доктору и не пускайте развитие болезни на самотек. При первых тревожных симптомах поспешите к врачу.
Методы борьбы с недугом

Точно диагностировать наличие патологии можно лишь после проведенной диагностики. Диффузный бронхит по своим проявлениях схож с множеством заболеваний дыхательных путей (ларингитом, коклюшем, астмой, корью). Медиками используется следующие способы диагностирования болезни:
- Аускультация (прослушивание грудины) и перкуссия (простукивание). Выполняется врачом на первом приеме пациента.
- Анализ крови (общий). При диффузном бронхите анализ показывает наличие лимфоцитоза (повышение лейкоцитов). Это происходит по причине ответной реакции иммунных сил организма на воспалительный процесс.
- Рентген легких.
Таких обследований и лабораторных анализов бывает достаточно для точной постановки диагноза и разработки дальнейшей терапии.
Дорога к выздоровлению

Лечение диффузного бронхита направляется на купирование симптоматики и устранение выявленной причины патологии. От возбудителя инфекции и зависит выбор медикаментозных препаратов. Как лечить хронический бронхит у взрослых:
Этиологическая терапия. Лечение, направленное на устранение виновника болезни. Включает в себя прием курса противовирусных, антибактериальных либо противогрибковых препаратов (в зависимости от возбудителя).
Симптоматическое лечение. Чтобы смягчить проявления мучительных симптомов диффузного бронхита, больному назначается курс, состоящий из следующих медикаментов:
- Жаропонижающих. Используются для снятия лихорадки, при повышении температуры от +38⁰ С.
- Бронхолитиков. Лекарства, купирующие отечность слизистой и снимающие воспаления дыхательных путей.
- Муколитиков. Применяются для разжижения слизи и облегчения ее вывода из бронхолегочных путей.
- Антигистаминов. Эти препараты необходимы при наличии у пациента склонности к развитию аллергических реакций.
Внимание! Лечение диффузного бронхита I и II степени не требует госпитализации и может проводиться в домашних условиях. Исключение составляет осложненные случаи, когда больному необходим постоянный медицинский присмотр.
Больному диффузным бронхитом строго рекомендован постельный режим, поэтому на службе придется взять лист нетрудоспособности. В основном проболеть дома придется 5-10 суток (при не осложненном течении болезни).
Помимо постельного отдыха и медикаментозного лечения пациенту придется много пить. Теплое витаминизированное питье, состоящее из морсов, целебных чаев с медом и малиной, молока с содой прогревает бронхи, помогает справляться с кашлем и эффективно снимает симптоматику недуга.
Важно! Для эффективного лечения диффузного бронхита придется забыть о пагубном пристрастии к курению. Никотин приводит к спазмам сосудов и усугубляет течение патологии.
При обострении диффузного бронхита рекомендуется усиленное высококалорийное питание с включением поливитаминных комплексов. Дополнительный эффект принесет лечебный массаж, ЛФК и физиотерапевтические процедуры.
Для восстановления иммунной системы применяются адаптогены:
- экстракт элеутерококка (по 40 капель);
- настойка женьшеня, аралии или родиолы розовой (по 30 капель).
Не следует забывать и о том, что есть эффективные способы лечения хронического бронхита народными методами.
Лечение диффузного бронхита народными средствами

Из многочисленных рецептов знахарей одобрение медиков при лечении диффузного бронхита получили грудные сборы (1 и 2) и настои тысячелистника, полыни и чабреца.
Внимание! Лекарственные травы разрешены к использованию при отсутствии у больного аллергии и только как средство вспомогательной терапии.
Грудной сбор № 1. Состоит из корня солодки, листьев подорожника, шалфея, цветков бузины черной и сосновых почек. Главное свойство этих трав – антисептическое, очищающее бронхи от патогенной микрофлоры и улучающее их функционирование.
Грудной сбор № 2. В него входят листочки мать-и-мачехи, травы багульника и душицы и корня солодки. Такие лекарственные растения расслабляют мускулатуру бронхов и купируют их спазмы, облегчая кашель и способствуя выводу мокроты.
Как очистить бронхи от мокроты. Чтобы приготовить целительный настой, нужно взять 1,5-2 ст. л. сбора и запарить траву крутым кипятком (200 мл). Емкость плотно закрыть и оставить на 15-20 минут для настаивания. Можно потомить на водяной бане полчаса. Затем настой отфильтровать и довести кипяченой водой до объема 200 мл.
Готовое лекарство принимается вовнутрь по столовой ложке каждые 1,5-2 часа. Курс лечения 10 суток.
Неплохим подспорьем станут и домашние ингаляции при хроническом бронхите. Если дома имеется небулайзер, проводите ингалирование с использованием физиологического раствора либо минеральной воды (лучше взять Боржоми). Можно провести и паровые ингаляции с использованием чесночного сока (2-3 мл на стакан дистиллированной воды).
Берегите себя и выздоравливайте!
Диффузный бронхит не относится к опасным заболеваниям, но может спровоцировать осложнения, угрожающие здоровью, а в некоторых случаях и жизни человека.
Диффузный бронхит не относится к опасным заболеваниям, но может спровоцировать осложнения, угрожающие здоровью.
Сложность протекания, уровень опасности заболевания зависят от типа, вида и степени. Наряду с этими факторами в лечении учитывается возраст пациента, состояние его здоровья, наличие системных патологий. Срок терапии колеблется от 10 дней при неосложненных острых формах до нескольких месяцев в запущенных случаях. Вылечить полностью хронические формы диффузного бронхита удается крайне редко, здесь возможно добиться только стойкой ремиссии.
Классификация заболевания
В медицине под термином «диффузный» пульмонологи имеют в виду бронхит, возникающий наиболее часто и поражающий практически все слои населения. В группе повышенного риска — люди, работающие на вредных производствах, курильщики, граждане с ослабленным иммунитетом, аллергики, дети.
Все виды бронхитов врачи разделяют на 2 вида:
- Диффузный (необструктивный). Воспалительный процесс распространяется на стенки бронхов. Просветы бронхов, бронхиол заполняются вязким секретом, что приводит к нарушению дыхания. Проходимость бронхиол снижается, но сохраняется.
- Деструктивный (деформирующий). Воспаление влияет на реснички эпителия, они погибают, а их замещает соединительная ткань, нарушается проходимость бронхов.

Воспаление при деструктивном бронхите влияет на реснички эпителия, они погибают, а их замещает соединительная ткань.
По типу возбудителя разделяют патологии инфекционной природы и неинфекционные. Первые могут быть:
- Вирусной формы. Возникают как осложнение перенесенного гриппа, ОРВИ.
- Бактериальной формы. Сопровождают туберкулез, рак легкого, заболевания носоглотки.
- Грибковой формы. Результат слабого иммунитета.
- Атипичные.
Спровоцировать возникновение бронхита могут другие неинфекционные причины. Различают еще 3 вида бронхитов:
- Аллергический. Среди осложнений — бронхиальная астма.
- Бронхит курильщика.
- Пылевой (токсический). Профессиональное заболевание работников карьеров, металлургов, шахтеров и др. Среди осложнений — бронхиальная астма.
По течению болезни
Классификацией с использованием слова «диффузный» является разделение болезни по уровню распространения воспаления (течению) в самих бронхах.
При распространении воспаления на все бронхиальное дерево, очаг перебрасывается из одной бронхиолы в другую.
Врачи диагностируют бронхит:
- Диффузный. При распространении воспаления на все бронхиальное дерево, очаг перебрасывается из одной бронхиолы в другую, охватывает весь орган.
- Очаговый (ограниченный). Патология имеет ограниченный (местный) характер в одной части бронхов. Возникает локализованный воспалительный процесс.
- Распространенный. Патологический процесс проникает в ту часть бронхиального дерева, которая находится в легком. Нередко переходит в бронхопневмонию.
По стадии поражения
При рассмотрении классификации по стадии поражения органа принято выделять 3 степени:
- Первая. Характерно наличие большого количества прозрачного или белесого секрета при отхаркивании. Наблюдается сглаженность хрящевых узлов, размытость рисунка мелких сосудов. Повреждение сосудов минимально. Для 1 степени свойственно присутствие в бронхиолах большого количества слизи.
- Вторая. В отходящем секрете появляется примесь гноя. Бронхоскопия обнаруживает переполненность кровеносных сосудов (выраженную гипертермию), сужение просвета бронхов, травмируются самые мелкие сосуды. При 2 степени наблюдается лихорадка до +39°С и выше.
- Третья. В составе секрета преобладает гной, возникают прожилки крови. Проведение бронхоскопии затруднительно из-за заполненности бронхов гноем, отечности, утолщения стенок, сужения межкольцевых промежутков.

При 3 степени диффузного бронхита нужно помещение в стационар, так как состояние больного угрожает его здоровью и жизни.
Первые 2 стадии патологии лечатся в домашних условиях, при 3 степени необходимо помещение в стационар, состояние больного угрожает его здоровью и жизни.
По симметричности распространения
Бронхи — орган парный. Если заболевание затрагивает одну сторону, то диагностируют правосторонний или левосторонний бронхит. При поражении бронхов с обоих сторон возникает двухстороннее заболевание.
Чаще диагностируется односторонняя форма. При двустороннем бронхите заболевание протекает тяжелее, а лечение занимает от одного месяца и более.
Типы
Важным показателем для лечения будет дифференциация по продолжительности течения и степени развития патологии.
Пульмонологи разделяют бронхиты по продолжительности заболевания на 2 типа:
- Острые. Возникают быстро, имеют характерное повышение температуры тела (до +39,5°С), кашель по утрам, наблюдается большое отхождение мокроты. Пролеченная патология ведет к полному выздоровлению, продолжительность заболевания — 10 дней-2 месяца.
- Хронические. Имеют смытую симптоматику. Кашель мучает больного по нескольку месяцев 2-3 раза в год. Температура держится около субфебрильных (+37,0…+38,0°С) показателей. Лечение приносит облегчение, но не полное выздоровление.
По степени развития болезни в различных источниках классификация немного разнится, в основном выделяют 5 степеней:
- Диффузно-катаральную. Характерна незначительная гиперемия сосудов, отечность тканей, слизистые выделения прозрачные, без примесей гноя и крови.
- Гнойно-катаральную. К слизи примешивается гной, густота секрета увеличивается, анализ мокроты показывает повышенное содержание лейкоцитов. Сильная отечность сосудов.
- Гнойную (хронический диффузный). Гной воздействует на ткани бронхов, разрушает их, просветы бронхиол сужаются, изменяется структура тканей. Мокрота приобретает вязкий характер (в основе гной), застаивается в бронхах.
- Атрофическую. Возникает при хронических формах болезни. Длительное воздействие гноя приводит к атрофии слизистых оболочек бронхов, они истончаются, реснички эпителия отмирают, их место занимает соединительная ткань. Характерны сильная одышка, головокружение, общая слабость.
- Фиброзно-некротическая. Длительное пребывание слизи в бронхах провоцирует накопление белка фибрина. Это приводит к отмиранию эпителия, вызывает мокроту в виде пленок. Причиной фиброзно-некротической степени нередко становится грипп.
Симптомы
Главным симптомом диффузного бронхита является кашель. В начале заболевания (острая форма) кашель возникает только по утрам. Затем появляется откашливание — обильная прозрачная или белесая мокрота, насморк.

В начале развития заболевания у человека появляется насморк.
При дальнейшем развитии болезни кашель усиливается, он присутствует днем и ночью. Сильный кашель мешает больному спать. При откашливании в секрете появится экссудат — при гнойной форме.
Среди признаков острого бронхита — лихорадка до +39,5°С. При хронической форме температура останавливается на субфебрильных отметках (+37,5…+38,5°С).
При выходе из теплого помещения на холод возникает одышка. Атрофический бронхит вызывает ее при любых физических нагрузках.
Характерно возникновения хрипов (сухих) на выдохе, при этом продолжительность самого выдоха становится больше.
Среди неспецифических симптомов:
- головная боль,
- общая слабость,
- головокружение.

Среди неспецифических симптомов при диффузном бронхите присутствует головная боль.
Причины
Пульмонологи называют наиболее частыми причинами бронхитов физические факторы воздействия на бронхи:
- Общее переохлаждение.
- Резкий перепад температур.
- Влияние химических веществ.
- Вдыхание пыли.
Среди других факторов:
- Курение, другие вредные привычки.
- Системные патологии, нарушающие кровообращение в малом круге (сердечно-сосудистые болезни).
- Наличие в организме инфекции (туберкулез, отиты, синуситы и др).
- Генетическая предрасположенность (аллергии, нарушения бронхо-легочной структуры).
Диагностика
При диагностике острого бронхита проводят его дифференциацию от пневмонии, хроническую форму нужно отделить от астмы.

Больному назначают общий анализ крови (определяет наличие воспалительного процесса) и анализ мочи (позволяет судить о его степени).
Сложности в диагностике бронхита встречаются при неординарных случаях, для постановки диагноза необходимо провести такие исследования:
- Изучение характера кашля. Проводится доктором на первичном приеме путем прослушивания (аускультации) и простукивания (перкуссии).
- Клинические исследования. Назначают общий анализ крови (определяет наличие воспалительного процесса), анализ мочи (позволяет судить о его степени).
- Рентгенологическое исследование грудной клетки. Для дифференциации бронхита от воспаления легких.
Если в мокроте есть гной, то назначают бронхоскопию, исследование (бакпосев) мокроты на возбудителя.
Лечение
Общие рекомендации предполагают несколько составляющих:
- Постельный режим в домашних условиях или помещение в стационар.
- Обильное питье (больше в 2 раза). Используют соки, витаминные напитки, чай из трав с лимоном и медом, молоко с содой.
- Медикаментозное лечение.
- Массаж, ингаляции, физпроцедуры.
- Усиленное питание.
На время болезни необходимо отказаться от курения.
Препараты
Медикаментозное лечение проводится по двум направлениям: устранение причины болезни и купирование симптоматики. Перед приемом лекарственных препаратов необходима консультация врача. Не всегда в лечении бронхитов используются антибактериальные средства.
Применяют противовирусные (Интерферон, Ремантадин), противогрибковые препараты. Выбор лекарства зависит от вида возбудителя.
При хронических формах бронхитов отдают предпочтения антибиотикам из ряда пенициллинов: Амоксициллин, Флемоклав, Флемоксин, Аугментин и др. В случае отсутствия эффекта используют другие антибиотики, назначенные врачом:
- Цефуроксим;
- Азитромицин;
- Эритромицин.
Для разжижения, выведения мокроты назначают Амброксол, Бромгексин, Бронхолитин, АЦЦ (ацетилцистеин), Мукалтин.
Для снижения температуры тела — Ибупрофен.
Для снижения температуры тела можно использовать препарат Ибупрофен.
При бронхиальной обструкции назначают Папаверин или Дротаверин, эффективно купируют одышку Эуфиллин, Теотард.
При наличии насморка, при аллергических бронхитах назначают антигистамины: Супрастин, Диазолин и др.
Медикаментозные препараты пьют в соответствии с назначением врача, внимательно прочитав инструкцию.
Для улучшения отхождения мокроты используют перкуторный массаж грудной клетки, мышц спины, вибрационный. Полезны дыхательные гимнастики.
Ингаляции
После того как спадет лихорадка и температура станет ниже +37,2°С, делают ингаляции. Их проводят традиционным способом: над паром или же используя небулайзер.
Для паровых ингаляций берут сваренный неочищенный картофель и соду, эфирные масла пихты, сосны, облепихи. Для небулайзера используют щелочную минеральную воду, физраствор, после консультации с врачом добавляют муколитики. Противокашлевые препараты назначает только врач.

Для паровых ингаляций можно использовать эфирное масло пихты.
Народные средства
Используют такие народные средства, как горячие ножные ванны, горчичники, банки. Хороший результат дают компрессы с водкой, медом.
Для улучшения отхождения мокроты, снижения ее вязкости используют настои таких трав:
- мать-и-мачеха (2 ст. л.);
- подорожник (3 ст. л.);
- чабрец (1
