Если воспаление и бактериальный вагиноз

Вагиноз – это состояние, при котором происходит нарушение микрофлоры влагалища. Средний возраст пациенток с вагинозом – 20-45 лет. Встречаемость заболевания в этой группе составляет 80%. Исходя из этих данных, можно сделать вывод, что вагинозом хотя бы раз в жизни страдает восемь женщин из десяти.
Болезнь не представляет опасности для жизни женщины, но может негативным образом отразиться на ее детородной функции. Часто даже после наступления беременности у пациенток с вагинозом случаются выкидыши. Если она донашивает ребенка, то заболевание грозит внутриутробным инфицированием плода, осложнениями после родоразрешения. Поэтому нужно знать основные причины и симптомы болезни, а также уметь с ней справляться.
Содержание:
- Механизм развития вагиноза
- Причины вагиноза
- Симптомы вагиноза
- Диагностика вагиноза
- Влияние вагиноза на процесс зачатия и на беременность
- Профилактика вагиноза
Механизм развития вагиноза
Человек и микробная флора существуют в неделимом тандеме. Есть микробы, которые в процессе эволюции приспособились жить в организме человека и даже приносить ему пользу. Этот процесс носит название биоценоза. Такая флора представлена стабильным бактериальным составом. Некоторые бактерии заселяют исключительно дерму, другие проживают во рту, третьи – в желудочно-кишечном тракте. Такие бактерии приносят организму человека пользу, уничтожая вредоносную флору, вырабатывая витамины и стимулируя работу его иммунитета.
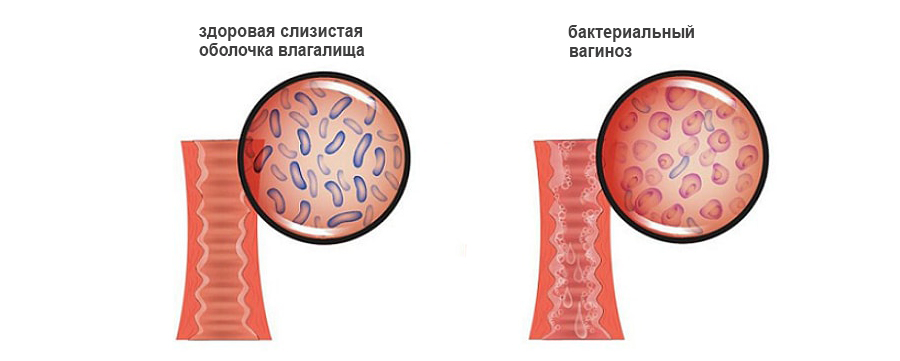
Во влагалище проживают лактобактерии. Они имеют вид небольших толстых палочек. Бактерии расщепляют гликоген, который находится в эпителии, выстилающем влагалище. В ходе этого процесса выделяется молочная кислота. За счет чего во влагалище поддерживается кислая среда. В ней гибнут патогенные микроорганизмы, что является нормой. В биоценозе влагалища на долю лактобактерий приходится 95-98% всей полезной микрофлоры.
Иногда случается так, что лактобактерии оказываются уничтожены. Тогда на их место приходят другие микробы. Кислая среда влагалища изменяется, что создает благоприятные условия для попадания в него патогенных микроорганизмов. Они могут передаваться половым путем, а могут размножаться сами по себе. В последнем случае говорят о неспецифическом вагинозе. На смену лактобактериям приходит флора, которая заселяет промежность, мочеиспускательный канал, перианальные складки. Микробы начинают быстро размножаться, но выполнять функции лактобактерий такая флора не в состоянии.
Если не произвести быстрое восстановление лактофлоры, возможна активация условно патогенной микрофлоры, которая приведет к обострению молочницы или бактериальных инфекций. По той же причине может быть недостаточно эффективной и противогрибковая терапия вагинального кандидоза.
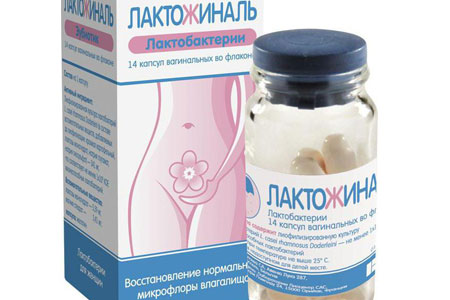
Поэтому важно после первого этапа лечения, направленного на уничтожение инфекции, провести второй этап — восстановить баланс полезной микрофлоры при помощи капсул Лактожиналь. Это единственный зарегистрированный на территории Российской федерации препарат-трибиотик. Лактожиналь быстро восстанавливает рH, микрофлору влагалища и надолго защищает от повторного обострения бактериального вагиноза и молочницы. Двухступенчатая терапия в последнее время стала золотым стандартом лечения состояний, сопровождающихся патологическими выделениями. Многие специалисты уверены, что только такой метод позволяет обеспечить выраженный и долговременный лечебный эффект, укрепить местный иммунитет что служит профилактикой последующих обострений.
Изменение биоценоза влагалища приводит к тому, что в нем происходит сбой не только метаболических, но и иммунных процессов. Уменьшается продукция иммуноглобулина А. Именно это вещество не дает патогенам крепиться и проникать вглубь эпителиальной стенки органа. Сам эпителий пытается справиться с бактериями, что приводит к избыточному слущиванию его частиц. Этим объясняется увеличение объема выделений из влагалища при вагинозе. На место лактобактерий приходят анаэробные бактерии. Так называются микроорганизмы, которые способны поддерживать свою жизнедеятельность в бескислородной среде. Некоторые из них продуцируют аминокислоты и летучие жирные кислоты. Они расщепляются во влагалище до летучих аминов. Эти амины имеют неприятный запах, который напоминает запах рыбы.
Влагалищная среда из кислой становится щелочной. Нарушается обмен жиров, белков, минералов и углеводов, эпителий вырабатывает большее количество слизи. Это является первым признаком развивающего вагиноза. При этом сами стенки влагалища не воспалены. Все изменения имеют исключительно физиологический характер.
Причины вагиноза
Бактериальный вагиноз нельзя назвать половой инфекцией, так как во влагалище нет инфекционных представителей флоры. Такое заболевание называют неспецифическим вагинозом. Основная причина его развития – это изменение влагалищной среды, которое в дальнейшем приводит к дисбалансу микрофлоры.
Заместить лактобактерии способны самые разнообразные микробы.
В мазке могут быть обнаружены такие микроорганизмы, как:
Пептококки.
Бактероиды.
Мегасферы.
Пептострептококки.
Аптопобиум.
Лептотрихи.
Микоплазмы.
Гарднереллы.
Бактерии при нарушенном микробиоценозе влагалища начинают быстро размножаться, в 1 мл секрета их количество может достигать 1010. При этом для развития бактериального вагиноза должны иметься соответствующие условия. Поэтому выделяют 2 группы причин, которые могут стать толчком для развития заболевания. Они делятся на внутренние и внешние.
К внутренним факторам относят:
Гормональный дисбаланс в организме женщины с избыточной выработкой прогестерона.
Атрофия слизистой оболочки влагалища.
Дисбактериоз кишечника.
Ухудшение иммунитета.
Внешние факторы, которые сказываются на развитии заболевания:
Длительный прием антибиотиков.
Лечение препаратами, которые отрицательным образом сказываются на иммунитете. В первую очередь это касается цитостатиков и иммуносупрессоров.
Прохождение лучевой терапии при раковых заболеваниях.
Наличие постороннего предмета во влагалище, например, тампона, пессария, диафрагмы для предотвращения нежелательной беременности.
Применение средств со спермицидами.
Спринцевание, которое проводится слишком часто.
Погрешности в интимной гигиене.
Любая из перечисленных причин приводит к тому, что микробиоценоз влагалища нарушается. В дальнейшем это может спровоцировать вагиноз.
Во время беременности вагиноз развивается преимущественно из-за гормонального дисбаланса. Чтобы женщина имела возможность выносить ребенка, в ее организме повышается уровень прогестерона. Этот гормон способствует снижению уровня гликогена в клетках эпителия. Лактобактериям будет нечем питаться, они начинают погибать, что провоцирует изменение кислой среды влагалища на щелочную. Еще один эффект прогестерона – это снижение иммунитета, что создает благоприятную среду для размножения патогенной микрофлоры.
Симптомы вагиноза

Вагиноз не является половой инфекцией, но его симптомы часто напоминают именно ЗППП. Кроме того, вагиноз нередко возникает после смены полового партнера. Примерно через день после интимной близости у женщины появляются первые признаки дискомфорта. Случается это при условии, что интимная близость происходила без использования презерватива.
Когда причиной вагиноза становится прием антибактериальных препаратов, климакс или другой фактор, то половая жизнь не оказывает на его развитие какого-либо влияния.
Симптомы острого вагиноза можно выделить следующие:
Увеличение объема выделений из половых путей. Они становятся сероватого цвета, имеют однородную консистенцию. От них начинает исходить неприятный запах. Выделений становится больше после интимной близости, после менструации, после использования раздражающих средств для интимной гигиены.
Боль, которая возникает во время интимной близости.
Зуд и жжение в области наружных половых органов. Иногда этот симптом отсутствует вовсе.
Некоторые пациентки жалуются боль во время опорожнения мочевого пузыря.
Также боли могут возникать в области лобка.
Если вагиноз преследует женщин на протяжении 60 дней и более, а лечение не приносит желаемого облегчения, то говорят о хронической форме болезни. При этом у женщины чаще всего диагностируется гормональный дисбаланс. Осложнением вялотекущего вагиноза является атрофия слизистых оболочек влагалища.
Диагностика вагиноза
Чтобы подтвердить диагноз, нужно посетить гинеколога. Врач выполнит сбор анамнеза, выяснить основные жалобы женщины. Следующим этапом диагностики является осмотр на гинекологическом кресле. В ходе его проведения врач осуществляет забор слизи.
Факты, которые позволяют выставить предварительный диагноз «вагиноз»:
Возраст пациентки. Вагиноз чаще всего развивается у женщин 20-45 лет.
Недавняя смена полового партнера, либо перенесенная операция.
Недавний прием антибиотиков.
Наличие симптомов, характерных для вагиноза.
Во время гинекологического осмотра доктор оценивает наружные и внутренние половые органы. Если заболевание развивается из-за размножения условно-патогенной флоры, то цвет влагалища не изменяется, его стенки остаются однородного тона, признаки воспаления отсутствуют.
Выделения распределены по внутренней стенке влагалища неравномерно. Если заболевание находится в острой фазе, то цвет выделений сероватый, от них исходит неприятный запах.
Хронический вагиноз характеризуется выделениями желтого или зеленого цвета. Они густые, тягучие могут формироваться в творожные комки или сгустки. Иногда выделения пенятся.
В ходе осмотра доктор оценивает кислотность влагалища. Делает он это с помощью индикаторной полоски. Если у женщины вагиноз, то показатель превышает отметку 6.
Для подтверждения диагноза врач выполняет экспресс-тест. Мазок из влагалища наносят на стекло и смешивают с едким калием концентрацией 10%. При этом от забранной слизи начинает исходить резкий рыбный запах. В этом случае тест считается положительным.
Еще один мазок из влагалища отправляют в лабораторию. В нем будут обнаружены эпителиоциты. Это клетки слизистой оболочки влагалища, которые содержат грамвариабельные микробы. Сами клетки не имеют четких очертаний, становятся зернистыми. Уровень лактобактерий в мазке существенно снижен. При этом в нем будут обнаружены стрептококки, палочки и другая патогенная флора в значительных количествах.
Бактериальный посев мазка при подозрении на вагиноз выполняют редко, лишь тогда, когда необходимо точно выяснить, какие именно представители патогенной флоры заселяют влагалище.
Если есть подозрение на половые инфекции, выполняют исследование методом ПЦР.
Дифференциальную диагностику вагиноза проводят с такими заболеваниями, как: трихомонадный кольпит, неспецифический кольпит, кандидоз, гонорея.
Влияние вагиноза на процесс зачатия и на беременность

При бактериальном вагинозе женщина может забеременеть, так как заболевание не вызывает каких-либо патологических изменений в половых путях. Мужская сперма сама по себе имеет щелочную среду. Попав во влагалище с вагинозом, со сперматозоидами ничего не происходит.
После беременности условно-патогенная микрофлора может попасть в полость матки и привести к инфицированию плода. При этом ребенок будет отставать в развитии, не наберет нужную массу тела.
Иногда вагиноз становится причиной выкидыша, раннего излития околоплодных вод, появления на свет недоношенного малыша.
Также возрастают риски заражения крови во время родов. Особенно высока опасность для тех женщин, которые перенесли кесарево сечение.
Лечение вагиноза

Лечением вагиноза занимается гинеколог. Однако если у женщины имеются заболевания других систем органов, то ее могут направить на консультацию к эндокринологу или гастроэнтерологу. Лечение проводят на дому, в больницу пациентку не помещают.
Терапия направлена на уничтожение патогенной флоры во влагалище и на восстановление в нем нормальной микрофлоры, то есть лактобактерий. Важно не просто устранить симптомы вагинита, но и избавиться от причины, которая спровоцировала его развитие. Как показывает практика, прохождение одноэтапного лечения приводит к тому, что в 35-50% случаев заболевание рецидивирует. Чтобы этого не случилось, нужно строго придерживаться сроков терапии, которая должна быть поэтапной.
Сначала пациентке назначают антибиотики. Они позволяют уничтожить патогенную флору, которая заселила влагалище. С этой целью могут быть использованы такие препараты, как: Метронидазол, Клиндамицин, Тинидазол. Все эти средства проявляют губительную активность в отношении анаэробов.
Врачи указывают, что при неосложненном течении болезни лучше отдавать предпочтение местной антибактериальной терапии. Это позволит избежать множества побочных эффектов, которые такие препараты оказывают на организм в целом.

Местная терапия подразумевает использование препаратов в виде вагинальных таблеток или капсул, как например препарат Макмирор комплекс® (вагинальные капсулы/крем) предназначен для системного лечения вульвовагинитов. Входящее в его состав активное вещество нифурател обладает противомикробной, противогрибковой и противопротозойной активностью. В клинических исследованиях Макмирор® доказал свою высокую эффективность в отношении грибов, бактерий, трихомонад и их ассоциаций с другими патогенными возбудителями. Макмирор® создаёт благоприятные условия для сохранения здорового биоценоза влагалища.
Терапия подбирается доктором в индивидуальном порядке:
Метронидазол. Препарат используют в форме геля концентрацией 0,75%. Его вводят во влагалище один раз в 24 часа. Курс лечения должен продолжаться не более 5 дней.
Клиндамицин гель с концентрацией основного действующего вещества 2%. Препарат вводят во влагалище 1 раз в 24 часа. Курс терапии составляет неделю.
Таблетки Тинидазол 2 г. Их принимают 1 раз в 24 часа. Курс лечения составляет 3 дня.
Клиндамицин в свечах 100 мг. Их вводят во влагалище 1 раз в 24 часа. Курс лечения должен продолжаться 3 дня.
Таблетки Метронидазол 2 г. Препарат принимают внутрь однократно.
Если вагиноз развивается у беременной женщины, то антибиотики ей назначают не ранее 2 триместра. Их используют в таблетированной форме. Лечение должно длиться 7 дней, но не дольше.
Во время прохождения терапии важно исключить любые спиртные напитки. Это касается даже незначительных доз алкоголя. Препараты, которые используют для лечения вагиноза, вступают в реакцию с этиловым спиртом и вызывают тяжелую интоксикацию организма. Ее симптомы схожи с признаками похмелья. У женщины усиливается слабость, наблюдается тремор рук и ног, повышается кровяное давление, возникают интенсивные головные боли. Пациентку тошнит и рвет.
В составе препарата Клиндамицин содержится жир, который способен повредить целостность презерватива. Вводить любые средства во влагалище нужно перед тем, как лечь спать. Это позволит препарату долгое время оставаться внутри организма женщины и не вытекать наружу.
Если у женщины имеется индивидуальная непереносимость антибактериальных средств, то для первоэтапной терапии ей назначают антисептики.
Это могут быть такие средства, как:
Гексикон. Необходимо будет вводить по 1 свече через каждые 12 часов. Курс лечения составляет 10 дней.
Мирамистин. Этим раствором орошают влагалище 1 раз в день. Курс лечения длится неделю.
Второй этап лечения вагиноза сводится к использованию препаратов, содержащих лактобактерии. Они позволяют привести в норму микрофлору влагалища. Их начинают использовать через 2-3 дня после завершения терапии антибиотиками.
С этой целью могут быть применены такие препараты, как:
Свечи Ацилакт. Их вставляют во влагалище по 1 штуке 2 раза в день. Курс терапии длится 5-10 дней.
Препарат Бифилиз. Его принимают внутрь по 5 доз 2 раза в день. Курс лечения длится 5-10 дней.
Свечи, содержащие противогрибковый компонент, женщинам не назначают. Их могут применять только в том случае, когда заболевание сопровождается патогенным ростом грибков рода Кандида. В этом случае используют препарат Клотримазол. Его вставляют во влагалище 1 раз в 24 часа. Лечение должно будет продолжаться 6 дней.
Специалисты настоятельно не рекомендуют заниматься самолечением. Если подобрать дозу неправильно, это может привести к резистентности патогенной микрофлоры. Справиться с таким заболеванием будет сложнее, также как и с хронической формой болезни. Поэтому при первых симптомах вагиноза нужно отправляться на прием к гинекологу.
Видео: врач-гинеколог Балацкая Юлия Фахрадинова о бактериальном вагинозе:
Профилактика вагиноза
Заболевание не передается половым путем, тем не менее, смена полового партнера может приводить к развитию вагиноза. Это же касается незащищенной интимной близости. Поэтому чтобы не допустить развития болезни, нужно пользоваться презервативами.
Если случилась незащищенный половой акт, то необходимо промыть влагалище с применением Мирамистина.
Важно своевременно лечить хронические болезни. Если требуется использование антибиотиков, то их принимают по схеме, указанной врачом.
Любые гормональные сдвиги нужно исправлять под контролем специалиста.
Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Образование:
Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
Наши авторы
Что такое бактериальный вагиноз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чурсина Ю. А., гинеколога со стажем в 5 лет
Автор статьи: Чурсина Ю. А. Гинеколог, стаж 5 лет Дата публикации 2019-06-14 |
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Эта патология — одно из самых распространённых заболеваний женской половой сферы. По различным оценкам, оно обнаруживается примерно у 70 % женщин репродуктивного возраста.
Разберём само название болезни. Термин «бактериальный» подчеркивает значительное повышение количества аэробных и особенно анаэробных бактерий, получающих энергию при минимальном количестве кислорода. Значение слова «вагиноз» указывает на то, что признаки воспаления при этом заболевании отсутствуют.
Раньше его ошибочно именовали «гарднереллёз», так как считалось, что причиной патологии являлись бактерии Gardnerella vaginalis. Однако было выявлено, что эти микроорганизмы обнаруживаются не только у пациенток с симптомами болезни, но и у 40 % женщин, не имеющих жалоб. Поэтому диагноз «Гарднереллёз» — неверен и некорректен: он не отражает ни этиологии, ни патогенеза заболевания, а в некоторых случаях приводит к ложноположительной диагностике и назначению необоснованного лечения.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, способствующим возникновению болезни можно отнести:
- травмы при родах;
- различные операции на промежности;
- хирургический аборт;
- нарушения менструального цикла;
- нерациональное применение антибиотиков и даже местных антисептиков.
Симптомы бактериального вагиноза
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Запах выделений часто сравнивают с запахом рыбы. Особенно сильно он ощущается при ощелачиваниия среды влагалища — после полового акта и во время менструации.
Примерно у 50% женщин, т. е. у каждой второй, жалобы на выделения из влагалища отсутствуют, поэтому заболевание может протекать бессимптомно.
Иногда при бактериальном вагинозе пациенток беспокоят дискомфорт, зуд или жжение во влагалище и в области прямой кишки, нарушения мочеиспускания и болезненные ощущения во время или после полового акта.
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
При наличии факторов риска данные возбудители начинают активно размножаться в процессе своей жизнедеятельности, защелачивая среду влагалища (в норме pH влагалищных выделений составляет 3,5-4,5). Предотвратить рост патогенных бактерий могут только лактобациллы, которые выделяют молочную кислоту, но из-за увеличения pH среды их количество снижается.
По современны представлениям, бактерии, вызывающие бактериальный вагиноз, способны создавать биоплёнки, которые прикрепляются к эпителию влагалища. Внутри этих плёнок микроорганизмы становятся менее уязвимыми для воздействия, в том числе и для лекарственных средств. Именно образование биоплёнок является причиной частого рецидивирования и безуспешного лечения болезни.
Бактериальный вагиноз не относится к заболеваниям, передающимся половым путём, так как он также встречается у девушек, которые никогда не вступали в интимные отношения. Хотя однозначно утверждать об отсутствии связи заболевания с его передачей половым путём сложно: многочисленные исследования подтверждают, что смена полового партнёра, наличие многочисленных половых партнёров, а также нетрадиционный секс значительно увеличивают количество рецидивов бактериального вагиноза.
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
- Нормоценоз — преобладание лактобактерий. является признаком нормальной микрофлоры влагалища.
- Промежуточный тип — умеренное или сниженное количество лактобактерий, наличие грамположительных кокков и грамотрицательных палочек. Часто наблюдается у здоровых женщин, редко может сопровождаться жалобами на выделения из половых путей.
- Дисбиоз — практически полное отсутствие лактобактерий, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая микрофлора. Данное состояние ассоциировали с бактериальным вагинозом.
- Вагинит — увеличение количества лейкоцитов в мазках. Данное состояние ассоциировали с неспецифическим вагинитом.
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Осложнения бактериального вагиноза
Неприятные выделения из половых путей в значительной мере снижают качество жизни женщины и её самооценку, являются причиной расстройства сексуального поведения и даже могут привести к трихомониаз). В частности в одном исследовании было отмечено, что ВИЧ-инфицированная женщина с бактериальным вагинозом с большей вероятностью передаст ВИЧ половому партнёру, чем ВИЧ-инфицированная женщина без вагиноза.
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
- наличие однородных беловато-серых выделений из половых путей (при осмотре можно отметить их равномерное распределение по стенкам влагалища);
- повышение Ph во влагалище — более 4,5;
- положительный тест с 10 % раствором гидроокиси калия — определение летучих аминов;
- обнаружение в нативных мазках и/или в мазках по Граму «ключевых клеток», т. е. клеток эпителия влагалища с плотно прикреплёнными к их поверхности грамвариабельными микроорганизмами. Лейкоциты в этих мазках не обнаруживаются или содержатся в пределах нормы, что говорит об отсутствии воспаления, а лактобактерии снижены вплоть до полного отсутствия.
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Кроме того, необходимо помнить, что любая женщина, живущая половой жизнью и обратившаяся к врачу с жалобами на выделения из половых путей, должна обязательно пройти обследование на возбудителей трихомониаза, гонореи, хламидиоза в связи с широким распространением данных инфекций и высокой частотой осложнений.
Лечение бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Лечение бактериального вагиноза проводится при наличии клинических и лабораторных признаков. Особого внимания заслуживают беременные женщины. Дискуссии о целесообразности их лечения уже дано закрыты: оно обязательно показано всем беременным пациенткам, в том числе с низким риском преждевременных родов (случаи, когда в прошлом преждевременных родов не было). Лечение беременных с бессимптомным бактериальным вагинозом и высоким риском преждевременных родов (если дети и до этого рождались раньше положенного срока) может существенно снизить риск досрочного прерывания беременности.
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты:
Средства терапии первой линии:
- крем «Клиндамицин» 2 %;
- гель «Метронидазол» 0,75 %;
- «Метронидазол» 0,5 г (для приёма внутрь);
- «Орнидазол» 0,5 г (для приёма внутрь).
Средства терапии второй линии:
- свечи «Клиндамицин» 0,1 г;
- «Клиндамицин» 0,3 г (для приёма внутрь);
- «Метронидазол» 2,0 г (для приёма внутрь).
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями, аскорбиновая кислота для вагинального применения и гель с молочной кислотой.
Перспективным методом лечения бактериального вагиноза на данный момент является обработка влагалища кавитированными ультразвуком растворами антисептиков. Этот метод активно изучается и на него возлагаются большие надежды в лечении не только бактериального вагиноза, но и различных воспалительных заболеваний кожи и слизистых оболочек.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
- нарушение целостности и анатомии наружных половых органов женщины (могут возникнуть при травмах в родах, различных оперативных вмешательствах);
- ощелачивание среды влагалища (возможно при употреблении некоторых лубрикантов, гелей для душа, спринцеваниях);
- хирургические аборты, некоторые гинекологические операции, сопровождающиеся удалением слизистой пробки из цервикального канала;
- нарушения менструального цикла, гипоэстрогенное состояние в период перед менопаузой;
- нерациональное использование антимикробных средств и антисептиков.
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
- Подмываться не реже двух раз в день. Для подмывания половых органов использовать только тёплую воду или специальные составы для интимной гигиены, которые содержат вещества, не нарушающие кислотность влагалищной среды.
- Подмываться следует только чисто вымытыми руками, не использовать мочалки. Во время подмывания струя воды должна быть направлена спереди назад.
- После мытья необходимо промокнуть влагу полотенцем для интимной гигиены. Оно должно быть мягким, чистым и строго индивидуальным. Использовать их для рук, лица и других частей тела нельзя.
- Во время менструации не рекомендуется принимать ванну, купаться в бассейне или водоёмах. Предпочтительно принимать душ утром и вечером. Лучше избегать половых контактов, особенно в первые дни месячных.
- Гигиенические прокладки во время менструации необходимо менять не реже четырёх-пяти раз в сутки, тампоны — каждые два часа.
- Ежедневными гигиеническими прокладками желательно пользоваться не регулярно.
- Не применять спринцевания влагалища для регулярной гигиены. Они возможны только в том случае, если их назначил врач.
- Отдавать предпочтение нижнему белью из натуральных тканей с широкой ластовицей. Менять его следует ежедневно, в некоторых случаях — два раза в день. Стирать нижнее белье следует отдельно от другой одежды, полотенец и постельного белья.
Список литературы
- Роговская С.И., Липовая Е.В. Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекця: руководство для практикующих врачей. — М.: Издательство журнала StatusPraesens, 2016. — 252 с.
- Тихомиров А.Л., Олейник Ч.Г. Бактериальный вагиноз: некоторые аспекты этиологии, патогенеза, клиники, диагностики и лечния // Гинекология. — 2004. — № 2. — С. 62-65.
- Серов В.Н., Сухих Г.Т., Прилепская В.Н., Радзинский В.Е. Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии. — М.: ГЭОТАР-Медиа, 2016. — С. 551-557.
- Gillet E., Meys J.F., Verstraelen H., et al. Bacterial vaginosis in associated with uterine cervical human papillomavirus infection: a metaanalysis // BMC Infect. Dis. — 2011; 11(1): 10.
- Российское общество акушеров-гинекологов. Диагностика и лечение заболеваний, сопровождающихся патологическими выделениями из половых путей женщин: Федеральные клинические рекомендации. — М., 2013.
- Turovskiy Y., Noll K.S., Chikindas M.L. The etiology of Bacterial vaginosis // J Appl Microbiol. — 2011; 110(5): 1105-1128.
- Спичак Т.В. Стратегия и тактика рационального применения антимикробных средств в амбулаторной практике: Евразийские клинические рекомендации. — М.: Пре100Принт, 2016. — 71 с.
- Радзинский В.Е
