Физические нагрузки при воспаление желчного пузыря

С патологией желчевыводящих путей, такой как хронический холецистит, многие знакомы не понаслышке. Лекарственная терапия облегчает состояние больного, но в период ремиссии следует уделять время активной профилактике заболевания. Так, специально разработанные упражнения при холецистите будут способствовать оттоку желчи, улучшат кровообращение в области брюшины и нормализуют работу ЖКТ. Если заниматься систематически, то это поможет избежать сезонных обострений недуга.
Можно ли заниматься спортом при холецистите
Хронический холецистит проявляется на фоне дискинезии желчевыводящих путей, провоцирующей застой желчи, воспаление пузыря, а в дальнейшем может даже образоваться камень. Для недуга характерна боль в зоне органа, отдающая в правый бок и под лопатку. Хронический холецистит может появиться (обостриться) под действием таких факторов:
- застой желчи;
- переохлаждение;
- бактериальная флора;
- употребление жирной, острой пищи;
- воспаление иных органов (ангина, пневмония).
Ещё одна причина застоя желчи (с последующим обострением холецистита) – это гиподинамия и слабость мышц, связанная с ней, особенно ослабленность мускулов брюшного пресса. Поэтому любой комплекс ЛФК при холецистите имеет такие цели:
- улучшение метаболизма;
- нормализация работы ЖКТ;
- активизация кровообращения в брюшной зоне;
- восстановление перистальтики желчного пузыря и его протоков.
Поэтому спорт и физкультура – обязательные составляющие профилактики обострения заболевания и ими не только можно, но и нужно заниматься.

Допустимые физические нагрузки при холецистите
Как уже упоминалось, физический комплекс начинают практиковать в период улучшения. Поначалу надо заниматься сугубо в определённых исходных положениях (ИП). Применяются отдельные тренинги, обеспечивающие оптимальную перистальтику и опорожнение резервуара желчи. Они проводятся в лежачей позе, на левом, правом боку и на коленках.
Считается, что поза на боку особо благотворна для беспрепятственного оттока желчи.
Хороши для выведения содержимого желчного пузыря и улучшения кровотока сгибания и подъём конечностей, наклоны корпуса. Любое занятие по ЛФК включает умеренные общеукрепляющие упражнения на все группы мышц. Подобные тренировки в группе, как правило, продолжаются не более получаса, чтобы не повергать организм в стресс.
Для обеспечения позитивного эмоционального настроя специалисты прибегают к упражнениям со снарядами и игровой атрибутикой. Вдобавок нередко практикуется гимнастика, направленная на расслабление мышц. Но инструкторы призывают ограничить позиции ЛФК, провоцирующие сотрясения органов, поэтому должна быть исключена тряска — стоит отказаться от прыжков, рывков, внезапных движений.
Комплекс упражнений при недуге
В первые 7 дней, выполняя физический комплекс, акцентируют внимание на 1, 9 и 10 упражнении, а к 14 дню подключают ещё 6, 7, 11. К концу месяца занятий уже выполняют полностью весь комплекс. Частота повторов любой позиции гимнастики 2–3 раза, с возрастанием тренированности – 6–8 раз. Поначалу темп замедленный, а далее средний. Желательно выполнять такой комплекс упражнений утром, так как из-за отсутствия пищи ночью желчь не выделялась.

Первый комплекс упражнений делают лёжа на спине.
- Руки находятся на солнечном сплетении, практикуется диафрагмальное дыхание: вдыхая, выводят живот, на выдохе его опускают.
- Руки вытянуты вдоль тела. Поочерёдно сгибают то одну, то иную нижнюю конечность, не отрывая пятки от пола.
- Ладони располагают у плеч. Вдыхая, верхние конечности направляют вперёд, а с выдохом возвращают к плечам.
- Нижние конечности находятся в согнутом положении. Поочерёдно выпрямляют то правую, то левую ногу.
- ИП то же. Вдыхая, совершают поочерёдные наклоны в одну из сторон.
- С вдохом сгибают одну из нижних конечностей и подтягивают коленный сустав к туловищу. Выдыхая, ногу разгибают и меняют ногу.
- ИП – верхние конечности вытянуты за головой. На вдохе поднимают ногу и тянутся пальцами к её носку, на выдохе их опускают и меняют ногу.
- Вдыхая, сгибают нижние конечности и пытаются захватить их верхними, приподнимая голову.
Следующий ЛФК совершают, лёжа на боку.
- Рука за головой, иная на прессе. Практикуют диафрагмальные вдохи и выдохи.
- Нижние конечности согнуты, одна рука за головой, вторая вытянута вверх по коврику. На вдохе выпрямляется одна из ног, а с выдохом её подводят к подбородку.
- На вдохе отводят правую руку и ногу в сторону, на выдохе опускают.
- Вдыхая, отводят левую ногу назад, выдыхая, ведут правую нижнюю конечность вперёд.
- Упражнения совершают в позе лёжа на животе.
- Диафрагмальное дыхание: вдыхая – выводят живот, выдыхая – втягивают.
- Кисти помещают под плечи, а локти прижимают к рёбрам. С разгибанием верхних конечностей осуществляется сгибание нижних, постепенно доходя до позы стоя на четвереньках. После чего усаживаются на пятки.

Упражнения в позе на четвереньках
- По очереди с вдохом поднимают ногу, выдыхая, ведут колено к корпусу. Далее, конечности меняют.
- Вдыхая, прогибают спину дугой, выдыхая, оказываются в ИП.
- Диафрагмальная гимнастика: выпячивание пресса на вдохе и его подтягивание с выдохом.
Упражнения в позе стоя.
- Ходьба на месте в течение 30–60 сек.
- Вдыхая, тянутся кистями вверх, с выдохом осуществляют наклон вперёд, пытаясь дотянуться пальцами до пола.
- ИП – верхние конечности на талии. Вдыхая, осуществляют подъём на носочках. Далее, сгибают одну нижнюю конечность, а носком второй ведут по полу до полного выпада, вместе с которым делают выдох. После меняют конечности.
- Поочерёдные махи вперёд и назад то одной, то иной ногой.
- ИП – верхние конечности в стороны. Наклоняясь вперёд попытаться достать до пола пальцами. Потом верхние конечности меняют.
- Неторопливый бег на протяжении 1–5 мин.
- С вдохом руки разводят в стороны, на выдохе с полунаклоном опускают конечности вперёд.
Гимнастика при патологии
Как уже можно было заметить, гимнастика включает дыхательные тренинги, развивающие диафрагмальное дыхание. Это особенно полезная нагрузка для органов брюшины. Но стоит понимать: такая активность влечёт существенные перемены во внутрибрюшном давлении, так что она рекомендуется лишь на этапе выздоровления. При этом важно внимательно отслеживать отсутствие боли.
 Вот несколько упражнений такой гимнастики, нагрузка при которых будет более интенсивной.
Вот несколько упражнений такой гимнастики, нагрузка при которых будет более интенсивной.
- ИП – стоя, положив верхние конечности на бёдра. Далее, делают неторопливый, не особо глубокий вдох, втягивая живот, после чего нужно быстро и с напором выдохнуть.
- ИП – предыдущее. Делают резкий интенсивный вдох, по максимуму втягивая живот, удерживая дыхание на 6–8 с. По истечении этого времени с выдохом расслабляют мышцы пресса.
- ИП – стоя. Делают неторопливый вдох на протяжении 1–2 с, после чего задерживают воздух ещё на 2 с. Это упражнение требует нескольких повторов.
- Располагаются сидя, поджав нижние конечности. Спина должна быть прямой, а верхние конечности располагаются на коленях. Голову расслабленно опускают, закрывают глаза. Следует полностью расслабить мускулатуру нижних и верхних конечностей, плечевого пояса, шеи и лица. Далее, делается неторопливый средний вдох, и снова удерживают воздух на 1–2 с.
Спорт при холецистите
Физическая активность при заболевании не противопоказана, более того, она является определённым профилактическим средством, ограждающим от сезонных обострений болезни. Но многие задаются вопросом: можно ли заниматься профессиональным спортом при таком недуге. Стоит порадовать всех озабоченных, что заболевание не является противопоказанием к определённым видам спорта.
Заниматься спортом можно и нужно. Так, помимо активных пеших прогулок, пациенты с хроническим холециститом спокойно могут заниматься плаванием, греблей, им также доступна езда на лыжах и катание на коньках.
Что же до иных видов спорта, то о них следует позабыть. Особенно если они связаны с рывками, внезапными движениями, поворотами и подпрыгиваниями.
Больным будет полезен и физический труд по дому либо в саду, если он не противоречит требованиям в отношении физических нагрузок. К тому же очень важно, чтобы пациенты соблюдали режим, уделяли особое внимание собственному питанию, исключая из меню нежелательные блюда, и тогда жизнь пациента мало чем будет отличаться от жизни вполне здоровых людей.

Частая причина развития воспаления – это застой желчи. Болезнь сопровождается ноющими болями в правом подреберье, горечью во рту, нарушением стула и диспепсическими признаками. Биологическая жидкость в пузыре застаивается из-за сидячего образа жизни, ослабленных передних мышц живота и плохого рациона.
Гимнастика при холецистите – это совокупность упражнений, которые способствуют разгону желчи по билиарным трактам. Физические нагрузки при холецистите можно начинать только в стадии ремиссии, когда клиническая картина устранена, и никогда в стадии обострения. В таком случае упражнения обострят течение болезни, вплоть до развития осложнений.
Предназначение лечебной физкультуры
ЛФК при хроническом холецистите тонизирует центральную нервную систему, стабилизирует обменные процессы и повышают общую резистентность к стрессовым факторам, физическим и психическим нагрузкам.
Упражнения в стадии ремиссии также оказывают следующие эффекты:
- тренируют дыхание;
- уменьшают степень застойных явлений в желчном пузыре и соседних органах;
- снижают спазм билиарных путей, улучшая отток желчи в просвет двенадцатиперстной кишки;
- укрепляют передние мышцы живота, формируя корсет для поддержания внутренних органов.
Одна из главных задач лечебной физкультуры – улучшение местного и общего кровоснабжения в органах брюшной полости. Для этого преимущественно выполняются упражнения на спине.
Принципы выполнения упражнений
Перед началом выполнения упражнений следует изучить правила, по которым они делаются:
- Для принятия сидячего положения нужно вставать с положения лежа: с правого бока.
- Исключается нагрузка на пресс, ограничиваются статические нагрузки на эти мышцы.
- В положении лежа нельзя поднимать ноги одновременно, только поочередно.
- Все упражнения выполняются с дыханием средней глубины.
- После выполнения гимнастического комплекса на кровати или любой другой поверхности нужно отдохнуть до тех пор, пока скелетные мышцы не расслабятся (5-10 минут).
- Упражнения следует немедленно прекратить, если во время их выполнения появилась боль в правом боку или вы почувствовали истощение. Нельзя себя перегружать.
- Запрещаются прыжки с сотрясением тела и прыжки с утяжелителями.

Показания и противопоказания
ЛФК запрещается при таких клинических признаках и показателях:
- высокая температура тела;
- выраженный болевой синдром в правом подреберье;
- комплекс диспепсических расстройств: отрыжка, снижение аппетита, диарея, запор, ощущение тяжести после приема пищи, изжога, боли в верхней части живота, ноющие боли в кишечнике, избыточное скопление газов;
- повышение уровня лейкоцитов в крови и скорости оседания эритроцитов.
Когда можно приступить к упражнениям:
- общее удовлетворительное состояние;
- нормальная температура тела;
- отсутствие диспепсических признаков;
- отсутствие болей в области правого подреберья под печенью;
- нормальные лабораторные показатели крови.
Можно ли заниматься спортом при холецистите: впервые лечебная физкультура назначается спустя 3 дня после устранения клинической картины неосложненного острого воспаления желчного пузыря. Можно заниматься легким спортом: гимнастика, утренняя зарядка, пробежка, спортивная ходьба, дыхательные упражнения, плавание. Нельзя заниматься физически тяжелыми видами спорта: тяжелая атлетика, ударные и борцовские виды спорта.

Методика упражнений
В первые два дня после назначения лечебной физкультуры рекомендуется начать с дыхательных упражнений и постановки правильного дыхания. Во время акта дыхания в первую очередь нужно следить за движением диафрагмы. Этот пункт важен тем, что при вдохе расширяются легкие и сокращается диафрагма – повышается давление внутри брюшной полости, вместе с тем повышается нагрузка на органы брюшной полости, в том числе и на органы гепатобилиарной системы.
Дыхательные упражнения
Техника правильного дыхания и тренировки диафрагмы:
- Встаньте на ноги, опустите руки на пояс. Сделайте неглубокий вдох и слегка втяните живот, после чего быстро форсировано выдохните.
- Положение стоя, руки опущены на поясе. Резко и глубоко вдохните, постарайтесь максимально втянуть живот и задержите такое состояние на 7 секунд. После чего медленно выдыхайте, постепенно расслабляя мышцы живота.
- Сядьте и подожмите ноги под себя. Выпрямите спину, сложите руки на коленные суставы. Голова должна быть опущенной, а глаза закрыты. Постарайтесь мысленно расслабить всю скелетную мускулатуру, начиная с мышц шеи и заканчивая мышцами ног. Медленно вдохните и задержите дыхание на 3-4 секунды. Выдохните.
- Встаньте на ноги. В течение 4 секунд вдыхайте и задержите дыхание на 3-4 секунды и столько же выдыхайте. Повторите упражнение четыре раза.
Такой гимнастический комплекс необходимо выполнять два дня дважды в сутки. После тренировки дыхательных движений можно приступить к физическим упражнениям.
Гимнастика
Ниже описаны типовые примеры простых упражнений при воспалении желчного пузыря. Они могут дополняться специфическими упражнениями, назначенными врачом-реабилитологом.
- Первое упражнение выполняется на спине. Поднимите правую руку и в то же время согните левую ногу в коленном суставе. Теперь старайтесь скользить стопой по поверхности, постепенно приводя ногу в исходное горизонтальное положение. Во время скольжения стопой вдыхайте. Когда приведете ногу в горизонтальное положение – выдохните.
- Положение такое же. Сложите руки на живот. Приподнимите голову и взгляните на пальцы ног. Во время напряжения шейных мышц выдыхайте. Откиньте голову обратно и вдохните.
- Выполняется на спине. Правую руку возложите на грудь, левую положите на пояс. Здесь нужно сделать акцентировать внимание на дыхание диафрагмой. Вдохните и поднимите обе руки вверх, в это время наблюдайте за дыханием: не грудь должна подниматься, а живот. Опустите руки вниз и выдохните.
- Прилягте на левый бок. Поднимите правую ногу и руку. Медленно вдохните. Во время акта вдоха (4-5 сек) сгибайте поднятые конечности в суставах. Выдохните.
- Встаньте на четвереньки. Поднимите голову и сделайте вдох. Во время вдоха скользите правой ногой до тех пор, пока колено не окажется между руками. Когда нога приведена – выдохните. Вернитесь в исходное положение и сделайте тот же набор движений, только с левой ногой.
- Положение – на четвереньках. Вытяните правую руку в сторону и поднимите ее так, чтобы она была параллельно полу. Вдохните и задержите дыхание на 3 секунды. Теперь возвращайтесь в исходное положение и в течение 3-4 секунд выдыхайте. Повторите упражнение с другой рукой.
В среднем каждое упражнение должно выполниться 3-4 раза, но общее время гимнастики не должно превышать 30 минут.

Заключение
Лечебная физкультура при воспалении желчного пузыря стабилизирует баланс симпатической и парасимпатической нервной системы, улучшает кровоток органов брюшной полости и повышает общую устойчивость организма к физическим и эмоциональным нагрузкам. Гимнастические упражнения можно выполнять только в период ремиссии, когда нет явных симптомов холецистита. Начинать следует с дыхательных упражнений и упражнений на работу диафрагмы. Спустя два дня после дыхательной гимнастики можно переходить на тренировку скелетной мускулатуры.
Загрузка…
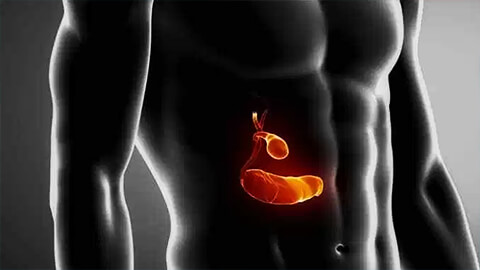
Холецистит – это воспаление желчного пузыря. Сопровождается нарушением работы желчевыводящей системы и выраженным застоем желчи. Статистически составляет 10-12% случаев среди заболеваний органов пищеварительной системы и чаще всего проявляется у лиц женского пола в возрасте после 40 лет.
Диагностикой и лечением этого заболевания занимается гастроэнтеролог.
Холецистит – что это за болезнь?
Если желчь длительное время лишена естественного оттока, она застаивается и воздействует на эпителий внутренних стенок, нарушая его барьерную функцию. В результате патогенные микроорганизмы легко проникают в полость органа, начинают активно размножаться и вырабатывать токсины, которые вызывают местное повышение уровня гистаминов. Возникает воспалительный процесс с отеком и болевым синдромом. Повышенная активность лейкоцитов в зоне поражения приводит к появлению гнойных и даже гангренозных изменений в тканях, которые в отсутствии лечения распространяются на более глубокие слои желчного пузыря и прилегающие органы.
Причины заболевания
Основная причина патологии – инфекционное поражение и нарушение оттока желчи. В роли патогенного возбудителя выступают стафилококк, стрептококк, кишечная палочка, вирусы гепатита, лямблии и даже круглые черви. Они проникают в область желчного пузыря через кровь и лимфу, провоцируя воспаление.
Нарушения желчного оттока могут вызвать:
- желчнокаменная болезнь (у взрослых сопровождает холецистит в 80-95% случаев);
- дискинезия желчевыводящих путей – ослабление эвакуаторной функции желчного пузыря;
- дислипидемии (нарушения жирового обмена);
- аномалии строения и различные новообразования, которые затрудняют дренаж желчи – кисты, опухоли, рубцы, сужения и искривления протоков;
- дисфункция клапанов;
- дисхолия – изменение состава желчи с увеличением ее вязкости;
- злоупотребление алкоголем и курением — провоцируют спазм и дискинезию ЖВП;
- гормональные изменения — снижают тонус гладкой мускулатуры.
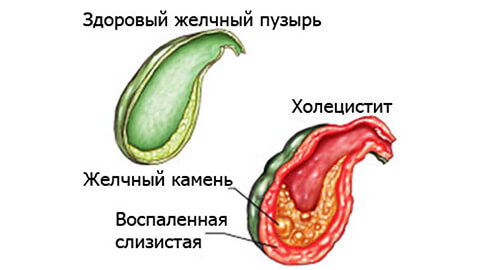
Среди факторов воспаления отдельно стоит упомянуть аллергические реакции и хронические заболевания пищеварительной и эндокринной систем – диабет, гастрит, панкреатит. В частности, панкреатобилиарный рефлюкс – заброс ферментов поджелудочной железы в желчный пузырь – провоцирует развитие ферментативного холецистита.
Симптомы заболевания проявляются на фоне психологических нагрузок, неправильного питания, гиподинамии.
Внимание! В мегаполисах развитых стран диагноз «холецистит» имеет тенденцию к омоложению. Это вызвано нездоровым образом жизни и высоким уровнем постоянного стресса среди работающего населения.
Виды холецистита, их симптомы и признаки
Общий симптомокомплекс при холецистите представлен набором характерных синдромов:
- болевой – боль локализована в правом подреберье, может быть острого или ноющего характера;
- диспептический – тошнота, рвота, плотный налет на языке, отрыжка, метеоризм, нарушения стула;
- воспалительно-интоксикационный – повышение температуры от субфебрильной до 39 С, лихорадка, озноб, усиленное потоотделение;
- аллергический синдром в виде зуда и кожных высыпаний – характерен для паразитарных форм холецистита;
- астено-вегетативный – слабость, подавленность, раздражительность, бессонница;
- желтушный – механическая желтуха с изменением цвета кожных и слизистых покровов, глазных склер.
Упомянутые синдромы холецистита зависят от формы, типа и стадии заболевания.
Классификация холецистита
По активности проявления холецистит может быть:
- острый – с ярким течением и выраженной симптоматикой; характерна высокая интоксикация с приступообразным болевым синдромом;
- хронический – вялотекущий, с мягким проявлением симптомов (температура может отсутствовать, боль легкая, ноющая, тошнота не выражена, рвоты нет).
По наличию конкрементов:
- калькулезный – с камнями в полости желчного пузыря; встречается в 90% случаев заболевания; часто провоцирует обострения с желтушным синдромом, коликами, интоксикацией;
- некалькулезный – бескаменный холецистит; объединяет примерно 10% случаев; характерен в основном для молодежи.
По проявлению патологического процесса:
- катаральный – легкое течение с благоприятным прогнозом;
- флегмонозный и гнойный – острый воспалительный процесс с высоким риском осложнений;
- гангренозный – выраженные деструктивные изменения с некрозом тканей;
- смешанный.
Внимание! Холецистит имеет сходную клиническую картину с аппендицитом, панкреатитом, язвенной болезнью, пиелонефритом и рядом других заболеваний, поэтому самостоятельная диагностика и лечение недопустимы и очень опасны!
Осложнения холецистита:
- холангит – воспаление желчных протоков;
- дуоденит – воспаление двенадцатиперстной кишки;
- реактивный гепатит;
- эмпиема желчного пузыря – скопление гноя в полости органа;
- лимфаденит – воспаление прилегающих лимфоузлов;
- разрыв пузыря;
- появление свищей и гангренозных участков;
- перитонит — воспаление брюшины.
Как проходит диагностика
Обследование включает визуальный осмотр со сбором анамнеза и вынесением предварительного диагноза, а также комплекс лабораторно-инструментальных методик для получения более полной картины состояния.
Лабораторные методики:
- общий анализ мочи;
- общий анализ крови для выявления воспаления – уровень лейкоцитов и нейтрофилов, СОЭ;
- биохимический анализ крови – уровень билирубина, щелочной фосфатазы, АСТ, АЛТ и др.;
- биохимическое исследование желчи – содержание белков, иммуноглобулинов, билирубина, пищеварительных ферментов;
- бакпосев желчи с определением инфекционного возбудителя;
- микроскопия желчи – проверяют наличие микролитов, кристаллов билирубина и холестерина, клеток эпителия и коричневых пленок, лейкоцитов, слизи;
- анализ на сахар, липидограмма, тест на уровень панкреатической амилазы выявляют сопутствующие заболевания – сахарный диабет, панкреатит, липидемии и пр.;
- иммуноферментный анализ (ИФА) на антитела к паразитам (лямблиям, гельминтам);
- копрограмма.
Инструментальные методики используют для уточнения диагноза и в качестве вспомогательных мер при лабораторных исследованиях:
- УЗИ определяет размеры пузыря, наличие деформаций и конкрементов в протоках и полости;
- ЭКГ – для дифференциальной диагностики с инфарктом миокарда;
- эзофагогастродуоденоскопия – для исключения патологий в верхних отделах ЖКТ;
- холецистография (рентген желчного пузыря) и гепатобилисцинтиграфия (радиоизотопное исследование) выявляют мельчайшие конкременты и незначительные пороки желчевыводящих путей;
- КТ или МРТ с контрастом – выявляют изменения мягких тканей;
- панкреатохолангиография – для оценки состояния поджелудочной железы;
- дуоденальное зондирование – для забора пищеварительных соков, желчи.
Список методик может изменяться и дополняться. В тяжелых случаях, когда неинвазивные методы обследования не дают полной картины, используют лапароскопическую диагностику.
Холецистит: лечение острой и хронической формы
Терапия заболевания имеет 4 основных направления:
- Устранение или ослабление симптомов;
- Воздействие на причину заболевания;
- Восстановительная терапия органа;
- Коррекция образа жизни для профилактики рецидивов.
В этих целях применяют медикаментозное лечение, физиотерапию, диетическое питание, хирургические методы лечения.
Важно! При острой форме заболевания в первые дни назначают щадящее голодание с внутривенным питанием организма. Это позволяет разгрузить гепатобилиарную систему.
Медикаментозная терапия включает следующие классы препаратов:
- антибиотики;
- спазмолитики;
- обезболивающие средства;
- НПВС для ликвидации воспалительного процесса;
- пищеварительные ферменты;
- желчегонные средства;
- пре- и пробиотики;
- прокинетики – для восстановления естественной эвакуаторной функции желчного пузыря и его протоков.
Препараты назначают в комплексе, с поправками на общее состояние пациента. Если диагностирован хронический холецистит, терапия антибиотиками проводится только в стадии обострения.
Физиотерапию используют при выходе из острой формы, в основном при лечении некалькулезной патологии. Назначают:
- УВЧ;
- амплипульс;
- диатермию;
- индуктотермию;
- микроволновую терапию;
- озокеритовые аппликации;
- ЛФК.
В период ремиссии большое внимание уделяют курортно-санаторному лечению с применением щелочных минеральных вод.
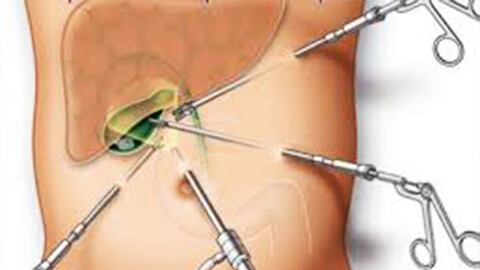
Хирургическое лечение панкреатита используют на стадии обострения при наличии выраженных деструктивных изменений или обширного гнойного процесса. Холецистостомию (дренирование) применяют для откачивания инфицированной желчи, чаще всего ее проводят методом лапароскопии. Холецистэктомию (удаление желчного пузыря) проводят открытым способом или с использованием лапароскопа.
Диетическое питание для каждого пациента разрабатывают индивидуально. Основой служит диета №5 по Певзнеру. Основные правила:
- Продукты перед употреблением измельчают.
- Из рациона удаляют раздражающие ингредиенты: острое, специи, соленья и маринады, растения с высоким содержанием эфирных масел (репа, редька, чеснок, мята, мелисса), чай, кофе, газировку.
- Избегают жареной пищи и животных жиров, включая жирные сорта мяса, сливочное масло, жирный творог и сливки, сало, копчености, ливер, колбасы; при калькулезном холецистите исключают яичные желтки и ограничивают количество растительных масел – их желчегонное действие может спровоцировать приступ колики.
- Стараются ограничить содержание бродильных продуктов – бобовых, капусты, свежих фруктов, сладостей.
Питание должно быть дробным, не менее 5-6 раз в день с потреблением большого количества чистой негазированной воды – 1,5-2 литра.
