Физиотерапия при воспалении тройничного нерва


Невралгия тройничного нерва – патология, при которой вследствие раздражения тройничного нерва появляются приступы интенсивной боли в зоне его иннервации. Чаще болеют женщины. Наиболее распространенная среди всех невралгий. Лечением этого заболевания занимаются неврологи. Однако с данной проблемой часто сталкиваются стоматологи, иногда даже по ошибке удаляют здоровые зубы.
Причины заболевания
Причину болезни удается выяснить не всегда, перечислим основные состояния, при которых возникает невралгия тройничного нерва:
- сдавление нервного корешка расширенным или удлиненным сосудом;
- опухоль головного мозга;
- перенесенная герпетическая инфекция;
- рассеянный склероз;
- синуиты;
- воспаление височно-нижнечелюстного сустава;
- травмы головы;
- системные заболевания соединительной ткани, васкулиты;
- стоматологические заболевания.
Также заболевание связывают с процессами старения, так как невралгией страдают лица преимущественно среднего и пожилого возраста.
Клинические проявления
 Болевые ощущения возникают в зоне иннервации одной из ветвей тройничного нерва.
Болевые ощущения возникают в зоне иннервации одной из ветвей тройничного нерва.
Больные предъявляют жалобы на острую стреляющую боль в области верхней или нижней челюсти, скул, реже в области лба, глазных яблок, может отдавать в зубы, шею, затылок. Характерно одностороннее поражение, боль никогда не распространяется на противоположную сторону. Приступы кратковременные, их продолжительность от нескольких секунд до нескольких минут, в течение суток повторяются много раз. Боль может возникать внезапно или провоцироваться разговором, жеванием, прикосновением к лицу, чисткой зубов, встряхиванием головы. Приступы боли настолько выражены, что больные вздрагивают от ее появления, боятся пошевелиться, дотронуться до лица. При этом чувствительность не нарушена.
Однако могут появляться вегетативные симптомы, а именно слезотечение, покраснение лица на стороне поражения, спазмы мимических мышц, потливость. После приступа отмечается болезненность в точках выхода нерва. При снижении чувствительности, онемении части лица необходимо незамедлительно обратиться к врачу, поскольку эти симптомы указывают на органическую патологию в основе невралгии.
При хроническом прогрессирующем течении обострения наблюдаются в холодное время года, приступы становятся более частыми и интенсивными.
Диагностика
Диагноз устанавливается на основании типичной клинической картины, истории заболевания, объективного обследования специалистом. Обязательным является осмотр невролога, который и занимается дифференциальной диагностикой и лечением невралгии тройничного нерва. При подозрении на органическую причину невралгии проводится дообследование, назначаются компьютерная томография, МРТ.
Лечение
Медикаментозное лечение
 Для лечения невралгии тройничного нерва назначаются противоэпилептические препараты (карбамазепин, дифенин, клоназепам, баклофен) в комбинации с анальгетиками и антидепрессантами. Обычно назначается курсовое лечение, но следует учитывать возможные побочные эффекты (нарушение зрения, сонливость, головокружение, тошнота). Местно назначаются препараты стручкового перца с раздражающей и отвлекающей целью.
Для лечения невралгии тройничного нерва назначаются противоэпилептические препараты (карбамазепин, дифенин, клоназепам, баклофен) в комбинации с анальгетиками и антидепрессантами. Обычно назначается курсовое лечение, но следует учитывать возможные побочные эффекты (нарушение зрения, сонливость, головокружение, тошнота). Местно назначаются препараты стручкового перца с раздражающей и отвлекающей целью.
Хирургическое лечение
Хирургические методы лечения применяются при неэффективности медикаментозного. Могут проводиться местные блокады. При длительном рецидивирующем течении и невозможности устранить причину выполняется химическая, механическая, термическая деструкция тройничного узла или пересечение ветвей тройничного нерва.
Физиотерапевтическое лечение

Физиотерапия назначается с целью уменьшения боли, улучшения местного кровообращения и метаболизма, функций нервно-мышечного волокна и регенераторных процессов.
Методы, уменьшающие болевой синдром:
- СМТ-терапия в точках выхода нерва;
- лекарственный электрофорез анальгетиков и анестетиков;
- ТКЭА (аналгезия транскраниальная);
- короткоимпульсная электроаналгезия;
- флюктуоризация в точках выхода нерва;
- диадинамотерапия;
- криотерапия местного действия.
Методы, способствующие расширению сосудов:
- ультратонтерапия;
- лекарственный электрофорез с сосудорасширяющими средствами;
- парафиновые аппликации;
- воздействие лазером.
Методы, улучшающие регенерацию тканей:
- ультразвуковая терапия;
- инфракрасная лазеротерапия.
Методы, нормализующие функцию нервно-мышечных волокон:
- миоэлектростимуляция;
- биорегулируемая электростимуляция.
Санаторно-курортное лечение
Больным с невралгией тройничного нерва с редкими приступами рекомендуется оздоровление на курортах Сочи, Светлогорска, Пятигорска, Бердянска, Канн, Крыма.
Противопоказано данное лечение при острых заболеваниях тройничного нерва, его травматическом повреждении в остром периоде, общих противопоказаниях к санаторному лечению.
Заключение
Несмотря на выраженность болевых ощущений, данное заболевание не угрожает жизни пациента и успешно лечится. Необходимо вовремя обратиться к специалисту, который выяснит причину болезни и назначит адекватное лечение.
ТВЦ, программа «Доктор И» на тему «Невралгия лицевого нерва»:
ТВЦ, программа «Врачи» на тему «Невралгия тройничного нерва»:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Невралгия тройничного нерва: причины появления, симптомы, диагностика и способы лечения.
Определение
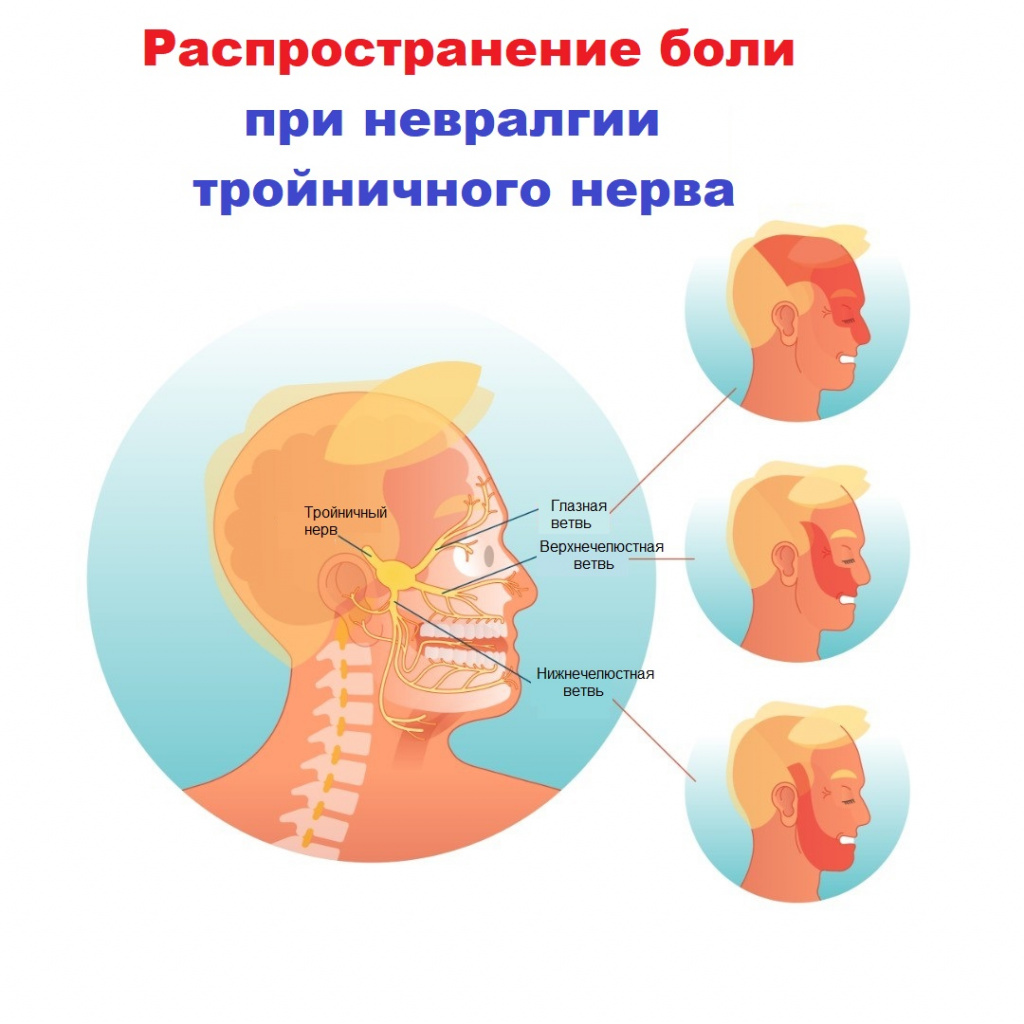
Невралгия тройничного нерва является одной из самых распространенных лицевых болей и относится к числу наиболее устойчивых болевых синдромов в клинической неврологии. Тройничный нерв – это самый крупный из 12 черепных нервов. Он относится к нервам смешанного типа и включает очень чувствительные волокна.
Свое название нерв получил из-за наличия в нем трех ветвей:
- глазная ветвь обеспечивает чувствительность лба и глаз;
- верхнечелюстная ветвь обеспечивает чувствительность щек, верхней челюсти, верхней губы и неба;
- нижнечелюстная ветвь обеспечивает чувствительность нижней челюсти, нижней губы и обеспечивает движение мышц, участвующих в жевании и глотании.
Воспаление тройничного нерва – серьезное хроническое заболевание, протекающее с ремиссиями и обострениями, характеризующееся приступами чрезвычайно интенсивной, стреляющей боли в области лица.
Тригеминальная невралгия гораздо труднее поддается лечению, чем многие другие типы хронической боли и приводит к временной или постоянной нетрудоспособности, что делает ее значимой экономической и социальной проблемой.
Причины появления невралгии тройничного нерва
К факторам, наиболее часто провоцирующим развитие заболевания, относятся:
- ущемление тройничного нерва (травмы височно-нижнечелюстного сустава, врожденные аномалии развития костных структур черепа, опухоли головного мозга и лицевой области, патологические расширения сосудов и т.д.);
- вирусное поражение нерва (герпетическая инфекция, полиомиелит, аденовирусы, эпидемический паротит, туберкулез легких и др.);
- хронический кариес, отит, синусит и другие воспалительные заболевания лицевой области;
- воспаления, возникшие при лечении, удалении зубов или иных хирургических вмешательствах в области лица и ротовой полости, реакция на стоматологическую анестезию, зубной флюс;
- сосудистые, эндокринно-обменные, аллергические расстройства, а также психогенные факторы.
Заболевание возникает, как правило, у женщин старше 50 лет. Молодые люди болеют реже, единичные случаи невралгии тройничного нерва описаны у детей дошкольного возраста.
Классификация невралгии тройничного нерва
Согласно Международной классификации головных болей (3-е издание), предложенной Международным обществом головной боли (2013), тригеминальная невралгия подразделяется:
- на классическую (идиопатическую, первичную), вызванную компрессией тригеминального корешка извилистыми или патологически измененными сосудами, без признаков явного неврологического дефицита;
- симптоматическую (вторичную), вызванную доказанным структурным повреждением тройничного нерва (новообразованием, инфекцией, демиелинизирующей патологией, костными изменениями), отличным от сосудистой компрессии.
Симптомы невралгии тройничного нерва
Характерный признак невралгии тройничного нерва — приступ кратковременной, острой, резкой, интенсивной боли, напоминающей удар электрическим током. Боль обычно проявляется в одной половине лица и носит циклический характер. Периоды ремиссии могут длиться от нескольких часов до нескольких месяцев. При нетипичном или запущенном течении заболевания болевые ощущения носят практически постоянный характер. При этом продолжительность приступов увеличивается, а период ремиссии — сокращается.
Боли в области лица (губ, глаз, носа, верхней и нижней челюсти, десен, языка) могут возникать спонтанно или быть спровоцированы мимикой, чисткой зубов, прикосновением к определенным участкам лица (триггерным точкам). Их частота варьирует от единичных случаев до десятков и даже сотен в день. В период обострения (чаще в холодное время года) приступы учащаются. В течение всей ремиссии больные живут в страхе, опасаясь обострения заболевания, закрывают голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения.
К типичным признакам болевого синдрома при невралгии тройничного нерва относят:
- характер боли в лице — острый, кратковременный, интенсивный;
- продолжительность приступа — от 10 секунд до 2 минут;
- локализация боли и ее направленность всегда остаются неизменными;
- непроизвольные судороги жевательных и мимических мышц на пике болевых ощущений.
На фоне боли у пациента развивается повышенная тревожность и даже фобии. Человек стремится избегать тех поз и движений, которые провоцируют у него неприятные ощущения.
Другие характерные симптомы воспаления тройничного нерва:
- спазмы лицевых мышц;
- усиленное слюнотечение;
- повышенная или сниженная чувствительность кожи лица;
- умеренное повышение температуры;
- слабость и боль мышц лица.
Атипичная невралгия тройничного нерва встречается реже, вызывает менее интенсивное, но постоянное тупое жжение или ноющую боль, плохо поддается терапии.
Диагностика невралгии тройничного нерва
Предварительный диагноз может быть поставлен неврологом на основании жалоб пациента, изучения истории его заболевания и объективного осмотра лица с оценкой его симметричности в состоянии покоя и при попытке улыбнуться.
Основным диагностическим критерием выступает наличие триггерных точек, соответствующих выходу ветвей нерва в лицевую область.
Для выяснения причины возникновения невралгии тройничного нерва назначают следующие инструментальные исследования:
- методы нейровизуализации: компьютерная и магнитно-резонансная томография, которые позволяют исключить другие причины боли и выявить васкулярную (сосудистую) компрессию корешка тройничного нерва;
Лабораторная диагностика невралгии тройничного нерва мало информативна, поскольку нет каких-либо специфических лабораторных показателей, указывающих на это заболевание. Но во время терапии и приема ряда лекарственных препаратов необходимо контролировать их переносимость с помощью биохимического исследования крови.
К каким врачам обращаться
При появлении симптомов невралгии тройничного нерва необходимо сразу обратиться к
врачу-неврологу
, поскольку в лечении неврологических патологий крайне важна точная и своевременная диагностика. Однако часто первым врачом, к которому идут за помощью, становится стоматолог. Это связано с тем, что зона распространения боли располагается не только на лице, но и в полости рта.
Невралгия тройничного нерва активно изучается специалистами смежных дисциплин (стоматологами, офтальмологами, оториноларингологами, рефлексотерапевтами, психиатрами). Совместная работа специалистов является условием эффективного лечения данной категории пациентов.
Лечение невралгии тройничного нерва
На начальном этапе заболевания, после стандартного неврологического и общего обследования рекомендуется медикаментозная терапия, физиотерапия, блокады периферических ветвей тройничного нерва и только в случае неэффективности лечения в течение нескольких месяцев показан один из нейрохирургических методов терапии.
Основными направлениями консервативной терапии являются: устранение причины тригеминальной невралгии, если она известна (лечение больных зубов, воспалительных процессов смежных зон и др.), и проведение симптоматического лечения (купирование болевого синдрома).
Применение анальгетиков при данном заболевании неэффективно.
Назначаются противосудорожные препараты, предотвращающие развитие приступа боли, сосудистые препараты, спазмолитики, успокаивающие средства. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия. Для избавления от боли или уменьшения ее выраженности хотя бы на короткое время широко применяются выполняют спирт-новокаиновые блокады в точки выхода ветвей тройничного нерва на лице. К сожалению, даже при эффективной блокаде ее хватает лишь на короткое время, и боли возобновляются.
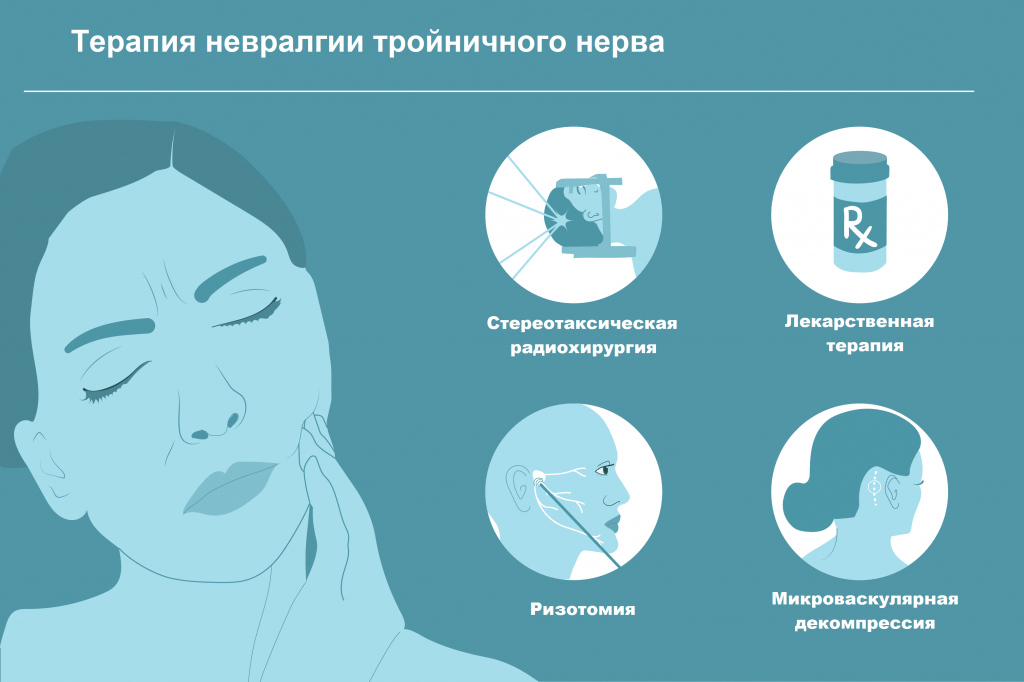
В настоящее время одним из наиболее распространенных методов лечения тригеминальной невралгии является чрескожная радиочастотная деструкция корешков тройничного нерва (ризотомия). Этот метод наиболее эффективен, практически не имеет серьезных осложнений.
Несмотря на разнообразие консервативных методов лечения, основным методом на сегодняшний день остается хирургический. Операция избавляет пациента от боли навсегда или на длительное время. Микроваскулярная декомпрессия заключается в том, что между тройничным нервом и сосудом, вызывающим компрессию, укладывается специальный «протектор», защищающий нерв.
Еще одним современным методом оперативного лечения является стереотаксическая радиохирургия тройничного нерва с помощью «Кибер-Ножа». Суть данного метода заключается в подведении высокой дозы ионизирующего излучения в область выхода ветвей тройничного нерва. Лечение «Кибер-Ножом» проходит безболезненно, не требует общей анестезии и способствует быстрому восстановлению пациента—уже на следующий день он может вернуться к привычному образу жизни.
 Осложнения
Осложнения
Ввиду того, что невралгия не влияет на общее состояние организма, многие пациенты откладывают посещение врача и лечение тройничного нерва, пытаясь самостоятельно бороться с болью. Однако продолжительная болезнь может привести к параличу и парезу мышц. Кроме того, она оказывает значительное воздействие на психологические и социальные аспекты жизни.
Пациенты с патологией тройничного нерва пользуются при разжевывании пищи только здоровой половиной рта. Следствием этого становятся образование мышечных уплотнений и потеря чувствительности пораженной половины лица.
Не менее важен тот факт, что обезболивающие препараты при невралгии тройничного нерва дают только непродолжительный эффект. Со временем могут перестать действовать и противосудорожные препараты, поскольку к ним развивается привыкание. Лекарственные средства временно устраняют лишь симптомы невралгии, но не лечат ее причину.
С течением времени симптомы воспаления тройничного нерва могут дать невропатические осложнения и привести к развитию вторичного болевого синдрома в голове. При хронической форме заболевания раздражаются слуховой и лицевой нервы. Без лечения невралгия тройничного нерва может приводить к более серьезным осложнениям:
- дистрофии жевательных мышц;
- снижению чувствительности пораженной области;
- контрактуре и самопроизвольному сокращению лицевых мышц;
- конъюнктивиту.
Профилактика невралгии тройничного нерва
Специфической профилактики невралгии не существует. Врачи лишь рекомендуют по возможности исключить воздействие на организм тех факторов, которые могут привести к воспалению нерва: не допускать переохлаждения лица, особенно летом при использовании вентиляторов и кондиционеров, и вовремя лечить основные заболевания, которые являются факторами риска развития невралгии.
Источники:
- Большая Медицинская Энциклопедия, под ред. Петровского Б.В., 3-е издание, т. 16.
- Методические рекомендации по диагностике и лечению невропатической боли. Общество по изучению боли. Под редакцией академика РАМН Яхно Н.Н.
- Клинические рекомендации «Хирургическое лечение хронического нейропатического болевого синдрома». Ассоциация нейрохирургов России. 2015.
- Гусев Е.И. Неврология. Национальное руководство / Гусев Е.И., Коновалов А.Н., Скворцова В.И. и др. — М.:ГЭОТАР-Медив. 2009. 1040с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Под тригеминальной невралгией подразумевают поражение тройничного нерва, которое проявляется интенсивной болью по ходу волокна. Это довольно распространенное явление, хорошо поддающееся лечению при своевременном начале терапии и адекватном воздействии на область воспаления. Зарегистрированные случаи заболевания указывают на то, что от него чаще всего страдают женщины старше 50 лет. Отказ от лечения патологии грозит ее переходом в более опасную форму – неврит, при которой происходит разрушение нервной ткани. В запущенных случаях тригеминальной невралгии консервативными методами терапии обойтись не удается. Для облегчения состояния пациента приходится прибегать к хирургическому вмешательству.
 Если не лечить болезнь она может перейти в тяжелую форму.
Если не лечить болезнь она может перейти в тяжелую форму.
Описание и особенности патологии
Тройничный нерв – это парный орган периферической нервной системы, который имеет три обособленных ветви и самый крупный в черепе нервный узел. Массивное образование отвечает за мимику и работу нижней челюсти, обеспечивает чувствительность кожи лица. Его деятельность регулируется головным и спинным мозгом. Оно берет свое начало у варолиева моста, проходит по височным зонам, после чего разделяется на глазничную, верхне- и нижнечелюстную ветви. Те в свою очередь имеют еще несколько более мелких ответвлений, за счет чего площадь иннервации распространяется на все лицо.
Поражение части тройничного нерва способно привести к самым разным последствиям от мучительной боли до снижения чувствительности участка кожи. В случае его повреждения нарушается передача импульса по нервным окончаниям, что нередко приводит к провисанию одной половины лица, ухудшению ее подвижности. В зависимости от того, какой части тройничного нерва коснулось заболевание, клиническая картина может значительно меняться. Подобные проблемы возникают на фоне деформации или передавливания нервного волокна окружающими структурами, а также в результате воспаления самой ткани.
Локализация и виды воспалений
Прежде чем приступать к лечению невралгии или нейропатии (неврита) тройничного нерва, надо установить форму болезни. По происхождению она может быть первичной или вторичной. Первичная (истинная) невралгия возникает на фоне сдавления или проблем с кровоснабжением окончания, а также прилегающих к нему тканей. Вторичная патология считается симптомом, возникшим на фоне другого заболевания.
Болезнь может возникнуть из-за сдавливания нерва.
В зависимости от того, какую часть тройничного нерва лица поразило воспаление, недуг может приобретать одну из трех форм или иметь смешанную картину:
- глазничная – страдает чувствительность верхнего века, самого глаза, переносицы;
- верхнечелюстная – проблемы затрагивают нижнее веко, скулу, верхнюю челюсть, гайморову пазуху, крыло носа;
- нижнечелюстная – болят ротовая полость и нижняя часть лица, могут наблюдаться непроизвольные движения челюстью, как при неврозе, возникают проблемы с жеванием.
Пациенты нередко путают поражение лицевого и тройничного нервов, часто считают это одним и тем же. На самом деле, эти образования никак не связаны, обладают разными характеристиками, выполняют отличные функции. Тройничный нерв является и двигательным и чувствительным, поэтому его поражение сопровождается болью. Лицевой же выполняет двигательную функцию, из-за чего снижение его функциональности сопровождается асимметрией лица.
Подходы к лечению состояний требуются различные, поэтому диагностикой и проведением терапии должен заниматься врач.
Причины и симптомы воспаления тройничного нерва
Точные причины развития невралгии тройничного нерва пока не установлены, но врачи выделяют ряд факторов, действие которых способно повысить потенциальные риски. В ситуации, когда они влияют на организм комплексом, вероятность негативных последствий особенно высока. Для проведения эффективного лечения их важно выявить и устранить, иначе проблема будет регулярно возвращаться.
 Одна из причин болезни забитые холестерином сосуды.
Одна из причин болезни забитые холестерином сосуды.
К воспалению или защемлению тройничного нерва способны привести такие моменты:
- сдавление нервного окончания – это может произойти в самой черепной коробке или уже после его выхода из полости. Частыми причинами явления оказываются травмы, рубцы, опухоли и другие новообразования. Опасность представляют врожденные аномалии развития структур черепа. Риски сопряжены с патологическим расширением сосудов головного мозга, негативными последствиями инсульта. Невралгия часто оказывается результатом внутричерепной гипертензии на фоне шейного остеохондроза;
- атеросклероз сосудов – приводит к нарушению кровоснабжения самого окончания или окружающих его тканей, торможению обменных процессов, кислородному голоданию структур;
- проблемы с зубами – отказ от лечения больных зубов или нарушения прикуса, перенесенные травмы челюстей, флюс. Невралгия тройничного нерва способна возникнуть на фоне неудачно проведенного хирургического вмешательства, пломбирования. Иногда она становится специфической реакцией на использованный анестетик;
- расстройства в работе нервной системы – в качестве факторов повышенного риска врачи называют ДЦП, рассеянный склероз, эпилепсию, различные формы энцефалопатий;
- действие инфекционных факторов – особенно опасны в этом плане герпес, туберкулез, менингит, энцефалит, полиомиелит, нейро-СПИД. Риски сопряжены с хроническими или острыми не до конца вылеченными синуситами;
- метаболические сбои – поражение щитовидной железы, подагра, сахарный диабет;
- пребывание на сквозняке, переохлаждение тканей лица – одновременно создает вероятность повреждения нервного волокна в результате мышечного спазма и воспалительного процесса;
- наличие гнойников, поражающих кости черепа – например, остеомиелит;
- тяжелое течение аллергии – сопровождается отечностью тканей, их повышенной чувствительностью, сбоем в течении обменных процессов.
Причиной болезни может быть нарушение работы щитовидки.
По статистике, от заболевания чаще страдают женщины старше 50 лет. Поражение нервного окончания в подавляющем большинстве случаев имеет одностороннюю локализацию. Клиническая картина, характерная для заболевания, возникает циклически, а обострения обычно приходятся на смену погоды весной и/или осенью.
Симптомы невралгии тройничного нерва
Основным проявлением заболевания становится болевой синдром. Ощущения интенсивные, жгучие и простреливающие, напоминающие удар электрического разряда. Они обычно сохраняются в течение 3-15 секунд, после чего неожиданно проходят. Максимальная продолжительность приступа не превышает 2 минут.
Локализация боли зависит от ветви и места поражения образования, обычно она не меняется месяцами и даже годами. В сутки у пациента может возникать до трех сотен приступов.
Особенности клинической картины тригеминальной невралгии:
- имеются триггерные факторы и зоны, раздражение которых обычно провоцирует обострение – в качестве провокаторов выступают бритье, прием пищи, чистка зубов, нанесение макияжа, использование мимики, даже восприятие резких запахов;
- пациент ведет себя определенным образом – когда болят окончания тройничного нерва, человек не плачет и не жалуется, он старается замереть и не двигаться в ожидании облегчения;
- на пике боли отмечается подергивание лицевой мускулатуры со стороны поражения;
- промежутки между приступами в среднем составляют от 5 минут до часа;
- по мере прогрессирования патологии возникают вегетативно-трофические симптомы – слезотечение, ринит, обильное слюноотделение, покраснение или бледность кожи в зоне пораженного нерва, отечность тканей. На ранней стадии заболевания симптомы отсутствуют или имеют слабую степень выраженности.
Если вовремя не начать лечить тревожный симптом, может развиться неврит тройничного нерва. При этом состоянии происходит поражение структуры волокна, из-за чего клиническая картина приобретает большую выраженность, а борьба с патологией вызывает сложности. Также существует вероятность формирования в головном мозге точки болевой патологической активности. Такое состояние лечению не поддается, что заметно снижает качество жизни пациента.
Методы диагностики
Болевой синдром на фоне поражения нервного окончания может протекать по сценарию, характерному для ряда других патологических состояний. Для постановки диагноза больной должен пройти полную неврологическую диагностику, обследование мозга, посетить невролога и дополнительных специалистов.
Методы диагностики для подтверждения невралгии тройничного нерва:
- осмотр невролога – врач устанавливает особенности клинической картины, выявляет предрасполагающие к болезни факторы, оценивает степень поражения ткани;
- посещение стоматолога – позволяет исключить или подтвердить связь проблемы с зубными заболеваниями, некачественно проведенными работами, применением анестезии;
- рентген – делается панорамный снимок черепа, благодаря которому можно выявить некоторые причины защемления корешка;
- МРТ – информативный подход, указывающий на наличие и расположение новообразований, состояние тканей и нервов, сосудистых патологий;
- электромиография – специальное исследование, в ходе которого оценивается качество прохождения импульса по нервному волокну;
- исследование крови – необходимо для исключения инфекционного происхождения проблемы, подтверждения наличия воспалительного процесса.
 При появлении первых симптомов заболевания, нужно пройти обследование.
При появлении первых симптомов заболевания, нужно пройти обследование.
Прохождение обязательных этапов диагностики позволяет отличить невралгию тройничного нерва от синусита, глаукомы, отита, паротита, заболеваний зубов. Своевременная постановка правильного диагноза и срочное начало терапии повышают шансы пациента на благоприятный исход.
Методы лечения невралгии тройничного нерва
В большинстве ситуаций невралгия тройничного нерва становится хронической.
Лечение состояния позволяет облегчить самочувствие пациента, снизить реактивность организма в ответ на раздражители, сократить частоту приступов. В крайнем случае прибегают к применению радикальных методов терапии, но и они не гарантируют стойкого результата. Практика показывает, что, если профессионально и комплексно лечить возникшую невралгию тройничного нерва, можно рассчитывать на сохранение у пациента привычного уровня жизни.
Медикаменты
Перечень таблеток и средств местного применения подбирается индивидуально для каждого больного, исходя из особенностей клинической картины. Терапия не ограничивается назначением пациенту обезболивающих, в схему обязательно включают препараты, чье действие направлено на устранение причины состояния. Независимо от специфики случая практически всегда лечение подразумевает прием «Карбамазепина». Это противосудорожное средство, тормозящее развитие болезненного возбуждения в нервных клетках. Продолжительность терапии иногда доходит до 2 месяцев.
В помощь больному могут быть назначены витамины группы Б.
Также врач может лечить воспаление или защемление тройничного нерва такими препаратами:
- спазмолитики;
- миорелаксанты;
- антиконвульсанты;
- седативные или транквилизаторы;
- нейролептики;
- венотоники, если имеет место поражение сосудов головного мозга;
- витамины – группы В и аскорбиновая кислота;
- комбинированные нестероидные противовоспалительные средства, обладающие свойствами анальгетиков;
- гиполипидемические продукты для устранения холестериновых бляшек и нормализации обменных процессов в тканях.
Средства местного действия применяют при поражении нервного окончания с разрешения врача. Такие продукты, как «Меновазин», «Релиф», «Долобене» хорошо борются со спазмами, болезненностью, снимают воспаление и стимулируют кровоток на пораженном участке.
 Меновазин поможет убрать некоторое количество симптомов.
Меновазин поможет убрать некоторое количество симптомов.
Хирургическое вмешательство
Ситуации, когда боль сохраняется в состоянии покоя, а проводимая консервативная терапия не дает нужного результата, надо задуматься над применением радикальных приемов. В ходе хирургического воздействия удаляются либо ткани, оказывающие давление на нерв, либо разрушается само окончание для купирования боли.
Многие современные операции проводят с применением малоинвазивных методик, что снижает риски развития осложнений.
Способы хирургического лечения невралгии тройничного нерва:
- микроваскулярная декомпрессия – давление с нервного окончания снимается путем воздействия на патологически измененный или расширенный сосуд;
- баллонная компрессия – снижение функциональности нервного волокна и блокировка его болевой пульсации за счет сдавления посредством баллона. Манипуляция проводится через кожу, устройство подается по катетеру;
- стереотаксическая ризотомия – разрушение тканей части поврежденного нерва путем воздействия на него электрическим током. Процедура проводится через кожу, электрод подводится к нужному нерву с помощью иглы;
- использование ионизирующего излучения – малоинвазивный подход, при котором пораженная часть нерва разрушается путем ее облучения;
- уколы глицерина – вещество вводится в участки разветвления нерва, что приводит к разрушению волокон;
- хирургическое удаление новообразования – методика применяется для ликвидации опухолей, кист, инородных тел;
- радиочастотная абляция – нервные волокна разрушают путем воздействия на них с помощью высокой температуры.
Одним из способов лечения болезни является воздействие на нерв высокой температуры.
Ранее многие из таких операций проводились только за границей, сегодня подобные услуги предоставляются частными и коммерческими медицинскими учреждениями. Чем раньше манипуляция будет проведена, тем выше шансы пациента вернуться к привычному образу жизни. В одних случаях облегчение наступает сразу после процедуры, в других приходится подождать до нескольких недель.
Массаж
Классическое мануальное воздействие направлено не на чувствительные волокна, а на окружающие их мышцы. Проработка начинается со здоровой стороны, постепенно врач переходит к пораженно?
