Флегмона или рожистое воспаление

Инфекции мягких тканей:
рожа и флегмона
Рожа — острое воспаление кожи, флегмона — разлитое
воспаление подкожной клетчатки. Пораженный участок красный, горячий,
болезненный при пальпации. Рожу вызывают стрептококки группы А, она может
распространиться на подкожную клетчатку (флегмо-нозная рожа). Флегмону чаще
всего вызывают стрептококки группы А и Staphylococcus aureus.
Эпидемиология и этиология
Возраст
Любой. Несколько чаще болеют дети младше 3 лет и пожилые
люди.
Этиология Распространенные возбудители
• Взрослые. Staphylococcus aureus,
стрептококки группы A (Streptococcus pyogenes).
• Дети. Haemophilus influenzae, стрептококки
группы A, Staphylococcus aureus.
Редкие возбудители
• Взрослые. Haemophilus influenzae типа
В, стрептококки группы В, пневмококки. У больных сахарным диабетом и при
сниженном иммунитете: Escherichiacoli,
Proteus mirabilis,
Acinetobacter spp.,
Entero-bacter spp., Pseudomonas aeruginosa, Pas-teurella multocida, Vibrio vulnificus, Myco-bacterium fortuitum, Mycobacterium chelo-nae, Mycobacterium abscessus, Cryptococ-cus neoformans.
• Дети. Пневмококки,
Neisseria meningiti-dis серогруппы
В (флегмона глазницы).
Ворота инфекции
Любое повреждение кожи и слизистых (предшествующий дерматоз,
травма и т. д.). Реже инфекция попадает в мягкие ткани гематогенным путем (Staphylococcus pneumo-niae, Vibrio vulnificus и
Cryptococcus neoformans).
Дерматозы
• Пузырные дерматозы:
пузырчатка, буллез-ный пемфигоид, солнечный ожог, поздняя кожная порфирия.
• Лимфедема.
• Дерматофитии: стоп,
волосистой части головы, бороды и усов.
• Вирусные инфекции:
герпес, ветряная оспа, опоясывающий лишай.
• Дерматиты:
контактный дерматит, диффузный нейродермит, варикозная экзема, псориаз, дискоидная
красная волчанка, гангренозная пиодермия.
• Пиодермии:
импетиго, фолликулит, фурункулез, карбункул, эктима.
• Язвы: варикозные,
ишемические, нейро-трофические, пролежни.
• Пупочная ранка у
новорожденных. Травмы
• Ссадины.
• Укусы: человека,
млекопитающих, насекомых.
• Ожоги.
• Раны.
• Уколы.
Хирургические раны
• Разрезы.
• Венозные катетеры.
Инфекции слизистых
• Ротоглотки,
носоглотки.
• Среднего уха.
Факторы риска
Алкоголизм и наркомания, злокачественные новообразования и
химиотерапия, лимфедема (после мастэктомии, рожи или флегмоны, операций на
подкожных венах ног, например взятия участков для шунтирования), цирроз печени,
сахарный диабет, им-муносупрессивная терапия (нейтропения), иммунодефицит,
истощение, почечная недостаточность, атеросклероз.
Анамнез
Инкубационный период Несколько суток.
Продромальный период Вопреки распространенному мнению,
бывает далеко не всегда. Недомогание, потеря аппетита, лихорадка, ознобы.
Сочетание высокой лихорадки (температура тела выше 38,5°С) с потрясающим
ознобом характерно для инфекций, вызванных стрептококками группы А.
Инфекции мягких тканей в прошлом Рожа нередко возникает
повторно на том же самом месте, что связано с нарушением лимфообращения.
Наркомания
В/в инъекции наркотиков.
Состояние иммунитета
При иммунодефиците заболевание могут

Рисунок 24-7. Рожа: возбудитель — стрептококки группы А. Поражены
нижние веки, нос и щеки. Кожа красная, блестящая, отечная, при пальпации —
горячая и болезненная, У больного — лихорадка вызвать даже условно-патогенные
микроорганизмы.
Жалобы
Боль и болезненность при надавливании. Особенно сильная боль
и тяжелое общее состояние характерны для гнилостной инфекции.
Физикальное исследование
Кожа Элементы сыпи
• Ворота инфекции.
Дефект кожи, язва, хронический дерматоз.
• Пораженный
участок. Красный, горячий на ощупь, отечный, блестящий, несколько
приподнятый над уровнем здоровой кожи, чрезвычайно болезненный при пальпации
(рис. 24-7, 24-8). Размеры могут быть самыми разными, границы четкие, форма
неправильная. Если возбудитель — Haemophilus influenzae, цвет багровый или
фиолетовый. Возможно образование везикул, пузырей, эрозий; нагноение; нарушения
кровообращения; некроз. Лимфан-гиит.
Локализация
• Взрослые. Чаще
всего — голени (осложнение межпальцевой дерматофитии стоп, рис. 24-8); руки (у
мужчин — последствия в/в инъекций наркотиков, у женщин — мастэктомии); туловище
(операционные раны, рис. 24-9); лицо (осложнения ринита и конъюнктивита, рис.
24-7).
• Дети. Чаще
всего — щеки, периорбиталь-ная область, голова, шея (возбудитель — Haemophilus influenzae, рис. 24-10),
конечности (возбудители — Staphylococcus au-reus, стрептококки группы А).
Лимфоузлы
Регионарные лимфоузлы нередко увеличены и болезненны.
Клинические формы
Стафилококковая флегмона. Развивается, как правило, в месте
внедрения возбудителя (Staphylococcus aureus).
Это самая частая форма флегмоны у инъекционных наркоманов. Из-за накопления токсинов
стафилококковая флегмона иногда осложняется синдромом ошпаренной кожи и
токсическим шоком. Бактериемия может привести к инфекционному эндокардиту.
Рожа. Возбудитель — стрептококки группы А. Рожа — самая частая инфекция мягких
тканей у людей с нормальным иммунитетом.
Ворота инфекции удается найти далеко не всегда. Поражаются
преимущественно кожа и лимфатические сосуды (лимфангиит). Края пораженного
участка приподняты, границы четкие (рис. 24-7, 24-8). Пальпация болезненна.
Излюбленная локализация: лицо, голени, пупочная область. Рожа очень часто
развивается на фоне лимфедемы. Флегмона, вызванная стрептококками группы В.
Стрептококки группы В — условно-патогенные микроорганизмы, обитающие во влагалище,
заднепроходном канале и на коже промежности. Они вызывают флегмону промежности,
которая может распространиться на всю тазовую клетчатку, а после родов —
эндометрит и сепсис. Пневмококковая флегмона. Возбудитель — Streptococcus pneumoniae. Поражает в основном
больных системной красной волчанкой (сниженная активность комплемента),
алкоголизмом, наркоманией, ВИЧ-инфекцией, а также принимающих кортикосте-роиды.
Пораженный участок отечен, уплотнен, имеет фиолетовый оттенок, покрыт пузырями.
Эризипелоид. Возбудитель — Erysipelothrix rhusiopathiae. Заболевание
характеризуется поражением кистей, главным образом пальцев. Болеют люди,
занятые переработкой морской рыбы и моллюсков, обработкой туш скота и птицы,
выделкой шкур. Пораженная кожа красно-багровая; очаг медленно расширяется.
Общее состояние больного обычно не ухудшается. Изредка возникает бактериемия и
инфекционный эндокардит с поражением аортального клапана (см. также с. 626ирис.
23-11). Гангренозная эктима. Самый частый возбудитель — Pseudomonas aeruginosa (синегной-ная
палочка). Заболевание обычно возникает на фоне нейтропении. В месте внедрения
возбудителя сначала появляется везикула или пузырь, эпидермис слущивается и
образуется чрезвычайно болезненная язва (рис. 24-19). Из-за поражения сосудов в
центре начинается некроз. Язва быстро растет в ширину и в глубину и нередко
приводит к бактериемии. Излюбленная локализация — промежность и подмышечные
впадины. Флегмона, вызванная Haemophilus influenzae.
Болеют в основном дети младше 2 лет. Излюбленная локализация — щеки,
периор-битальная область (флегмона глазницы, рис. 24-10), головаи шея.
Пораженные ткани отечны, кожа красно-багровая, с фиолетовым оттенком.
Вакцинация против Нае-

Рисунок 24-8. Рожа: возбудитель — стрептококки группы А. Кожа
голени и лодыжки красная, отечная, болезненная и плотная на ощупь. Хорошо видны
границы пораженного участка. Ворота инфекции — эрозии межпальцевых промежутков,
которые возникли из-за дерматофитии
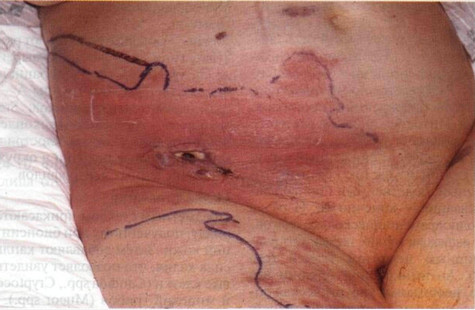
Рисунок 24-9. Послеоперационная флегмона: возбудитель — Escherichia coli. У этой пожилой женщины,
страдающей лимфосаркомой, биопсия лимфоузла осложнилась флегмоной. В области
раны появились эритема и отек, которые быстро расширялись, поднялась
температура тела. Синей линией отмечены границы эритемы до назначения
антибиотиков
mophilus influenzae типа В значительно снижает заболеваемость.
Флегмона, вызванная Vibrio vulnificus. Обычно возникает на фоне сахарного диабета, цирроза
печени, иммунодефицита. Заболевание начинается после употребления в пищу сырых
или непроваренных морских продуктов (гастроэнтерит -> бактериемия —>
гематогенная диссеминация в кожу) либо развивается как раневая инфекция после
купания в морской воде (значительно реже). Характерны образование пузырей и
некротический васкулит (рис. 24-11). Локализация — конечности: как правило, обе
ноги, реже — обе руки.
Флегмона, вызванная Aeromonas hydrophila. Возникает как раневая
инфекция после попадания в рану пресной воды. Локализация — стопы и голени.
Относится к гнилостным инфекциям.
Флегмона, вызванная Capnocytophaga canimorsus. Развивается после укуса
собаки. При аспле-н ии и на фоне иммуносупрессивной терапии для заражения
достаточно ослюнения. Флегмона, вызванная Pasteurella multocida. Развивается после укуса
кошки. Газовая флегмона. Синоним: клостридиаль-ная флегмона. Возбудитель
— Clostridi-um spp. Возникает после травмы,
если рана загрязнена землей или навозом, иногда — при прорастании стенки кишки
злокачественной опухолью. Обычно сопровождается образованием пузырьков газа и
тяжелой интоксикацией.
Флегмона, вызванная атипичными микобактери-ями. Возбудители — Mycobacterium chelo-nae, Mycobacterium
fortuitum и Mycobacterium
abscessus. Развивается после хирургических вмешательств, инъекций,
проникающих ранений. Интоксикация нехарактерна. Флегмона, вызванная Cryptococcus
neoformans. Обязательное
условие — сниженный иммунитет. Пораженный участок красный, горячий, отечный,
болезненный при пальпации. Локализация — конечности. Изредка возникает
одновременно несколько очагов. Гнилостные инфекции мягких тканей. Отличаются
обширным некрозом тканей (см. рис. 24-12). Антимикробной терапии недостаточно,
необходима хирургическая обработка с иссечением омертвевших тканей. Заболевание
начинается с гиперемии, боли и отека мягких тканей, затем появляется участок
некроза черного цвета. Омертвевшие ткани подвергаются гнилостному распаду,
быстро превращаясь во влажную зловонную темно-бурую массу. В зависимости от
глубины поражения различают гнилостную флегмону, некротический фасциит и
некротический миозит. Однако на основании клинической картины их
разграничить почти невозможно. Диагноз некротического фасциита ставят только
после хирургической ревизии раны и гистологического исследования. Некротический
фасциит полового члена и мошонки называют гангреной Фурнье.
Дифференциальный диагноз
Рожа и флегмона
Тромбофлебит, тромбоз глубоких вен, варикозная экзема,
контактный дерматит, отек Квинке, фиксированная токсидермия, узловатая эритема,
лаймская болезнь (хроническая мигрирующая эритема), опоясывающий лишай (до
появления высыпаний), синдром Уэллса (рецидивирующий эозино-фильный дерматит),
периодическая болезнь. Гнилостные инфекции мягких тканей Васкулит, атероэмболия
(инфаркт кожи), заболевания периферических сосудов, ДВС-синдром (молниеносная
пурпура), кальци-филаксия, варфариновый некроз, травма, укус паука бурого
отшельника.
Дополнительные исследования
Общий анализ крови
Возможны лейкоцитоз, повышение СОЭ.
Микроскопия мазка, окрашенного по Граму
Для исследования используют раневой экссудат, гной,
содержимое пузырей, материал, полученный при аспирационной биопсии.
Стрептококки группы А — цепочки грамположительных кокков; Staphylococ-cus aureus —
гроздевидные скопления грамположительных кокков; клостридии —
гра-мотрицательные палочки в окружении немногочисленных нейтрофилов.
Мазки-отпечатки
Предметным стеклом прикасаются к материалу, полученному при
биопсии пораженной кожи. Затем добавляют каплю гидрок-сида калия, что позволяет
увидеть дрожжевые клетки (Candida spp.,
Cryptococcus spp.)
и мицелий грибов (Mucor spp.).
Бактерии хорошо видны при окраске мазка-отпечатка по Граму.
Посев
Выделить возбудителя из крови или материала, полученного при
биопсии, удается

Рисунок 24-10. Флегмона глазницы: возбудитель — Haemophilus influenzae. Правая половина
лица отечна и гиперемирована. (Публикуется с разрешения доктора Arthur R. Rhodes) лишь в 25% случаев. При
атипичном течении заболевания показан посев на специальные среды для грибов и микобактерий.
Возбудителя легче выделить из материала, полученного при аспирационной биопсии.
Патоморфология
С помощью гистологического исследования пораженных тканей
можно исключить неинфекционные дерматиты, установить наличие и степень
гнилостной инфекции, обнаружить Cryptococcus neoformans.
Имму-нофлюоресцентное окрашивание: с помощью моноклональных и поликлональных
антител можно выявить микроорганизмы (например, стрептококков группы А в
сетчатом слое дермы).
Лучевая диагностика
МРТ позволяет различить миозит, фасциит и флегмону, выявить
подкожные абсцессы. Рентгенография позволяет выявить пузырьки газа в мягких
тканях и установить границы очага инфекции.
Диагноз
Обычно достаточно клинической картины. Выделить возбудителя
удается лишь у 25% больных с нормальным иммунитетом. При подозрении на
гнилостную инфекцию немедленно проводят биопсию глубоких отделов раны и
исследование замороженных срезов.
Патогенез
Инфекция быстро распространяется по клетчаточным
пространствам. Микроорганизмы вырабатывают целый ряд ферментов: гиалуронидазу,
которая расщепляет гли-козаминогликаны основного вещества соединительной ткани,
стрептокиназу, растворяющую отложения фибрина, и фосфоли-пазы, разрушающие
клеточные мембраны. Возникновению анаэробной инфекции обычно предшествует
омертвение тканей, что имеет место при травме. Полагают, что тяжесть флегмоны
определяется не количеством микроорганизмов, проникших в рану (оно обычно
невелико), а реакцией организма на суперантигены бактерий.
Течение и прогноз
Если лечение начато с опозданием, возможно гематогенное и
лимфогенное распростра- нение инфекции с образованием метастатических абсцессов
в других органах. При этом часто страдают протезированные и измененные,
деформированные клапаны сердца (инфекционный эндокардит). До появления
антибиотиков смертность при флегмонах была очень высокой. При некротическом
фасциите консервативное лечение неэффективно, необходимо иссечение пораженных
тканей. При нейтропении прогноз зависит от того, удастся ли восстановить число
нейтрофилов.
Лечение и профилактика
Профилактика
Больные, перенесшие рожу или флегмону. Ношение эластичных
чулок, обработка кожи антисептиками, длительный прием антибиотиков
(феноксиметилпенициллин, диклок-сациллин или эритромицин, каждый по 500 мг/сут
внутрь). Профилактика особенно необходима при лимфедеме. Больные, перенесшие
операции на подкожных венах ног (взятие участков для шунтирования).
Профилактика особенно необходима при дерматофитии стоп. Ежедневно обрабатывают
кожу бензоилпероксидом и противогрибковым кремом.
Профилактика пневмококковой флегмоны. Группа риска —
иммунизация пневмококковой вакциной.
Профилактика флегмоны, вызванной Haemophi-lus influenzae типа
В. Неиммунизированным детям младше 4 лет, находящимся в тесном контакте с
больным, назначают антибиотики.
Профилактика флегмоны, вызванной Vibrio vul-nificus. Больные сахарным диабетом,
циррозом печени, алкоголизмом не должны употреблять в пищу сырые и
непроваренные морские продукты.
Лечение
Антимикробная терапия. См. табл. 24-В. Хирургическое.
Гнойные, гнилостные и газовые инфекции мягких тканей требуют хирургического
вмешательства. Показаны вскрытие и дренирование очага инфекции, иссечение всех
некротизированных тканей. Другие мероприятия. Покой, иммобилизация и
приподнятое положение пораженной конечности, согревающие компрессы,
обезболивание.

Рисунок 24-11. Флегмона, вызванная Vibrio vulnificus. У этого
пожилого больного — сахарный диабет и цирроз печени. Флегмона голени возникла
после того, как он перенес энтерит. Поражены голень, лодыжка и стопа; на коже
видны обширные кровоизлияния и пузыри. Возбудитель — Vibrio vulnificus —
попадает в кожу гематогенным путем из кишечника, что отличает эту флегмону от
других

Рисунок 24-12. Некротический фасциит. Кожа всей
ягодицы красная и отечная. В центре — быстро расширяющаяся зона некроза.
Больной без сознания
Таблица 24-В. Рожа и флегмона: антимикробная терапия


Рожа – болезнь инфекционного характера, вызываемая гемолитическими стрептококками. Воспаления и деформации затрагивают четко ограниченный участок кожного покрова, сопровождаются лихорадкой и интоксикацией организма.
Поскольку деятельность стрептококков группы А считается главной причиной, по которой у человека появляется рожа на ноге (см. фото), самое эффективное лечение строится на приеме пенициллинов и других антибактериальных препаратов.
Причины возникновения
Почему возникает рожа на ноге, и что это такое? Основной причиной рожистого воспаления выступает стрептококк, который попадает в кровь в результате любых повреждений кожного покрова, ссадин, микротравм. Играют роль так же переохлаждение и стресс, чрезмерный загар.
Среди факторов, которые могут привести к развитию рожистого воспаления, немаловажное место занимают стрессы и постоянные перегрузки, как эмоциональные, так и физические. Остальными определяющими факторами считаются:
- резкие температурные перепады (снижения и повышения температуры);
- повреждения кожных покровов (царапины, укусы, уколы, микротрещины, опрелости и прочее);
- чрезмерный загар;
- различные ушибы и другие травмы.
В подавляющем большинстве случаев рожа развивается на руках и ногах (ступни, голени); намного реже воспаление возникает на голове и лице, самыми же редкими считаются воспалительные процессы в паху (промежность, половые органы) и на туловище (живот, бока). Слизистые оболочки также могут подвергнуться поражению.
Заразна ли болезнь рожа на ноге?
Рожистое воспаление кожи – заразное заболевание, поскольку основной причиной его возникновения является инфекция, благополучно передающаяся от одного человека другому.
При работе с больным (обработка места воспаления, лечебные процедуры) рекомендуется использовать перчатки, после завершения контакта тщательно мыть руки с использованием мыла. Основным источником заболеваний, вызываемых стрептококком, всегда является больной человек.
Классификация
В зависимости от характера поражения рожистое воспаление бывает в виде:
- Буллезной формы – на коже возникают пузыри с серозным экссудатом. Крайней степенью этой формы является возникновение некротических изменений – клетки кожи гибнут и практически не регенерируют на пораженном участке.
- Геморрагической формы – в месте поражения сосуды становятся проницаемы и возможно образование кровоподтеков.
- Эритематозной формы – ведущим симптомом является покраснение и отек кожи.
Для определения правильной тактики лечения рожи необходимо точно определить степень тяжести заболевания и характер его течения.
Симптомы
Инкубационный период рожистого воспалительного процесса составляет от нескольких часов до 3 – 4 суток. Патологию медики классифицируют следующим образом:
- по степени тяжести – легкая, средняя и тяжелая стадия;
- по характеру течения – эритематозная, буллезная, эритематозно-буллезная и эритематозно-геморрагическая форма;
- по локализации – локализованное (на одном участке тела), распространенное, метастатическое поражение.
После инкубационного периода у больного проявляются симптомы рожи на ноге, среди которых общая слабость, разбитость и недомогание. После этого совершенно внезапно поднимается температура, и появляется озноб и головная боль. Первые несколько часов проявления рожи характеризуются очень высокой температурой, которая может достигать сорока градусов. Также присутствует мышечная боль в области ног и поясницы, у человека болят суставы.
Характерной чертой, присущей воспалительному процессу, является ярко-красный цвет пораженных участков, похожих на языки пламени. Четко обозначенные края имеют возвышения по периферии – так называемый воспалительный вал.
Более сложная форма – эритематозно-буллезная. В этом случае на первый или третий день заболевания происходит образование пузырьков с прозрачной жидкостью на очаге заболевания. Они лопаются, образуя корки. Благоприятное лечение приводит к заживлению и образованию молодой кожи после ее отпада. В противном случае возможно образование язв или эрозий.
Рожна ноге: фото начальная стадия
Представляем к просмотру подробные фото, чтобы узнать как выглядит данный недуг в начальной стадии и не только.
Как лечить рожу на ноге?
Если речь идет о легкой степени тяжести, то вполне достаточно лечения в домашних условиях. А вот в тяжелых и запущенных случаях не обойтись без госпитализации в хирургическое отделение.
Самое эффективное лечение рожи на ноге обязательно включает в себя назначение антибиотиков. Для максимального их эффекта врач предварительно обязан выяснить наиболее действенные из них в каждом конкретном случае. Для этого обязательно собирается анамнез.
В подавляющем большинстве случаев применяются следующие препараты:
Помимо антибиотиков, медикаментозное лечение включает и другие назначения.
- Для снятия болезненных и тяжелых проявлений заболевания и симптоматического лечения используются жаропонижающие, мочегонные и сосудистые средства.
- Средства, снижающие проницаемость кровеносных сосудов — их прием так же необходим в отдельных случаях.
- В случаях, когда тяжелое течение болезни осложнено интоксикацией, в борьбе за здоровье используются дезинтоксикационные средства — например, реополиглюкин и/или раствор глюкозы.
- Витамины групп А, В, С и др.,
- Противовоспалительные средства.
Также больному рожей показана криотерапия и физиотерапия: местное ультрафиолетовое облучение (УФО), воздействие тока высокой частоты (УВЧ), воздействие слабыми разрядами электротока, лазеротерапия в инфракрасном световом диапазоне.
Прогноз
Прогноз заболевания условно благоприятный, при адекватном своевременном лечении высока вероятность полного излечения и восстановления трудоспособности. В ряде случаев (до трети) возможно формирование рецидивирующих форм заболевания, которые значительно хуже поддаются лечению.
Осложнения
Если не начато во время лечение или оно проведено не до конца, то болезнь может спровоцировать определенные последствия, которые требуют дополнительной терапии:
- Отеки и лимфостаз на ноге, приводящие к слоновости и нарушению питания в тканях.
- При попадании дополнительной инфекции могут возникнуть абсцессы, флегмоны и сепсис.
- У ослабленного или пожилого человека могут нарушаться деятельность сердца, сосудов, почек, возникать пневмонии и холангиты.
- Поражения вен, расположенных на поверхности – тромбофлебиты, флебиты и перифлебиты. В свою очередь осложнением тромбофлебитов могут стать тромбоэмболии легочных артерий.
- Эрозии и язвы, которые длительно не заживают.
- Некрозы, на местах кровоизлияний.
