Гепатозы протекают с признаками воспаления

Гепатозы – это невоспалительные заболевания печени, вызванные экзогенными или наследственными факторами, сопровождающиеся нарушением обменных процессов в печени, дистрофией гепатоцитов. Проявления зависят от этиологического фактора, вызвавшего заболевание. Едиными для всех типов патологии являются желтуха, недостаточность функции печени, диспепсические явления. Диагностика включает УЗИ гепатобилиарной системы, МРТ печени или МСКТ брюшной полости, пункционную биопсию с исследованием биоптатов печеночных тканей. Специфическое лечение экзогенных гепатозов заключается в устранении причины заболевания, для наследственных гепатозов специфического лечения не существует.
Общие сведения
Гепатозы – группа самостоятельных заболеваний, объединенных явлениями дистрофии и некроза печеночных клеток вследствие воздействия различных токсических факторов или наследственных дефектов обмена билирубина. Отличительной чертой гепатозов служит отсутствие явных проявлений воспалительного процесса.
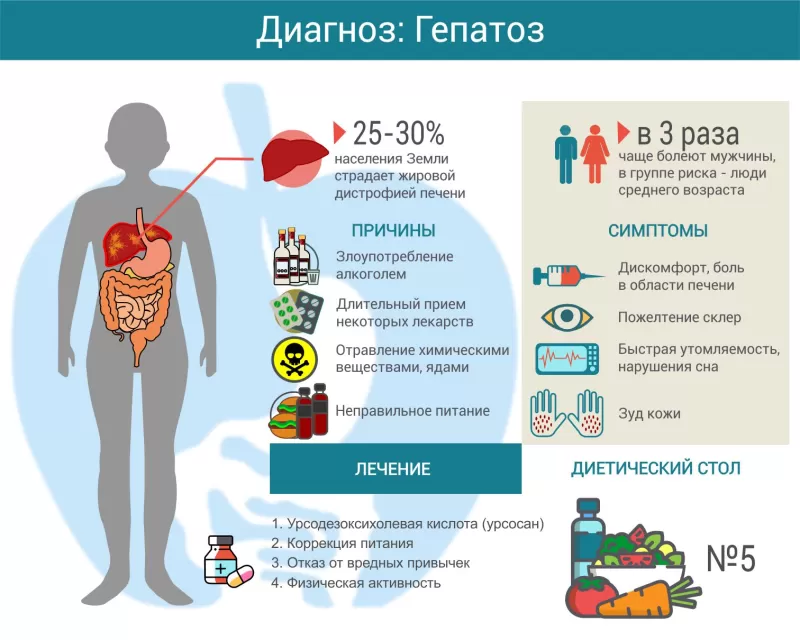
Наиболее частой формой гепатоза является стеатоз, или жировая дистрофия печени – он встречается в 25% всех диагностических пункций печени. У людей с индексом массы тела более 30, у пациентов с хроническим алкоголизмом жировой гепатоз регистрируется в 95% случаев патоморфологических исследований. Наименее встречаемой формой гепатоза являются наследственные заболевания обмена билирубина, однако протекают они иногда тяжелее, а специфического лечения наследственных пигментных гепатозов не существует.
Гепатозы
Причины гепатозов
Известно множество причин развития заболевания, все они делятся на две группы: экзогенные факторы и наследственные патологии. К внешним причинам относят токсические влияния, болезни других органов и систем. При избыточном употреблении алкоголя, заболеваниях щитовидной железы, сахарном диабете, ожирении развивается жировой гепатоз печени. Отравление токсичными веществами (в основном фосфорорганическими соединениями), лекарственными препаратами (чаще всего это антибиотики тетрациклинового ряда), ядовитыми грибами и растениями приводит к развитию токсического гепатоза.
Неалкогольный гепатоз
В патогенезе неалкогольного жирового гепатоза ведущую роль играет некроз гепатоцитов с последующим избыточным откладыванием жира как внутри клеток печени, так и за их пределами. Критерием жирового гепатоза является содержание триглицеридов в ткани печени более 10% от сухой массы. Согласно исследованиям, наличие жировых включений в большей части гепатоцитов говорит о не менее чем 25% содержании жира в печени. Неалкогольный жировой гепатоз имеет большую распространенность среди населения.
Считается, что основной причиной поражения печени при неалкогольном стеатозе является превышение определенного уровня триглицеридов крови. В основном эта патология протекает бессимптомно, но изредка может приводить к циррозу печени, недостаточности печеночных функций, портальной гипертензии. Около 9% всех биопсий печени выявляют данную патологию. Общая доля неалкогольного жирового гепатоза среди всех хронических заболеваний печени составляет около 10% (для населения европейских стран).
Алкогольный гепатоз
Алкогольный жировой гепатоз является вторым по распространенности и актуальности заболеванием печени после вирусных гепатитов. Тяжесть проявлений данного заболевания имеет прямую зависимость от дозы и длительности употребления спиртного. Качество алкоголя на степень поражения печени не влияет. Известно, что полный отказ от спиртного даже на развернутой стадии заболевания может привести к регрессу морфологических изменений и клиники гепатоза. Эффективное лечение невозможно без отказа от спиртного.
Токсический гепатоз
Токсический гепатоз может развиться при воздействии на организм химически активных соединений искусственного происхождения (органические растворители, фосфорорганические яды, соединения металлов, используемые в производстве и быту) и природных токсинов (чаще всего это отравление строчками и бледной поганкой). Имеет широкий спектр морфологических изменений в тканях печени (от белкового до жирового), а также различные варианты течения.
Механизмы действия гепатотропных ядов многообразны, но все они связаны с нарушением дезинтоксикационной функции печени. Токсины попадают с током крови в гепатоциты и вызывают их гибель путем нарушения различных обменных процессов в клетках. Алкоголизм, вирусные гепатиты, белковое голодание и тяжелые общие заболевания усиливают гепатотоксичное действие ядов.
Наследственные гепатозы
Наследственные гепатозы возникают на фоне нарушения обмена желчных кислот и билирубина в печени. К ним относят болезнь Жильбера, синдромы Криглера-Найяра, Люси-Дрисколла, Дабина-Джонсона, Ротора. В патогенезе пигментных гепатозов главную роль играет наследственный дефект выработки ферментов, принимающих участие в конъюгации, последующей транспортировке и выделении билирубина (в большинстве случаев – его неконъюгированной фракции). Распространенность этих наследственных синдромов среди населения составляет от 2% до 5%.
Протекают пигментные гепатозы доброкачественно, при соблюдении правильного образа жизни и питания выраженных структурных изменений в печени не наступает. Наиболее распространенным наследственным гепатозом является болезнь Жильбера, остальные синдромы встречаются достаточно редко (соотношение случаев всех наследственных синдромов к болезни Жильбера 3:1000). Болезнь Жильбера или наследственная негемолитическая неконъюгированная гипербилирубинемия поражает преимущественно молодых мужчин. Основные клинические проявления этого заболевания возникают при воздействии провоцирующих факторов, погрешностей диеты.
К кризам при наследственных гепатозах приводят:
- голодание
- низкокалорийная диета
- травмирующие операции
- прием некоторых антибиотиков
- тяжелые инфекции
- избыточная физическая нагрузка
- стрессы
- прием спиртного
- использование анаболических стероидов.
Для улучшения состояния больного достаточно исключить данные факторы, наладить режим дня, отдыха и питания.
Симптомы гепатозов
Симптомы зависят от причины патологии. Наиболее выраженная симптоматика у токсического гепатоза: пациента беспокоит явная желтушность кожи и слизистых, высокая температура, диспепсия. Чаще всего отмечаются сильные боли в правой половине живота. Моча приобретает цвет темного пива. Жировой гепатоз имеет похожую симптоматику, но выражена она намного слабее: периодические тянущие боли в подреберье справа, редкие приступы тошноты, диареи, эпизодическая желтуха.
Болезнь Жильбера характеризуется умеренным увеличением печени, тупыми болями в животе справа, которые встречаются в межприступный период у двух третей пациентов. При кризе данная симптоматика регистрируется практически у всех больных, присоединяется желтуха. Подтвердить данный диагноз позволяют провокационные пробы. Проба с ограничением калорийности рациона заключается в значительном снижении общей энергетической ценности пищи в течение двух суток, исследовании уровня билирубина до и после голодания.
Повышение уровня общего билирубина после проведенной пробы более чем на 50% считается положительным результатом. Проба с никотиновой кислотой проводится после исследования исходного уровня билирубина, внутривенно вводится 5мл никотиновой кислоты. Повышение уровня общего билирубина более чем на 25% через пять часов после пробы подтверждает диагноз.
Синдром Криглера-Найяра – редкое заболевание, проявляющееся обычно уже в периоде новорожденности. Первый тип заболевания протекает тяжело, с высокой гипербилирубинемией и токсическим поражением центральной нервной системы. Обычно такие больные погибают в младенческом возрасте. Второй тип протекает благоприятно, в клинике нет иной симптоматики, кроме умеренной желтухи.
Самые редкие формы пигментных гепатозов:
- синдром Люси-Дрисколла (желтуха грудного молока, исчезает после перевода на искусственное вскармливание)
- синдром Дубина-Джонсона (характеризуется нарушением секреции желчи, проявляется желтушностью склер, усиливающейся при приеме пероральных контрацептивов, беременности)
- синдром Ротора (схож с предыдущим заболеванием, но секреция желчи не нарушена).
Диагностика
Консультация гастроэнтеролога обязательна для определения причины гепатоза, так как от этого будет зависеть тактика лечения. Диагностика гепатозов начинается с исключения других заболеваний печени. Для этого производится забор крови для определения антигенов или антител к вирусным гепатитам, биохимических проб печени, анализов кала и мочи на желчные пигменты, коагулограммы. После исключения другой патологии печени повторная консультация гастроэнтеролога позволит направить диагностический поиск в нужное русло.
УЗИ печени и желчного пузыря является достаточно информативным методом на первом этапе, позволяющим выявить морфологические и структурные перестройки печеночной ткани. Более подробные сведения о состоянии гепатоцитов можно получить с помощью магнитно-резонансной томографии — МРТ печени и желчевыводящих путей, мультисрезовой спиральной компьютерной томографии — МСКТ органов брюшной полости.
Наличие жировых отложений, структурных невоспалительных изменений в печени является поводом к проведению пункционной биопсии печени, морфологического анализа биоптатов. Данное исследование позволит установить точный диагноз.

КТ ОБП (без контраста). Выраженный жировой гепатоз. Плотность паренхимы печени (синий круг) ниже, чем плотность вен (красные стрелки).
Лечение гепатозов
Обычно пациенты с гепатозами нуждаются в амбулаторной терапии, при тяжёлой сопутствующей патологии может потребоваться госпитализация в отделение гастроэнтерологии. Тактика лечения каждого из видов гепатоза определяется его этиологией. В лечении неалкогольного жирового гепатоза ведущее значение имеют соблюдение диеты и умеренные физические нагрузки. Снижение общего количества жира и углеводов в рационе, наряду с повышением доз белка, приводит к снижению общего количества жира во всем организме, в том числе и в печени. Также при неалкогольном гепатозе показано назначение мембраностабилизаторов и гепатопротекторов.
Лечебные мероприятия при алкогольной болезни печени также включают соблюдение диеты и умеренные физические нагрузки. Но основным терапевтическим фактором при алкогольном гепатозе является полный отказ от спиртного – значительное улучшение наступает уже через 1-1,5 месяца воздержания. Если пациент не откажется от употребления алкоголя, все лечебные мероприятия будут неэффективными.
Наследственные пигментные гепатозы требуют бережного отношения к своему здоровью. Таким пациентам следует выбирать работу, исключающую тяжелые физические и психические нагрузки. Питание должно быть здоровым и разнообразным, включать в себя все необходимые витамины и минеральные вещества. Дважды в год нужно назначать курс лечения витаминами группы В. Физиотерапия и санаторно-курортное лечение при наследственных гепатозах не показаны.
Болезнь Жильбера не требует проведения особых лечебных мероприятий – даже при полном отсутствии лечения уровень билирубина обычно спонтанно нормализуется к 50 годам. Среди некоторых специалистов бытует мнение, что гипербилирубинемия при болезни Жильбера требует постоянного применения средств, временно снижающих уровень билирубина.
Клинические исследования доказывают, что подобная тактика не улучшает состояния больного, но приводит к депрессивным расстройствам. У пациента формируется мнение, что он страдает тяжелым неизлечимым заболеванием, требующим постоянного лечения. Все это зачастую заканчивается выраженными расстройствами психологического характера. В то же время, отсутствие необходимости лечения болезни Жильбера формирует у пациентов положительный взгляд на свою патологию и состояние.
В лечении синдрома Криглера-Найяра 1 типа эффективны только фототерапия и процедура заменного переливания крови. В терапии второго типа заболевания с успехом применяются индукторы ферментов (фенобарбитал), умеренная фототерапия. Отличный лечебный эффект при желтухе грудного молока имеет перевод на искусственное вскармливание. Остальные наследственные пигментные гепатозы в проведении лечебных мероприятий не нуждаются.
Прогноз и профилактика
При полном устранении причинного агента прогноз жирового неалкогольного гепатоза благоприятный. Факторами риска, приводящими к формированию фиброза при этой разновидности гепатоза, являются: возраст более 50 лет, высокий индекс массы тела, повышение в крови уровней глюкозы, триглицеридов, АЛТ. Трансформация в цирроз происходит крайне редко. При алкогольном гепатозе без морфологических признаков фиброза печеночной ткани прогноз благоприятный, но только при условии полного отказа от спиртного. Наличие даже начальных признаков фиброзирования значительно повышает риск цирроза печени.
Среди пигментных гепатозов наиболее неблагоприятный прогноз у первого типа синдрома Криглера-Найяра. Большинство пациентов с этой патологией погибают в раннем возрасте в связи с токсическим действием билирубина на головной мозг либо из-за присоединения тяжелой инфекции. Остальные типы пигментных гепатозов имеют благоприятный прогноз.
Профилактических мероприятий для предупреждения наследственных гепатозов не существует. Профилактикой приобретенных гепатозов является здоровый образ жизни и питания, исключение неконтролируемого приема лекарств. Следует избегать случайного контакта с ядами, отказаться от употребления спиртного.
Гепатоз представляет собой токсико-аллергический ответ ткани печени на различные повреждающие факторы. Как результат этого ответа возникают дегенеративные изменения в печеночных клетках (в отличие от воспалительного процесса при гепатите). Характерно появление таких симптомов, как общее недомогание, дискомфорт в правом подреберье, снижение аппетита и диспепсия. Наиболее эффективно лечение при раннем выявлении заболевания. Если не обращаться за медицинской помощью, то гепатоз может привести к циррозу печени или гепатиту.
Классификация
Гепатоз может протекать остро или хронически. К острой форме относится холестатический гепатоз беременных. Обычно он развивается в третьем триместре беременности и является относительно редким вариантом заболевания.
Гораздо чаще диагностируют хронический гепатоз. Эксперты выделяют следующие его типы:
- жировой;
- пигментный.
Наиболее распространен стеатогепатоз – жировая дистрофия печени. По статистике он диагностируется у 25-30 % населения. Большая часть таких больных – это люди среднего и пожилого возраста. У мужчин встречается в 2,7 раза чаще, чем у женщин.
Пигментные гепатозы относятся к редким патологиям. Это генетически обусловленные заболевания, связанные с нарушением обмена билирубина: синдром Жильбера, болезнь Криглера-Найяра и др.
Причины
Наиболее частые причины гепатоза следующие:
- неправильное питание (большое количество жирной пищи, синтетических добавок);
- длительный прием определенных лекарств (антидепрессанты, нейролептики, некоторые антибиотики, антидиабетические препараты, гормональные средства);
- злоупотребление алкоголем;
- обменные нарушения (сахарный диабет, заболевания щитовидной железы);
- беременность (острый гепатоз беременных).
Механизм развития дистрофических изменений в печени зависит от этиологии. Так, например, при стеатогепатозе в печеночных клетках происходит избыточное отложение триглицеридов (производных холестерина). Из-за нарушения антиоксидантных систем повреждаются клеточные структуры, в частности, митохондрии. Данные изменения становятся причиной воспалительных реакций и нарушения функций гепатоцитов.
Симптомы
Гепатоз может иметь различную выраженность симптомов, что зависит от его причины, характера течения и стадии. В частности, жировая дистрофия печени протекает в виде трех последовательных фаз:

Дискомфорт в правом подреберье – один их признаков гепатоза
Фото: shutterstock.com
- стеатогепатоз;
- стеатогепатит;
- цирроз печени.
На начальной стадии заболевания симптомы выражены незначительно и носят неспецифический характер:
- быстрая утомляемость;
- нарушение сна;
- дискомфорт в правом подреберье;
- небольшое увеличение печени;
- ожирение;
- зуд кожи;
- артериальная гипертензия и др.
У некоторых пациентов нет совершенно никаких симптомов, признаки дистрофических изменений выявляют случайно во время УЗИ. Нередко стеатогепатоз сочетается с патологией желчного пузыря, особенно с желчнокаменной болезнью. В этом случае ведущие жалобы – это болевые приступы в проекции печени, диспепсические явления (тошнота, рвота, отрыжка, вздутие живота). Иногда гепатозу сопутствуют другие патологии желудочно-кишечного тракта: язвы или эрозии слизистой, колит, панкреатит и др.
По мере прогрессирования заболевания на стадии стеатогепатита и цирроза присоединяются симптомы печеночной недостаточности и портальной гипертензии:
- пожелтение кожи и склер;
- отеки;
- увеличение живота и асцит;
- повышенная кровоточивость (геморрагический синдром);
- снижение памяти и внимания.
Диагностика
Лечением и диагностикой гепатоза занимается терапевт или гастроэнтеролог. После общего осмотра и анализа жалоб врач назначит дополнительные исследования:
- общий и биохимический анализ крови (трансаминазы, щелочная фосфатаза, ГГТ и др.);
- ультразвуковое исследование (УЗИ) печени и органов брюшной полости.
По показаниям для уточнения диагноза проводят другие обследования:
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ);
- радионуклидную гепатографию;
- биопсию печени.
Чтобы исключить другие заболевания печени (вируснsq или аутоиммуннsq гепатит, гемохроматоз и др.), нужны специальные биохимические исследования. Например, врач может назначить исследование крови на HBs-AG, церрулоплазмин, уровень железа и пр.
Лечение
Современный подход к терапии гепатоза предусматривает, прежде всего, устранение этиологических факторов. Больному нужно отказаться от употребления алкоголя, бесконтрольного приема лекарственных препаратов. Если пациенту нужен постоянный прием медикаментов, то пересматривают их дозировки или меняют на другие, не оказывающие вредного воздействия на печень.
Потребуется правильно составить рацион с учетом потребностей больного. Положительный эффект оказывают физические нагрузки.
Диета
Важное (едва ли не главное) место в лечение гепатоза занимает специальная диета. Рацион должен быть составлен с учетом следующих принципов:

- 1 г белка на 1 кг массы тела;
- большое количество водорастворимых витаминов (аскорбиновая кислота, В1, В6, В12, фолиевая кислота и др.);
- максимальное снижение количества животных жиров, быстроусвояемых углеводов, раздражающих слизистую ЖКТ блюд.
В таблице приведены разрешенные и запрещенные продукты:
Более развёрнутый список продуктов, а также рецепты на каждый день представлены в бесплатном мобильном приложении Стол №5. Доступно на iPhone и Android.
Питание должно быть дробным: небольшими порциями и с промежутком в 2-3 часа. Готовить блюда нужно на пару или отваривать. Разрешается запекать без жира в духовке. Пища должна быть обязательно теплой. Холодные блюда (кефир из холодильника, мороженое) усиливают спазм сфинктеров желчевыводящих путей и могут спровоцировать боль.
Медикаментозное лечение
Для скорейшего восстановления печени рекомендованы урсодезоксихолевая кислота (удхк) и антиоксиданты. Для лечения сопутствующих заболеваний желудочно-кишечного тракта назначают препараты: гастропротекторы (Ребагит) при наличии язв или эрозий желудка и двенадцатиперстной кишки, ферменты (Мезим, Панкреатин), пробиотики, лекарства, снижающие кислотность в желудке (Омепразол, Нольпаза) и др.
Прогноз и профилактика
Наиболее благоприятный прогноз при раннем начале лечения. В этом случае коррекция образа жизни, назначение гепатопротекторов и антиоксидантов приводят к восстановлению функции печени.
К неблагоприятным прогностическим показателям относятся:
- существенные изменения показателей функциональных проб печени (трансаминазы, щелочная фосфатаза);
- участки фиброза в печеночной ткани;
- признаки холестаза;
- портальная гипертензия.
При запущенной форме гепатоза требуются длительное лечение и регулярные посещения врача. Контроль биохимических показателей печени повторяют каждые три месяца, раз в полгода делают УЗИ.
Профилактика гепатоза – это ограничение потребления алкоголя, сбалансированное питание и здоровый образ жизни. Любые лекарственные средства нужно принимать по назначению врача и под его контролем. Только в этом случае удастся избежать заболеваний ЖКТ и сохранить здоровую печень.
