Гинекология воспаление цервикального канала

Под цервикальным каналом понимают ту часть матки, которая находится между влагалищем и полостью матки и соединяет их. Воспаление слизистой канала называется эндоцервицитом. Наиболее часто этому заболеванию подвержены женщины работоспособного возраста.
Причины воспаления цервикального канала
Причины возникновения эндоцервита бывают инфекционного и неинфекционного характера. К первым можно отнести инфицирование такими микроорганизмами, как стрептококки, гонококки, кишечная палочка, хламидии, трихомонады, кандиды, уреаплазмы, стафилококки, вирусы герпеса и папилломы. Неинфекционными причинами развития воспаления могут быть травмы, новообразования, радиация, эрозия шейки матки, опущение шейки матки. Однако они встречаются довольно редко.
Наиболее часто заболевание начинается с воспалительного процесса во влагалище, переходящего затем на шейку матки. Часто оно сопровождается кольпитом.
Но не все женщины обязательно заболевают эндоцервитом. Можно назвать несколько факторов, являющихся провоцирующими в развитии заболевания. К ним относятся:
· Деформация шейки матки после аборта, зондирования матки, введения внутриматочной спирали, травмы в родах, диагностическое выскабливание;
· Местное или общее снижение иммунитета после воспаления половых органов;
· Наступление обычной менструации;
· Частые стрессы.
В норме в просвете цервикального канала практически всегда находится слизистая пробка, которая защищает полость матки от проникновения патогенных микроорганизмов из влагалища. При различных медицинских манипуляциях пробка разрушается, меняется её физический и химический состав, в результате чего инфекция может свободно проникать в матку через цервикальный канал, вызывая тем самым эндоцервицит, а затем и эндометрит.
Инфекция также может проникать в цервикальный канал с менструальной кровью. Вот почему именно в этот период особенно нужно помнить о правилах личной гигиены.
Симптомы воспаления цервикального канала
Какими могут быть симптомы эндоцервицита? С первых дней в области половых органов появляется чувство жжения, зуд, боль внизу живота тянущего характера, дискомфорт при половом акте, выделения обильные или в небольшом количестве. Если лечение не начато своевременно, то острый период переходит в хроническое течение.
Жалоб, конечно, уже не будет, но это не скажет о том, что женщина выздоровела. Просто заболевание перешло в латентный период, и женский организм адаптировался к инфекции. Если её не пролечить, то воспаление распространится на соседние органы и в дальнейшем могут возникнуть осложнения.
В некоторых случаях эндоцервицит протекает бессимптомно и не влияет на здоровье женщины, однако наличие воспаления в цервикальном канале может привести к патологическим изменениям шейки матки и послужит почвой для развития эрозии шейки матки, а потом и её дисплазии. При воспалении канала происходит изменение состава шеечной слизи, что впоследствии может быть одной из причин бесплодия.
Диагностика

В целях профилактики и диагностики заболевания женщина должна посещать гинеколога как минимум раз в году. При появлении каких-либо жалоб также нужно посетить врача для выявления характера заболевания и его лечения. Диагноз ставится в комплексе, после опроса и обследования больной.
Обычно женщинам проводят следующие исследования:
· Осмотр с помощью гинекологических зеркал – при наличии воспаления наблюдаются покраснение, и отек в области цервикального канала, выделения гнойного характера;
· Микроскопию мазка – при её проведении определяется интенсивность воспаления по количеству лейкоцитов и наличие патогенных микроорганизмов в канале;
· Бактериологическое исследование мазков, выявляющее возбудителя болезни;
· Кольпоскопию – она визуально показывает признаки воспаления благодаря использованию специального прибора – кольпоскопа, с особой подсветкой и оптическим увеличением;
· Цитологическое исследование мазка после кольпоскопии – в этом случае исследуются клетки эпителия.
Только после тщательно проведенного обследования и выявления штамма возбудителя врач ставит диагноз и назначает индивидуальное лечение. Оно будет зависеть от причины, вызвавшей заболевание и длительности его течения.
В зависимости от состояния женщины ей назначается соответствующая медикаментозная терапия, которая может быть дополнена иммуностимулирующей терапией для поддержания иммунитета. После лечения проводится противогрибковая терапия, восстановление микрофлоры влагалища. После выздоровления для подтверждения результата женщине рекомендуется через некоторое время повторно сдать анализы.
Эндоцервита можно избежать, если соблюдать простые и эффективные правила: быть уверенной в своем сексуальном партнере или же всегда пользоваться презервативами, соблюдать интимную гигиену и ежегодно проходить профилактический осмотр у врача с обязательной сдачей анализов. Все это поможет женщине быть всегда уверенной в своем здоровье!
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы

По статистике среди всех гинекологических заболеваний воспаления органов малого таза занимают лидирующие позиции. Почти у 70% женщин детородного возраста выявляется цервицит. Широкая распространенность такого диагноза связана с особенностями строения половых органов женщины. Риск распространения патогенных микроорганизмов от ануса к влагалищу, а впоследствии в матку чрезвычайно высок.
Опасность патологии заключается в том, что зачастую она протекает без каких-либо симптомов. Но в большинстве случаев она сочетается с другими инфекционными болезнями, которые наносят непоправимый вред репродуктивной женской системе.
Что такое цервицит и его формы
При этом диагнозе воспалительный процесс затрагивает саму матку, ее слизистую оболочку, а также распространяется на яичники и эндометрий.
В зависимости от места локализации выделяют 2 основные формы:
- Эндоцервицит — воспаление поражает цервикальный канал.
- Экзоцервицит — патологический процесс охватывает только влагалищную часть матки.
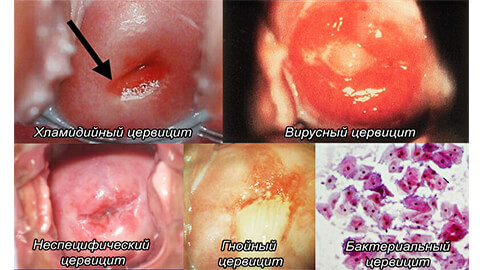
По характеру протекания воспаления выделяют следующие виды цервицита:
- Гнойный
Инфекционное заражение происходит преимущественно через половой контакт. Становится причиной воспалительных процессов в других близлежащих органах. Выделения содержать гной и слизь.
- Вирусный
Возбудителем является ВПЧ или вирус генитального герпеса. Характеризуется появлением внутри шейки матки небольших доброкачественных полипов. Нередко возникает зуд.
- Бактериальный
Причиной является изменение микрофлоры влагалища, а именно вагиноз. Патогенные микроорганизмы поражают как внутренние участки шейки матки, так и влагалище. Высокий риск заражения полового партнера. При присоединении половой инфекции воспаление приобретает гнойную форму.
- Атрофический
Заболевание вызывает атрофию (уменьшение толщины) слизистых оболочек матки. Часто возникает из-за возрастных изменений гормонального фона, в период климакса.
Все эти виды могут долгое время не беспокоить женщин. Но при этом патологический процесс будет распространяться на все отделы шейки матки и соседние органы. Важно не пропускать ежегодные профилактические осмотры у гинеколога.
Основные причины цервицита
Воспалительный процесс всегда запускается патогенным возбудителем. Это вирусы, бактерии и грибки, которые попадают во влагалище половым путем. Все основные причины условно можно разделить на несколько групп:
- ИППП. Это гонококки, трихомонады, хламидии.
- Инфицирование ВПЧ.
- Дисбактериоз, вагиноз. При этих состояниях происходит размножение собственных патогенных бактерий, которые находятся в кишечнике или мочеполовой системе. Это грибковые инфекции, стафилококки, кишечная палочка. Они могут спровоцировать воспалительный процесс вульвы и влагалища, который впоследствии распространиться на шейку матки.
Нередко патогенный возбудитель не удается определить. Тогда причинами цервицита могут выступать следующие факторы:
- травмирование шейки матки при врачебных манипуляциях (аборт, установка спирали, вагинальные исследования) или во время секса;
- снижение иммунитета;
- опущение матки;
- неправильная или чрезмерная интимная гигиена, которая приводит к нарушению вагинальной флоры;
- частое спринцевание;
- плохо обработанные разрывы шейки во время родов;
- период климакса;
- прием гормональных препаратов без консультации врача.
Также распространенной причиной является появление аллергической реакции на плохого качества лубриканты или латекс.
Симптомы цервицита: как вовремя заметить болезнь
Заболевание на начальном этапе никак не беспокоит женщину. Иногда возможен небольшой дискомфорт внизу живота, но этому симптому мало кто придает значение. В 70% случаев воспаление диагностируется врачом только во время гинекологического осмотра.
При усилении воспаления возможные следующие проявления:
- зуд и чувство жжение в интимной области;
- увеличение объема выделений и изменение их цвета;
- появление неприятного запаха;
- дискомфорт во время полового акта, иногда возможны незначительные кровотечения;
- частые позывы в туалет;
- боль в животе, по интенсивности примерно как при ПМС.
Отличительной особенностью является то, что эти проявления усиливаются после менструации. Симптоматика часто слабая, даже в остром периоде.
Внешне цервицит сопровождается отеком и покраснением влагалищной части шейки матки. Если процесс распространился на другие органы, то возможна субфебрильная температура.
Какие возможны осложнения
Болезнь обязательно необходимо лечить, так как из-за длительного воспаления стенки матки утолщаются. Это приводит к сужению канала шейки, что способно привести к бесплодию.
Особенно опасно заболевание в период вынашивания ребенка. Патологический процесс увеличивается риск преждевременных родов, выкидыша. Если патология имеет вирусную природу, то это может привести к инфицированию плода.
Другие возможные негативные последствия заболевания:
- Бартолинит (воспаление в бартолиновой железе).
- Непроходимость маточных труб.
- Аднексит (воспаление придатков)
- Образование спаек.
- Онкология, при инфицировании онкогенным штаммом вируса папилломы человека.
Воспаление имеет тенденцию к распространению вверх, что может приводит к заболеваниям мочеполовой системы и даже брюшной полости. Переход острой фазы в хроническую, а также появление осложнений, усложняет процесс лечения.
Диагностика цервицита

При обнаружении неприятных симптомов нужно записаться на консультацию к гинекологу. Для оценки состояния и постановки диагноза применяется:
- Осмотр в гинекологическом кресле. Первичный и обязательный метод, который позволяет увидеть отек, воспаление и гиперемию шейки матки.
- Бакпосев.
- Цитологический мазок.
- ПЦР.
- Внутривагинальное УЗИ.
Для получения детальной информации женщине назначается кольпоскопия. Это стандартная диагностическая процедура, в ходе которой шейка матки осматривается с помощью лупы. Это позволяет определить границы воспаления. При сомнениях проводятся тестовые пробы — с уксусной кислотой и раствором Люголя. Здоровые клетки не дают реакцию на эти препараты.
Лечение патологии
При определении схемы лечения обязательно необходимо выявить точный возбудитель. В соответствии с этим врач подбирает необходимые группы препаратов. Цель — остановить распространение воспаления, купировать его полностью, а также восстановить микрофлору влагалища. Если нет осложнений, то хороший результат дает фармакотерапия.
Консервативная терапия
Основу составляют противовоспалительные оральные и местные средства. Это вагинальные свечи, таблетки, мази. При выявлении бактерий обязательны антибиотики. Если анализы обнаружили ВПЧ или вирус герпеса, то терапия включает противовирусные средства.
Также могут назначаться:
- Антисептические средства.
- Иммуномодуляторы.
- Витаминно-минеральные комплексы.
- Физиотерапия.
- Гормональные средства при атрофической форме заболевания.
При выявлении ИППП целесообразно обратиться к врачу не только женщине, но и половому партнеру. Во время лечения рекомендуется половой покой.
Первый этап всегда направлен на борьбу с основной причиной цервицита. Только потом проводится устранение последствий. Хроническая форма требует длительного приема лекарств и комплексного подхода. Обязательно последующая сдача анализов для оценки эффективности терапии и проведение повторной кольпоскопии.
Курс медикаментозной терапии способен справиться только с начальной формой заболевания. Когда отсутствует положительная динамика, врач рекомендует оперативные методы.
Хирургическое лечение
Современная медицина предлагает щадящие и малотравматичные способы избавления от последствий цервицита — эктопии, кондилом, спаек. Эти методы не требуют длительного восстановления и предварительной подготовки.
- Криодеструкция
Предполагает воздействие низкими температурами (жидким азотом) на патологический очаг.
- Диатермокоагуляция.
Назначается только рожавшим женщинам. Прижигание происходит при помощи электрического тока необходимой силы. На данный момент метод считается устаревшим.
- Использование лазера или радиоволн

Передовые безболезненные методы. Можно применять молодым девушкам, планирующим беременность.
Иногда для молодых девушек назначается химическое прижигание с помощью специальных растворов.
В период реабилитации рекомендуется воздержаться от сексуальных контактов, и соблюдать тщательную интимную гигиену. Безопаснее принимать душ, а не ванну. Не рекомендуется поднимать тяжести, выполнять активные физические упражнения. При наличии выделений использовать прокладки без ароматизаторов и отдушек.
Оптимальный результат при использовании хирургических методов лечения можно получить, если предварительно было проведена противовирусная и антибактериальная терапия. Если в организме сохраняется патогенный возбудитель, то рецидив не заставит себя ждать.
Профилактические меры
Многие гинекологические заболевания протекают в скрытой форме, поэтому единственной эффективной профилактикой является ежегодный поход к гинекологу. Не следует игнорировать даже малейший дискомфорт в области живота, поясницы.
Избегайте случайных половых связей. По статистике вероятность заражения ВПЧ выше при частой смене сексуальных партнеров. Стремитесь к постоянным моногамным отношениям. Если беременность не стоит в ближайших планах, то обязательно подберите совместно с врачом оптимальный метод контрацепции.
Своевременно и до конца пролечивайте заболевания мочеполовой системы. При выявлении опущения матки выполняйте комплекс упражнений для укрепления мышц малого таза.
При наступлении климакса обратитесь к гинекологу за подбором заместительной гормональной терапии.
После родов не игнорируйте рекомендуемые посещения врача, особенно если были травмы и разрывы. Старайтесь поддерживать высокий уровень сопротивляемости иммунной системы.
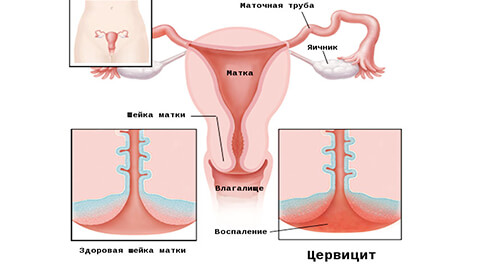
Цервикальный канал находится в шейке матки – гинекологическом органе, соединяющим полость матки и влагалище. Покрывающий этот орган цилиндрический эпителий образует канал, внутреннее воспаление которого называют эндоцервицитом, а с вовлечением в процесс окружающих тканей – цервицитом. Экзоцервицит – это воспалительный процесс шейки матки во влагалищной части.
Болезнь в легкой форме может протекать бессимптомно, а в острой – достаточно болезненно. При отсутствии лечения воспаления цервикального канал его симптомы сглаживаются, и заболевание переходит в хроническую форму.
Цервицит могут вызвать следующие причины:
- Заболевания мочеполовой системы различной этиологии – кольпит, эрозия шейки матки, цистит, эндометрит, аднексит;
- Венерические инфекции – наиболее опасно внедрение гонококков и трихомонад;
- Неспецифические инфекции, которые появляются при внедрении кишечной флоры или стафилококков и стрептококков лифмогенным и гематогенным путями;
- Диагностические процедуры и оперативные вмешательства;
- Применение медицинских препаратов – контрацепция с помощью спермицидов, нарушающих баланс влагалищной флоры;
- Возрастные изменения – снижение уровня эстрогена, опущение влагалища и шейки матки;
- Частая смена половых партнеров – пусть и здоровых – если не используется барьерная контрацепция, из-за изменения качества флоры.
Развитие воспалительного процесса происходит на фоне снижения иммунного статуса.
Может спровоцировать воспаление цервикального канала беременность, так как во время нее меняется гормональный фон, характер вырабатываемого секрета и снижается иммунитет – иначе организм отторгает зародыш и не дает ему закрепиться в эндометрии матки.
Еще один фактор, влияющий на возникновение заболевания – менструация. В шейку матки забрасывается менструальная кровь, и при нарушении правил личной гигиены – редкой смены тампонов или прокладок – в благоприятной среде начинают развиваться патогенные микроорганизмы, вызывая воспалительный процесс.
На фоне хламидиоза заболевание чаще всего протекает без выраженных симптомов, наиболее остро – при внедрении гонококков. Выраженные страдания пациентка испытывает при остром воспалении цервикального канала, и умеренные – при хроническом.
Общие признаки цервицита, а также эндоцервицита и экзоцервицита.
- Выделения различного характера – от обильных слизистых до гнойных, пенистых.
- Зуд или выраженное жжение во влагалище, тяжесть внизу живота.
- Учащенное мочеиспускание.
Может повышаться температура, появляться кровотечения после полового акта. Обострение заболевания наблюдаются после очередной менструации.
При хроническом цервиците шейка матки уплотняется, на ней образуются мелкие кисты – если одним их симптомов болезни была эрозия.
Самолечение только подавляет воспалительный процесс, для того, чтобы его устранить, обязательно следует обратиться к гинекологу, чтобы выяснить причины, вызвавшие воспаления в цервикальном канале, и устранить их направленными воздействиями.
Клиническая картина воспаления цервикального канала шейки матки достаточно типичная и врач может увидеть ее во время гинекологического осмотра. Но нужно сказать, что многие женские заболевания вызывают визуально похожую симптоматику, поэтому без лабораторных и некоторых аппаратных обследований диагноз не устанавливается.
Во время осмотра врач берет мазки:
- на флору – диагностическое мероприятие, при котором выясняют характер флоры, заселяющей влагалище и цервикальный канал;
- на цитологическое обследование – чтобы на раннем этапе обнаружить перерождение на клеточном уровне.
Если первоначальный диагноз подтверждается, проводится посев микрофлоры влагалища для выяснения чувствительности к антибактериальным препаратам, назначается УЗИ обследование внутривлагалищным датчиком, сдают анализ мочи.
Кроме того, может потребоваться узнать результат показателя по крови на наличие антител к гепатитам, ВИЧ-инфекции, реакцию Вассермана.
Если воспаление цервикального канала сопровождается эрозийными повреждениями, делают эндоскопию. Если цервицит имеет хроническую форму, то необходимо взять ткань для проведения биопсии – это обследование проводится сразу же после очередной менструации.
Поскольку заболевание могут вызывать различные причины, то терапевтическая схема назначается с учетом уже обнаруженных факторов. Стараются начинать лечение в острой фазе, когда симптоматика наиболее выражена, не допуская перехода в хронический процесс.
Для устранения патогенных бактерий применяют системно антибактериальные, противовирусные или гормональные препараты системно. Если сопутствующим заболеванием является инфекция мочевых путей или вирус папилломы человека, то в терапевтическую схему включают цитостатики. Применение препаратов местного действия при острой форме инфекции считается неэффективным и даже опасным – это может спровоцировать распространение инфекции в матку восходящим путем.
Во время менопаузы при отсутствии выраженной симптоматики может потребоваться лечение с помощью гормонозаместительной терапии.
Если причиной появления инфекции является грибковая флора, то используются противогрибковые препараты, при обострении герпеса – противовирусные.
Если воспаление цервикального канала вызывает эрозию, то без хирургических мероприятий от болезни избавиться невозможно.
В этом случае эрозию можно устранить прижиганиями различными способами:
- жидким азотом – криотерапия, воздействие низкой температуры;
- радиоволновой метод;
- радиотоками;
- лазерным воздействием.
Если эрозии небольшие, то врач наносит на поверхность ранок химическое вещество, вызывающее появление корочек и рубцевание, при крупных эрозиях может потребоваться иссечение ткани и, в дальнейшем, гистологическое обследование образца.
После лечения болезни назначают средства, восстанавливающие микрофлору влагалища – ацидофильные бактерии или бифидумбактерин в различных формах. В терапевтическую схему обязательно вводят витаминные препараты и иммуномодуляторы для восстановления иммунного статуса.
Какие медицинские средства применять при каждой форме заболевания, должен принимать решение врач. Самолечение крайне опасно – болезнь, которая переходит в хроническую форму, затрудняет зачатие, и беременность на фоне цервицита будет протекать неблагополучно.
Во время беременности воспаление цервикального канала могут представлять серьезную проблему. Очень опасно, если патогенные микроорганизмы поднимутся восходящим путем и проникнут в полость матки, вызвав инфицирование плода.
Чем раньше начинается воспалительный процесс, тем он опаснее. Патогенные микроорганизмы могут вызвать:
- нарушение формирования организма будущего младенца;
- остановить развитие беременности;
- спровоцировать выкидыш на раннем сроке.
На поздних сроках беременности внедрение инфекции:
- может затормозить развитие плода;
- вызвать гипоксию;
- спровоцировать гидроцефалию.
Лечение проводится обязательно, активность патогенных микроорганизмов купируется. Если требуется применять хирургическое лечение, то его стараются провести уже после родов. Беременные с цервицитом ставятся на особый учет.
При регулярных посещениях гинеколога – 2 раза в год – заболевание удается обнаружить на начальной стадии, и предотвратить развитие.
Боли в нижней части живота и появление нехарактерных выделений – достаточный повод нанести гинекологу внеочередной визит.
Уменьшается риск развития воспаления цервикального канала, если вовремя устранять мочеполовые заболевания, не забывать про личную гигиену, стараться не допускать абортов.
В период менопаузы следует укреплять интимные мышцы – освоить упражнения Кегеля, не отказываться от предложения использовать гормонозаместительную терапию.
Во время лечения цервицита, вне зависимости от причины болезни, необходим половой покой. Если заболевание вызвано инфекцией, передающейся половым путем, к врачу должны обращаться оба половых партнера.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
