Глаза увеит воспаление сосудистой оболочки глаза
Увеит — это самый распространенный вариант заболеваний сосудистой оболочки глаза, особой группы анатомических структур, сопровождается воспалительным процессом инфекционного или аутоиммунного происхождения, массой симптомов со стороны глаз, высокими рисками потери способности видеть.
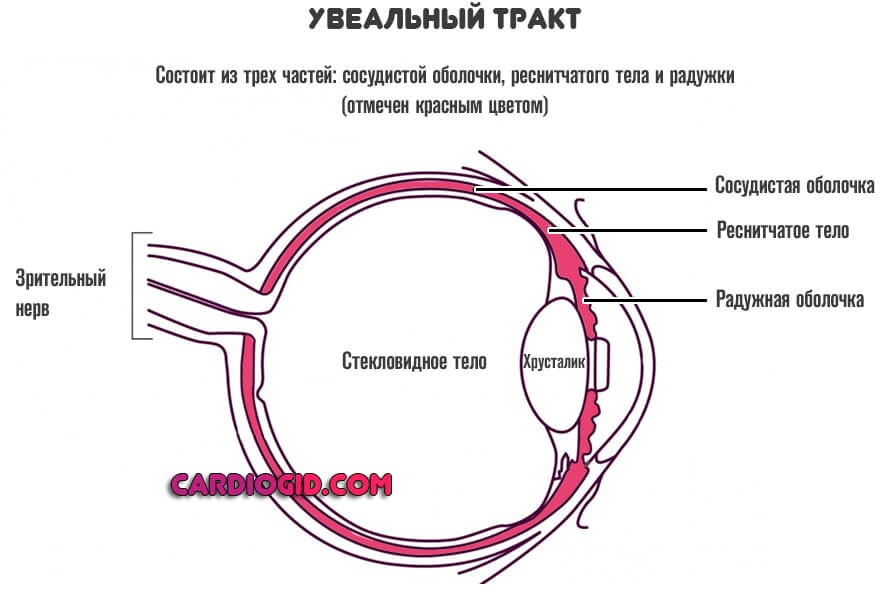
Поражается так называемый увеальный тракт. Он представлен разными отделами сосудистой оболочки, которая питает ткани. При поражении наступает ишемия (недостаточное кровоснабжение) отдельных участков и начинается деградация клеток.
На долю увеита приходится до 20% всех патологий органа зрения, часто именно этот процесс становится причиной обращения к офтальмологу. Более распространен разве что конъюнктивит.
Примерно 35% случаев патологического процесса заканчивается частичным снижением зрения или полной его утратой (в 3-8% описанных ситуаций).
Диагностика особых сложностей не представляет, терапия же требует комплексного подхода, строгого соблюдения режима.
Вероятна и даже рекомендуется госпитализация кроме самых легких случаев (хотя говорить так можно лишь условно, заболевание всегда несет риски зрительной системе).
Механизм развития и типичные возбудители
Основа становления патологического процесса — это поражение структур глаза или сразу двух инфекционными агентами.
Вариантов здесь множество. Не всегда задействованы бактерии, хотя они и составляют основную массу возбудителей.
- Особенно велика вероятность поражения сосудистой оболочки при наличии венерических агентов, вроде сифилитической спирохеты, гонококка, при попадании в структуры зрительного тракта.
- Чуть реже встречается поражение вирусами (герпес в качестве одного из лидеров, прочие), грибков (кандиды).
- Также возможно расстройство из-за попадания в ткани глаза паразитарных яиц. Гельминтозы подобного рода встречаются не так редко, как можно подумать.
- Особую опасность в этой связи имеют поражения сосальщиками. Так называемые описторхозы. Чаще всего болезнь развивается у лиц, не брезгующих сырой или недостаточно термически обработанной речной рыбой.
В норме некоторые количество инфекционных агентов разных типов присутствует в глазу любого человека.
Организм способен держать инородные агрессивные структуры «в узде», не позволяет им активизироваться. Но стоит дать иммунитету слабину, как проблема тут же актуализируется.
Тем самым, основу механизма увеита составляет двойственный процесс: поражение инфекционным агентом структур сосудистой оболочки, а также снижение местного иммунитета с падением скорости кровотока, ухудшением микроциркуляции и общих защитных сил, неспособность дать адекватный ответ.
Есть и другой вариант. Хотя увеит и является воспалительной патологией во всех случаях, не всегда он инфекционный.
Есть несептическая разновидность такового — аутоиммунная. Как и следует из названия, процесс развивается в результате спонтанного сбоя работы защитных сил организма пациента.
Нередко не становится первичным поражением. Оказывается вторичным патологическим процессом на фоне ревматоидного артрита, псориаза, системных отклонений аутоиммунного характера.
Взять такое состояние под контроль сложнее чем инфекционное, потому как возникает склонность к частым рецидивам. Требуется долгое, комплексное лечение и соблюдение рекомендаций врача по образу жизни, чтобы не провоцировать обострения.
Механизм изучается для выработки четкой стратегии помощи, сохранения зрения.
Классификация
Подразделение патологического процесса возможно по разным критериям, все способы типизации используются практиками для описания расстройства, его точного кодирования по классификатору, конкретизации диагноза и выявления четкого вектора медицинской коррекции состояния.
Можно подразделить увеит по происхождению:
- Первичный. В качестве самостоятельного расстройства. Например, после перенесенного инфекционного заболевания, из-за снижения общего и местного иммунитета. Встречается сравнительно редко. На долю подобных случаев приходится до 25% от общей массы клинических ситуаций.
- Вторичный. Особо распространенный. Определяется как увеит, сформировавшийся в результате прочих заболеваний глаз. Свою роль здесь может сыграть даже банальный конъюнктивит, также минимальная перенесенная травма. Например, порез или царапина органа зрения при выполнении обязанностей, взаимодействии с животными и т.д.
Оба варианта одинаково опасны.
В зависимости от локализации выделяют большую группу патологий. Нужно иметь в виду, что увеальный тракт «растянут» на весь глаз и представлен группой структур: цилиарным (ресничным) телом, радужкой, хориоидеей (сосудистой оболочкой).
Основываясь на анатомических особенностях, выделяют три области: переднюю, срединную и заднюю, которая ближе всего к сетчатке и зрительному нерву.
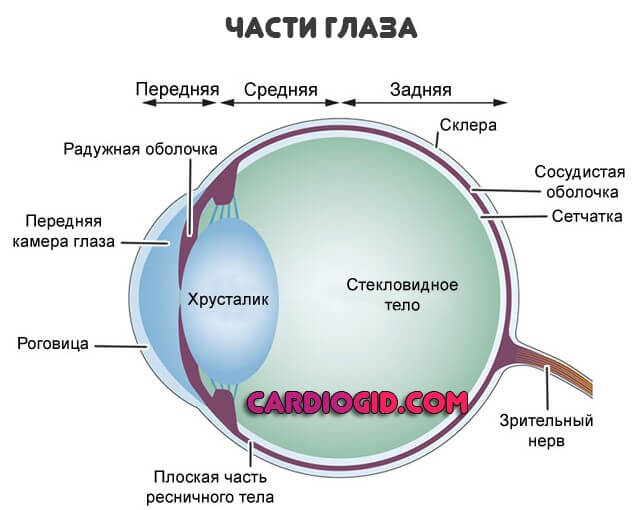
Передний увеит
Сюда входят два типа воспаления:
- Ирит. Воспалительное поражение собственно радужной оболочки. В изолированном виде встречается исключительно редко в связи с общей иннервацией и системой местного кровообращения с окружающими структурами. Выявление представляет определенные трудности, требуется комплексная оценка.
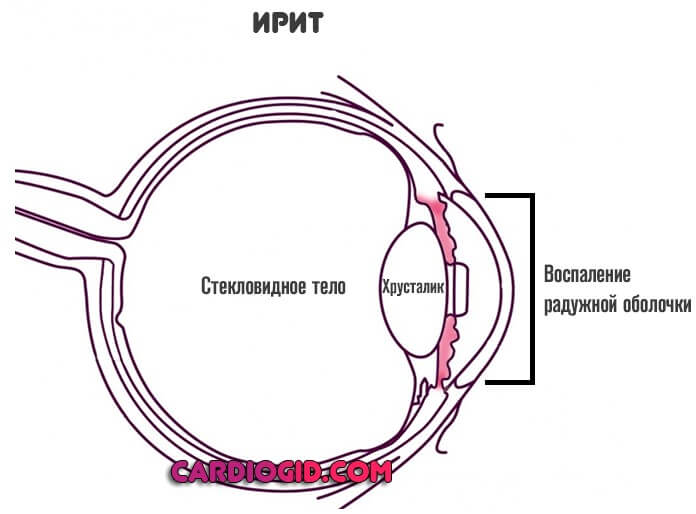
- Иридоциклит. Куда более распространенная проблема. Помимо радужной оболочки вовлекается часть цилиарного тела. Без качественной медицинской помощи быстро приводит к образованию спаек, областей, соединенных друг с другом особыми фибриновыми тяжами, не дающими глазу нормально функционировать.
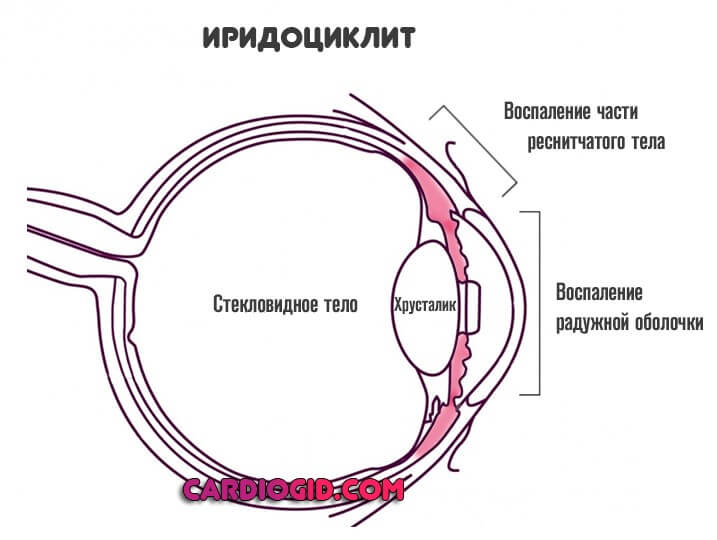
Эти две формы — варианты поражения передней области увеального тракта.
Срединный тип
Что касается срединных структур:
- Задний циклит. Цилиарное тело имеет продолговатую форму. Охватывает глаз и за пределами начальных отделов. В остальном патологический процесс практически ничем не отличается от своего «собрата», кроме меньшей интенсивности симптомов, и то не всегда.
- Увеит периферический. Сопровождается поражением ресничного тела и хориоидеи — сосудистой оболочки, локализованной в задней части глаза: эта структура питает сетчатку. При поражении велик риск катастрофы и полной утраты возможности воспринимать визуальную информацию.
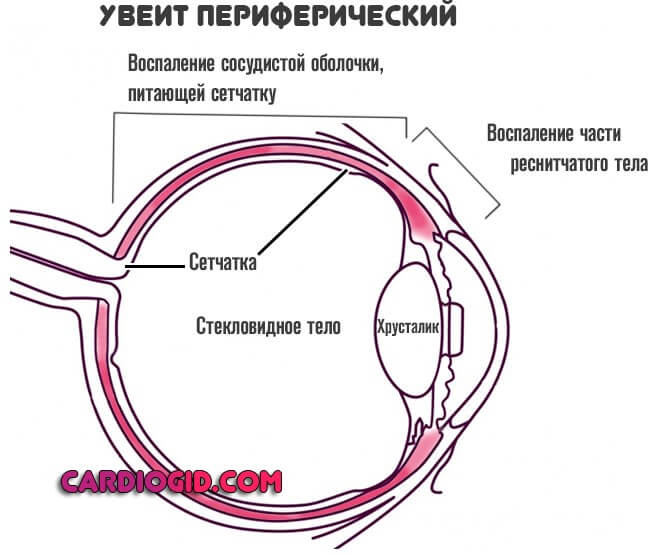
Задний увеит
Наиболее грозными представляются поражения заднего отдела органа зрения:
- Хориоидит. Собственно вовлечение сосудистой оболочки в плохо обозреваемом месте. Диагностика представляет сложности по причине неудачного расположения и отсутствия болевых ощущений, как при поражении того же ресничного тела. Потому возможно спонтанное и вялотекущее развитие увеита, снижение остроты зрения и обращение к врачу, когда помочь можно мало чем.
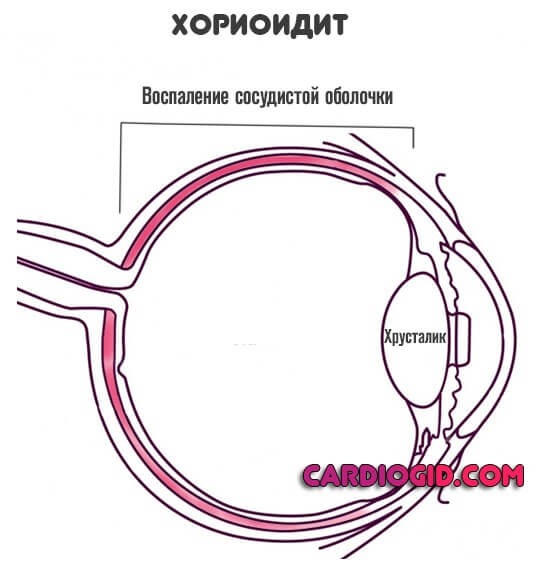
- Хориоретинит. Еще более опасная разновидность. Помимо воспаления сосудистой оболочки в расстройство вовлекается еще и сетчатка. В такой ситуации огромна вероятность ее отслоения. Заболевание требует госпитализации и постоянного мониторинга, чтобы предотвратить непоправимое или быстро предпринять меры по коррекции.
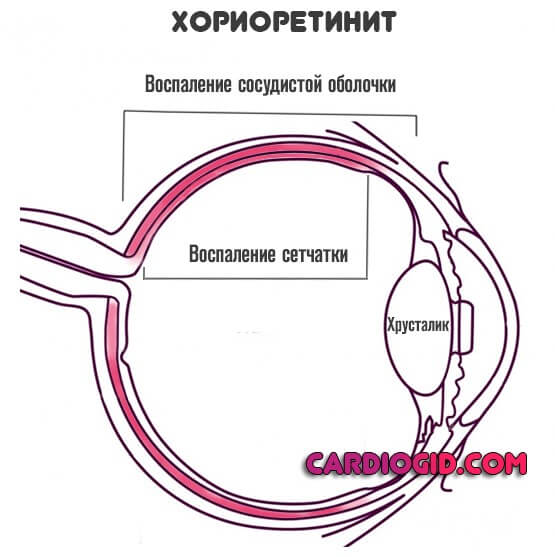
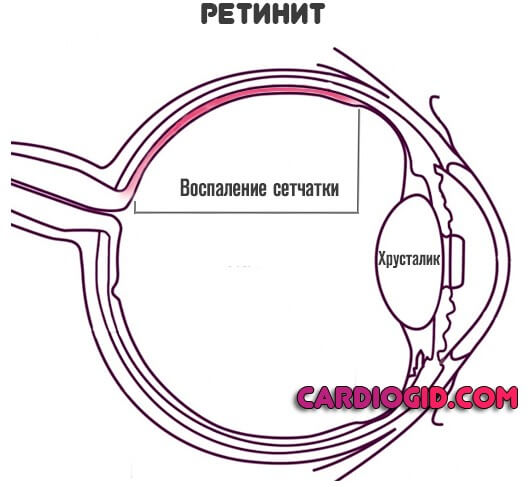
- Ретинит. Встречается довольно редко, если говорить об изолированной воспалительной форме, поражена только сетчатка.
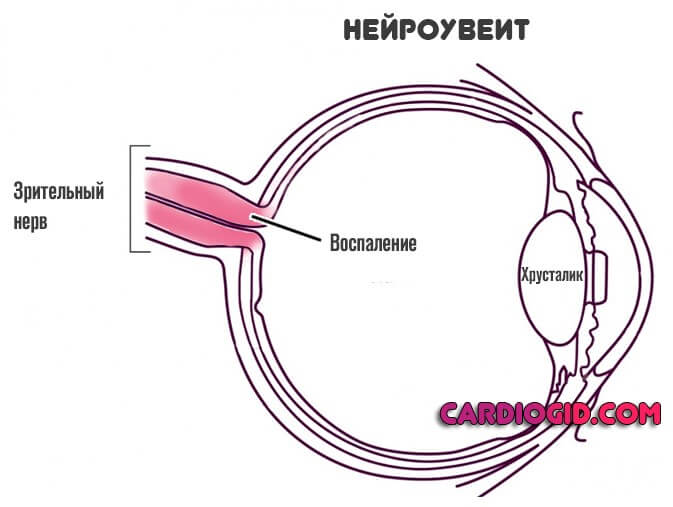
- Нейроувеит. Представляет собой поражение структур зрительного нерва. Вариант не менее опасен, чем предыдущие. Потому как дегенерация диска на глазном дне приводит к стремительному и необратимому падению остроты зрения.
В качестве «бонуса» пациент получает спайки, области дегенерации сосудов, что приводит к снижению интенсивности питания нерва, постоянному сохранению упавшего зрения.
Возможна и более общая классификация по тому же критерию:
- Задний увеит. Он несет куда большую опасность в плане критических осложнений по причине близости важных анатомических структур: сетчатки и диска нерва. Восстановительные мероприятия всегда в стационаре, чтобы вовремя заметить негативные изменения и скорректировать курс лечения.
- Передний увеит. Поражение радужки или цилиарного тела. Возможен комплексный процесс. Несмотря на сравнительно меньшие риски, также не рекомендуется затягивать с обращением к врачу. Потому как возможно помутнение хрусталика, вовлечение в заболевание сетчатки, сосудистой оболочки в дальних отделах.
- Панувеит. Как и следует из названия, поражение переднего и заднего участков тракта одновременно.
Встречаются острый и хронический варианты болезни.
Есть и иные способы классификации патологического процесса: по характеру течения, по типу преимущественных изменений в сосудистой оболочке. Но они представляют больший интерес для врачей. Малопонятны пациентам.
Применяются для оценки тяжести патологического процесса и выработки тактики терапии.
Симптомы и признаки
Клиническая картина зависит от типа нарушения и локализации расстройства. Все же можно выделить общие признаки:
- Болевой синдром в области глаза. Здесь нужно серьезно оговориться. Интенсивность дискомфорта зависит от конкретного расположения воспалительного процесса. Так, радужка, а в особенности цилиарное тело реагируют наиболее активно, потому интенсивность боли будет крайне велика.
В то же время, сетчатка, задние структуры практически не способны давать подобного дискомфорта. Оценивать нужно прочие проявления.
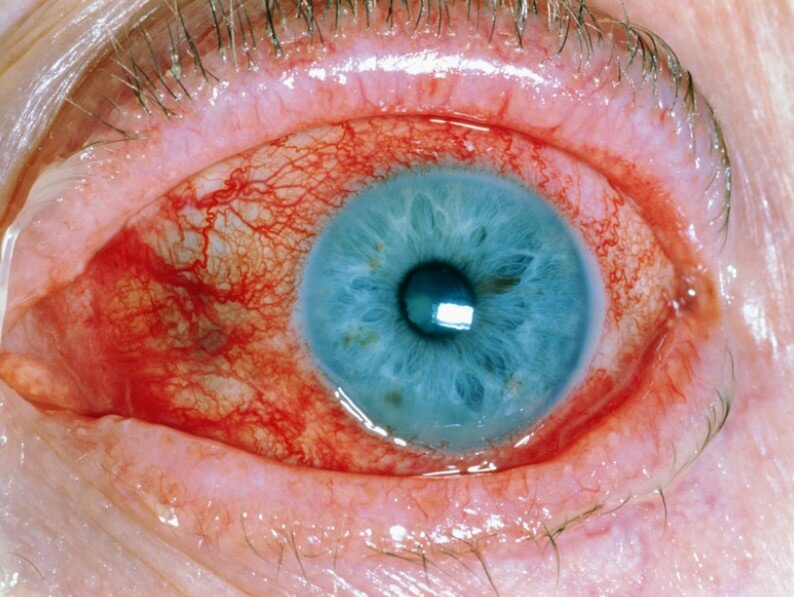
- Слезотечение. Повышенная выработка секрета обусловлена попытками организма избавиться от инородного объекта, продуктов жизнедеятельности бактерий. В этой связи обнаруживается и покраснение белка глаза, изменение его оттенка на бледноватый, мутный.
- Светобоязнь. Пациент не может находиться на улице или в помещении с интенсивным воздействием.
- Наиболее характерные симптомы увеита глаза любой локализации — снижение остроты зрения и ощущение распирания, инородного тела где-то внутри. Падение качества изображения различно.
Чем интенсивнее воспалительный процесс, тем хуже обстоит дело.
Внимание:
Поражение заднего участка, сетчатки, нерва вообще приводит к стремительному ухудшению, вплоть до полной слепоты в течение считанных дней.
- Стабильная глаукома. Или же развитие таковой приступами. Со скачками показателя тонометра в глазу. Рост давление обусловлен увеличением количества вырабатываемой жидкости при нарушении ее отведения естественным путем из-за отека.
Дренажная система работает плохо, требуется сторонняя помощь по восстановлению. Если не нормализовать состояние, возникнет дополнительный поражающий фактор, начнется дегенерация зрительного нерва.
- Изменение размеров зрачка, неодинаковая ширина при визуальной оценке с двух сторон (анизоркия). Нетипичное проявление. Может отсутствовать.
- Таким же факультативным, необязательным признаком выступает изменение цвета радужки. Ее осветление. При развитии кровотечения возможно заполнение области кровью, что явно заметно в результате даже рутинного осмотра.
Есть и специфические проявления. Например, при поражении задних отделов сосудистой оболочки, сетчатки возникают скотомы, выглядят они как черные пятна, статичные, перекрывающие часть картинки.
Внимание:
Эти участки выпадения поля зрения могут указать и на отслоение, потому нужно внимательно наблюдать за собственными ощущениями.
Увеличивается количество плавающие помутнений, которые выглядят как спирали, мотки полупрозрачного цвета, червяки, паутины. Мерцающие мушки также возникают спонтанно.
Возможны фотопсии — ложные световые образы, вспышки молний в форме точек, линий, простейших геометрических фигур в поле видимости. Это результат раздражения сетчатки.
Причины
Частично вопрос уже был рассмотрен. Основных провокатора два: проникновение инфекционных агентов определенного вида в структуры глаза, снижение местного и общего иммунитета, часто в системе.
Кроме того, обнаруживается падение микроциркуляции крови. Помимо возможен аутоиммунный процесс. Негативная реакция организма на собственные клетки.
Если говорить о провокаторах более подробно, к такому итогу, формированию одного или нескольких названных моментов могут привести:
- Пиковые гормональные состояния. Пубертатный период, начало менструального цикла. В особенности беременности. Переход в климакс в меньшей степени.
- Аллергические реакции.
- Эндокринные заболевания и проблемы с обменом веществ. Особую роль играет сахарный диабет, как патология, в первую очередь, затрагивающая сосудистую систему везде, независимо от локализации.
- Перенесенные в недавнем прошлом травмы.
Определенная роль принадлежит патологиям вроде гипертония или симптоматическому подъему уровня артериального давления.
Причины увеита определяются поражением глаз инфекционными агентами или ответом иммунитета на ложные угрозы в результате течения сторонних патологий: от ревматоидного артрита до псориаза и красной волчанки.
Зная это можно разработать качественные общие методы профилактики расстройства.
Диагностика
Обследование срочное, на кону способность видеть. Задачу решает врач-офтальмолог.
При развитии осложнений, реальных или предполагаемых, привлекаются более узкие доктора: витреохирург (специалист по внутренним отделам органа зрения), прочие.
Перечень мероприятий:
- Устный опрос. Какие жалобы есть, когда они возникли.
Сбор анамнеза. Кратко, чтобы понять происхождения патологического процесса. - Измерение внутриглазного давления. Как правило, оно повышено. Насколько — зависит от типа и локализации расстройства.
- Оценка остроты зрения стандартными методами. С помощью таблицы. Со стороны пораженной увеитом показатели существенно ниже.
- Периметрия. Оценка полей видимости. Некоторые скотомы, дефекты незаметны ни врачам, ни самому пациенту пока не будет проведена оценка.
- Офтальмоскопия. Осмотры глазного дна с помощью специального аппарата. Возможно использование линзы Гольдмана для визуального определения изменений дальней периферии сетчатки. Важное условие — расширение зрачка, проводится с помощью капель.
- УЗИ. Показано сравнительно редко.
- Гониоспокия. Осмотр передней камеры органа.
- Офтальмография. Используется в рамках оценки качества кровотока в глазу.
- Томография. С целью дифференцировать различные заболевания.
Возможно проведение лабораторных исследований:
- Общий и биохимический анализы крови с определением концентрации C-реактивного белка.
- Специфические тесты вроде реакции Вассермана и более современного аналога — антикардиолипиновой пробы. В основном в рамках диагностики сифилиса, если есть подозрения.
- ПЦР. Выявление вирусных агентов-возбудителей.
Лечение
В основном консервативное. Направлено на устранение ключевой причины болезни и коррекцию проявлений.
Применяются препараты:
- Противовоспалительные нестероидного происхождения. Задача их понятна. Диклофенак и прочие, в таблетках и каплях.
- Антибиотики. По необходимости. Если расстройство спровоцировано другими агентами — средства от грибков, препараты на основе интерферона или же наименования, способны индуцировать выработку антител (противовирусные).
- Гормональные лекарства (если причина — аллергия). В форме капель или мазей. Гидрокортизон, Преднизолон и прочие.
- Средства для купирования повышенного внутриглазного давления. Пилокарпин, Ксалатан и аналогичные.
- Мидриатики. Расширяют зрачок, препятствуют образованию спаек. Атропин, Скополамин (капли).

По окончании острого периода показана физиотерапия: электро- фонофорез, прочие процедуры по усмотрению специалиста.
Внимание:
Народные средства не используются. Это пустая трата времени ввиду малой эффективности и высоких рисков аллергии.
Медикаменты при лечении увеита глаз назначаются не всегда, в тяжелых случаях они не обладают достаточной эффективностью.
При развитии осложнений, вроде отслоения сетчатки, образования спаек, требуется хирургическая помощь.
В случае, если глаз спасти невозможно, проводят иссечение внутренних сред органа или же полное удаление с установкой протеза в косметических целях.
При развитии вторичной формы процесса, когда первичный диагноз имеет венерологическое, прочее происхождение, показано лечение основного заболевания. Это позволит предотвратить рецидивы.
Прогноз
При простом течении почти всегда благоприятный. Осложнения наступают в 10-13% случаев, без терапии в 35-40% ситуаций.
- Задние формы увеита подлежат коррекции в стационаре, в такой ситуации шансы на полное восстановление составляют более 85%.
- Формы, протекающие с прочими явлениями куда более неблагоприятны, вероятность тотальной нормализации порядка 20% или ниже
В любой случае, независимо от разновидности нарушения, лечение увеита выступает единственной возможностью обеспечить положительный прогноз.
Возможные осложнения
Последствий множество: отслоение сетчатки, отек и атрофия зрительного нерва, катаракта, хронизация расстройства и частые обострения, кровоизлияния в камеры органа, полная потеря зрения на один или сразу оба глаза.
Увеит — сложный воспалительный процесс. Без терапии он часто приводит к инвалидности. Требуется помощь офтальмолога и как можно быстрее.
В основном применяются медикаменты, операция — мера крайняя. Лечение не дает стопроцентных гарантий, но позволяет увеличить шансы на успех.
Список литературы, использованной при подготовке статьи:
- Клинические рекомендации. Офтальмология. Под редакцией
Л.К. Мошетовой, А.П. Нестерова, Е.А. Егорова. - Федеральные клинические рекомендации «Диагностика и лечение увеитов, ассоциированных с ювенильным идиопатическим артритом». Катаргина Л.А., Бржеский В. В., Гусева М. Р., Денисова Е. В., Дроздова Е. А., Жукова О. В., Никишина И. П., Старикова А. В.
- РМЖ «Клиническая Офтальмология». Вопросы классификации и эпидемиологии увеитов. Дроздова Е.А.
Врач-офтальмолог Е. Н. Удодов, г. Минск, Беларусь.
В глазу между склерой и сетчаткой располагается важнейшая структура — сосудистая оболочка, или, как ее еще называют, увеальный тракт. В ней выделяют переднюю (радужка и цилиарное тело) и заднюю часть (хориоидея, от латинского Chorioidea – собственно сосудистая оболочка). Основной функцией радужки является регуляция количества света, попадающего на сетчатку. Цилиарное тело ответственно за выработку внутриглазной жидкости, фиксацию хрусталика, а также обеспечивает механизм аккомодации. Хориоидея выполняет важнейшую функцию по доставке кислорода и питательных веществ к сетчатке.
Увеит это воспалительное заболевание сосудистой оболочки глаза. Его причины, проявления настолько многообразны, что для их описания может не хватить и сотни страниц, есть даже офтальмологи, специализирующиеся только на диагностике и лечении данной патологии.
Передняя и задняя части сосудистой оболочки кровоснабжаются из разных источников, поэтому чаще всего встречаются изолированные поражения их структур. Также отличается и иннервация (радужка и цилиарное тело – тройничным нервом, а хориоидея вообще не имеет чувствительной иннервации), что обуславливает значительную разницу в симптоматике.
Заболевание может поражать пациентов независимо от пола и возраста и является одной из ведущих причин слепоты (около 10% всех случаев) в мире. По разным данным, заболеваемость составляет 17-52 случаев на 100 тыс. человек в год, а распространенность – 115-204 на 100 тыс. Средний возраст пациентов – 40 лет.
Интересно, что в Финляндии наблюдается самая высокая заболеваемость увеитами, возможно, из-за частой встречаемости HLA-B27-спондилоартропатий (одной из его причин) в популяции.
Причины возникновения увеитов
Зачастую установить причину увеитов не представляется возможным (идиопатические увеиты). Провоцирующими факторами могут являться генетические, иммунные или инфекционные заболевания, травмы.
Считается, что причиной увеита после травмы является развитие иммунной реакции, повреждающей клетки увеального тракта, в ответ на микробное обсеменение и накопление продуктов распада поврежденных тканей. При инфекционной природе заболевания иммунная система начинает уничтожать не только чужеродные молекулы и антигены, но и собственные клетки. В случае, когда увеит возникает на фоне аутоиммунного заболевания, причиной может быть поражение собственных клеток сосудистой оболочки иммунными комплексами, как результат реакции гиперчувствительности.
К заболеваниям, которые чаще всего способствуют возникновению увеитов, относят: серонегативные артропатии (анкилозирующий спондилит, синдром Рейтера, псориатическая артропатия, воспалительные заболевания кишечника (болезнь Крона, язвенный колит)), ревматоидный артрит, системную красную волчанку, болезнь Бехчета, саркоидоз, туберкулез, сифилис, вирус герпеса, токсоплазмоз, цитомегаловирус, СПИД.
По данным Rodrigues A. et al. (1994), идиопатические увеиты преобладают среди иных форм и составляют около 34%. Серонегативные спондилоартропатии вызывают заболевание в 10,4% случаев, саркоидоз – в 9,6%, ювенильный ревматоидный артрит — в 5,6%, системная красная волчанка – в 4,8%, болезнь Бехчета – в 2,5%, СПИД – в 2,4%. По данным того же автора наиболее часто встречается передний увеит (51,6%), задний – в 19,4% случаев.
При выявлении у пациента симптомов увеита необходимо помнить о «маскарадном» синдроме, который имитирует заболевание. Он может быть как неопухолевой природы (при внутриглазных инородных телах, отслойках сетчатки, миопических дистрофиях, синдроме пигментной дисперсии, ретинальных дистрофиях, нарушениях кровообращения в глазу, реакциях на введение медикаментов), так и опухолевой (при таких онкологических заболеваниях, как внутриглазные лимфомы, лейкемия, увеальная меланома, метастазах опухолей иной локализации, паранеопластическом синдроме, канцер-ассоциированной ретинопатии, ретинобластоме).
Классификация
Международной рабочей группой по стандартизации номенклатуры увеитов были разработаны рекомендации по классифицированию данного заболевания.
Так, по локализации принято выделять
Тип | Первичная локализация воспаления | Проявления |
Передний увеит | Передняя камера | Ирит, иридоциклит |
Периферический (средний, интермедиарный) увеит | Стекловидное тело | Задний циклит, гиалит, парспланит |
Задний увеит | Хориоидея | Хориоидит, хориоретинит, ретинит, нейроретинит |
Панувеит | Все вышеперечисленное | Все вышеперечисленное |
Как видим, в воспаление могут вовлекаться как структуры, относящиеся к различным частям сосудистой оболочки, так и окружающие ткани (склера, сетчатка, зрительный нерв).
По причинам возникновения увеиты подразделяются на инфекционные (бактериальные, вирусные, грибковые, паразитические и др.), неинфекционные (ассоциированные или не ассоциированные с известными системными заболеваниями) и «маскарадные» синдромы (опухолевой или неопухолевой природы), симулирующие данные заболевания.
По морфологической картине выделяют очаговые (гранулематозные) и диффузные (негранулематозные) увеиты.
Начало заболевания может быть как внезапным, так и скрытым, практически бессимптомным. По продолжительности увеиты разделяют на ограниченные (до 3-х месяцев) и персистирующие. По течению они могут быть: острыми (внезапное начало и ограниченная продолжительность), рецидивирующими (периоды обострения чередуются периодами ремиссии без лечения более 3-х месяцев) и хроническими (персистирующий увеит с рецидивами менее чем через 3 месяца после прекращенния лечения).
Для определения степени активности воспалительного процесса оценивают клеточную опалесценцию и наличие клеточных элементов в передней камере глаза.
Также увеиты дифференцируются по многим другим параметрам: морфологическим, по возрасту пациентов, иммунному статусу и др.
Симптомы
Симптоматика увеитов зависит от множества факторов, основными из которых являются локализация воспалительного процесса (передний, средний, задний) и его длительность (острый или хронический). В зависимости от причины могут выявляться специфические, характерные для данной формы заболевания проявления.
Передний увеит
Наиболее часто встречающаяся форма — острый передний увеит — обычно сопровождается внезапным началом, выраженной болью на стороне поражения (характерно усиление боли ночью, при изменении освещенности, нажатии на глазное яблоко в области лимба), фотофобией, затуманиванием или снижением зрения, слезотечением, характерным покраснением глаза (цилиарная или смешанная инъекция глазного яблока), сужением зрачка и ослаблением его реакции на свет из-за спазма сфинктера. Симптомы хронического переднего увеита схожи, но обычно имеют меньшую выраженность, а некоторые — даже отсутствовать.
При осмотре офтальмолог может выявить наличие клеточных элементов, гнойный и фибринозный экссудат (гипопион) во влаге передней камеры, ее опалесценцию (феномен Тиндаля); отложения (преципитаты) на задней поверхности роговицы; характерные отложения на зрачковом крае радужки (узелки Кеппе) или в ее средней зоне на передней поверхности (узелки Буссака); задние или передние сращения радужки с окружающими структурами (синехии), ее атрофические изменения; различие цвета правого и левого глаза (гетерохромия); появление патологических сосудов в радужке (рубеоз). Уровень ВГД может варьироваться от пониженного к повышенному.
Средний увеит
Воспаление сосудистой оболочки данной локализации сопровождается плавающими помутнениями в поле зрения, ухудшением зрения при отсутствии боли (клиника схожа с задним увеитом), легкой светобоязнью.
Задний увеит
При таких увеитах пациенты отмечают затуманивание, снижение остроты зрения, появление плавающих помутнений, искажение изображения, фотопсии при отсутствии болевых ощущений, покраснения и фотофобии. Появление боли при увеите задней локализации может свидетельствовать о вовлечении в воспалительный процесс передней камеры глаза, бактериальном эндофтальмите, заднем склерите.
Офтальмологический осмотр может выявить наличие клеточного экссудата в стекловидном теле, различной формы и вида экссудативные и геморрагические преретинальные и интраретинальные очаги, которые в неактивной стадии могут превращаться в атрофические участки с рубцеванием, затрагивая окружающие ткани.
Пациенты с панувеитом могут отмечать все вышеперечисленные симптомы.
Диагностика увеитов
Важнейшим в диагностике увеитов является правильный и полный сбор анамнеза. Это позволяет избавить пациента от проведения ненужных видов обследования. Многими специалистами даже предложены к внедрению различные опросники, содержащие ключевые вопросы. Они помогают стандартизировать опрос и избежать недостаточно полного уточнения медицинского анамнеза.
Каких-либо обязательных специфических офтальмологических методов диагностики увеитов нет. Общий полный осмотр позволит выявить те или иные характерные признаки заболевания. Важно обратить внимание на уровень внутриглазного давления, который, по данным Herbert, склонен к повышению приблизительно у 42% пациентов. Незаменим осмотр переднего отрезка, который поможет выявить преципитаты на задней поверхности роговицы, гипопион или псевдогипопион, изменения в радужке и иные характерные изменения. Для дифференциации изменений заднего отрезка глаза помимо стандартного осмотра глазного дна могут применяться ФАГ, ОКТ.
Лабораторная диагностика (ПЦР, HLA-типирование и другие), рентгенологические, МРТ и цитологические методы исследования проводятся по показаниям в зависимости от предполагаемой причины увеита.
В 2005 году рабочей группой по стандартизации номенклатуры увеитов были разработаны рекомендации по объему диагностических мероприятий при различных формах увеитов (см. приложение). Они содержат в себе перечень основных необходимых в каждом конкретном клиническом случае обследований и помогают избежать назначения необоснованных.
Особое место занимает диагностика «маскарадного» синдрома, который имитирует симптомы увеита. Заподозрить его необходимо в случаях минимального ответа на проводимую агрессивную медикаментозную терапию. Объем диагностических манипуляций зависит от предполагаемой причины.
Важно понимать, что целью обследования при увеитах может быть не только установление причины заболевания, но и исключение патологии, лечение которой исключается теми или иными препаратами (например, инфекционные, в частности, те, которые не могут быть идентифицированы специфическими тестами, «маскарадный» синдром); системных заболеваний, которые могут ухудшить общее состояние пациента, прогноз выздоровления, требовать коррекции схемы лечения.
Лечение увеитов
Медикаментозное лечение. Лечение увеитов напрямую зависит от причины, вызвавшей заболевание. В связи с тем, что установить ее зачастую не представляется возможным, схемы содержат препараты симптоматической направленности или назначаемые эмпирически до установления этиологии воспаления. Специфическое лечение должно быть применено после выявления причины заболевания.
«Золотым» стандартом лечения увеитов являются кортикостероиды. Основными целями назначения являются: снижение экссудации, стабилизация клеточных мембран, угнетение выработки гормонов воспаления и лимфоцитарной реакции. Выбор конкретного препарата этой группы, а также метода введения осуществляется с учетом активности воспалительного процесса, склонности к подъему ВГД и др. В настоящее время возможно местное и системное применение, а также установка в полость глазного яблока или под оболочки глаза импланта, выделяющего лекарственное вещество в малых дозах на протяжении длительного времени.
Следующими, наиболее часто назначаемыми при увеитах, являются препараты циклоплегического и мидриатического действия. Их применение обусловлено профилактикой формирования синехий (сращений) радужки с окружающими структурами, снижением болевых ощущений путем уменьшения спазма зрачковых и цилиарных мышц, стабилизацией гематоофтальмического барьера и предотвращением дальнейшего пропотевания белка в водянистую влагу.
Препаратами второго ряда при лечении увеитов являются НПВС. Они обладают меньшей противовоспалительной активностью в сравнении со стероидными, но могут быть полезны для купирования болевого синдрома, реакций воспаления, профилактики и лечения рецидивов заболевания, а также сопровождающего его в некоторых случаях макулярного отека. При совместном назначении с кортикостероидами НПВС способствуют уменьшению дозы первых, необходимой для купирования воспаления при длительном лечении некоторых форм хронически текущих увеитов. Препарат может назначаться как в виде глазных капель, так и в таблетированной форме.
Отдельно следует уделить внимание относительно новой группе препаратов – иммуномодуляторам, которые успешно применяются сейчас при некоторых формах увеитов (например, вызванном болезнью Бехчета, с вовлечением заднего отрезка глаза; гранулематозом Вегенера; некротизирующим склеритом). В этой группе выделяют антиметаболиты (метотрексат, азатиоприн, микофенолат мофетил), ингибиторы Т-лимфоцитов (циклоспорин и такролимус), алкилирующие средства (циклофосфамид, хлорамбуцил). Целью этой терапии является точечное угнетение тех или иных механизмов иммунного воспалительного ответа, приведших к поражению органа зрения (иммуносупрессия). Препараты могут применяться как вместе с кортикостероидами, так и без них, позволяя уменьшить негативное влияние последних на организм.
Не так давно стало возможным также применение при особых формах увеитов (серпингинозный хориоидит, хориоретинит «выстрел дробью», симпатическая офтальмия; вызванных болезнями Бехчета, Фогта-Коянаги-Харада, ювенильным идиопатическим артритом, серонегативными спондилоартропатиями) препаратов-ингибиторов фактора роста-α опухолей, или так называемая биологическая терапия. К наиболее часто применяемым относят адалимумаб и инфликсимаб. Все биологические агенты являются препаратами «второй линии» в лечении данных заболеваний и применяются в случаях, когда ранее проводимая терапия оказалась безуспешной.
Хирургическое лечение
Целями данного вида лечения являются зрительная реабилитация, диагностическая биопсия для уточнения диагноза, удаление помутневших или измененных структур, затрудняющих осмотр заднего отрезка глаза или способствующих развитию осложнений (катаракта, деструкция стекловидного тела, вторичная глаукома, отслойка сетчатки, эпиретинальная мембрана), введение лекарственных средств непосредственно к очагу воспаления. Также удаление пораженных структур глаза может способствовать купированию воспалительного процесса. К наиболее часто применяемым хирургическим методам относят витрэктомию, факоэмульсификацию, фильтрующую хирургию глаукомы, интравитреальные инъекции.
Успех данных вмешательств напрямую зависит от своевременности их проведения, стадии заболевания, распространенности необратимых изменений глазного яблока.
Прогноз при лечении увеитов
Пациенты, страдающие увеитами, должны быть проинформированы в важности соблюдения назначенной схемы лечения и обследования. Именно это является важнейшим фактором, обуславливающим благоприятность прогноза исхода заболевания. Вместе с тем, некоторые формы увеитов способны к
