Гнойное воспаление легкого

 Гнойная пневмония у взрослых и детей: лечение и последствия.
Гнойная пневмония у взрослых и детей: лечение и последствия.
Абсцедирующая пневмония по своей клинической картине не слишком отличается от других подвидов воспаления легких.
Характеризуется она появлением гнойных образований в области легких, остальная симптоматика будет зависеть от возбудителя.
При развитии этого заболевания прогнозы летального исхода повышаются до 15-25%, смертность от него самая высокая.
Абсцесс легкого при пневмонии

Состояние также называют «гнойная пневмония».
Относится оно к осложнениям по воспалению легких, может развиться, если неправильно лечить или вовсе игнорировать симптомы заболевания.
Абсцесс — некроз, отмирание тканей, множественные абсцессы вызывают гниение легкого.
Осложнение вызывается бактериями, распространяющимися в ротовой полости.
После того, как бактерии попадают в легочные области, начинается воспаление, которое за 7-14 дней может развиться до возникновения абсцессов в зависимости от степени ослабленности иммунитета пациента.
Треть пациентов, у которых обнаруживался гнойный абсцесс, до недавнего времени стабильно погибала.
После открытия антибиотиков эти показатели удалось снизить, но не до нулевого порога.
Клинические прогнозы для несвоевременного лечения и сегодня оказываются неутешительными.
Потому при обнаружении симптомов заболевания необходимо отправиться к врачу, сдать анализы, определить возбудителя и начать соответствующую терапию.
Симптомы гнойной пневмонии

Симптомы такого состояния могут быть весьма разнообразными.
Клиническая картина зависит от того, какая бактерия или вирус вызвали его.
Степень тяжести самого заболевания различаться будет в зависимости от сопутствующих недугов и функций иммунитета.
Чем более ослаблен иммунитет, тем неприятней проявляется воспаление легких с гнойными абсцессами.
Обычные симптомы гнойной пневмонии у взрослых и детей:
- Кашель с неприятной по запаху и вкусу мокротой.
- Повышенная температура тела с потливостью в ночи.
- Отсутствие аппетита.
- Снижение веса на фоне отсутствия аппетита, развитие анорексии.
Мокрота в кашле при гнойной пневмонии будет выделяться.
Неприятный вкус и запах — основные признаки того, что надо поторопиться и обратиться к врачу за обследованием.
В мокроте могут наблюдаться частички крови, кровохаркание начинается именно из-за деструктивных процессов в области легкого.
Дыхание пациента ослабляется, температура держится около 38 градусов. Часто сопровождается плевритом, может быть замечена болезнь десен. Специалистом будут выявлены при диагностике шумы в бронхиальных путях, хрипы.
Возбудители гнойной пневмонии
Специалистами выделяется три разновидности осложненной абсцессом пневмонии по типу возбудителя заболевания:
- Кокковые инфекции. Это пневмококк, стафилококк и другие.
- Палочка Фридлендера.
- Фузобактерии.
Самыми распространенными возбудителями остаются золотистый стафилококк и палочка Фридлендера.
Все эти бактерии могут вызывать некроз тканей легкого, если не начать своевременную терапию.
Основным фактором развития заболевания будет наличие гнойных очагов в области легкого, которые будут в процессе развития недуга соединяться.
Абсцедирующая пневмония

Абсцедирующая пневмония развивается благодаря инфекции, вызванной микроорганизмами анаэробного типа.
Также может развиваться из-за проникновения в дыхательные пути инородного тела.
Точную причину определить сможет только лечащий врач.
У новорожденных детей это заболевание может развиваться по ряду следующих причин:
- Травма при родах.
- Недоношенность.
- Асфиксия.
- Прием антибиотиков, которые были неправильно назначены врачом.
У взрослых обычно отмечается как осложнение в процессе развития обычной пневмонии.
Но есть ряд категорий пациентов, которые составляют группу риска:
- Страдающие алкоголизмом.
- Принимающие наркотики.
- Имеющие продолжительный стаж курения с большим количеством ежедневно выкуриваемых сигарет.
- Страдающие эпилепсией.
- Пациенты, пережившие инсульт.
Пациенты с любыми нарушениями сознания относятся к потенциальной группе риска развития абсцессов при пневмонии.
У этих людей через ротовую полость может попадать большее количество секрета вредоносных микроорганизмов в легкие.
А при продолжительном злоупотреблении алкоголем и употреблении наркотиков функции иммунной системы снижаются.
Диагностика гнойной пневмонии
Чтобы получить точный диагноз, потребуется записаться к пульмонологу.
Направление к нему выписывает терапевт после первичного осмотра и определения развития воспаления легких.
Специалист первоначально простукивает и прослушивает грудную клетку.
Он может выделить ослабленное дыхание при первичном обследовании, а также прослушать хрипы и определить тахикардию.
Далее назначаются анализы: пациент сдает кровь, общий анализ показывает все изменения в структуре лейкоцитов.
Далее начинается аппаратное обследование. Прежде всего назначается рентген грудной клетки, позволяющий определить наличие пневмонии у пациента.
Но не все повреждения в области легких можно будет выявить, просветив грудину рентгеном.
В некоторых случаях может назначаться дополнительная компьютерная томография.
При диагностике специалисту важно будет точно определить, что стало причиной развития заболевания с абсцессом, а также отделить по признакам пневмонию от туберкулеза, рака легких и других легочных заболеваний, имеющих схожую клиническую картину.
Лечение гнойной пневмонии с обострением
Лечить заболевание на этом этапе уже достаточно сложно, в некоторых случаях может требоваться даже хирургическое вмешательство.
Лечение назначает исключительно специалист после того, как все диагностические процедуры пациентом были пройдены.
После того, как тип возбудителя был определен, специалист подбирает антибактериальные препараты для терапии.
Принимаются медикаменты от месяца и больше, могут быть скорректированы в процессе в зависимости от успешности терапии.
В самых запущенных случаях прием антибиотиков может затянуться на 4 месяца.
Без медикаментозного лечения на этой стадии уже не обойтись, самолечение народными методами приводит к летальному исходу в большинстве случаев!
Врачом назначаются дополнительные ингаляции, которые способствуют разжижению мокроты и более успешного выведения гноя из пораженных участков легкого.
Назначается бронхоскопия, чтобы прочистить очаги заболевания.
Больному потребуется специальная диета, также устанавливаемая специалистом.
Рацион пациента должен содержать продукты, обогащенные белком.
Важно обеспечить должный уход за пациентом.
Помещение, в котором он находится, должно регулярно проветриваться.
Должна соблюдаться чистота и гигиена, чтобы никакими новыми вирусами ситуация не осложнилась.
Голова относительно кровати в лежачем положении должна быть приподнята.
Пациенту необходимо будет часто промывать носовые пазухи и удалять скопившуюся мокроту.
Когда медикаментозное лечение не помогает, врач принимает решение о необходимости операции.
Хирургическое вмешательство сводится к удалению участков легких, которые были поражены в процессе развития пневмонии.
Возможные последствия гнойной пневмонии
Смертность при гнойной пневмонии с осложнениями составляет 15-25%.
Это очень опасное для жизни пациента состояние, потому и нельзя откладывать поход ко врачу, если появились какие-то симптомы, напоминающие его клиническую картину.
Самые неблагоприятные прогнозы для взрослых составляются, если они уже достигли преклонного возраста или страдают нарушениями работы иммунной системы.
Процент смертности среди детей до двух лет тоже значительно повышается относительно средних показателей.
Осложнения могут вызывать сопутствующие заболевания. Может развиваться бронхиальная карцинома.
Терапия пневмонии с гнойными абсцессами должна проводиться в стационаре, где персонал может обеспечить правильный уход за больным на протяжении всего процесса медикаментозного лечения.
Профилактика гнойной пневмонии
В целях профилактики необходимо:
- Для взрослых старше 60 лет регулярно делать вакцинацию от стрептококка.
- Сделать прививку и ребенку, не отказываться от нее, когда врач предложит (но задать ему все интересующие вопросы).
- Постоянно мыть руки с мылом, не подносить грязные руки ко рту.
- Составить правильный рацион питания.
- Отказаться от курения, наркотиков и злоупотребления алкоголем.
Пневмония с абсцессом легкого в 85% случаев лечится, но могут возникать и осложнения.
Не стоит затягивать визит ко врачу, если у вас уже начались проблемы с дыханием!
Плеврит (гной в легких) — это наиболее опасное и распространенное заболевание. В 15 % случаев после этого недуга появляются осложнения. На практике патологию как самостоятельную и отдельную болезнь можно встретить довольно редко. Чаще всего она возникает в результате перенесения тяжелых осложнений. При первых подозрениях на появление этого симптома необходимо сразу же обратиться за квалифицированной медицинской помощью в клинику.
Этиология болезни
Следует разобраться, что собой представляет данное заболевание и в результате чего оно появляется. Плевритом называют воспалительный процесс, который образуется на окружающих легкое оболочках. Развивается сама болезнь очень индивидуально. Инфекционные процессы, сопровождающиеся образованием гноя в легких, бывают разнообразными по своей этиологии.
Если воспаление носит экссудативный характер, то между плевральными лепестками накапливается некоторое количество жидкости. В медицине такое заболевание называют эмпиемой плевры. Если жидкость отсутствует, то на поверхности начинает откладываться фибрин (белок). В некоторых случаях скопление гноя наблюдается между лепестковыми полостями органа. Существуют и другие патологии, для которых характерно наличие инфекционных образований. В первую очередь, это гангрена или абсцесс легкого, которые носят одно общее название — острое легочное нагноение. Они относятся к довольно тяжелым и могут повлечь за собой опасные последствия, например, распад легочной ткани, а это уже опасно для человеческой жизни. Наиболее часто такая болезнь пробуждается из-за стафилококка золотистого, но также в качестве возбудителя могут выступать и другие микроорганизмы и энтеробактерии.

Причины гноя
Причины гноя в легких, как и последствия, бывают разные:
- если в организм человека попали патогенные инородные тела;
- воспаление легких, которые были получены в результате образования анаэробов или стафилококка;
- крохотные организмы, которые попали к человеку гематогенным путем или в результате перенесенного простатита, а также наличие фурункула на верхней губе.

Причины образования гангрены на легких
Возбудителем гангрены является гнилостная инфекция, которая проникает в организм бронхогенным путем. По каким же причинам развивается гангрена:
- в случае острой пневмании;
- при бронхоэктазах;
- если имеется опухоль;
- наличие в бронхах инородных тел;
- раны на легком.
Первоначально болезнь появляется в виде некроза паренхимы легкого. В дальнейшем от того, какой вид микробной флоры был занесен, зависит, произойдет ли отсоединение некротической части, или же разовьется расплавление гноя и серьезное гноение легкого.
Как же определить, имеются ли гнойные образования на легком?
Основными признаками такой болезни являются: сильные боли, ощущение тяжести, недомогания в боку, тяжелое дыхание. У заболевшего появляется кашель и одышка, температура тела выше нормы, больного не покидает ощущение слабости. Когда гноя становится все больше, боли потихоньку стихают. Если имеется кашель, то он, как правило, сухой. При рецидиве данной болезни, которая развилась в результате осложнения воспаления, появляется обильная грязная мокрота совместно с гноем. Бывает такое, что кашель становится просто невыносимым, и доходит даже до приступов, особенно в ночное время. Температура тела может повысится свыше 39 градусов, что очень опасно для жизни. Она может держаться, не спадая, или подниматься через какое то время. Помимо этого, учащается и пульс человека. Происходит это по причине того, что гной интоксицируется и вместе с этим сердце сдвигается в сторону.
Последствия гноя в легких
Если человеку вовремя не оказать квалифицированную помощь, гной может перейти и на полость плевры. Наряду с этим в ней скапливается также и воздух. В результате этого у заболевшего начинается одышка и острая боль. Когда болезнь переходит с запущенную стадию, на легком начинают образовываться рубцы и развиваться бронхоэкстаз. Воспаления начинают регулярно повторяться и периодически серьезно обостряться.
Диагностика
Диагностика начинается с зрительного осмотра, грудная клетка прослушивается и простукивается, собирается анамнез, впрочем поставить истинный диагноз лишь на основании претензий больного не получится. Для уточнения нужны лабораторные и инструментальные изучения. Как правило, для диагностики болезни назначают компьютерную томографию, рентгенографию и ультразвуковое обследование органов грудной клетки. Зачастую требуется взять жидкость плевральной области на тест, дабы квалифицировать ее характер. Для всего этого проводят пункцию под обычным наркозом. В случае если есть предположение на то, что недуг возник из-за опухоли плевры, проводят биопсию — особым щупом отделяют от нее небольшую часть, которую вслед за тем отсылают на тест. Биопсия еще проводится под местной анестезией. Основные сложности при выявлении такого заболевания состоят в том, что его симптомы довольно умело маскируются под другое заболевание. Ситуация усугубляется еще и в том случае, если за пациентом нет возможности установить регулярное наблюдение. Еще один минус в том, что болезнь практически невозможно выявить на первоначальных стадиях.
Для диагностирования заболевания врачу необходимо проделать немалое количество мероприятий, объединив впоследствии все результаты.
Обязательные методы
К обязательным методам обследования пациента относят:
- внимательный разговор на тему жалоб, выслушивание больного о любом недуге и выяснение необходимых вопросов;
- внешний осмотр;
- проведение лабораторных исследований;
- нужно назначить необходимые дополнительные обследования;
- использовать полученные при пункции бактериологические способы изучения мокроты и жидкости;
- сделать рентген грудной клетки;
- сделать УЗИ;
- провести компьютерную томографию;
- если необходимо, сделать еще и торакоскопию легких.
Перемены во внешности пациента
Обязательно обращается внимание на цвет кожи больного, степень его бледности и состояние губ. При осмотре врач определяет, присутствуют ли у пациента ограничения при дыхании в той части груди, которая поражена болезнью. Обязательно нужно сделать простукивания по легким. Все эти методы помогут врачу практически с точностью понять, насколько болезнь поразила пациента, и какой характер носит патология. Если проводится перкуссия, то в тех местах где есть гнойные накопления, звук будет наиболее приглушенным. В случаях, если проводится аускультация при большом объеме плаврита, дыхание в нижней части легких пациента может полностью отсутствовать.

Лечение
Вылечить болезнь можно посредством хирургических вмешательств. Оно потребуется только в тяжелых случаях. База медикаментозного лечения гноя в легких у ребенка основывается на бактерицидных средствах. В начале назначают лекарства широкого диапазона эффективности, а впоследствии, по результатам анализов, выбирают вещества «точечного воздействия». Параллельно с антибиотиками надо назначать антивоспалительные и анастетические вещества.
В случае если плеврит считается следствием опухолевого процесса, внутрь вкалывают глюкокортикоидные гормоны и вещества, замедляющие рост новообразования. Временами еще назначают мочегонные препараты, медикаменты от кашля и фармацевтические средства для помощи обычной работе сосудов. Медикаментозную терапию разбавляют физиопроцедурами, в частности, это всевозможные прогревания. Впрочем, ограниченное лечение не всякий раз приносит положительные результаты.
Когда воды накапливаются в больших количествах, они оказывает негативное воздействие и на иные органы. Иногда операцию приходится проводить не один раз, потому что во время ее проведения возможно откачать не больше одного литра воды. В противном случае есть риск повредить внутренние органы.
Как вывести гной из легких другими методами? Зачастую пациенту требуется периодически проводить дренаж, а нередкое повторение подобной операции опасно. В данном случае целесообразно принимать аппарат плевральной порт-системы, который снимает надобность в повторных операциях. Больному под кожу встраивается особый порт, объединенный с дренажной трубкой, которая вводится в плевральную полость. При возникновении плеврального выпота можно всего лишь проколоть мембрану порта и удалить жидкость.
Еще одно превосходство плеврального порта — возможность проводить химиотерапию, вводя вещества в пораженный район напрямую, сквозь этот прибор. Данная установка позволяет вводить лекарства в течении длительного промежутка времени. Сейчас интраплевральная порт-система — одна из популярных неопасных способов избавления от застоя плевральной воды.
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Общие сведения
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
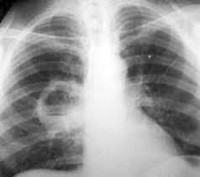
Абсцесс легкого
Причины
Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. Возбудители чаще всего проникают в полость легкого бронхогенным путем. В качестве провоцирующего фактора выступают:
- Поражения рта и ЛОР-органов. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) существует вероятность инфицирования легочной ткани.
- Аспирация. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, попадание инородных тел тоже может стать причиной абсцесса легких.
- Поражение сосудов легких. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии.
- Сепсис. Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко.
- Травматические повреждения. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Патогенез
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
Классификация
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на:
- пневмококковые;
- стафилококковые;
- коллибациллярные;
- анаэробные;
- вызванные другими возбудителями.
Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонними. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Симптомы абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной.
С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Осложнения
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
Диагностика
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Лечение абсцесса легкого
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям. Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж).
Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Прогноз и профилактика
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
