Гнойное воспаление печени симптомы
Абсцесс печени – это ограниченная полость, расположенная в печени и заполненная гноем. Развивается вследствие других заболеваний либо первичного поражения. Проявляется болями в правом подреберье, повышением температуры, желтушностью кожи. Диагноз ставится путем сбора анамнеза, осмотра, проведения УЗИ печени, применения вспомогательных методов исследований. Лечение может быть консервативным (антибиотикотерапия) или хирургическим (вскрытие абсцесса). Прогноз заболевания при своевременном начале лечения благоприятный.
Общие сведения
Абсцесс печени – это деструктивное заболевание, при котором в ткани печени формируется полость с гнойным содержимым. На сегодняшний день определено множество причин возникновения абсцессов в печени, но наиболее значимыми из них являются аппендицит, желчнокаменная болезнь и сепсис. Такие абсцессы достаточно сложны в диагностике, поэтому постоянно разрабатываются новейшие методики определения и лечения данного состояния. Применяются более современные методики лечения – все чаще при обнаружении гнойника в печени хирурги прибегают к его лапароскопическому или тонкоигольному дренированию, а расширенные лапаротомические операции постепенно уходят в прошлое.
Абсцесс печени
Причины
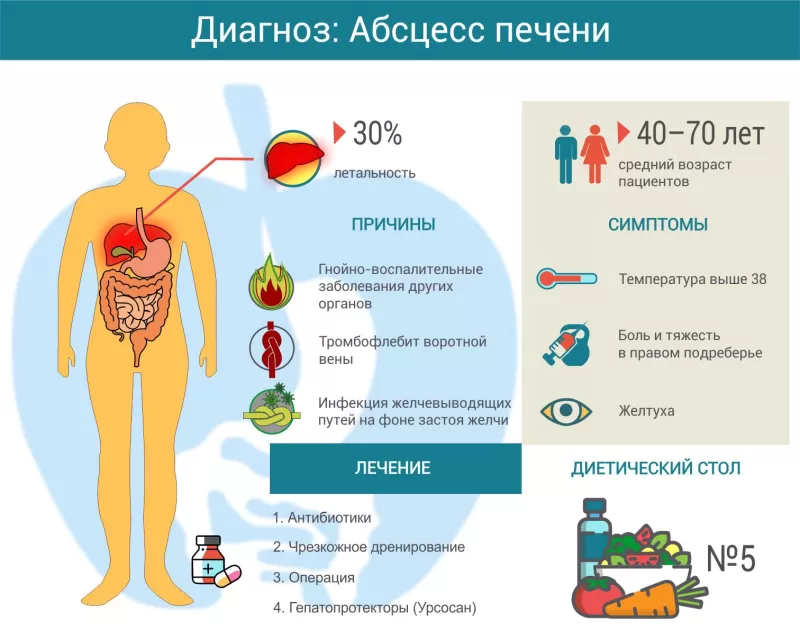
Основное условие образования гнойника в печени – снижение общего и местного иммунитета. Формирование абсцесса может быть вызвано различными возбудителями, чаще всего это гемолитический стрептококк, золотистый стафилококк, энтеробактерии, кишечная палочка, клебсиелла, анаэробные микроорганизмы. Нередко при посеве гноя выделяется смешанная флора. Заболеванием чаще страдают мужчины. Амебная этиология преобладает в возрастной группе 20-35 лет, а бактериальная – после 40 лет. Абсцессы печени разделяются по пути распространения инфекции:
- по желчным путям при холецистите, холангите, желчнокаменной болезни, раке желчных путей;
- контактно при возникновении воспалительных процессов в брюшной полости: аппендицит, дивертикулит, неспецифический язвенный колит у лиц с иммунодепрессией;
- по кровеносным сосудам при сепсисе.
Также инфекционный агент может попасть в орган при травмах печени, во время операции на печени, при инфицировании различных кист печени (паразитарных и непаразитарных), из очагов распада опухолей и специфических гранулем. Иногда причину возникновения патологии установить не удается.
Классификация
В абдоминальной хирургии существует несколько классификаций абсцесса печени:
- По количеству: единичный и множественные абсцессы.
- По месту возникновения: поражение левой или правой доли печени.
- По этиологии: бактериальные и паразитарные абсцессы.
По причине развития патология может быть первичной или вторичной. Разные авторы трактуют это разделение по-разному – ряд специалистов говорит о первичном очаге инфекции, другие – о наличии или отсутствии изменений в ткани печени до возникновения абсцесса. Сходятся они в одном: причину возникновения первичного абсцесса обычно определить не удается (такие абсцессы называют криптогенными).
Симптомы абсцесса печени
Формирование абсцесса обычно характеризуется возникновением болей в правом подреберье, которые могут иррадиировать под лопатку или в плечо справа. Пациент отмечает усиление болей в положении на левом боку. Интенсивность боли может снижаться в положении на правом боку с подтянутыми к груди коленями. Боль тупая, ноющая, постоянная. Также отмечается чувство тяжести в правом подреберье. Печень увеличена в размерах, выступает из-под реберной дуги. При пальпации печени или при надавливании на подреберья в проекции абсцесса отмечается значительная болезненность.
Могут беспокоить диспепсические явления: снижение или отсутствие аппетита, тошнота, метеоризм, жидкий стул (диарея). Повышается температура до фебрильных цифр (выше 38°С), возникает озноб с похолоданием ног, появлением на них гусиной кожи. Отмечаются явления тяжелейшей интоксикации, тахикардия, проливные поты.
Потеря веса – зачастую единственная жалоба на первых этапах развития абсцесса, в связи с чем диагностика на ранних стадиях затруднительна. На более поздних стадиях появляется желтушность слизистых и кожи. При компрессии сосудов печени или их тромбировании вследствие воспалительного процесса может появиться асцит (скопление жидкости в брюшной полости).
Главная особенность течения абсцессов печени заключается в том, что клиника часто маскируется основным заболеванием, на фоне которого и развился абсцесс, поэтому от начала формирования патологического процесса до его диагностирования зачастую проходит длительное время.
Осложнения
Абсцесс печени может осложняться прорывом гноя в брюшную или плевральную полости, полость перикарда, соседние органы (кишечник, желудок). При разрушении стенки сосуда возможно сильное кровотечение. Также возможно распространение инфекции с формированием поддиафрагмального абсцесса, развитием сепсиса с образованием абсцессов в других органах (легкие, головной мозг, почки и др.).
Диагностика
Для своевременной диагностики абсцесса печени большое значение имеет правильный и подробный сбор анамнеза. При этом выясняется наличие в организме больного хронических очагов инфекции, а в анамнезе — тяжелых инфекционных заболеваний, опухолей, операций, травм. Следует выяснить, с чем сам пациент связывает возникновение жалоб, когда они появились и как изменился их характер с момента возникновения.
- УЗИ печени. По данным УЗИ гепатобилиарной системы также возможно обнаружение в печени полости, заполненной жидкостью и сгустками гноя, определение ее размеров и топографии. Одновременно под контролем УЗИ возможно проведение тонкоигольной биопсии абсцесса с определением характера выпота, чувствительности флоры к антибиотикам. Эта процедура является лечебно-диагностической, так как одновременно производится дренирование абсцесса печени.
- Рентгенография ОБП. Для уточнения диагноза используются классические и современные методики. При проведении рентгенографии можно обнаружить участок просветления в печени с уровнем жидкости, жидкость в плевральной полости (реактивный плеврит), ограничение подвижности диафрагмы справа.
- Томография. МРТ или МСКТ брюшной полости позволяют определиться с количеством и расположением абсцессов, их размерами, помогают разработать оптимальную тактику лечения и план операции. При сложностях в диагностике или невозможности проведения указанных исследований можно выполнить ангиографию и радиоизотопное сканирование печени – оба этих метода могут выявить дефект кровоснабжения и накопления изотопа в печени, соответствующий расположению и размерам абсцесса.

КТ ОБП. Гиподенсный очаг в правой доле печени с включениями газа (абсцесс печени)
- Лабораторные исследования. В лабораторных анализах обычно отмечаются изменения, характерные для воспалительных заболеваний (снижение уровня гемоглобина и эритроцитов, увеличение пула лейкоцитов, изменения в лейкоформуле). В биохимическом анализе крови повышаются показатели, свидетельствующие о повреждении ткани печени (АСТ, АЛТ, ЩФ, билирубин).
В самых сложных случаях прибегают к диагностической лапароскопии. При этом в брюшную полость вводится специальный видеоинструментарий, позволяющий рассмотреть органы, определиться с диагнозом, а при возможности провести дренирование абсцесса. Дифференциальная диагностика абсцесса печени проводится с поддиафрагмальным абсцессом, гнойным плевритом, гнойным холециститом.
Лечение абсцесса печени
Тактика лечения в каждом конкретном случае разрабатывается индивидуально. При наличии небольшого единичного или множественных мелких абсцессов тактика будет консервативной.
Консервативное
Назначается антибиотик в соответствии с посевами и чувствительностью микрофлоры (при амебной этиологии абсцесса назначают противопаразитарные препараты). Так как посев гноя позволяет выделить возбудителя только в трети случаев, эмпирически назначаются цефалоспорины третьего поколения, макролиды и аминогликозиды. Если возможно проведение чрескожного дренирования полости, в ней устанавливают дренажные трубки, через которые в полость также вводится антибиотик, антисептические растворы.
Хирургическое
При необходимости хирургического лечения стараются прибегать к малоинвазивным методикам (эндоскопическое дренирование), однако при трудной локализации процесса предпочтение отдается классической лапаротомии с вскрытием абсцесса печени. Всем пациентам с перенесенным абсцессом назначается специальная диета №5, восстановительная терапия. Обязательно проводится соответствующее лечение заболевания, приведшего к образованию гнойника. Больные этого профиля наблюдаются хирургом-гепатологом. При необходимости привлекается инфекционист.
Прогноз и профилактика
Прогноз при своевременно начатом и адекватном лечении одиночного абсцесса печени благоприятный – до 90% пациентов выздоравливают. При множественных мелких гнойника или отсутствии лечения одиночного очага летальный исход весьма вероятен. Профилактикой данного заболевания является предотвращение заражения амебиазом (в первую очередь соблюдение личной гигиены), своевременное выявление и лечение заболеваний, которые могут привести к образованию гнойников в печени.
Абсцесс — это полость, заполненная гноем, отграниченная от здоровых тканей фиброзной (соединительнотканной) оболочкой. Об абсцессе печени говорят, когда подобная полость образуется в печени. В цивилизованных странах, к которым относится и Россия, это довольно редкая патология — примерно 3,6 заболевших на 100 тысяч населения. Однако летальность при абсцессах печени достигает 30%1. Чаще всего болеют люди 40–70 лет.
Классификация абсцессов печени
По распространенности абсцесс печени может быть одиночным и множественным.
По причинам возникновения различают:
- холангиогенным — инфекция проникает по желчным путям;
- гематогенным — инфекция распространяется с кровью;
- посттравматическим.
По возбудителю абсцессы делят на пиогенные (бактериальные) и паразитарные.
По расположению различают:
- субкапсулярные (поверхностные);
- субкапсулярно-паренхиматозные (относительно неглубокие);
- интрапаренхиматозные (глубокие).
Кроме того, абсцессы классифицируют по расположению в конкретной доле печени (правой, левой, обеих).
Причины возникновения абсцесса печени
Абсцесс печени возникает, когда в ее ткани попадают микробы или паразиты (дизентерийная амеба, печеночный сосальщик). В 37–50% случаев возбудитель проникает в печень через желчные протоки, примерно в 30% — с током крови из других органов или на фоне септического процесса. До 15% абсцессов возникают после травм печени.
Холангиогенные абсцессы обычно возникают на фоне уже нарушенного оттока желчи, рубцовых изменений желчевыводящих путей, когда застоявшаяся желчь теряет свои антисептические свойства и становится благоприятной средой для микробов. Способствуют развитию абсцесса и злокачественные новообразования желчного пузыря и желчевыводящих путей.
Гематогенные абсцессы чаще всего появляются как следствие пилефлебита — воспаления стенок воротной вены, которая собирает кровь от органов брюшной полости и переносит в печень. Причиной пилефлебита обычно становится хронический панкреатит, реже — болезнь Крона, неспецифический язвенный колит, аппендицит, перитонит или сепсис. Но инфекция может попасть в печень и с артериальной кровью — это возможно при остеомиелите, фурункулезе, септическом эндокардите. Обычно подобное происходит, когда воспалительный процесс протекает долго и тяжело и на этом фоне снижается активность иммунной системы организма.
Паразитарные абсцессы относительно редки (не более 1%) для развитых стран: обычно ими страдают туристы, посетившие юго-восточную Азию или Африку и переболевшие дизентерией во время или после этой поездки. Дизентерийные амебы проникают сквозь стенки кишки в кровь и заносятся с ее током в печень через нижнюю полую вену. Амёбный абсцесс печени обычно развивается как осложнение острой дизентерии, но может появиться и через несколько месяцев после выздоровления как результат хронического носительства.
Симптомы абсцесса печени
«Классической триадой» считаются повышенная температура тела выше 38, желтуха и умеренное увеличение печени. Конечно, сам больной обнаружить увеличение печени не может, это делает врач на приеме. Пациент же обычно жалуется на высокую температуру, озноб, слабость и боли в верхней правой части живота. Возможны тошнота и рвота. Также нередки жалобы на потерю аппетита, беспричинное снижение веса.
У пожилых больных абсцессы могут развиваться бессимптомно, проявляясь общей слабостью, нарушением аппетита и снижением веса.
Диагностика абсцессов печени
Основной метод диагностики абсцесса печени — ультразвуковое исследование органов брюшной полости. Оно позволяет оценить размеры и расположение абсцесса.
Более точные (но более дорогие) методы диагностики — это КТ или МРТ с контрастом.
Если по каким-то причинам воспользоваться современными методами диагностики невозможно, можно использовать рентгенографию грудной клетки и брюшной полости, на которой будут видны косвенные признаки увеличения печени (уменьшение объема правого легкого, смещение купола диафрагмы). Редко на рентгенограмме оказывается видна сама полость абсцесса с уровнем жидкости.
В клиническом анализе крови возможна анемия (эритроциты разрушаются из-за выраженной интоксикации), повышение уровня лейкоцитов и СОЭ.
В биохимическом анализе крови выявляется умеренное увеличение уровня билирубина, щелочной фосфатазы и сывороточных трансаминаз.
При исследовании свертывающей системы крови довольно часто выявляется удлинение протромбинового времени (это связано с тем, что все белки–факторы свертывания крови синтезируются именно в печени).
При посеве крови на стерильность, как правило, выявляются микроорганизмы.
Если данные лабораторных и инструментальных исследований неоднозначны, может быть рекомендована диагностическая лапароскопия. В брюшную полость вводят камеру и специальные инструменты, позволяющие при необходимости удалить содержимое абсцесса (дренировать).

После пунктирования абсцесса оставляют дренаж для оттока гноя
Лечение абсцессов печени
Прежде всего, назначается диетический стол №5.
Лечение небольших (до 3 см) неосложненных абсцессов начинают с консервативных методов. Пациенту назначают антибиотики широкого спектра действия, как правило, в комбинации из 2–3 средств. Сначала препараты вводят внутривенно, потом переходят на пероральные средства (для приема внутрь). Прием антибиотиков продолжается от 2 до 6 недель, но иногда может длиться и до полугода.
Если абсцесс больше 3 см или консервативные меры неэффективны, назначают хирургическое лечение. Чаще всего используют современный малотравматичный метод — чрескожное дренирование. Под контролем УЗИ, рентгена или КТ в полость абсцесса вводят длинную иглу, через которую откачивают его содержимое. Далее сквозь полость иглы проводят тонкую трубку — дренаж, чтобы обеспечить постоянный отток гноя из области абсцесса.
При подозрении на холангиогенное происхождение абсцесса после чрескожного дренирования рекомендуют дренирование желчных путей (делается эндоскопически) для восстановления нормального оттока желчи. Также по показаниям может быть сделано лапароскопическое дренирование абсцесса — обычно эту манипуляцию проводят при подозрении на перитонит.
Если по какой-то причине малотравматичное вмешательство невозможно, абсцесс дренируют во время лапаротомии — открытой операции.
В качестве сопутствующей терапии рекомендуют противовоспалительные средства для снижения температуры, анальгетики (в том числе наркотические) при выраженных болях, средства для восстановления гемодинамики (повышения артериального давления) при шоке, спазмолитики для восстановления оттока желчи и так далее.
В период восстановления врач также назначает гепатопротекторы (например, урсосан) для улучшения регенерации тканей печени.
Прогноз и профилактика
Прогноз при абсцессе печени серьезный: как уже упоминалось, смертность достигает 30%, несмотря на наличие современных антибиотиков широкого спектра действия.
Профилактика абсцесса печени заключается в своевременном лечении гнойно-воспалительных заболеваний других органов, лечении хронических воспалительных заболеваний желчных путей, соблюдении личной гигиены и недопущении кишечных инфекций.
[1]П. С. Бушланов, Н. В. Мерзликин, Е. В. Семичев, В. Ф. Цхай. Современные тенденции в лечении абсцессов печени. Вестник хирургии. 2018.
Абсцесс печени – заболевание органа, имеющее гнойно-воспалительную этиологию. Деструктивный процесс может возникать самостоятельно, однако, в большинстве случаев он развивается вследствие иных сопутствующих заболеваний. Рекомендуется как можно скорее начать соответствующее лечение, так как часто возникают осложнения, среди которых – заражение крови и летальный исход.
В чем причины
Печеночные абсцессы имеют деструктивный характер и представляют собой полости в органе, внутри которых – гнойный экссудат. Причин на то – множество, однако, как правило, заболевание развивается на фоне сопутствующего аппендицита, желчнокаменной болезни.
Диагностировать наличие гнойной полости сложно, поэтому ежегодно специалисты проводят исследования по усовершенствованию диагностических мероприятий и дальнейшего лечения. На смену лапаротомическим вмешательствам пришли лапароскопические, тонкоигольное дренирование инфекционного очага.
Существует несколько путей распространения инфекционных патогенов в печень:
- по желчевыводящим путям (на фоне холецистита, холангита, желчнокаменной болезни, новообразования, расположенного в данном отделе);
- по кровеносному руслу (вследствие сепсиса);
- контактным путем (при аппендиците, дивертикулите, неспецифическом колите язвенного характера).
Существует травматический источник возникновения инфекции – вследствие предшествующей травмы органа, при оперативном вмешательстве в данном отделе. В некоторых случаях развитие абсцесса происходит на фоне инфицирования кисты в печени (паразитарной или непаразитарной) из очага распада опухоли и специфической гранулемы.
Не всегда удается установить источник развития заболевания, однако, предрасполагающим фактором выступает снижение защитной функции организма и местной иммунной системы.
На развитие абсцесса печени влияют различные микроорганизмы. Зачастую его вызывают гемолитические стрептококки, золотистые стрептококки, энтеробактерии, кишечные палочки, клебсиеллы, анаэробные микроорганизмы. Диагностируют и смешанную микрофлору, которая вызвала заболевание.
Факт! По данным статистики, большая часть случаев приходится на диагностирование патологии у представителей сильного пола от 20 до 35 лет. Абсцессы печени диагностируют у лиц, злоупотребляющих алкогольными напитками, людей, которые имеют тяжелое хроническое заболевание в организме, а также у тех, которые проживают в эндемичном районе.
Виды гнойных полостей в печени
Доктор медицинских наук А.А. Шалимов в 1975 году предложил следующую классификацию абсцессов печени исходя из этиологического фактора:
- тромбофлебитический абсцесс;
- новообразование, сформированное на фоне холангита;
- полости, образованные по иным причинам.
Ранее, в 1972 году, О.Б. Милоновым и О.Г. Бабаевым была разработана следующая классификация:
Первичное происхождение абсцесса печени:
- бактериальное: кокковое, бациллярное, смешанное;
- паразитарное: амебное, аскаридное, эхинококковое, редких форм.
Вторичное происхождение абсцесса:
- на фоне непаразитарной кисты;
- на фоне распадающегося ракового образования, гранулемы сифилитического или туберкулезного характера;
- на фоне иных новообразований в органе.
Посттравматическое происхождение абсцесса:
- нагноившаяся рана или гематома;
- гнойный процесс вокруг инородного тела в органе.
В 2002 году Г.Н. Хабас предложил еще одно разделение абсцессов в печени по видам:
Исходя из этиологического фактора:
- холангитический;
- гнойный процесс в описторхозной кисте;
- распространение процесса с желчного пузыря.
Исходя из размера:
- мелкий;
- крупный полостной;
- сочетанный.
Исходя из объема распространения патологического процесса:
- одиночный;
- множественный.
Исходя из особенностей клинического течения:
- неосложненный;
- осложненный (с распространением гнойного содержимого в брюшной отдел, забрюшинную полость, с развитием острой печеночной недостаточности, механической желтухи, портальной гипертензии, плеврита, сепсиса);
- рецидивирующий.
Исходя из состояния желчного пути:
- с сопутствующим нарушением оттока желчной жидкости;
- с отсутствием подобных изменений.
Важно! Определить вид абсцесса печени может только врач, основываясь на результатах проведенных диагностических мероприятий.
Симптомы и первые признаки заболевания
Клинические проявления заболевания печени разделяют на 2 больших группы:
- местные, которые возникают именно в области с воспалительной патологией;
- общие, касающиеся всего организма.
Первыми проявляются местные симптомы, которые возникают уже в первые сутки формирования гнойной полости. Среди них:
- болевая симптоматика в правом подреберье;
- гепатомегалия – увеличение органа в размере;
- тяжесть со стороны печени.
Болевой синдром может иметь тупой или ноющий характер, быть длительным и непрекращающимся, что, как правило, характеризует запущенный этап развития патологии. Распирающий дискомфорт присутствует даже во время сна, иррадирует в предплечье, лопатку, ключицу со стороны больного органа.
Общие клинические проявления касаются организма в целом и косвенно сигнализируют о присутствии гнойного абсцесса в печени. Таковые указывают и на иные заболевания, протекающие в желудочно-кишечном тракте.
В первую группу общей симптоматики относят:
- желтуху, которая чаще возникает при множественных новообразованиях мелкого и среднего размера (в таком случае кожные покровы, слизистые оболочки, ногтевые пластины приобретают желтоватый оттенок);
- образование в брюшном отделе свободного экссудата (асцит).
Во вторую группу общих клинических проявлений относят:
- повышенную температуру тела;
- лихорадочный синдром, вызванный спазмом кровеносных сосудов;
- снижение аппетита;
- потерю в весе.
В некоторых случаях диагностируют спленомегалию – увеличение в размере селезенки. Это указывает на то, что абсцесс печени прогрессирует, наблюдается наличие негативных последствий, одним из которых может быть портальная гипертензия или тромбофлебит воротниковой вены.
Диагностика
Для своевременной диагностики патологии важно подробно и точно собрать анамнез у предполагаемого больного. С данной целью врач детально опрашивает пациента о развитии сопутствующих патологий хронического характера инфекционно-воспалительной этиологии, выясняет, имеются ли в анамнезе болезни ЖКТ в тяжелом течении, опухоли, оперативные вмешательства на железе, повреждения органа.
Врач опрашивает о возникающих симптомах, интенсивности проявлений, давности возникновения. Для подтверждения диагноза назначают лабораторные анализы, по результатам которых выявляют характерные изменения:
- пониженный гемоглобин;
- пониженные эритроциты;
- увеличенные лейкоциты;
- повышенный билирубин.
В комплексе с лабораторной диагностикой проводится инструментальная. На снимке рентгенологического исследования обнаруживают засветленный отдел с жидкостным экссудатом внутри, свободный экссудат в плевральном отделе, ограничение подвижности правой диафрагмы.
На снимке ультразвуковой диагностики выявляют жидкостную область, которая и есть абсцесс, сгустки гнойных масс, а также выявить размер и топографию новообразования. Одновременно с ультразвуковым исследованием часто проводят тонкоигольную биопсию полости. Взятый биологический материал подвергают гистологическому анализу.
Магнитно-резонансная и компьютерная томография определяет количество и расположение абсцесса, размер новообразования, что позволяет выбрать тактику терапии и план оперативного вмешательства. Если есть противопоказания к таким исследованиям, назначают проведение таких мероприятий, как ангиография и радиозотопное сканирование органа.
В запущенном случае потребуется диагностическая лапароскопия. В брюшной отдел вводят специальные инструменты, на одном из которых встроена видеокамера, позволяющая следить за процессом на экране монитора.
Дифференциальный анализ этой патологии печени проводят с такими заболеваниями, как поддиафрагмальный абсцесс, гнойный плеврит, гнойный холецистит.
Методы лечения
Абсцесс печени, протекающий в неосложненной форме, требует консервативного лечения. В таком случае назначают терапию с подбором действенных лекарственных средств, которые позволяют избавиться от неприятной симптоматики.
Если в ходе динамического наблюдения и контрольного обследования не обнаружена положительная динамика в общем состоянии, назначают оперативное вмешательство.
Медикаментозное
Медикаментозное лечение печени проводится с использованием следующих препаратов:
- Анальгетики. Часто используют Кетопрофен внутримышечно или внутривенно. Продолжительность терапии – не более 5 дней. Дозировку определяют в индивидуальном порядке.
- Антибиотики (по показанию). Препарат Цефтриаксон назначают на 5 дней, вводимый внутривенно или внутримышечно. Иным антибактериальным средством, эффективным в терапии внутренних абсцессов, считается Метронидазол, назначаемый на срок в 5 дней, вводимый внутривенно.
- Противогрибковые (по показанию). Это может быть Флуконазол, вводимый однократно.
- Спазмолитики с миотропным действием. Один из таковых – Дротаверин в форме таблеток. Дозировку и продолжительность лечения определяет врач.
В комплексе с медикаментозным лечением назначают специальную диету.
Питание
Абсцесс печени требует соблюдения правильного питания. Особенно это важно, если человек перенес оперативное вмешательство на органе. В рацион необходимо включить пищу, в составе которой – ретинол, аскорбиновая кислота, витамины группы В. Первые недели после хирургического вмешательства продукты употребляют в перетертом виде. Диета при заболеваниях печени имеет важнейшее значение.
Разрешается включение в рацион:
- супов с добавлением круп;
- куриного, рыбного, говяжьего пюре;
- куриных яиц, приготовленных всмятку;
- свеклы и моркови в отварном виде;
- печеных яблок;
- кисломолочной продукции с невысокой жирностью;
- фруктового и ягодного отвара, киселя.
Важно! При абсцессе печени рекомендуется исключить потребление сахара и соли. Последняя приправа повышает нагрузку на сердечно-сосудистый аппарат. Сахар участвует в развитии и распространении болезнетворных бактерий. Также требуется исключение алкогольных напитков, кофе, которые снижают общий и местный иммунитет. К запрещенным продуктам на период терапии абсцесса печени относят острое, жирное, жареное, сдобу, маринованное, соленья.
Оперативное
Нередко назначают оперативную терапию абсцесса печени. В таком случае используют лапароскопический метод, который предполагает введение тонких игольных инструментов в орган, дренирование патологического новообразования с созданием пути выхода гнойного экссудата наружу.
После оперативного вмешательства назначают прием антибактериальных препаратов, которые позволяют снизить риск развития осложнений.
Профилактика и прогноз
Абсцесс печени – заболевание, которое легче предотвратить, чем бороться с ним и его негативными последствиями. К превентивным мерам относят соблюдение правил личной гигиены, своевременное лечение инфекционных заболеваний, очищение питьевой воды с помощью фильтра.
Факт! Лечение имеет благоприятный прогноз, но только при своевременном выявлении и начале терапии. В 90% случаев удается достичь полного выздоровления с отсутствием осложнений. Если наблюдается множественное поражение печени мелкими новообразованиями, которое не лечится, возможет летальный исход.
Чтобы исключить возможность негативных последствий, важно обратиться к врачу при первых настораживающих симптомах, чем раньше будет диагностирована патология, тем благоприятнее прогноз.
