Гнойное воспаление плевральной полости это

Эмпиема плевры – это воспаление плевральных листков, сопровождающееся образованием гнойного экссудата в плевральной полости. Эмпиема плевры протекает с ознобами, стойко высокой или гектической температурой, обильной потливостью, тахикардией, одышкой, слабостью. Диагностику эмпиемы плевры проводят на основании рентгенологических данных, УЗИ плевральной полости, результатов торакоцентеза, лабораторного исследования экссудата, анализа периферической крови. Лечение острой эмпиемы плевры включает дренирование и санацию плевральной полости, массивную антибиотикотерапию, дезинтоксикационную терапию; при хронической эмпиеме может выполняться торакостомия, торакопластика, плеврэктомия с декортикацией легкого.
Общие сведения
Термином «эмпиема» в медицине принято обозначать скопление гноя в естественных анатомических полостях. Так, гастроэнтерологам в практике приходится сталкиваться с эмпиемой желчного пузыря (гнойным холециститом), ревматологам – с эмпиемой суставов (гнойным артритом), отоларингологам – с эмпиемой придаточных пазух (гнойными синуситами), неврологам – с субдуральной и эпидуральной эмпиемой (скоплением гноя под или над твердой мозговой оболочкой). В практической пульмонологии под эмпиемой плевры (пиотораксом, гнойным плевритом) понимают разновидность экссудативного плеврита, протекающего со скоплением гнойного выпота между висцеральным и париетальным листками плевры.
Эмпиема плевры
Причины
Почти в 90% случаев эмпиемы плевры являются вторичными по своему происхождению и развиваются при непосредственном переходе гнойного процесса с легкого, средостения, перикарда, грудной стенки, поддиафрагмального пространства.
1. Чаще всего эмпиема плевры возникает при острых или хронических инфекционных легочных процессах:
- пневмонии,
- бронхоэктазах,
- абсцессе легкого,
- гангрене легкого,
- туберкулезе,
- нагноившейся кисте легкого,
- спонтанном пневмотораксе,
- экссудативном плеврите и др.
В ряде случаев эмпиемой плевры осложняется течение медиастинита, перикардита, остеомиелита ребер и позвоночника, поддиафрагмального абсцесса, абсцесса печени, острого панкреатита.
2. Метастатические эмпиемы плевры обусловлены распространением инфекции гематогенным или лимфогенным путем из отдаленных гнойных очагов (например, при остром аппендиците, ангине, сепсисе и др.).
3. Посттравматический гнойный плеврит, как правило, связан с травмами легкого, ранениями грудной клетки, разрывом пищевода.
4. Послеоперационная эмпиема плевры может возникать после резекции легких, пищевода, кардиохирургических и других операций на органах грудной полости.
Патогенез
В развитии эмпиемы плевры выделяют три стадии: серозную, фибринозно-гнойную и стадию фиброзной организации.
- Серозная стадия протекает с образованием в плевральной полости серозного выпота. Своевременно начатая антибактериальная терапия позволяет подавить экссудативные процессы и способствует спонтанной резорбции жидкости. В случае неадекватно подобранной противомикробной терапии в плевральном экссудате начинается рост и размножение гноеродной флоры, что приводит к переходу плеврита в следующую стадию.
- Фибринозно-гнойная стадия. В этой фазе эмпиемы плевры вследствие увеличения количества бактерий, детрита, полиморфно-ядерных лейкоцитов экссудат становится мутным, приобретая гнойный характер. На поверхности висцеральной и париетальной плевры образуется фибринозный налет, возникают рыхлые, а затем плотные спайки между листками плевры. Сращения образуют ограниченные внутриплевральные осумкования, содержащие скопление густого гноя.
- Стадия фиброзной организации. Происходит образование плотных плевральных шварт, которые, как панцирь, сковывают поджатое легкое. Со временем нефункционирующая легочная ткань подвергается фиброзным изменениям с развитием плеврогенного цирроза легкого.
Классификация
В зависимости от этиопатогенетических механизмов различают эмпиему плевры:
- метапневмоническую и парапневмоническую (развившуюся в связи с пневмонией),
- послеоперационную
- посттравматическую.
По длительности течения эмпиема плевры может быть острой (до 1 мес.), подострой (до 3-х мес.) и хронической (свыше 3-х мес.). С учетом характера экссудата выделяют гнойную, гнилостную, специфическую, смешанную эмпиему плевры. Возбудителями различных форм эмпиемы плевры выступают неспецифические гноеродные микроорганизмы (стрептококки, стафилококки, пневмококки, анаэробы), специфическая флора (микобактерии туберкулеза, грибки), смешанная инфекция.
По критерию локализации и распространенности эмпиемы плевры бывают:
- односторонними и двусторонними;
- субтотальными, тотальными, отграниченными: апикальными (верхушечными), паракостальными (пристеночными), базальными (наддиафрагмальными), междолевыми, парамедиастинальными.
По объему гнойного экссудата:
- малая — при наличии 200-500 мл гнойного экссудата в плевральных синусах;
- средняя — при скоплении 500–1000 мл экссудата, границы которого доходят до угла лопатки (VII межреберье);
- большая — при количестве выпота более 1 литра.
Пиоторакс может быть закрытым (не сообщающимся с окружающей средой) и открытым (при наличии свищей – бронхоплеврального, плеврокожного, бронхоплевральнокожного, плевролегочного и др.). Открытые эмпиемы плевры классифицируются как пиопневмоторакс.
Симптомы эмпиемы плевры
Острый пиоторакс манифестирует с развития симптомокомплекса, включающего ознобы, стойко высокую (до 39°С и выше) или гектичекую температуру, обильное потоотделение, нарастающую одышку, тахикардию, цианоз губ, акроцианоз. Резко выражена эндогенная интоксикация: головные боли, прогрессирующая слабость, отсутствие аппетита, вялость, апатия.
Отмечается интенсивный болевой синдром на стороне поражения; колющие боли в груди усиливаются при дыхании, движениях и кашле. Боли могут иррадиировать в лопатку, верхнюю половину живота. При закрытой эмпиеме плевры кашель сухой, при наличии бронхоплеврального сообщения – с отделением большого количества зловонной гнойной мокроты. Для пациентов с эмпиемой плевры характерно вынужденное положение — полусидя с упором на руки, расположенные позади туловища.
Осложнения
Вследствие потери белков и электролитов развиваются волемические и водно-электролитные расстройства, сопровождающиеся уменьшением мышечной массы и похуданием. Лицо и пораженная половина грудной клетки приобретают пастозность, возникают периферические отеки. На фоне гипо- и диспротеинемии развиваются дистрофические изменения печени, миокарда, почек и функциональная полиорганная недостаточность. При эмпиеме плевры резко возрастает риск тромбозов и ТЭЛА, приводящих к гибели больных. В 15% случаев острая эмпиема плевры переходит в хроническую форму.
Диагностика
Распознавание пиоторакса требует проведения комплексного физикального, лабораторного и инструментального обследования. При осмотре пациента с эмпиемой плевры выявляется отставание пораженной стороны грудной клетки при дыхании, асимметричное увеличение грудной клетки, расширение, сглаживание или выбухание межреберий. Типичными внешними признаками больного с хронической эмпиемой плевры служат сколиоз с изгибом позвоночника в здоровую сторону, опущенное плечо и выступающая лопатка на стороне поражения.
Перкуторный звук на стороне гнойного плеврита притуплен; в случае тотальной эмпиемы плевры определяется абсолютная перкуторная тупость. При аускультации дыхание на стороне пиоторакса резко ослаблено или отсутствует. Дополняют физикальную картину данные инструментальной диагностики:
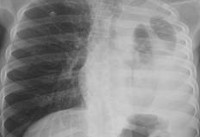
- Рентген. Полипозиционная рентгенография и рентгеноскопия легких при эмпиеме плевры обнаруживают интенсивное затенение. Для уточнения размеров, формы осумкованной эмпиемы плевры, наличия свищей выполняют плеврографию с введением водорастворимого контраста в плевральную полость. Для исключения деструктивных процессов в легких показано проведение КТ, МРТ легких.
- Сонография. В диагностике ограниченных эмпием плевры велика информативность УЗИ плевральной полости, которое позволяет обнаружить даже небольшое количество экссудата, определить место выполнения плевральной пункции.
- Оценка экссудата. Решающее диагностическое значение при эмпиеме плевры отводится пункции плевральной полости, с помощью которой подтверждается гнойный характер экссудата. Бактериологический и микроскопический анализ плеврального выпота позволяет уточнить этиологию эмпиемы плевры.
Лечение эмпиемы плевры
Санация плевральной полости
При гнойном плеврите любой этиологии придерживаются общих принципов лечения. Большое значение придается раннему и эффективному опорожнению плевральной полости от гнойного содержимого. Это достигается с помощью дренирования плевральной полости, вакуум-аспирации гноя, плеврального лаважа, введения антибиотиков и протеолитических ферментов, лечебных бронхоскопий. Эвакуация гнойного экссудата способствует уменьшению интоксикации, расправлению легкого, спаиванию листков плевры и ликвидации полости эмпиемы плевры.
Системная терапия
Одновременно с местным введением противомикробных средств назначается массивная системная антибиотикотерапия (цефалоспорины, аминогликозиды, карбапенемы, фторхинолоны). Проводится дезинтоксикационная, иммунокорригирующая терапия, витаминотерапия, переливание белковых препаратов (плазмы крови, альбумина, гидролизатов), растворов глюкозы, электролитов. С целью нормализации гомеостаза, снижения интоксикации и повышения иммунорезистентных возможностей организма выполняется УФО крови, плазмаферез, плазмоцитоферез, гемосорбция.
Физиореабилитация
В период рассасывания экссудата назначаются процедуры, предотвращающие образование плевральных сращений — дыхательная гимнастика, ЛФК, ультразвук, классический, перкуторный и вибрационный массаж грудной клетки.
Хирургическое лечение
При формировании хронической эмпиемы плевры показано хирургическое лечение. При этом может выполняться торакостомия (открытое дренирование), плеврэктомия с декортикацией легкого, интраплевральная торакопластика, закрытие бронхоплеврального свища, различные варианты резекции легкого.
Прогноз и профилактика
Осложнениями эмпиемы плевры могут являться бронхоплевральные свищи, септикопиемия, вторичные бронхоэктазы, амилоидоз, полиорганная недостаточность. Прогноз при эмпиеме плевры всегда серьезный, летальность составляет 5-22%. Профилактика эмпиемы плевры заключается в своевременной антибиотикотерапии легочных и внелегочных инфекционных процессов, соблюдении тщательной асептики при хирургических вмешательствах на грудной полости, достижении быстрого расправления легкого в послеоперационном периоде, повышении общей резистентности организма.
Многие осложнения заболеваний легких представляют опасность для жизни больного. Гнойный плеврит не является исключением. Процент своевременной диагностики небольшой, а летальный исход при запущенном процессе является частым его завершением.
 Гнойный плеврит – присутствие инфицированной жидкости в плевральной полости, сопровождающееся воспалительным процессом в окружающих тканях. Врачи называют такое состояние эмпиемой плевры (пиоторакс). Жидкость представляет собой экссудат.
Гнойный плеврит – присутствие инфицированной жидкости в плевральной полости, сопровождающееся воспалительным процессом в окружающих тканях. Врачи называют такое состояние эмпиемой плевры (пиоторакс). Жидкость представляет собой экссудат.
Пиоторакс развивается как следствие основного заболевания. Крайне редко диагностируется отдельно. Несмотря на активное развитие медицины, возникновение патологии встречается очень часто и не отмечается тенденция к уменьшению таких больных.
- На что обращают внимание при объективном осмотре?
- Лабораторные исследования
- Бактериологические и бактериоскопические методы
- Дополнительные методы
- Осложнения
Причины и патогенез болезни
Причин для возникновения эмпиемы плевры очень много, что объясняет достаточную распространенность этой проблемы. К ним относят:
- травмы груди (включая огнестрельные ранения),
- инфекционные болезни легких – пневмонии, гангрена, абсцессы, туберкулез,
- проведенные операции на пищеводе, легких и сердце,
- рак легкого,
-
 поражения мягких тканей, костей грудины и ребер (флегмоны, остеомиелит),
поражения мягких тканей, костей грудины и ребер (флегмоны, остеомиелит), - метастазы от внелегочных злокачественных опухолей,
- болезни сердца (перикардит и инфекционный эндокардит),
- острые воспаления органов брюшной полости и забрюшинного пространства: перитонит, панкреатит, холецистит, абсцессы печени,
- сепсис (генерализованная инфекция),
- легочные врожденные и приобретенные (паразитарные) кисты,
- врачебные ошибки (неполноценная хирургическая обработка ран при травмах грудной клетки, частое выполнение плевральных пункций, неправильно подобранные инструменты для дренирования, позднее лечение наружных гнойников).
Главными пусковыми факторами для возникновения гнойного плеврита являются:
- снижение иммунитета,
- проникновение в плевральную полость патогенных бактерий.
Результатом такой сложившейся ситуации становится ответная воспалительная реакция со стороны плевры, представляющую собой серозную оболочку, покрывающую легкие и грудную клетку изнутри.
Гнойный плеврит
Бактерии, попадая на нее, вырабатывают различные токсины. Действие их сводится к повреждению клеток плевры. Организм отвечает на такое раздражение выработкой воспалительной жидкости – экссудата, который всасывается серозной оболочкой при большом его количестве.
При несвоевременной диагностике и лечении на данном этапе токсины бактерий продолжают повреждать плевру. Результатом становится невозможность обратного всасывания экссудата. Он накапливается в плевральной полости и постепенно становится гнойным.
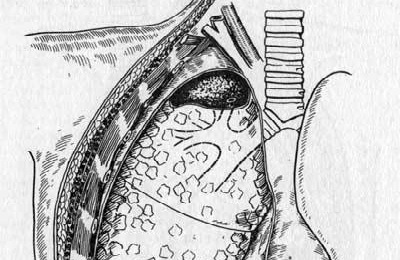 Воспаление продолжает нарастать. Над жидкостью листки плевры легких и грудной клетки соединяются между собой. Они начинают срастаться, образуя спайки. Таким образом, происходит отграничение скопления гноя. Возможно формирование плеврита с несколькими камерами, либо осумкованного.
Воспаление продолжает нарастать. Над жидкостью листки плевры легких и грудной клетки соединяются между собой. Они начинают срастаться, образуя спайки. Таким образом, происходит отграничение скопления гноя. Возможно формирование плеврита с несколькими камерами, либо осумкованного.
Последствием прогрессирования такого процесса могут стать свищи, когда гной будет «прокладывать» себе выход через грудную стенку под кожу или в бронхи. При последнем варианте характерным является появление гнойного кашля с обильной мокротой. Такая ситуация часто приводит к хронизации заболевания.
Клиническая картина
Степень проявления симптомов зависит от:
-
 распространения гнойного процесса,
распространения гнойного процесса, - свойств возбудителя,
- наличия или отсутствия деструкции в легких,
- иммунной системы больного и степени сопротивляемости организма,
- своевременного хирургического лечения.
Частыми жалобами при развитии острого гнойного плеврита являются:
- высокая температура до 39ᵒС, сопровождающаяся ознобами и проливным потом,
- выраженная слабость,
- отсутствие аппетита,
- кашель с различным количеством мокроты,
- боли в грудной клетке на стороне поражения, усиливающиеся при дыхании, кашле, смене положения тела,
- одышка разной интенсивности (в зависимости от степени поражения легких),
- рвота,
- учащение частоты сердечных сокращений, нарушение ритма,
- головные боли,
- бессонница,
- раздражительность.
 Облегчение состояния наблюдается при лежании на больном боку.
Облегчение состояния наблюдается при лежании на больном боку.
Из-за высокой и постоянной интоксикации развивается полиорганная недостаточность, что существенно ухудшает общее состояние больного. Редко при запущенном плеврите может возникнуть кома, что является крайне неблагоприятным фактором для прогноза.
Эмпиема (пиоторакс) плевры бывает:
- первичной (развивается на неизмененной плевре),
- вторичной (как следствие другой болезни).
По возбудителям, вызывающим гнойный процесс, выделяют:
- неспецифическую (стафилококковую, синегнойную, кишечную, пневмококковую, протейную),
- специфическую (туберкулезную, сифилитическую и грибковую),
- смешанную.
 По объему гнойного экссудата плеврит бывает:
По объему гнойного экссудата плеврит бывает:
- тотальный (поражает все легкое),
- субтотальный.
По длительности клинических проявлений:
- острый (до 3 месяцев),
- хронический (более 3 месяцев).
Способность эмпиемы плевры «расплавлять» (повреждать) легкое лежит в основе разделения на:
- простую,
- деструктивную.
При развитии гнойного плеврита на фоне пневмонии выделяют:
-
 парапневмоническая эмпиема (возникает одновременно с основным заболеванием),
парапневмоническая эмпиема (возникает одновременно с основным заболеванием), - метапневмоническая (появляется после выздоровления).
Если последствием гнойного процесса является образование сообщения с окружающей средой, то такую эмпиему считают открытой. Когда свищи (проходы) не формируются, пиоторакс называют закрытым.
Такое многофакторное деление гнойного плеврита легких помогает более рационально назначить терапию и предотвратить развитие осложнений.
Диагностика
Трудность своевременного обнаружения эмпиемы плевры кроется в:
-
 «маскировке» симптомов под основное заболевание,
«маскировке» симптомов под основное заболевание, - неполноценном контроле за динамикой состояния пациента,
- невозможностью диагностирования на ранних этапах болезни.
Врач при диагностике гнойного плеврита должен провести целый комплекс мероприятий, суммируя все полученные результаты.
В обязательный перечень обследований входят:
- Тщательный расспрос жалоб (особенно важно при инфекционной природе основной патологии).
- Подробно собранный анамнез заболевания.
- Общий осмотр.
- Лабораторные исследования.
- Бактериологические методы исследования мокроты и плевральной жидкости, полученной при пункции.
Дополнительные обследования:
-
 рентгенограмма органов грудной клетки в двух проекциях: прямой, боковой,
рентгенограмма органов грудной клетки в двух проекциях: прямой, боковой, - рентгеноскопия, латерография (при осумкованном скоплении гноя),
- УЗИ плевральной полости,
- диагностическая плевральная пункция,
- компьютерная томография (КТ) легких,
- при необходимости – торакоскопия.
-
На что обращают внимание при объективном осмотре?
Больной бледный, губы цианотичны. При внимательном осмотре врач замечает ограничение дыхательных движений в пораженной половине грудной клетки, сглаженность межреберных промежутков.
Обязательно проводится перкуссия (простукивание) и аускультация легких. Эти методы позволяют врачу определить объем и характер поражения.
При перкуссии над местом скопления экссудата происходит притупление звука. При аускультации при большом плеврите дыхание в нижних отделах легких может полностью отсутствовать.
Лабораторные исследования
Проведение общих анализов мало специфично. Они показывают наличие активного воспаления в организме. Важное значение имеет их динамическое назначение. При лечении основного заболевания с помощью анализа крови врач осуществляет контроль проводимой терапии.
Если же наблюдается ускорение СОЭ, увеличение количества лейкоцитов и появление анемии, то это косвенно указывает на развитие гнойного процесса.
Бактериологические и бактериоскопические методы
Важным компонентом диагностики пиоторакса является исследование мокроты и жидкости, полученной при плевральной пункции. С помощью этого определяют основного возбудителя, наличие атипичных клеток (при опухолевой природе). Из материала готовят специальным образом мазки и смотрят их под микроскопом.
 При обнаружении патогенных микроорганизмов, их обязательно высевают на питательные среды с последующим определением чувствительности к антибиотикам. Это важно для подбора адекватной антибактериальной терапии, особенно при смешанной флоре.
При обнаружении патогенных микроорганизмов, их обязательно высевают на питательные среды с последующим определением чувствительности к антибиотикам. Это важно для подбора адекватной антибактериальной терапии, особенно при смешанной флоре.
Минусом этих методов является длительный срок выполнения – до 10-14 дней.Широко в настоящее время применяют газожидкостную хроматографию. Она помогает быстрее идентифицировать возбудителя.
Дополнительные методы
Рентгенография легких считается самым быстрым и информативным методом диагностики гнойного плеврита.
 Она помогает определить:
Она помогает определить:
- локализацию поражения,
- степень коллапса легкого (наличие воздуха в плевральной полости),
- смещение средостения,
- количество экссудата.
По результатам рентгенографии врач решает вопрос об экстренном хирургическом лечении, намечает точку для проведения плевральной пункции и дренирования. Минусом метода является невозможность обнаружения небольшого количества экссудата.
КТ легких относится к методам современной диагностики. Помогает определять те же показатели, что и рентгенография. Однако томография является неинформативной при коллапсе легкого и большом объеме плеврита.
УЗИ плевральной полости определяет количество и характер экссудата, состояние плевры.
Торакоскопию проводят при неполноценности полученных результатов. Оценивают характер распространения патологического процесса и наличие осложнений. В таких случаях она является и лечебной процедурой. Плевральная пункция проводится всем больным при подозрении на гнойный плеврит!
Лечение
Терапия эмпиемы плевры проводится только хирургами. Предпочтение отдается высокоспециализированным торакальным отделениям.
Главными условиями медицинской помощи больным с пиотораксом являются:
- своевременность,
- комплексность,
- рациональность.
Реализуется это с помощью:
- неотложной помощи при расстройствах дыхания и кровообращения, возникших в результате осложнений,
- качественного дренирования (промывания) и санации (введение антисептиков и антибиотиков) плевральной полости, расправления легкого,
-
 лечения основного заболевания,
лечения основного заболевания, - восстановления нормального функционирования органов и систем,
- адекватной антибактериальной терапии,
- радикальной операции при неэффективности проводимых мер,
- оксигенотерапии (ингаляции увлажненным кислородом),
- лечебной дыхательной гимнастики.
Врач обязательно дает общие рекомендации, включающие:
- диету, богатую белками и витаминами,
- частое присаживание в кровати и хождение,
- полноценный сон.
Из медикаментозных назначений широко используют:
Антибиотики. Предпочтительно инъекционный путь введения в сочетании с внутриплевральным. При поступлении в стационар они назначаются «вслепую», а затем заменяются на более эффективные с учетом чувствительности возбудителя:
- аминогликозиды: Амикацин, Гентамицин,
- цефалоспорины: Цефтриаксон, Цефепим, Цефотаксим,
- полусинтетические пенициллины: Ампициллин.
 Дезинтоксикационная терапия осуществляется за счет внутривенного введения больших объемов жидкостей:
Дезинтоксикационная терапия осуществляется за счет внутривенного введения больших объемов жидкостей:- Реамберин,
- физиологический раствор,
- раствор глюкозы.
Для коррекции общих нарушений при необходимости вводят:
- свежезамороженную плазму,
- донорскую кровь,
- Альбумин.

Выбор препаратов и методов дренирования осуществляет торакальный хирург по результатам всех полученных данных.
Осложнения
Осложнениями эмпиемы считают:
-
 пиопневмоторакс (наличие гноя и воздуха в плевральной полости),
пиопневмоторакс (наличие гноя и воздуха в плевральной полости), - формирование бронхоплевральных свищей,
- полиорганная недостаточность,
- сепсис,
- редко – легочное кровотечение.
Диагностика и лечение гнойного плеврита являются бичом современной торакальной хирургии. Эти мероприятия до сих пор требуют много времени, что обуславливает достаточно высокую смертность категории больных с пиотораксом.
Загрузка…
