Гнойное воспаление суставов рук

Гнойный артрит – это воспалительное поражение сустава, вызванное гноеродной микрофлорой. Воспалительный процесс может локализоваться в любом участке, но чаще всего поражаются крупные суставы: тазобедренный, коленный, плечевой.
Причины возникновения гнойного артрита
Гнойный артрит развивается вследствие проникновения бактерий в полость сустава. Чаще всего причиной являются грамположительные кокки (стрептококки, стафилококки). Микроорганизмы могут попадать в суставную полость несколькими способами:
- Контактный путь. Гноеродные бактерии проникают в суставную полость через открытую рану при проникающем ранении. Нередко инфицирование возникает вследствие проведения пункции, при недостаточном соблюдении правил асептики и антисептики.
- Гематогенный путь. Распространение микроорганизмов через кровь может возникать при гнойничковых процессах на коже (фурункул, карбункул), гнойном поражении костной ткани. Также гематогенный путь инфицирования может реализовываться при системных инфекционных заболеваниях. Локализация инфекции при этом не играет решающей роли, артрит может быть осложнением пневмонии, остеомиелита, пиелонефрита.
- Лимфогенный путь. В случае лимфогенного распространения микроорганизмы переносятся с током лимфы по лимфатическим сосудам.
Видео «Борьба с артритом без таблеток»
Из этого выпуска передачи «Жить здорово» вы узнаете, как лечить артрит без приема медикаментов.
Основные виды гнойного артрита и симптомы
В зависимости от причины, вызвавшей заболевание, выделяют первичный и вторичный артрит.
Первичный артрит, который вызван контактным распространением инфекции, в свою очередь разделяется на травматический и нетравматический. Клинические проявления при данном заболевании зависят от локализации процесса. Чаще всего поражаются тазобедренный, коленный или плечевой суставы. Значительно реже наблюдается воспаление мелких суставов. Однако можно выделить общие симптомы, которые характерны для любой локализации гнойного процесса:
- Синдром общей интоксикации. Характеризуется резким повышением температуры, ухудшением самочувствия, тошнотой, головной болью. В случае распространенного процесса может наблюдаться тахикардия, снижение артериального давления. Интоксикационный синдром характерен именно для гнойного процесса, при другом виде воспаления он менее выражен.
- Синдром местного воспаления. Проявляется локальными изменениями в пораженной области. Наблюдается значительный отек, выраженная боль, покраснение, гипертермия.
Тазобедренный сустав
Гнойный артрит тазобедренного сустава имеет острое начало с выраженным интоксикационным синдромом и местными проявлениями. Особенностями данного вида артрита является то, что боль локализуется в наружной части бедра, может иррадиировать в паховую область.
Болезненные ощущения усиливаются при ходьбе, длительном стоянии. Наблюдается нарушение функции тазобедренного сустава при попытке отведения бедра. Местные симптомы характеризуются отечностью, покраснением в тазобедренной области. Пальпация пораженной области характеризуется болезненностью, объем пассивных и активных движений в суставе снижен.
Плечевой сустав
Вторым по частоте встречаемости является гнойный артрит плечевого сустава. Боль при этом локализуется в плечевой области, имеет острый характер. Усиливается при попытке поднять руку, совершить вращательные движения. При осмотре выявляется значительный отек плечевой области, выбухание, покраснение кожных покровов. При помощи пальпации можно выявить болезненность, симптом флюктуации, снижение объема движений.
Другие варианты
Гнойное поражение мелких суставов кисти может возникать при суставной форме панариция. При этом поражается суставное сочленение, которое соединяет фаланги пальцев. Такое состояние может наблюдаться при травматическом поражении с проникновением в суставную область или как осложнение кожной формы панариция. Клинически это проявляется болью, снижением функции пальца, отеком и деформацией.
Лечение заболевания
Лечение гнойного артрита может носить как консервативный, так и оперативный характер. Объем терапии зависит от распространения гнойного процесса, выраженности системных проявлений, общего состояния пациента, сопутствующей патологии опорно-двигательной системы. Основные направления терапии включают в себя воздействие на микробную флору, уменьшение проявлений интоксикации, восстановление функции пораженной конечности, купирование болевого синдрома.
Первая помощь при гнойном артрите
Первая помощь при нетравматическом артрите заключается в иммобилизации конечности. Если причиной гнойного поражения является открытая травма, то необходимо провести обработку раны, аккуратно промыть ее. При выраженном болевом синдроме нужно дать обезболивающие препараты. Дальнейшие действия должны проводиться в медицинском учреждении. Первая врачебная помощь включает в себя первичную хирургическую обработку раны, профилактическую антибиотикотерапию, коррекцию болевого синдрома.
Основное лечение
Базовое консервативное лечение включает два основных направления:
- Лечебная пункция суставной полости. При помощи специальной иглы проводится аспирация жидкости из полости сустава, промывание, внутрисуставное введение антисептиков и антибиотиков. При значительно выраженном гнойном процессе проводится дренирование.
- Антибиотикотерапия. В начале заболевания антибиотики назначаются эмпирически. После получения результатов анализа синовиальной жидкости выбор антибактериальных препаратов основывается на выявленной флоре.
Кроме того, может назначаться инфузионная терапия для уменьшения проявление общей интоксикации. Для этого капельно вводятся солевые растворы. При выраженных болевых проявлениях, особенно в начале заболевания, применяется обезболивающая терапия. С целью купирования боли назначаются нестероидные противовоспалительные средства в виде таблеток или инъекций. Например, «Диклоберл», «Мовалис», «Нурофен».
В запущенных случаях, особенно при развитии сепсиса, назначается оперативное лечение в виде резекции пораженного сустава.
Возможные осложнения при гнойном артрите
Различают местные и системные осложнения. Местные осложнения возникают вследствие нарушения функции сустава, к ним относят артроз, контрактуру. Развитие системных осложнений связано с генерализацией инфекции и имеет более грозный исход. Бактериальная инфекция может распространяться на мягкие ткани (с развитием абсцесса, флегмоны) или на костные структуры. Наиболее неблагоприятным осложнением является развитие сепсиса и септического шока.
Профилактика
Профилактические мероприятия включают в себя адекватное лечение гнойничковых процессов на коже, системных инфекционных заболеваний, своевременное вскрытие флегмон и абсцессов. В случае травматического артрита профилактика развития гнойного процесса заключается в раннем обращении за медицинской помощью, проведении первичной или вторичной хирургической обработки раны, своевременном назначении антибактериальных препаратов.
Содержание:
- Что такое гнойный артрит?
- Причины гнойного артрита
- Симптомы гнойного артрита
- Виды гнойного артрита
- Диагностика
- Лечение гнойного артрита
Что такое гнойный артрит?
Гнойный артрит — воспаление в полости сустава, которое вызывают гноеродные микробные агенты. Гнойный артрит опасен тем, что является причиной развития других более серьезных и тяжелых заболеваний: артроза, контрактуры. В некоторых случаях он способен привести к развитию ряда инфекций, например, абсцессу, флегмону, сепсису. Избежать подобных осложнений позволяет своевременная диагностика и лечение.
В большинстве случаев возбудителем заболевания становится стафилококк. Вследствие активности этой бактерии в 80% случаев развивается гнойный артрит. Гонококки, стрептококки, менингококки, пневмококки – это также возбудители данного заболевания.
Однако они причиной его развития становятся гораздо реже: лишь в 20% случаев. Гнойным артритом страдают как взрослые, так и дети, у которых определить возбудителей болезни крайне сложно.
Причины гнойного артрита
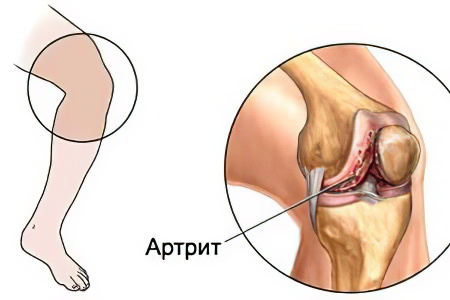
Гнойный артрит развивается в результате занесения в полость сустава инфекции. Это может происходить несколькими путями. Контактное распространение предполагает занесение инфекции через непроникающую рану в области сустава, ссадины и нагноения. Остеомиелит кости, абсцесс, флегмон окружающих тканей также может способствовать попаданию возбудителей артрита в организм.
Кроме того, существуют такие пути проникновения инфекции, как лимфогенный и гематогенный. Благоприятные условия для попадания возбудителей гнойного артрита в организм в этом случае создает абсцесс, сепсис, остеомиелит и флегмоны. Некоторые заболевания, которые сопровождаются бактериемией, например, рожистое воспаление, пневмония, гонорея, брюшной тиф, тоже являются причиной развития артрита.
Симптомы гнойного артрита
Развитие гнойного артрита в большинстве случаев протекает остро. Первые симптомы появляются неожиданно. Обычно сустав краснеет, отекает и на ощупь становится горячим. Пациент испытывает острую боль, которая быстро усиливается и вскоре делает невозможным даже совершение простых движений. Через несколько суток появляется отек реактивных тканей, расположенных выше и ниже сустава.
Среди основных симптомов ярко выражены общие признаки интоксикации организма: лихорадка, высокая температура, озноб, тошнота и сильные головные боли. Пациенты с гнойным артритом испытывают слабость и недомогание, у них учащается пульс. При осмотре хорошо заметен отек и характерный оттенок кожи ниже области сустава. Как правило, острому развитию гнойного артрита предшествует инфекционное заболевание, серьезная травма или гнойный процесс.
Виды гнойного артрита
Гнойный артрит в зависимости от причин, вызвавших его, бывает двух видов:
нетравматической природы – его лечение проводят хирурги;
травматической природы – в этом случае артрит вызван инфекциями, попавшими в кровь вследствие травмы или открытой раны. С артритом данного вида следует обращаться к травматологу.
Существует ещё одна классификация гнойных артритов.
В соответствии с ней они могут быть также двух видов:
первичные – причиной возникновения такого артрита является попадание инфекции непосредственно в ткани сустава. Это может произойти в результате открытого перелома, вывиха, проникающего ранения. Возбудитель гнойного артрита часто попадает в полость сустава во время оперативного вмешательства и при проведении пункции;
вторичные – инфекция заносится через окружающие ткани и лимфу.
Диагностика
Определить гнойный артрит позволяет пальпация и внешний осмотр. Сустав имеет вынужденное положение, практически не двигается, его функции нарушены. При пальпации пациент испытывает сильные боли. Результаты биохимического анализа крови показывают наличие острых воспалительных процессов. Это выражается в повышении скорости оседания эритроцитов, а формула лейкоцитоза сдвигается влево. В рамках диагностики также проводится пункция суставной жидкости и инструментальные исследования.
При возникновении подозрений на гнойный артрит в обязательном порядке проводится рентгенография. Данный метод исследования может быть не слишком информативен на ранних стадиях развития заболевания. Однако при этом нельзя исключать возможности развития воспалительного процесса. Его признаки могут проявиться позднее.
Лечение гнойного артрита

Лечение пациентов с гнойным артритом подразумевает срочную госпитализацию. Основной метод борьбы с воспалением – медикаментозный. Наиболее эффективными препаратами в этом случае являются антибиотики. Они используются на начальных этапах развития гнойного артрита. В рамках консервативного лечения в этом случае на пораженный сустав накладывается гипс, осуществляется пункция, а после этого вводятся антибиотики. Данные меры уместны в случае синовита без гноя. Под синовитом понимаются воспалительные процессы в синовиальной оболочке, при которых полость сустава наполняется жидкостью.
Если при артрите в полости сустава скапливается значительное количество гноя, требуется проведение артротомии. Это хирургическое вмешательство, в ходе которого вскрывается или обнажается сустав, что необходимо для дальнейшего проведения дренирования. В результате такого оперативного вмешательства из полости сустава удаляются гнойные образования, омертвевшие ткани.
Гнойный артрит может сопровождаться развитием сепсиса, то есть общей инфекции, которая вызвана проникновением в кровь возбудителей заболевания. Чтобы остановить воспалительный процесс, требуется удалить источник инфекции хирургическим путем. В этом случае проводится резекция сустава. В ходе операции иссекаются поврежденные суставные концы костей, хрящи и синовиальная оболочка. Между концами, которым искусственно придается естественная форма, прокладываются ткани, предотвращающие срастание. Резекция позволяет остановить воспалительный процесс и сохранить подвижность сустава. После операции на некоторое время накладывается гипс. После его снятия необходимо проводить лечебную гимнастику, чтобы полностью восстановиться подвижность сустава и его функции.

Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
- Рожистое воспаление
- Гнойное воспаление
- Воспаление сустава
- Воспаление у ногтя
- Воспаление сухожилия
Когда один из пальцев кисти подвергается воспалительному процессу, человек теряет полноценную работоспособность. Несмотря на малый размер, боль в области среднего, указательного или безымянного пальца способна доставить человеку массу дискомфорта.

Признаки воспалительного поражения пальца на руке, чаще всего, наблюдаются вокруг межфаланговых суставов, что указывает на развитие одного из заболеваний опорно-двигательного аппарата:
- Один из вариантов панариция;
- Подагра;
- Рожистое воспаление;
- Ранее перенесенное травмы;
- Одна из форм артрита, включая ревматоидный.
Может развиваться гнойный или асептический воспалительный процесс, так называемый является панариций. Спровоцировать это заболевание может нарушение целостности кожных покровов (раны, царапины, уколы, укусы), заусенцы и занозы. Ключевым фактором возникновения является проникновение болезнетворных микроорганизмов под кожу. В зависимости от места локализации патологических изменений, существуют такие варианты панариция:
- Суставной;
- Подкожный;
- Внутрикожный;
- Сухожильный;
- Костный;
- Костно-суставной.

Подкожная разновидность, чаще всего, формируется на тыльной части пальца. Для заболевания характерно расположение в области ладонной поверхности пальца руки. Если человек ранее повредил всю кисть или определенный палец, то у него может развиться суставной панариций, вовлекающий в процесс один из межфаланговых суставов. Наиболее тяжелым видом этого заболевания является сухожильный панариций, для которого характерна потеря функции кисти на длительный период времени.
Рожистое воспаление
Повышенное внимание необходимо уделить рожистому воспалению кожи рук, так как это заболевание встречается довольно часто и развивается вследствие поражения мягких тканей стрептококковой инфекцией.

При рожистом воспалении в патологический процесс вовлекаются все слои кожи пальца и между пальцами. Несмотря на то, что первопричиной этого состояния являются патогенные микроорганизмы стрептококковой природы, болезнь протекает без гноя. Еще одной характерной особенностью является быстрое прогрессирование, в результате которого инфекционные агенты проникают не только в кожу, но и в глубоко расположенные ткани, вплоть до надкостницы. О развитии рожистого воспалительного процесса в области пальца руки, говорят такие симптомы:
- Локальное покраснение кожных покровов, включая зону вокруг ногтевой кутикулы;
- Чувство озноба и ломоты в теле;
- Повышение температуры тела;
- Повышенная утомляемость и слабость;
- В пораженном участке фаланги возникает чувство распирания, жжение и признаки шелушения поверхностного слоя кожи.

Рожистое воспаление пальца руки и близлежащих участков, нередко воспринимают как проявление кожного дерматита. Именно поэтому многие люди приходят на консультацию к врачу с запущенной формой инфекционно -воспалительного процесса.
Гнойное воспаление
Острый воспалительный процесс, который сопровождается накоплением гнойного содержимого, именуется панарицием. Это патологическое состояние чаще затрагивает пальцы рук, и распространяется не только по всей толщине кожных покровов, но и затрагивает другие тканевые элементы. Говорить о развитии панариция можно лишь в том случае, если гнойно-воспалительные изменения локализуются на ладонной части.
Риск возникновения панариция в области пальцев рук возрастает у людей, страдающих авитаминозом, сахарным диабетом, иммунодефицитом, заболеваниями сердечно-сосудистой системы.
Наибольшую роль в развитии гнойно-воспалительного процесса играют стафилококки, синегнойная палочка и стрептококки. Проникновение инфекционных агентов осуществляется через мелкие колотые раны, порезы, мелкие укусы, кожные трещины и ссадины. Процесс жизнедеятельности и размножения болезнетворных микроорганизмов сопровождается накоплением гнойного содержимого, которое при отсутствии выхода наружу, распространяется вглубь тканей, затрагивая связки, мышцы, сухожилия, а также область косточек межфаланговых суставов.
В зависимости от тяжести гнойно-воспалительного процесса, для лечения пальцевого панариция используются консервативные методики, которые включают медикаментозную терапию и аппаратное физиолечение. Если консервативные мероприятия не помогают, используется оперативное вмешательство с целью вскрытия панариция. Перед вскрытием гнойно-воспалительного очага, пациенту вводят местноанестезирующие вещества по ходу ветвей нерва, который иннервирует данную область. После этого, хирург рассекает кожные покровы над гнойным очагом, удаляет некротизированные участки и гнойные элементы, дренирует раневую область, промывают её антисептическими растворами, и вводит лекарственные препараты.
При своевременном лечении, функциональное состояние и внешний вид пальца полностью восстанавливается. С целью подавления жизнедеятельности гноеродных микроорганизмов, антибиотик при панариции выбирают широкого спектра действия, который сможет охватить максимальное количество бактерий.
Консервативная терапия гнойно-воспалительного процесса в области пальца руки, включает такие пункты:
- Антибактериальные препараты широкого спектра действия, используемые для приема внутрь, а также внутримышечного и внутривенного инъекционного введения (Тетрациклин, Стрептомицин, Макропен, Ципрофлоксацин, Моксифлоксацин, Амоксициллин, Ампициллин);
- Ихтиоловая мазь 10% , которая используется для постановки аппликаций на область гнойно-воспалительного очага;
- Ванночки с раствором поваренной или морской соли. Раствор для лечебных ванночек готовится из расчета 1 столовая ложка соли на 200 мл кипяченой воды комнатной температуры;
- Нестероидные противовоспалительные препараты для внутреннего и местного применения (Ибупрофен, Нимесил, Диклофенак, Аэртал);
- УВЧ. Эта физиотерапевтическая методика назначается только при условии, что у пациента отсутствуют клинические проявления острой воспалительной реакции и общей интоксикации организма.
Кроме способов консервативного лечения пальцевого панариция, на воспалительный очаг накладывают грелку со льдом, которую удерживают в течение получаса.
Воспаление сустава
При развитии такого хронического заболевания, как артрит, в патологический процесс вовлекаются межфаланговые суставы. Признаки воспалительного процесса особенно заметны в области указательного и среднего пальца руки. По мере прогрессирования воспалительно-деструктивных изменений, процесс распространяется на мелкие сочленения безымянного и большого пальца руки. В практической медицине существует такие варианты артрита пальцев рук:
- Псориатический. Это состояние возникает у людей, страдающих кожной формой псориаза. Причина его возникновения остаётся неизвестной;
- Ревматоидный. Эта форма артрита относится к системным заболеваниям соединительной ткани. В момент так называемого дебюта, ревматоидный артрит поражает межфаланговые суставы среднего пальца руки или указательного пальца руки, одновременно развиваясь на правой и левой кисти;
- Подагрический артрит, возникающий в результате нарушения обмена пуриновых оснований в организме. Основной причиной развития подагрического артрита является накопление кристаллов мочевой кислоты в мелких суставах.

Кроме перечисленных форм артрита, существуют такие причины воспалительного процесса в области межфаланговых суставов:
- Остеомиелит;
- Бурсит;
- Артроз.
Существует также перечень факторов, которые при воздействии на организм человека, способны вызывать острый или хронический воспалительный процесс в межфаланговых сочленениях. К таким факторам относят:
- Длительное воздействие низкой температуры на кисти рук;
- Ранее перенесенные инфекционные заболевания;
- Наследственная предрасположенность к развитию аутоиммунных заболеваний;
- Чрезмерные физические нагрузки на кисти рук и ношение тяжестей;
- Недостаточное поступление кальция и витамина D с пищей.
С основными группами лекарственных средств и их наименованиями, можно ознакомиться в таблице.
| Группы лекарственных медикаментов | Наименования |
| Нестероидные противовоспалительные средства для наружного и внутреннего применения | Диклофенак (таблетки и гель), Ибупрофен (таблетки и мазь), Найз, Кетопрофен, Мелоксикам, Пироксикам, Вольтарен |
| Глюкокортикостероиды | Гидрокортизон, Преднизолон, Дипроспан |
| Цитостатики | Имуран, Пеницилламин, Метотрексат |
| Хондропротекторы | Хондроитина сульфат, Терафлекс, Алфлутоп, Артра, Дона |
Практиковать народное лечение в домашних условиях можно только после установления первопричины воспалительного процесса. Для этого следует обратиться к врачу и пройти такие диагностические мероприятия, как рентгенологическое исследование кисти, общий анализ крови, а также исследование крови на ревматоидный фактор.
Если человеку была назначена мазь от воспаления, которая содержит глюкокортикостероидный компонент, то наносить это средство на поврежденные суставы следует не более 4 дней подряд, так как при длительном использовании, глюкокортикостероиды вызывают атрофические изменения в кожных покровах.
Вне фазы обострения воспалительного процесса, пациентам назначают такие физиотерапевтические процедуры, как магнитотерапия, УВЧ, а также электрофорез с использованием лекарственных медикаментов. Но когда острая боль застала человека врасплох, справится с ней помогут ранее упомянутые нестероидные противовоспалительные медикаменты в форме таблеток, капсул, гелей и мазей.

Эффективным обезболивающим действием обладает Индометацин, который одинаково эффективен в форме мази и таблеток. Единственным недостатком этого средства является гастротоксичность. Альтернативой Индометацина выступает Диклофенак или Ибупрофен, которые можно приобрести в аптеке в форме гелей и мазей для наружного применения. Если нестероидные противовоспалительные препараты не улучшили состояние, человеку рекомендовано обратится в больницу для выполнения новокаиновой блокады.
Воспаление у ногтя
При околоногтевом панариции, человек испытывает мучительную боль, которая нарушает сон и препятствует занятию обыденными делами. Воспалительный процесс в мягких тканях около ногтя, возникает по ряду таких причин:
- Вросший ноготь;
- Сахарный диабет;
- Несоблюдение санитарных норм при выполнении маникюра;
- Нарушение кровообращения в кистях рук;
- Ногтевой грибок (онихомикоз);
- Нарушение целостности кожных покровов (порезы, ссадины, уколы).

К основным симптомам околоногтевого панариция, относят:
- Покраснение и отечность кожных покровов в околоногтевой области;
- Интенсивная боль, которая усиливается при движении пальцем и в ночное время суток. Для околоногтевого панариция характерна пульсирующая или дергающая боль;
- В процессе распространения гнойного содержимого вглубь дермы, вокруг ногтя образуется характерная бледная полоса;
- В области гнойно-воспалительного очага ощущается уплотнение и локальное повышение температуры;
- По мере вовлечения в процесс подкожной жировой клетчатки, повышается температура тела и симптомы недомогания.
Для консервативного лечения околоногтевого панариция используются теплые ванночки с раствором перманганата калия (марганца), а также аппликации с Левомеколем, мазью Вишневского или Диоксидиновой мазью.
Воспаление сухожилия
Воспаление может распространяться на сухожильные структуры. Это гнойно-воспалительное заболевания чаще возникает у людей трудоспособного возраста, от 20 до 50 лет. В 70% случаев, травматические повреждения, которые спровоцировали панариций, были получены в рабочих условиях. В хирургической практике чаще регистрируются случаи, когда поражаются сухожилия большого и указательного пальцев рук.

Кроме таких общих симптомов, для сухожильной формы заболевания характерна контрактура Дюпюитрена. При этом состоянии наблюдается формирование узлов сухожилия, которые со временем приводят к частичному или полному прижатию повреждённого пальца к ладони. Если говорить о том, как вылечить сухожильный панариций, то врачебная тактика будет напрямую зависеть от степени тяжести и распространенности гнойно-воспалительного процесса.
Консервативное лечение воспалительного поражения сухожилия включает компрессы и примочки с Димексидом, аппликации с ихтиоловой мазью и Левомеколем, иммобилизацию поврежденной конечности при помощи эластичного бинта, антибактериальные препараты широкого спектра действия (Ампициллин, Амоксициллин, Стрептомицин, Меропенем, Ципрофлоксацин, Левофлоксацин), нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен, Нимесулид).

Если консервативная терапия оказалась неэффективной, то человеку рекомендовано оперативное вмешательство с целью удаления гнойного экссудата, санации синовиального влагалища и введения антибиотиков. После хирургического лечения предстоит пройти реабилитационный этап, который включает лечебную гимнастику и физиотерапию.
Независимо от причины возникновения, это состояние не должно оставаться без внимания. Если процесс имеет инфекционную природу, то существует высокий риск распространения болезнетворных микроорганизмов на другие структуры.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
