Хронические воспаления околоносовых пазух
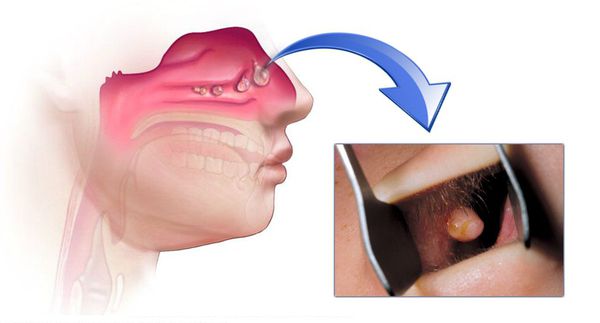
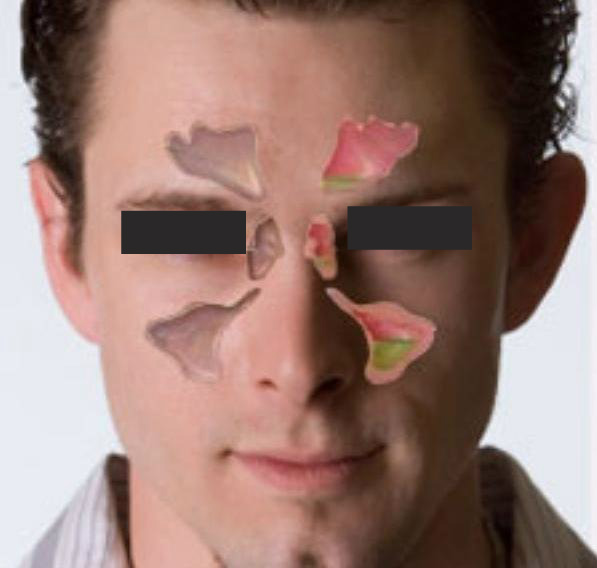
Хронические воспаления околоносовых пазух могут протекать в разных формах. Общие симптомы, характерные для хронических воспалений: головная боль, нарушенное дыхание и выделения из носа. Но воспаления каждой пазухи также имеют свои особенности. Схема лечения зависит от локализации и формы воспаления, причин болезни, длительности периодов ремиссии и обострения.
В соответствии с классификацией Б. С. Преображенского различают следующие формы хронического воспаления околоносовых пазух:
- Экссудативная форма: катаральная, гнойная и серозная, которая может быть идиопатической (только серозной) и ретенционной (с облитерацией (закрытием просветов) выводного протока (соустья).
- Продуктивная форма: пристеночно-гиперпластическая, полипозная и кистозная.
- Альтернативная форма: холестеатомная, атрофическая, казеозная и некротическая.
- Смешанная форма: гнойно-полипозная, серозно-катаральная, серозно-полипозная и другие комбинации.
- Вазомоторная и аллергическая.
Причины возникновения и течение болезни
Хроническое воспаление околоносовых пазух наиболее часто возникает как продолжение часто повторяющегося острого воспаления. Возбудителями этого заболевания чаще всего является стрептококковая флора.
Иногда в качестве возбудителей выступают грибы, анаэробы, вирусы, условно патогенные бактериальные штаммы, такие как: гемофилическая палочка, стрептококкус пневмония иморакселла катаралис. Степень патогенности возбудителей повышает развитие их ассоциаций (соединений). Из-за их агрессивности снижается скорость мукоцилитарного транспорта (выведение вирусов, бактерий) в полости носа и просвете пазух. Наступает обструкция (закрытие просвета) естественного выводного отверстия (соустья), которая вызывает нарушение дренажа и аэрации слизистой оболочки околоносовой пазухи. Таким образом, формируется хроническая форма синусита.
Большое влияние на этот процесс также оказывает аллергия, состояние местного и общего иммунитета, нарушения обменных процессов и проницаемости сосудов и тканей.
Морфологические изменения в полной мере зависят от формы синусита. Наиболее часто встречаются экссудативные и продуктивные формы (кроме кистозной). При серозной и катаральной формах хронического экссудативного синусита воспалительные явления менее выражены, чем при гнойной.
На поверхности отдельных участков слизистой оболочки имеется грануляционная ткань, которая покрыта местами фибринозно-гнойным экссудатом (жидкость выпотевающая из сосудов в зоне воспаления). Эпителий становиться более плоским.
В очагах, где имеется наибольшее воспаление, или полипозной форме заболевания наблюдается отек. Морфологическая картина при аллергической форме воспаления очень сходна с картиной, которая наблюдается при аллергическом рините. При набухании слизистой оболочки возникают закупорки слизистых желез, в результате чего образуются истинные или ретенционные кисты, выстланные внутри цилиндрическим или кубическим эпителием. В пазухах из-за скопления отечной жидкости могут образоваться псевдокисты. Они часто образуются при различных хронических процессах пазух и иногда достигают внушительных размеров, но у них, в отличие от истинных кист, нет внутренней выстилки.
Полипозное изменение слизистой оболочки в пазухах носа происходит из-за длительного раздражения патологическим отделяемым или может быть вызвано аллергической реакцией. Большое число полипов, оказывая давление на костные стенки пазух носа, могут вызывать их деформацию. Архитектоника (строение) соединительной ткани нарушена отечной жидкостью. Происходит диффузная инфильтрация (пропитывание) тканей нейтрофилами и другими клетками (эозинофилы, тучные, плазматические). Поверхность покрыта цилиндрическим эпителием, который местами метаплазируется (перерождается) в плоский. Встречаются участки с его десквамацией (отслаиванием).
Клиническая картина
Головная боль, нарушение носового дыхания и выделения из носа – это симптомы, характерные для хронического воспаления всех околоносовых пазух. Но воспаление каждой из них имеет свои особенности.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
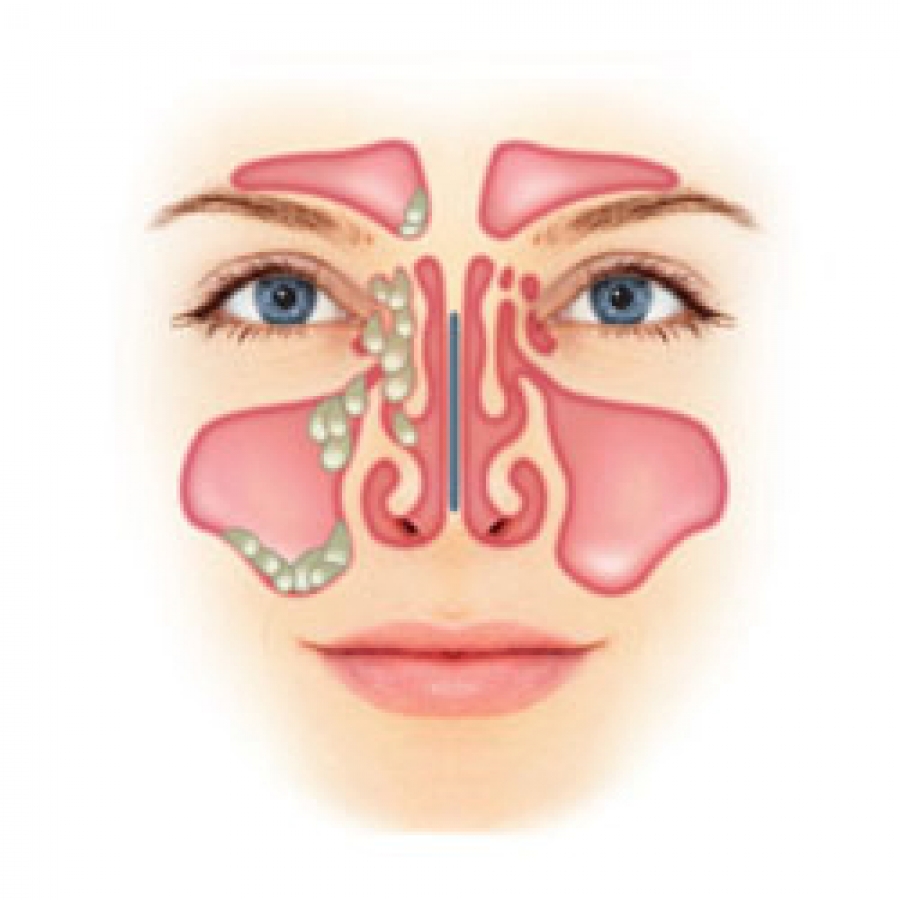
Диагностика
Выраженные симптомы воспалительного заболевания какой-либо пазухи или нескольких пазух, а в некоторых случаях и всех сразу, вместе с результатами рентгенологического и инструментального исследований позволяет достаточно точно диагностировать то или иное заболевание пазух носа.
Лечение
Цель лечения – восстановить дренаж и аэрацию пораженной пазухи, удалить из ее просвета патологическое отделяемое, стимулировать репаративные (восстановительные) процессы в слизистой оболочке. Лечение во многом зависит от локализации и формы синусита, причин болезни, длительности периодов ремиссии и обострения.
При обострениях воспалительного процесса в пазухе общее лечение необходимо сочетать с местным. Показаны такие же средства, которые назначаются и при острых синуситах. При стафилококковых процессах антибактериальная терапия не всегда эффективна, поэтому нужно применять стафилококковый гаммаглобулин. Пациентам с грибковыми синуситами, даже вне обострения, назначают сульфаниламидные антибактериальные препараты и антимикотическте (противогрибковые) средства (микосист, нистатин и др.).
При аллергических синуситах необходимо проведение неспецифической общей терапии, как при аллергическом рините. Лечение пораженных пазух может быть консервативным либо хирургическим.
При экссудативных, аллергических и атрофических формах заболевания проводят местное консервативное лечение, не прибегая к хирургической операции. Оно предусматривает анемизацию (введение сосудосуживающих веществ на ватном зонде) соустий (выводных отверстий пазух), проведение физиотерапевтических процедур, введение лекарств путем промывания околоносовых пазух методом перемещения жидкости (вакуум-дренаж), ямик-катетеризации, пункции верхнечелюстной пазухи, возможно с постановкой стерильного пластикового катетера, что даёт возможность промывать верхнечелюстную пазуху несколько раз в день, быстрее достигая тем самым положительного лечебного эффекта.
Из физиотерапевтических процедур эффективно применение лазеротерапии, сеансов виброакустической терапии, ультразвукового лекарственного орошения, ультрафиолетового облучения, микроволновой терапии. Эти методы нельзя использовать при полипозных и гиперпластических хронических синуситах. В таких случаях целесообразно проводить ультрафонофорез с 1% гидрокортизоновой мазью аппаратом «Лор-3» (только после удаления полипов).
Хирургическое лечение синуситов проводят в лор стационаре. Оно применяется при полипозных, гиперпластических и смешанных формах, а также экссудативных формах, если консервативное лечение не дало желаемого результата.
Прогноз
При выполнении всех назначений лор врача и проведении лечения в полном объеме прогноз благоприятный.
В некоторых случаях хронические синуситы протекают скрыто, что сильно затрудняет постановку правильного диагноза. Многие пациенты, жалуясь на постоянные головные боли в области затылка, в первую очередь отправляются на приём к неврологу или окулисту, даже не подозревая, что в этом случае им поможет только оториноларинголог.
Причины возникновения и течение болезни
Латентные (скрытые) или вялотекущие синуситы хронического характера сложно диагностируются и лечатся. Такие синуситы проявляются внутричерепными осложнениями и обусловлены атипичной бактериальной флорой, выявить которую можно только при проведении специальных бактериологических исследований.
Из-за скрытого течения латентные синуситы выявляются с большим трудом. Вялотекущее воспаление в околоносовых пазухах не имеет симптомов (ринологических) со стороны полости носа и не вовлекает в процесс латеральную (наружную) стенку носовой полости, поэтому и не вызывает нарушений основных функции в носовой полости.
Латентные сфеноидиты (воспаление слизистой оболочки клиновидной пазухи) и латентные этмоидиты (воспаление слизистой оболочки клеток решетчатого лабиринта) проявляются одновременно с осложнениями, связанными с признаками оптохиазмального арахноидита (заболевание оболочек, окружающих зрительные нервы, расположенные в полости черепа позади глазных яблок), пареза отводящего нерва, неврита зрительных нервов. Основная жалоба лор пациентов сводится к очень стойкой беспричинной головной боли с локализацией чаще в затылочной области.
При таких жалобах пациенты чаще обращаются за помощью не к лор врачу, а к неврологу или офтальмологу, которые назначают терапию, ограниченную рамками выявленного ими заболевания, в пределах своей специальности. Только в случае неэффективности проводимого лечения и прогрессирования болезни, пациента направляют на консультацию к оториноларингологу.
Латентные сфеноидиты и этмоидиты при проведении компьютерной (КТ) и магнитно-резонансной (МРТ) томографии не выявляются. Обнаруживается только незначительные местные признаки в виде утолщения слизистой оболочки той или иной пазухи, но воздухоносность всей пазухи при этом сохраняется.
Клиническая картина
Такая патология еще недостаточно известна и изучена даже профильными специалистами – врачами оториноларингологам. Это обусловлено смазанностью клинической картины и низкой частотой встречаемости по сравнению с другими лор заболеваниями. Впервые латентная форма синусита была описана в 1929 году А.С. Фельдманом.
Пациенты с данной патологией на приеме у лор врача не имеют жалоб на заболевания ЛОР органов. При эндоскопическом осмотре лор врач признаков воспаления также не находит и дает заключение об отсутствии патологии со стороны ЛОР органов. При наличии офтальмологических осложнений, которые были перечислены выше, нужно исключить или подтвердить наличие синусита. О латентном синусите говорит наличие у пациента стойкой, ничем не мотивированной, головной боли, которую очень трудно снять анальгетиками, и она не зависит от патологии центральной нервной системы. Следует обратить внимание на наличие у лор пациента хронического атрофического фарингита. Распознать скрытно протекающую патологию «глубоких» (клиновидных) околоносовых пазух можно методом радиоизотопного сканирования с использованием радифармпрепаратов (РФП).
При хронических синуситах большое значение имеет присутствие атипичной микрофлоры, такой как хламидии. Часто наблюдается изолированное поражение пазух, однако нередко встречается сочетание синусита с другой ЛОР патологией. Для атипично протекающих хронических синуситов характерны частые рецидивы заболевания. При так называемых микоплазмо-ассоциированных синуситах у лор пациентов в добавок часто встречаются острые заболевания дыхательных путей (воспаление легких, бронхиты, трахеиты). Пациенты жалуются на затруднения при дыхании через нос, но патологического отделения при этом нет. Но при проведении рентгенологического исследования отмечается поражение (затемнение) всех пазух. Слизистая носовых раковин отечна и имеет бледно-розовый цвет. При компьютерной томографии (КТ) околоносовых пазух слизистая оболочка пазух носа имеет полипозные или полиповидные изменения, возможно образование небольших кист.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Грибковые синуситы чаще встречаются у пожилых людей и пациентов с иммунодефицитом. Длительное время они протекают бессимптомно и выявляются чаще всего случайно. Рост грибковой флоры у таких пациентов как правило вызван неоправданным и (или) бесконтрольным приемом антибактериальных препаратов. Развитию грибковых синуситов также способствует применение кортикостероидных и (или) цитостатических препаратов, а также лучевой терапии, наличие диабета в анамнезе, СПИДа и других иммунодифецитных состояний.
Выделяют следующие формы грибкового синусита:
- Инвазивная, которая может быть острой (молниеносной или торпидной) и хронической.
- Неинвазивная. Подразделяется на аллергический грибковый синусит и мицетому (грибковое тело).
В некоторых случаях формы переходят из одной формы в другую. Хронический вялотекущий грибковый синусит прогрессирует очень медленно и образует гранулематозный воспалительный процесс в стенках пазухи. Возбудителями этого заболевания являются грибы рода Аспергилуса или плесневые грибы семейства Дематикуса.
Заболевание протекает длительно и бессимптомно, проявляясь легкой головной болью и затруднением носового дыхания. Поражаются гайморова пазуха и передние клетки решетчатого лабиринта. Компьютерная (КТ) и магнитно-резонансная (МРТ) томограммы показывают воспалительные изменения слизистой, а также характерный для грибкового синусита симптом – область, лишенная сигнала. Диагностическая пункция верхнечелюстной пазухи иглой Куликовского обычно чистая и не дает никакой новой диагностической информации.
Часто встречается аспергилезная форма грибкового синусита. Обычно при такой форме в пазухе образуется мицетома. Она обладает плотной консистенцией и содержит кальцификаты, в составе которых кроме кальция присутствуют некоторые тяжелые металлы. Кальцификаты хорошо выявляются при компьютерной томографии и служат признаком грибкового синусита. При проведении магнитно – резонансной томографии (МРТ) выявляется область с низкой интенсивностью сигнала, которое окружено слоем жидкости.
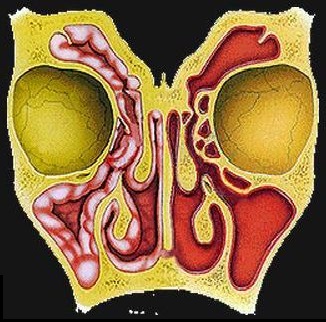
Лечение
При выраженном или тотальном поражении пазух или одной пазухи показано радикальное хирургическое вмешательство. Назначается промывание околоносовых пазух методом перемещения жидкости («Кукушка») либо пункция верхнечелюстной пазухи с хинозолом, системное применение амфотерицина В или кетоконазола и интраконазола (противогрибковыми антибактериальными препаратами).
В основе хронического воспаления околоносовых пазух лежат изменения иммунной системы, поэтому для лечения следует применять препараты, способствующие ее восстановлению. Эффективно применение полиоксидония в виде ректальных свечей, курсом 10 раз через день, перед сном. Нужна также и антибактериальная терапия. Предпочтение по прежнему отдается защищенным пенициллинам. Обязательна также десенсебилизирующая и местная терапия, которая обсуждается на приёме у лор врача индивидуально.
Дата публикации 6 июня 2018Обновлено 12 августа 2020
Определение болезни. Причины заболевания
Хронический синусит (ХС) — это длительно текущее воспаление одной, нескольких или всех околоносовых (придаточных) пазух, склонное к рецидивам. Именно ХС является наиболее частым поводом обращения больных к оториноларингологу.
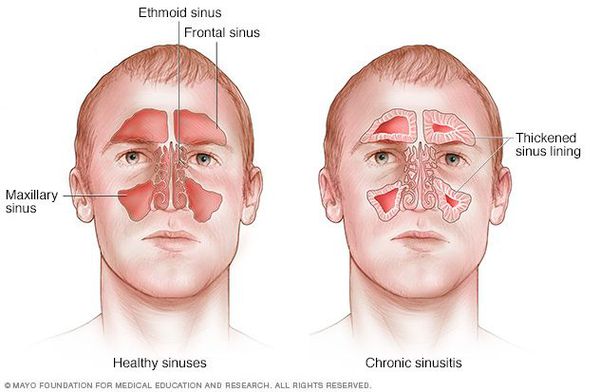
Основной причиной возникновения ХС является микролора, инфицирующая пазухи (чаще всего наблюдается полифлора). В основном при бактериальной посеве обнаруживается стафилококк, но помимо него встречается синегнойная палочка, протей и кишечная палочка. Также при ХС можно обнаружить и анаэробную флору.
Особое место в образовании ХС занимает грибковая флора (аспергилл, пеницилл, кандида), которая первично не является этиологическим фактором синуситов, но развивается вследствие суперинфицирования при дисбактериозах и в дальнейшем может стать доминирующей (или единственной) флорой, поддерживающей хроническое воспаление носовых пазух.
Хронический синусит очень часто встречается у больных с различными иммунодефицитными состояниями, синдромом Картагенера, синдромом Янга и муковисцидозом.[3]
Также на развитие ХС влияет аномалия соустья (отверстия) между пазухой и полостью носа. Она может возникнуть в связи с искривлением носовой перегородки, разрастанием полипов в носовой полости, утолщением слизистой полости носа из-за аллергического отёка, патологическим строением средней носовой раковины и крючковидного отростка, гиперпневмотизацией решётчатой буллы и клеток agger nasi. Всё вышеперечисленное нарушает механизмы естественного клиренса (скорости очищения).[3]
Появлению ХС способствуют очаги других хронических инфекций, расположенные «по соседству»: хронический тонзиллит, аденоидит (у детей), патология зубов (одонтогенный гайморит).
Провоцирующими факторами для частых обострений хронического синусита могут стать также ОРВИ и частые переохлаждения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы хронического синусита
Симптомы хронического синусита (при условии отсутствия обострения) менее выражены, чем при остром синусите. На характер клинических проявлений и их выраженность влияет форма синусита, локализация воспаления, количество поражённых пазух, причины возникновения болезни, проходимость соустья и другие факторы.[4]
К основным симптомам ХС относят:
- неярко выраженную головную боль или, скорее, чувство тяжести и распирания в проекции носа и околоносовых пазух ноющего и разлитого характера;
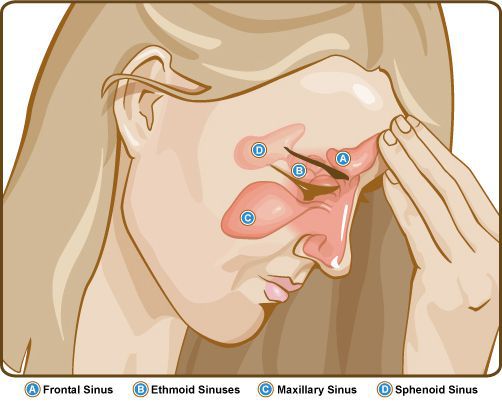
- отделяемое из носового хода различного рода и количества (в зависимости от формы ХС);
- затруднённое носовое дыхание, ощущение заложенности носа;
- нарушение обоняния;
- неприятный запах в носу.
Патогенез хронического синусита
Формирование околоносовых пазух у ребёнка происходит тогда, когда он находится ещё в утробе матери. С самого рождения и до 20 лет жизни человека они постепенно «созревают». Так, у грудничков лобные пазухи отсутствуют, в то время как остальные пазухи находятся в зачаточном состоянии и постепенно формируются пока ребёнок растёт, и кости его лица увеличиваются.
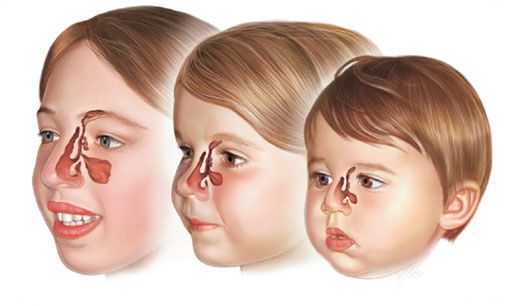
В образовании слизи принимают участие бокаловидные клетки мерцательного эпителия, покрывающего пазухи с внутренней стороны. К соустьям (отверстиям) околоносовых пазух слизь продвигается благодаря движению ресничек эпителия. Обычно скорость такого продвижения составляет 1 см/мин. Размеры и диаметр соустий небольшие и равны примерно 1-2 мм.
При хроническом воспалении слизистых оболочек пазух возникают следующие процессы:
- изменение эпителия — патолоическое превращение одного вида ткани в другой. Иначе этот процесс называется метаплазией эпителия. Она бывает очаговой и диффузной;
- нарушение работы ресничек;
- утрата способности к удалению с поверхности пазухи вирусов и бактерий путём мукоцилиарного транспорта.
Также часто происходят и необратимые процессы в слизистой оболочке пазух.
Классификация и стадии развития хронического синусита
Несмотря на большое количество предложенных к настоящему времени классификаций хронических синуситов, наиболее приемлемой в клиническом отношении остаётся классификация, созданная Б.С. Преображенским (1956 год).[4] Согласно этой классификации различают следующие хронические синуситы:
- экссудативные (катаральной, серозной и гнойной формы);
- продуктивные (полипозной и пристеночно-гиперпластической формы);
- некротические;
- холестеатомные;
- атрофические;
- аллергические.
При экссудативных ХС формируется серозный, гнойный или серозно-гнойный секрет. Он выделяется воспалённым эпителием носовой пазухи в связи с её инфицированием вредоносной микрофлорой.[4]
При продуктивных ХС происходит пролиферация — разрастаются эпителиальные оболочки. В результате этого процесса образуются полипы в пазухах, которые зачастую проникают в полость носа.

Холестеатомный ХС характеризуется развитием в пазухе холестеатомных масс вследствие эмбрионального заноса. [6][8]
Помимо данных форм ХС различают также грибковые, кистозные и одонтогенные.
Грибковый ХС (мицетома) проявляется мучительной ноющей болью, заложенностью носа и различного рода выделениями, характер которых зависит от вида грибка:
- инфицирование плесневым микозом приводит к образованию вязкого, иногда желеобразного отделяемого бело-серого или жёлтоватого цвета;
- заражение аспергиллёзом провоцирует возникновение отделяемого, схожего с холестаетомой, цвет серый, в некоторых случаях присутствуют черноватые точки;
- инфицирование кандидозом способствует формированию творожестых масс жёлтого цвета.[2][4]
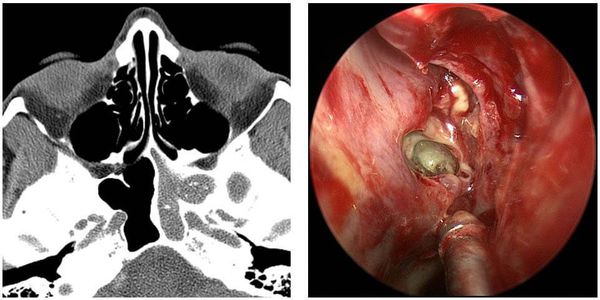
Кистозные ХС отличаются наличием кист в пазухах (чаще в гайморовых). Постоянный хронический воспалительный процесс в носовых пазухах нарушает барьерные функции слизистой оболочки. Это, в свою очередь, провоцирует формирование кистозных изменений.[1]
Одонтогенный ХС (гайморит) — особая форма воспаления, которая возникает по двум причинам:
- переход воспалительного процесса от корней поражённых зубов на слизистую оболочку пазухи;
- врачебные манипуляции (например, экстракция зубов верхней челюсти).
Всё этого возникает сообщение между пазухой и ротовой полостью — ороантральная фистула.[3]
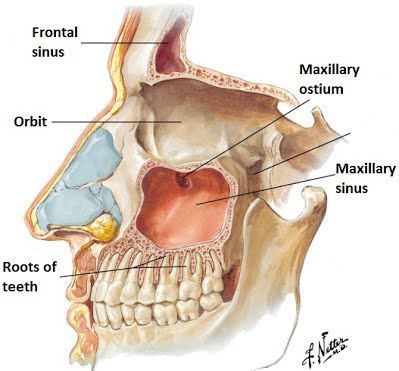
Помимо прочего выделяют три степени тяжести ХС:
- лёгкая (повышение температуры тела не наблюдается);
- средняя (температура повышается до 37°-38°);
- тяжёлая (температура достигает 38°-39°).
Осложнения хронического синусита
При частых обострениях хронических синуситов, неправильно пролеченных или, чаще, недолеченных синуситов могут возникать серьёзные осложнения.
Риногенные орбитальные (глазничные) осложнения
Инфекция, возникшая в пазухах носа, через вены или с помощью контактного механизма передачи может распространиться в район глазницы. Этот процесс способен привести к появлению периостита, абсцесса и флегмоны глазницы, реже к невриту глазного нерва. Все перечисленные выше осложнения могут протекать в сопровождении экзофтальма и ограничения движения глазного яблока. Данный тип осложнений ХС может статьи причиной возникновения слепоты.
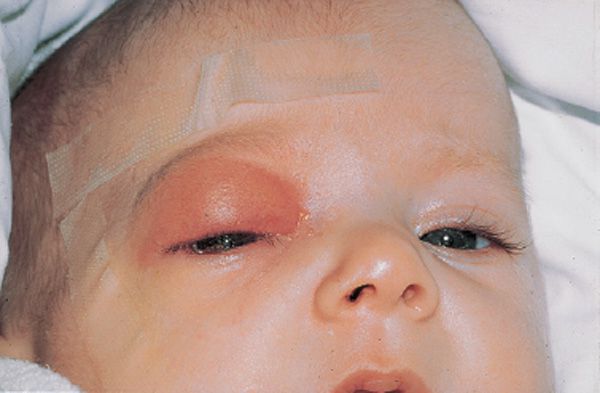
Риногенные внутричерепные осложнения
Внутричерепные осложнения в два раза чаще возникают у мужчин, чем у женщин,[5][7] и являются самыми тяжёлыми и опасными последствиями ХС. В первую очередь речь идёт об арахноидите, экстра- и субдуральных абсцессах, менингите, тромбозе пещеристой пазухи. Ко второй группе часто встречающихся осложнений относятся патологии, связанные с травмой носа или околоносовых пазух. Достаточно редко встречаются осложнения, возникающие по причине нагноений в полости носа или области наружного носа (абсцесс перегородки, фурункул и карбункул носа).
Внутричерепные осложнения происходят в результате вирусных инфекций, которые провоцируют обострение синуситов. Это приводит к тому, что сопротивляемость организма по отношению к раздражителям снижается, а активность патогенных микроорганизмов — возрастает.[4]
Возникновение того или иного внутричерепного осложнения зависит от проникновения конкретной инфекции: стрептококк вызывает абсцесс головного мозга, пневмококк — менингит, стафилококк — тромбофлебит синусов.[7] Однако часто при абсцессах обнаруживают стафилококковую флору.
Все вышеперечисленный виды инфекции способны проникнуть в полость черепа тремя путями:
- контактным — переход воспалительного процесса на кости (приводит к образованию остеомиелита);
- гематогенным — длительные воспалительные процессы способствуют возникновению флебита лица, решетчатых и глазничных вен, после чего происходит нагноение тромба;
- лимфогенным — инфекция проникает через интраадвентициальное и периваскулярное лимфатическое пространство, которое является соединением лобной пазухи и передней черепной ямки.[4]
Диагностика хронического синусита
Диагностика хронического синусита предполагает нижеперечисленные методы исследования.
Проведение физикального осмотра осуществляется с помощью передней риноскопии и фарингоскопии. Осмотр проводит врач-отоларинголог.
Опрос больного (сбор анамнеза заболевания).
Эндоскопия носовой полости предназначена для рассмотрения аномалий строения структур носа и состояний выводных соустий, а также для проверки на присутствие полипов и иных образований в носовой полости.
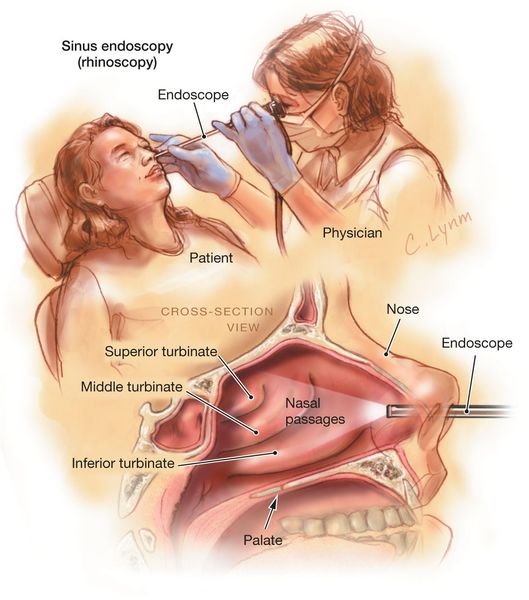
Ультразвуковое исследование (УЗИ) проводится чаще в скрининговых целях, помогает в диагностике кист лобной и верхнечелюстной пазух.
Рентгенография определяет, насколько утолщены слизистые оболочки пазух, а также горизонтальный уровень жидкости или тотальное снижение пневмотизации пазухи.
Компьютерная томография (КТ) считается одним из наиболее информативных методов диагностики при ХС, целью которого являются:
- установление характера и распространённости патологических процессов;
- выявление причин и индивидуальных особенностей анатомии носовой полости и пазух носа, способствующих рецидиву синусита;
- визуализирование структур, которые не просматриваются при рентгенографии (особенность КТ с высоким разрешением).
Магнитно-резонансная томография (МРТ) лучше всего визуализирует мягкотканные структуры. Но, не смотря на это, данный метод диагностики не является базовым исследованием. Воздух и костные структуры имеют одинаковую интенсивность сигнала при проведении МРТ, а эта особенность не позволяет определить проходимость воздушных пространств, которые соединяют пазухи с носовой полостью. Однако МРТ применима в случаях подозрений на грибковое или опухолевое поражение околоносовых синусов и при возникновении осложнений ХС.
Диагностическое зондирование и пункция способствуют оценке объёма и характера содержимого поражённой пазухи и получению представления о том, насколько проходимы её естественные отверстия.
Бактериологическое исследование для определения причинности воспаления использует пробы, полученные при пункции воспалённой пазухи или носовой полости.[3]
Лечение хронического синусита
Первостепенные задачи лечения ХС:
- сократить длительность течения болезни;
- предупредить развитие возможных осложнений;
- уничтожить возбудитель заболевания.[3]
На то, какой будет терапия, влияет локализация и форма воспаления, причина его возникновения, а также наличие или отсутствие обострения.[4]
Консервативная терапия
При развитии обострения в околоносовых синусах применяется базисное лечение антибиотиками, которое зависит от вида возбудителя, выявленного во время диагностики. Однако антибиотикотерапия применима не ко всем видам ХС (лишь к хроническим воспалениям средней и тяжёлой степени). Также данный вид лечения нельзя использовать при грибковом ХС, так как в этом случае следует применять противогрибковые препараты (дифлюкан, флуконазол, нитстатин, леворин, интраконазол и другие). При аллергических синуситах показано проведение неспецифической общей и местной консервативной терапии.
Лечение бактериальных форм ХС средней и тяжёлой степени предполагает назначение антибиотиков ещё до результатов, получаемых при микробиологическом исследовании через несколько дней. Не смотря на то, что диагностика патогенной микрофлоры позволяет выбрать оптимальный для лечения антибиотик, всё же метод эмпирической антибиотикотерапии является оптимальным. При этом особое внимание уделяется чувствительности к препарату типичных возбудителей заболевания: S.pneumoniae и H.influenza.
Антибиотикотерапия предполагает применение следующих групп препаратов по выбору:
- амоксициллин, амоксициллин-клавуланат;
- цефалоспорины (цефуроксим, цефотаксим, цефтриаксон);
- макролиды (азитромицин, кларитромицин, рокситромицин);
- фторхинолоны (левофлоксацин, моксифлоксацин, спарфоксацин).
Лечение ХС на фоне иммунодефицитных состояний, продлённой назогастральной интубации, при муковисцидозе, а также при одонтогенном синусите представляет большие сложности. Возбудителями, вызывающими наиболее тяжёлые, нетипичные формы синусита, нередко бывают золотистый и эпидермальный стафилококк, Pr.vulgaris, Pr.aeruginosa, кишечная палочка, а также микроорганизмы, считающиеся сапрофитирующими обитателями носоглотки (зеленящий стрептококк, менингококк, стафилококк гемолитический). При эмпирическом выборе оптимальными препаратами с позиции спектра антибактериальной эффективности являются цефалоспорины (цефтриаксон), карбапенемы (меропенем) или фторхинолоны 3-4 поколения, назначаемые внутривенно при тяжёлой степени ХС.
В случае, если причиной возникновения ХС явилась обструкция естественных соустий пазух носа, пердусмотрено применение сосудосуживающих препаратов (деконгенсантов), назначаемых коротким курсом в виде капель и аэрозолей (ксилометазолин, оксиметазолин, тетризолин и другие).
Иными способами лечения ХС являются носовые души, промывание носовой полости тёплым изотоническим раствором и физиотерапия (УВЧ, УФО, микроволновая, ультразвуковая терапия, а также лазеротерапия).
Оперативная терапия
Хирургическое лечение показано в следующих случаях:
- неэффективность консервативного лечения;
- образования кист и полипов в пазухах носа;
- при гиперпластической и смешанной форме СХ.[4]
Выполнение пункции и зондирования пазух носа считается одним из важных методов лечения ХС. С помощью этих процедур эвакуируется патологическое отделяемое, после чего с применением антисептического раствора промывается поражённая пазуха и вводится лекарственный препарат. Наиболее лёгкой и часто проводимой процедурой является пункция верхнечелюстной пазухи.[3]
По сравнению с проведением повторных пункций более эффективным методом лечения является дренирование. После пункции в пазуху вводится постоянный дренаж, который позволяет промывать пазуху несколько раз в сутки.
Помимо данных методик активному опорожнению пазух и введению в них лекарственных препаратов способствует метод вакуумного перемещения жидкости или применение синус-катетера ЯМИК.
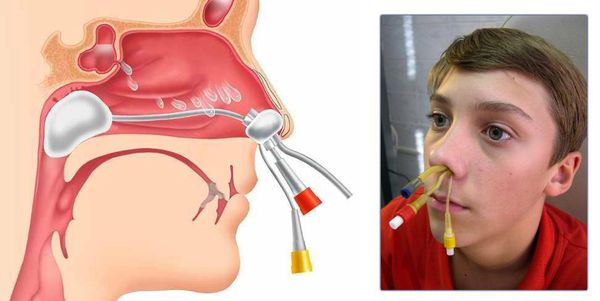
При полипозных ХС, которые сочетаются с полипозом носа, показана полипотомия. Она проводится как классическим методом (полипной петлёй), так и с использованием современных методик (радиоволны) под контролем эндоскопии.
Существуют стандартные операции:
- Гайморотомия по Калдвеллу-Люку, А.Ф. Иванову и Денкеру. При всех этих операциях подход к пазухе осуществляется через преддверие рта. Принцип операций: отслоить патологически изменённую слизистую оболочку пазухи, санировать пазуху и создать дополнительное соустье между пазухой и носовой полостью.
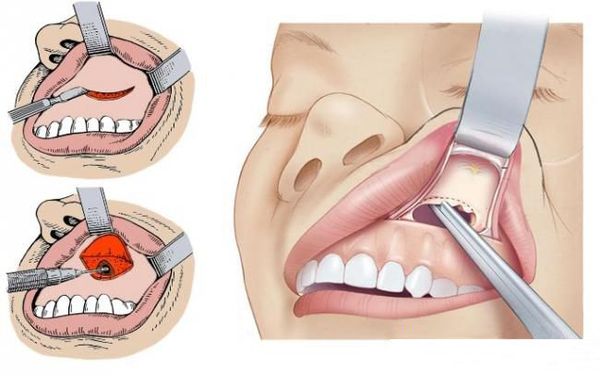
- Фронтотомия по Киллиану. Доступ к пазухе проводят через переднюю стенку (выполняют дугообразный разрез по брови, спускаясь по скату носа, и достигают наружного края грушевидного отверстия). Также создаётся лобно-носовое дополнительное соустье.[4]
На данный момент современные внутриносовые операции на пазухах носа производятся под контролем эндоскопа или операционного микроскопа, которые позволяют хирургу детально контролировать все этапы операции.
Суть этих операций — ревизия стенозированных естественных отверстий поражённых синусов, устранение анатомических аномалий и полипов, которые блокируют их проходимость. При условии восстановления вентиляции и дренажа поражённых пазух патологические изменения в слизистой оболочке подвергаются обратному развитию, и она приобретает нормальный вид. В этом случае удалению подлежат только участки необратимо изменённой слизистой оболочки, кисты, полипы. Их удаление осуществляют через расширенное естественное соустье пазухи внутриносовым доступом.[3]
Прогноз. Профилактика
Прогноз считается благоприятным при условии своевременного адекватного лечения. Возможно полное восстановление трудоспособности. Однако при отсутствии правильного лечения или самолечения могут развиться опасные для жизни осложнения.
Методы профилактики ХС предупреждают появление заболевание. Поэтому необходимо:
- проходить комплексную своевременную терапию инфекций, проникающих в носоглотку;
- удалять и вовремя лечить кариозные зубы и хронический тонзиллит;
- укреплять иммунную систему;
- проводить противоаллергические мероприятия;
- избегать переохлаждений;
- осуществлять нормализацию микроклимата в помещении;
- рационально питаться;
- лечить сопутствующие заболевания;
- проводить мероприятия по предупреждению осложнений;
- устранять предрасполагающие факторы возникновения ХС (искривление перегородки носа, атрезии и синехии полости носа).
