Хроническое воспаление цервикального канала шейки матки лечение

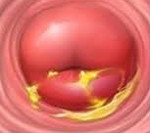
Хронический цервицит — это длительно текущий воспалительный процесс в слизистой влагалищной и надвлагалищной части шейки матки, который в ряде случаев распространяется на её соединительнотканный и мышечный слой. Во время ремиссии симптоматика ограничивается увеличением количества влагалищных выделений. При обострении объём выделений возрастает, они становятся слизисто-гнойными, пациентка отмечает боли внизу живота. При постановке диагноза учитывают данные расширенной кольпоскопии, бактериологических, серологических и цитологических анализов, гинекологического УЗИ. Для лечения используют антибиотики, гормональные препараты, эубиотики, иммунные средства.
Общие сведения
Хронический цервицит — одна из наиболее распространённых гинекологических патологий. На его долю приходится более половины всех случаев выявленных воспалительных заболеваний органов малого таза (ВЗОМТ). По данным специалистов в сфере практической гинекологии, хроническим воспалением шейки матки страдает до четверти женщин репродуктивного возраста. С учётом малосимптомного течения процесса уровень заболеваемости может быть существенно выше.
Около 2/3 пациенток составляют женщины в возрасте от 25 до 45 лет, реже заболевание выявляют в период перименопаузы и крайне редко у девочек до наступления первой менструации. Наблюдается прямая корреляция между риском развития воспаления и сексуальной активностью пациентки.
Хронический цервицит
Причины
В большинстве случаев хроническое воспаление слизистой шейки матки возникает на фоне недолеченного острого воспалительного процесса, однако оно может развиваться и постепенно, без ярких клинических признаков. Существуют две группы причин цервицита:
- Инфекционные агенты. Заболевание вызывают возбудители ИППП — гонококки, хламидии, трихомонады, вирусы генитального герпеса и папилломатоза. Также цервицит возникает при активизации условно-патогенной микрофлоры (дрожжевых грибков, стафилококков, стрептококков, кишечной палочки и т.п.).
- Неинфекционные факторы. Воспаление осложняет травмы шейки матки, неопластические процессы, аллергические реакции на контрацептивы, лекарственные и гигиенические средства. Причиной развития атрофического цервицита служит снижение уровня эстрогена во время менопаузы.
Важную роль в возникновении заболевания играют факторы риска. Хронический цервицит провоцируют:
- Механические повреждения. Шейка матки чаще воспаляется у пациенток, перенесших аборты, сложные роды, инвазивные лечебно-диагностические процедуры.
- Гинекологические болезни. Хроническое воспаление может развиться на фоне опущения влагалища или распространиться из других отделов женской половой системы.
- Беспорядочная половая жизнь. Частая смена партнёров повышает риск заражения ИППП. При этом цервицит является или единственным проявлением инфекции, или сочетается с вульвитом, вагинитом, эндометритом, аднекситом.
- Снижение иммунитета. Иммунодефицит у женщин с тяжёлой сопутствующей патологией или принимающих иммуносупрессивные препараты способствует активизации условно-патогенных микроорганизмов.
- Гормональный дисбаланс. Воспаление часто возникает при приёме неправильно подобранных оральных контрацептивов и заболеваниях со сниженной секрецией эстрогенов.
- Сопутствующие заболевания. Хроническое течение цервицита отмечается у пациенток с синдромом Бехчета, урологической и другой экстрагенитальной патологией.
Патогенез
Развитие заболевания определяется сочетанием нескольких патогенетических звеньев. Признаки воспалительного процесса выражены умеренно и локализованы преимущественно в эндоцервиксе. Слизистая цервикального канала становится отечной, утолщенной, складчатой. Отмечается полнокровие сосудов, формируются лимфогистиоцитарные воспалительные инфильтраты, клетки эпителия выделяют больше слизи.
В экзо- и эндоцервиксе замедляются регенеративные процессы и возникают дистрофические изменения. В нижних слоях слизистой разрастаются соединительнотканные элементы. Выводные отверстия желез перекрываются плоским эпителием с образованием наботовых (ретенционных) кист. По мере развития заболевания в воспаление вовлекаются соединительная ткань и мышцы шейки матки.
Клеточная и гуморальная иммунная система функционируют неполноценно: уменьшается количество В- и Т-лимфоцитов, угнетаются Т-зависимые иммунные реакции, нарушается фагоцитарная активность. В результате возбудители инфекции получают возможность персистировать как в шеечном эпителии, так и в клетках иммунной системы. В цервикальной слизи снижается уровень иммуноглобулинов G и M на фоне повышенного содержания IgA. Развиваются аутоиммунные процессы с явлением «молекулярной мимикрии» между чужеродными белками и белками собственных тканей.
Классификация
Хронический цервицит классифицируют с учётом этиологических факторов, степени распространённости и стадии воспалительного процесса. На основании этих критериев различают следующие формы заболевания.
По этиологии:
- Хронический специфический цервицит, вызванный возбудителями ИППП.
- Хронический неспецифический цервицит, возникший вследствие активации условно-патогенной флоры или действия неинфекционных факторов.
- Хронический атрофический цервицит, который проявляется воспалением эндо- и экзоцервикса на фоне их истончения.
По распространённости воспаления:
- Диффузный — с вовлечением в процесс всей слизистой оболочки.
- Экзоцервицит — с поражением влагалищной части шейки.
- Эндоцервицит — с поражением слизистой цервикального канала.
- Макулёзный — с формированием отдельных очагов воспаления.
По стадии воспаления:
- Период обострения с выраженной симптоматикой.
- Ремиссия с минимальными клиническими проявлениями.
Симптомы хронического цервицита
Обычно заболевание протекает бессимптомно. В период ремиссии женщина отмечает скудные слизистые или слизисто-гнойные выделения из влагалища, которые становятся более обильными перед менструацией или сразу после месячных. Болевой синдром, как правило, отсутствует. Более заметны клинические признаки в период обострения. Увеличивается количество слизистых влагалищных выделений, мутнеющих или желтеющих за счёт появления гноя.
Пациентку беспокоят дискомфорт и тупые тянущие боли в нижней части живота, которые усиливаются во время мочеиспускания и при половом акте. После секса возникают мажущие кровянистые выделения. Если цервицит сочетается с кольпитом, женщина жалуется на незначительный зуд и жжение во влагалище.
Осложнения
При несвоевременном или неправильном лечении хронический цервицит осложняется гипертрофией шейки матки, появлением эрозий и язв на её слизистой оболочке, полипозными разрастаниями. Воспалительный процесс может распространиться на слизистую влагалища, бартолиновы железы, эндометрий, маточные трубы, яичники, другие тазовые органы. При хроническом течении воспаления чаще возникают дисплазии и повышается риск развития рака шейки матки. Изменение состава слизи, производимой эпителием цервикального канала, и анатомические нарушения вследствие воспаления могут привести к шеечному бесплодию.
Диагностика
Поскольку клинические проявления хронического цервицита неспецифичны и обычно слабо выражены, ведущую роль в диагностике играют данные физикальных, инструментальных и лабораторных исследований. Для постановки диагноза наиболее информативны:
- Осмотр на кресле. Определяется небольшая отёчность слизистой, шейка матки выглядит уплотнённой и несколько увеличенной. В области экзоцервикса выявляются эрозированные участки и папилломатозные разрастания.
- Расширенная кольпоскопия. Осмотр под микроскопом позволяет уточнить состояние слизистой, вовремя выявить предраковые изменения и злокачественное перерождение эпителия.
- Лабораторные этиологические исследования. Мазок на флору и посев с антибиотикограммой направлены на обнаружение возбудителя и оценку его чувствительности к этиотропным препаратам. С помощью ПЦР, РИФ, ИФА можно достоверно определить вид специфического инфекционного агента.
- Цитоморфологическая диагностика. При исследовании соскоба шейки матки оценивается характер изменений и состояние клеток экзо- и эндоцервикса. Гистология биоптата проводится по показаниям для своевременного обнаружения признаков малигнизации.
- Гинекологическое УЗИ. В ходе эхографии выявляются деформированная, утолщенная и увеличенная в размерах шейка матки, наботовы кисты, исключается онкопроцесс.
Дополнительно пациентке могут назначаться анализы для определения уровня женских половых гормонов и состояния иммунитета. Дифференциальная диагностика проводится с туберкулёзом, раком, эктопией шейки матки. Для уточнения диагноза могут привлекаться онкогинеколог, фтизиогинеколог, дерматовенеролог.
Лечение хронического цервицита
Правильно подобранная комплексная терапия позволяет не только купировать признаки обострения, но и добиться стойкой ремиссии. В рамках лечебного курса пациентке назначают:
- Этиотропное медикаментозное лечение. При инфекционном генезе цервицита используются антибактериальные и противовирусные препараты. При подборе антимикробного средства учитывают чувствительность возбудителя. Гормональные препараты (эстрогены) применяют в терапии атрофического цервицита у женщин в период менопаузы.
- Восстановление влагалищной микрофлоры. После курса антибиотикотерапии рекомендованы эубиотики местно (в виде свечей, тампонов, влагалищных орошений) и внутрь.
- Вспомогательная терапия. Для ускорения процессов регенерации слизистой, укрепления иммунитета и предупреждения возможных рецидивов показаны иммуно- и фитотерапия, физиотерапевтические процедуры.
При наличии ретенционных кист назначают радиоволновую диатермопунктуру. В тех случаях, когда консервативное лечение неэффективно, или хронический цервицит сочетается с дисплазией, элонгацией, рубцовой деформацией и другими заболеваниями шейки матки, применяют оперативные методики — крио- или лазеротерапию, трахелопластику др.
Прогноз и профилактика
Прогноз заболевания благоприятный. Для своевременного выявления возможной цервикальной дисплазии пациентке после курсового лечения необходимо дважды в год проходить кольпоскопию, сдавать цитологические мазки и бакпосев. Профилактика хронического цервицита включает регулярные осмотры гинеколога, адекватное лечение воспалительных заболеваний женской половой сферы, обоснованное назначение инвазивных процедур.
Рекомендуется соблюдать правила интимной гигиены, упорядочить половую жизнь, пользоваться презервативами (особенно при сексуальных контактах с малознакомыми партнёрами), исключить секс во время месячных. Для профилактики рецидивов эффективны курсы общеукрепляющей и иммунотерапии, соблюдение режима сна и отдыха, защита от переохлаждения ног и области таза.

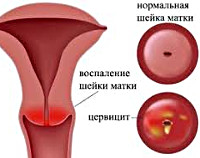
Воспаление цервикального канала (эндоцервицит) — патология, встречающаяся у женщин чаще других. Это объясняется анатомическим строением и топографией цервикального канала. Он соединяет влагалище с полостью матки. Обычно воспаление возникает во влагалище, затем переходит на шейку матки — развивается кольпит.
Поэтому если вовремя не поставить диагноз и сразу не вылечить — заболевание перейдёт в латентную вялотекущую форму. Это, в свою очередь, чревато серьёзными осложнениями. На их лечение уйдёт много времени и совсем не факт, что лечение будет успешным.
В случае своевременной диагностики и лечения неприятных осложнений не наступит.
Воспаление цервикального канала — причины
К основным провоцирующими факторам, приводящим к воспалению цервикального канала, относятся:
— Травма шейки матки (деформация, возникшая по каким — либо причинам)
— Сниженный иммунитет
— Менструации
— Стрессы
Причины воспаления цервикального канала делятся на инфекционные и неинфекционные.
Наиболее распространённые:
• возбудители, передающиеся половым путем (трихомонады, уреаплазмы, хламидии и т.д.)
• неспецифическая флора (кишечная палочка, стрептококк, грибы рода Candida и др.)
• действие внешних агрессивных факторов (химиотерапия, сильные химические растворы для спринцевания, лучевая терапия)
• пременопауза: резко изменяется гормональный фон
Они вызывают воспалительный процесс во влагалище, который переходит на цервикальный канал.
В норме полость матки защищена слизистой пробкой, которая «закрывает» цервикальный канал и является надёжным препятствием для патогенных микроорганизмов. В момент проведения лечебно — диагностических манипуляций пробка может разрушиться, изменяется её физический и химический состав. Через цервикальный канал открывается доступ инфекции в матку, вызывая тем самым его воспаление и эндометрит. В будущем это может привести к бесплодию, хотя и необязательно. В основном такое происходит на фоне сниженного иммунитета и постоянных стрессов.
Входными воротами для инфекции являются не только половые пути, но и — пищеварительная, кровеносная и лимфатическая системы.
К неинфекционным причинам воспаления цервикального канала относятся внешнее воздействие и врожденные анатомические аномалии. Однако это довольно редкие патологии.
Дополнительные риски: рано начатая активная половая жизнь, роды в юном возрасте (до 16 лет), разные половые партнёры, аллергия на спермициды и латекс, приём определённых гормональных препаратов, курение.
Воспаление цервикального канала — симптомы
Симптомы воспаления цервикального канала такие же, как при других воспалительных заболеваниях женской половой системы. Беспокоят, как и практически при всех воспалительных заболеваниях половых путей, зуд и жжение, болезненность и неприятные ощущения постоянного характера внизу живота, может быть дискомфорт при половом акте и кровянистые выделения после него, аноргазмия.
Выделения при воспалении бывают обильные, но могут быть незначительные, с неприятным запахом, пенистого гнойного характера. Острое воспаление цервикального канала — это воспаление, которое длится до шести недель.
Симптомы острого воспаления цервикального канала разнообразные и проявляются активно: обильное гнойное отделяемое из влагалища, умеренно повышенная температура, болезненность внизу живота.
Если не лечить — острый период перейдёт в хроническое течение.
Хроническое воспаление цервикального канала может никак не проявлять себя клинически. Чаще всего симптомов вообще нет. Диагноз выставляется при обращении к врачу по иным причинам как находка при осмотре. Соответственно, жалоб может не быть, но это не означает, что нет болезни. Её течение стало вялотекущим, организм приспособился к инфекции.
Если срочно не начать лечение, воспалительный процесс распространяется и в дальнейшем возникают серьёзные осложнения.
Во многих случаях воспаление цервикального канала с самого начала протекает бессимптомно и не оказывает влияния на общее самочувствие.
Поэтому диагностика затруднена. Симптомы воспаления цервикального канала зависят от особенностей организма и выявленного возбудителя.
Для установления диагноза, кроме обычного осмотра зеркалами, пальпация, необходим:
— мазок для цитограммы (исследование клеток эпителия — определяется степень воспаления),
— бактериологический посев (выявляется конкретный возбудитель),
— анализ крови на ИППП — инфекции, передающиеся половым путем(в первую очередь — на сифилис и ВИЧ).
Часто дополнительно проводится кольпоскопия (с помощью кольпоскопа определяются признаки воспаления).
После проведенного обследования и определения инфекционного агента уточняется диагноз и назначается лечение.
Воспаление цервикального канала — лечение
Лечение воспаления цервикального канала зависит от степени воспаления и возбудителя. Цели лечения:
— ликвидация инфекции
— прекращение воспаления
— устранение симптомов
— восстановление тканей
— исключение рецидивов
Назначение антибиотиков, противовирусных и других лекарственных препаратов зависит от выявленного возбудителя, чувствительности его к конкретному лекарству, стадии воспалительного процесса.
Лечение хламидийного воспаления цервикального канала: тетрациклины («Доксициклин», «Мономицин»), фторхинолоны («Офлоксацин», «Таривид», «Максаквин»), макролиды («Эритромицин), азитромицин («Сумамед»). Последний препарат разрешён для применения у беременных, поэтому используется широко.
Если причиной стал грибок — назначаются антибиотики тетрациклиновой группы и макролиды.
При выявлении трихомонад в лечении воспаления цервикального канала используют антипротозойные препараты.
Воспаление цервикального канала вирусной этиологии с трудом поддаётся лечению. В этих случаях лечиться придётся долго и упорно. Если обнаружен генитальный герпес, лечение проводится, соответственно, противовирусными препаратами («Валтрекс», «Ацикловир»), в обязательном порядке назначается противогерпетический иммуноглобулин, иммуностимуляторы, витамины.
При выявленной папилломовирусной инфекции применяются цитостатики, интефероны. Здесь не обойтись без хирургического вмешательства — удаляются кондиломы.
При атрофическом воспалении цервикального канала используются эстрогены, в частности, «Овестин». Он способствует быстрому восстановлению слизистой влагалища и шейки матки, нормализует нарушенную микрофлору.
Используется местное лечение: эффективны во всех случаях комбинированные препараты («Тержинан» «Полижинакс»). Удобно применять лекарства, которые выпускаются в виде свечей («Полижинакс», «Гексикон», «Тержинан», «Метронидазол») и кремов.
Кроме того, назначается местно во влагалище и шейку матки тампоны с раствором димексида (3%), хлорофиллипта (2%), нитрата серебра. Их можно применять в конце лечения, при завершении основного курса, назначенного врачом. Проводить процедуры под контролем врача, строго следить за дозировками медикаментов.
При специфических инфекциях обязательно параллельно лечение полового партнера.
Если болезнь перешла в хроническую стадию, добиться успеха консервативными методами лечения удаётся редко. Приходится прибегать к хирургическим – диатермокоагуляции, криотерапии, лазеротерапии. Эти процедуры проводятся, когда удалось подавить инфекцию. Одновременно лечится сопутствующая патология, проводится противогрибковая терапия (при кандидозном цервиците эффективно лечение «Дифлюканом»), назначаются препараты на основе лактобактерий, восстанавливающие нарушенную микрофлору.
Лечение воспаления цервикального канала проводят под контролем лабораторных анализов, которые необходимо сдавать на определённых этапах, и кольпоскопии.
Как дополнение к лечению воспаления цервикального канала можно воспользоваться народными средствами. Из ромашки, коры дуба, шалфея готовятся отвары, соответственно рецептуре в аптечной аннотации, и применяются в виде спринцеваний. Травы лучше покупать в аптеке, поскольку играет роль, когда, где и в какое время они были собраны, в каких условиях сушились. Существуют определённые стандарты по сбору и сушке трав. Это может принести пользу только в период, когда закончено основное лечение, назначенного врачом. Задача таких дополнительных методов лечения заключается в том, чтобы повысить защитные силы организма и устранить последствия болезни. С этими же целями можно употреблять в неограниченных количествах смородину, калину, облепиху, ежевику, если совпадает сезон. Они хорошо повышают иммунитет, что является необходимым условием для успешного лечения.
Правила профилактики очень просты. Их необходимо соблюдать, чтобы жить спокойно и без дополнительных стрессов. Это — личная гигиена, исключение половых инфекций, обязательная контрацепция, предупреждение абортов, лечение эндокринных нарушений.
При малейшем подозрении на воспалительный процесс нужно обращаться к врачу, не пускать всё на самотёк. Если болезнь развилась как результат одной из инфекций, передаваемых половым путем, обязательно пройти лечение у венеролога.
Полезные ссылки:
