Хроническое воспаление глоточной миндалины

Гипертрофия глоточной миндалины, размещенной в носовой части глотки, носит название «аденоиды», или «аденоидные вегетации», а хроническое ее воспаление — «хронический аденоидит». Чаще всего аденоиды встречаются у детей в возрасте от 3 до 12 лет, но бывают и у детей младшего возраста, а также у взрослых.
Частота возникновения аденоидов колеблется от 5 до 30 % всех детей в возрасте от 3 до 7 лет. В начале 1970-х годов в Одессе среди детей детских дошкольных учреждений и первых двух классов школ аденоиды были выявлены у 20 %, а хронический аденоидит — у 4,9 % обследованных.
Этиология
Острые часто повторяющиеся вирусные и бактериальные инфекции слизистой оболочки верхних дыхательных путей приводят к функциональной нагрузке лимфаденоидного аппарата глотки и его гипертрофии. Очевидно, в этом аспекте имеют значение наследственная предрасположенность и конституционные особенности детского организма. Гипертрофия глоточной миндалины часто наблюдается у детей, живущих в плохих материально-бытовых условиях (сырые, плохо проветриваемые помещения), нерационально питающихся, а также в случае аллергизации их организма.
Этиология, патогенез и патологическая анатомия хронического аденоидита такие же, как и при хроническом тонзиллите (см. выше). Следует отметить, что хронический аденоидит развивается у детей раньше, чем хронический тонзиллит. Хронический аденоидит можно выявить даже у детей в возрасте 1 года — 2 лет.
Клиническая картина
Дети, болеющие аденоидитом, сами или со слов родителей жалуются на нарушение носового дыхания (постоянное или только ночное), гнусавость, частое ухудшение слуха в связи с хроническим катаром среднего уха. Во время сна дети беспокойны, часто просыпаются, вскрикивают, храпят. Ночной сон не приносит отдыха, дети просыпаются утомленными, бледными, жалуются на головную боль. У некоторых из них наблюдается ночное недержание мочи. Такие дети плохо учатся в школе, с трудом усваивают учебный материал, у них ухудшается память.
Во время объективного обследования внимание часто привлекает лицо ребенка аденоидного вида («аденоидизм» — habitus adenoides): апатическое выражение лица со сглаженностью носогубных складок, с широко раскрытыми выпученными и малоподвижными глазами, полуоткрытым ртом, укороченной верхней губой. При осмотре носовой полости отмечают сизый цвет слизистой оболочки, гипертрофию задних отделов нижних носовых раковин.
У детей с аденоидами наблюдается нарушение роста лицевого скелета: верхняя челюсть словно сдавлена, твердое небо имеет готическую форму. Нарушается прикус, что приводит к неправильному прорезыванию зубов. Возможны нарушения и в развитии скелета грудной клетки: так называемая грудь сапожника или куриная грудь.
Практически невозможно выявить больного с аденоидами, у которого были бы абсолютно все вышеперечисленные симптомы. Однако для правильной диагностики обязательно следует провести заднюю риноскопию, при которой обнаруживают аденоидные разрастания в носовой части глотки (рис. 130). Степень гипертрофии глоточной миндалины определяют следующим образом: если аденоиды достигают верхнего уровня сошника, — это I степень, если опускаются до уровня средней носовой раковины, — II степень, если закрывают хоаны, — III степень.

Рис. 130. Аденоидные разрастания, обнаруженные во время задней риноскопии
У маленьких детей не всегда удается провести заднюю риноскопию. В таком случае проводят пальцевое исследование носовой части глотки. При этом голова ребенка прижимается левой рукой к боковой поверхности грудной клетки врача. В открытый рот врач вводит указательный палец левой руки между зубами сквозь щеку (это исключает возможность укусить палец врача), а указательный палец правой руки проводит за мягкое небо в носовую часть глотки. Если имеются аденоиды, то они определяются как мягкое образование, заполняющее носовую часть глотки.
Дети часто болеют острым аденоидитом, который педиатры редко диагностируют, ставя диагноз острого ринофарингита. Дети, болеющие хроническим аденоидитом, между обострениями жалуются на общую слабость, быструю утомляемость, головную боль, у них возможна субфебрильная температура тела. Как правило, у таких детей наблюдается постоянный насморк, ночью их иногда беспокоит кашель. Нередко в конце ночи или утром наблюдается рвота слизью, которую ребенок глотает.
Во время объективного обследования можно выявить мацерацию и гиперемию кожи верхней губы из-за постоянного выделения слизи из носа. Слизистая оболочка носа сизого цвета, отекшая, покрыта слизисто-гнойными выделениями белого цвета, которые накапливаются в нижнем носовом ходу. Во время фарингоскопии видно, как по задней стенке глотки из носовой ее части стекает полоска белой слизи. Во время задней риноскопии выявляют аденоиды круглой формы, бороздки сглажены, слизистая оболочка гиперемированная, отекшая, покрытая белой слизью. Под пальцем при пальцевом исследовании ощущаются плотные, круглой формы аденоиды, так как вследствие хронического процесса в лимфаденоидной ткани глоточной миндалины образовалось много соединительных элементов.
Лечение
Аденоидные вегетации нарушают носовое дыхание, приводят к вышеописанным изменениям. Поэтому детям с аденоидами II и III степени выполняют операцию — аденотомию. Перед операцией проводят анализ крови, мочи, обследование у педиатра. Операцию выполняют амбулаторно через 1—2 мес. после острого заболевания. Во время операции старшие дети сидят в операционном кресле с зафиксированными руками, маленьких детей фиксируют на руках у помощника. Аденоиды срезают специальным инструментом (аденотомом Бекмана), который вводят в носовую часть глотки через рот (рис. 131).

Рис. 131. Аденотомия
После аденотомии кровотечение быстро прекращается. Если кровотечение продолжается, следует в носовую часть глотки ввести аденотом и удалить остатки аденоидной ткани. В случае значительного кровотечения проводят заднюю тампонаду большим тампоном, которым полностью заполняют носовую часть глотки.
У больных хроническим аденоидитом через полгода-год после аденотомии аденоиды снова вырастают, часто достигая значительных размеров. В связи с этим при хроническом воспалении глоточной миндалины применяют комплексное лечение.
Больным хроническим аденоидитом назначают неспецифичсскую гипосенсибилизирующую и стимулирующую терапию, как и при хроническом тонзиллите. Местно можно назначить ингаляции с антибиотиками, к которым наиболее чувствительна микрофлора из носовой части глотки, с добавлением димедрола и суспензии гидрокортизона. Ингаляции проводят ежедневно в течение 3 нед. с заменой антибиотика каждые 7 дней. Если нет возможности проводить ингаляции антибиотиков, рекомендуется трижды в день промывать носовую полость и носовую часть глотки щелочными растворами (1/4 чайной ложки пищевой соды на 250 мл теплой воды) в течение 3 нед.
В этот период можно назначать тубус-кварц, УВЧ, лазеротерапию. До окончания лечения 70 % больных хроническим аденоидитом выздоравливают. 30 % детей, у которых аденоиды уменьшаются незначительно, необходимо проводить аденотомию и в течение 2 нед. после нее — консервативное лечение. Такая комплексная терапия значительно повышает эффективность лечения и предотвращает рецидивы заболевания.
Д.И. Заболотный, Ю.В. Митин, С.Б. Безшапочный, Ю.В. Деева
Опубликовал Константин Моканов

Хронический тонзиллит — это вялотекущий воспалительный процесс, который происходит в небных миндалинах. Больные хроническим тонзиллитом на протяжение долгого времени чувствуют дискомфорт и боли в горле, у них наблюдается повышение температуры, покраснение миндалин с образованием гнойных пробок в лакунах.
Что такое миндалины и как появляется болезнь
Небные миндалины состоят из лимфоидной ткани, которая выполняет защитную функцию. Миндалин пронизывают глубокие и сложные по строению каналы — крипты, которые заканчиваются на поверхности миндалин лакунами — специальными углублениями, через которые содержимое лакун выводится наружу. В среднем, на миндалине находится от 2 до 8 лакун. Считается, что чем больше размер лакун, тем проще и быстрее выводятся выделения.
Кроме небных миндалин, в глотке есть другие образования, выполняющие защитную функцию: на корне языка расположена язычная миндалина, на задней стенке носоглотки — аденоидные вегетации (аденоиды), в глубине носоглотки вокруг слуховой трубы — трубные миндалины.
Воспаление тканей небных миндалин называют тонзиллитом, а затяжной воспалительный процесс — хроническим тонзиллитом.
Виды хронического тонзиллита
В зависимости от того, как протекает болезнь, хронический тонзиллит может быть:
- компенсированным;
- декомпенсированным;
- затяжным;
- рецидивирующим;
- токсико-аллергическим.
Компенсированный тонзиллит протекает скрытно: миндалины не беспокоят дискомфортом и воспалениями, у больного не отмечается повышения температуры, однако при внешнем осмотре видны покраснения, миндалины, как правило, увеличены.
При хроническом тонзиллите время от времени появляется дискомфорт в горле — першение, небольшие боли. Обострения заболевания — ангины — беспокоят больного при рецидивирующей форме тонзиллита.
Токсико-аллергический хронический тонзиллит делят на две формы:
- первая форма характеризуется добавлением к основным симптомам таких осложнений, как боли в суставах, повышение температуры, боли в области сердца без ухудшения показателей электрокардиограммы, повышением утомляемости;
- вторая форма превращает небные миндалины в устойчивый источник инфекции, которая разносится по всему организму и осложняет работу сердца, почек, суставов, печени. Больной чувствует себя утомленным, снижается работоспособность, нарушается ритм сердца, воспаляются суставы, обостряются болезни мочеполовой сферы.
В зависимости от места распространения воспалительного процесса хронический тонзиллит может быть:
- лакунарным, при котором воспаление затрагивает лакуны — углубления в миндалинах;
- лакунарно-паренхиматозным, когда воспаление происходит в лакунах и лимфоидной ткани миндалин;
- флегмонозным, когда воспалительный процесс сопровождается гнойным расплавлением тканей;
- гипертрофическим, сопровождающимся усиленным разрастанием тканей миндалин и окружающих поверхностей носоглотки.
Причины появления хронического тонзиллита
Хронические тонзиллиты в большинстве случаев развиваются после перенесения больным острой формы заболевания — острого тонзиллита или ангины. Недолеченная ангина может появиться вновь или обостриться из-за пробок в лакунах и криптах миндалин, которые закупориваются казеозно-некротическими массами — гнойными выделениями, отходами жизнедеятельности бактерий и вирусов.
Основными возбудителями болезни чаще всего являются:
- вирусы — аденовирусы, обычный герпес, вирус Эпштейна — Барра;
- бактерии — пневмококки, стрептококки, стафилококки, моракселла, хламидии;
- грибки.
Кроме того, повлиять на появление хронического тонзиллита могут следующие факторы:
- несоблюдение техники безопасности на производствах: большое количество пыли, наличие задымленности, загазованности, взвесей вредных веществ во вдыхаемом воздухе;
- хронические заболевания полости рта, ушей, носоглотки: хронические отиты, синуситы, кариес, пульпит, пародонтиты и пародонтоз, при которых гнойные выделения попадают на миндалины и провоцируют развитие воспалительного процесса;
- снижение иммунной функции небных миндалины: защитные вещества, выделяемые лимфоидной тканью, больше не могут справляться с большим количеством бактерий и вирусов, которые, в свою очередь, скапливаются и размножаются;
- злоупотребление средствами бытовой химии;
- употребление в пищу еды, содержащей малое количество витаминов и минералов, нерегулярное питание, некачественная еда;
- фактор наследственности: кто-либо из родителей страдал или страдает хроническим воспалением миндалин;
- вредные привычки — употребление алкоголя и курение, которые помимо негативного влияния на иммунитет, осложняют течение заболевания;
- частые стрессовые ситуации, длительное нахождение в состоянии сильного эмоционального напряжения;
- отсутствие нормального режима труда и отдыха: недосыпание, переутомление.
Симптомы хронического тонзиллита
Определить самостоятельно, есть ли у человека хронический тонзиллит, крайне сложно: этим должен заниматься опытный врач-отоларинголог. Однако, необходимо знать основные симптомы и признаки заболевания, при появлении которых нужно сразу обратиться к врачу:
- головные боли;
- неприятное ощущение инородных тел в горле: крошек с острыми краями, мелких фрагментов пищи (вызывается скоплением на лакунах и в скриптах гнилостных отложений и пробок из слизи, продуктов жизнедеятельности бактерий и вирусов);
- стойкая сыпь на коже, которая долго не проходит, при условии, что никаких высыпаний у больного раньше не было;
- повышение температуры тела;
- боль в области поясницы: хронические воспаления миндалин нередко вызывают осложнения в работе почек;
- боли в области сердца, неустойчивый сердечный ритм;
- боли в мышцах и суставах: хронические тонзиллиты часто ведут к ревматическому поражению суставов;
- быстрая утомляемость, пониженная работоспособность, плохое настроение;
- увеличение лимфоузлов за ушами и на шее;
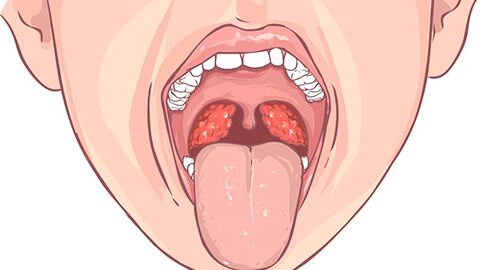
- увеличение небных миндалин;
- появление на миндалинах рубцов, спаек, пленок;
- пробки в лакунах — образования желтого, светло-коричневого, коричневого оттенков твердой или кашицеобразной консистенции.
Большинство дополнительных признаков хронического тонзиллита появляется при сбоях в работе других органов и жизненно важных систем: сердца, почек, кровеносных сосудов, суставов и иммунной системы.
Например, в воспаленных миндалинах могут паразитировать бета-гемолитические стрептококки группы А, который по строению белка схож с соединительной тканью сердца. При тонзиллите иммунная система может ошибочно атаковать ткани сердца, пытаясь подавить микроорганизмы, вызвавшие воспаление небных миндалин, вследствие этого появляются неприятные ощущуения в области сердца, ухудшается общее состояние, появляется опасность возникновения серьезных сердечных заболеваний — миокардита и бактериального эндокардита.
Диагностика хронического тонзиллита
Правильно установить наличие, форму и тип хронического тонзиллита может только врач-отоларинголог в , поэтому своевременное обращение в поликлинику — залог быстрой постановки диагноза и назначения лечения.
Наиболее точные признаки хронического заболевания получают, изучая историю болезни и проводя наружный осмотр небных миндалин: на наибольшую вероятность тонзиллита будут указывать частые заболевания ангиной, а также гнойные отложения и пробки в лакунах и криптах.
Кроме изучения анамнеза и осмотра, применяют лабораторное исследование крови и бакпосев из зева на флору и чувствительность к антибиотикам.
Лечение
Для лечения хронических тонзиллитов применяют консервативный и хирургический методы. Врач-отоларинголог назначает хирургическую операцию только в крайнем случае: небные миндалины играют важную роль в иммунной системе человека, защищая носоглотку от проникновения болезнетворных микроорганизмов. Удаление миндалин может проводиться только в том случае, если они в силу патологического изменения ткани больше не могут выполнять свою защитную функцию. Принимая решение о хирургическом удалении небных миндалин, нужно еще раз вспомнить, что это — важнейшая часть общего иммунной системы организма, ответственная за защиту органов носоглотки.
Лечение хронического тонзиллита проводится амбулаторно в медицинском учреждении врачом-отоларингологом. Процесс лечения можно разделить на несколько этапов, каждый из которых выполняет свою функцию.
Этап первый: промывание небных миндалин
На данном этапе больному промывают миндалины, освобождая лакуны и крипты от казеозно-некротических масс и пробок. При отсутствии современного оборудования такая работа, как правило, выполняется обычным шприцем: в него набирают дезинфицирующий раствор и поршнем выдавливают его на поверхность миндалин и в лакуны. Недостатки такого метода — слишком слабое давление струи раствора, которое не позволяет глубоко промыть и очистить крипты, а также возможное возникновение рвотного рефлекса, вызываемого прикосновением шприца к миндалинам.
В большинстве случаев используют современное оборудование — ультразвуковой вакуумный прибор «Тонзиллор», используемый современными поликлиниками и ЛОР-центрами. Насадка для промывания позволяет тщательно промывать миндалины без прикосновений к ним, не вызывая рвотных рефлексов. Плюс использования насадки в том, что врач может наблюдать и контролировать процесс вымывания из миндалин патологического содержимого.
Этап второй: обработка антисептиком
После очищения миндалин на них при помощи ультразвука наносят антисептик: ультразвуковые волны преобразуют антисептический раствор в пар, который под давлением наносится на поверхность миндалин.
Для закрепления антибактериального эффекта, миндалины обрабатывают раствором Люголя: в его состав входят йод и йодид калия, которые обладают мощным антибактериальным свойством.
Этап третий: физиотерапия
Одним из эффективных, безболезненных и не имеющих побочных эффектов методов физиотерапии является лазеротерапия. Ее положительные свойства:
- обезболивание;
- активизация метаболических процессов;
- улучшение обмена веществ в пораженном органе;
- регенерация пораженных тканей;
- повышение иммунитета;
- значительное улучшение свойств и функций крови и кровеносных сосудов.
Для нейтрализации вредных микроорганизмов в ротовой полости, используется ультрафиолетовое излучение.
Количество процедур для промывания, обработки антисептиками и физиотерапии назначается врачом в индивидуальном порядке. В среднем для того, чтобы полностью очистить миндалины и вернуть им способность самоочищаться, промывание нужно повторить минимум 10-15 раз. Для того, чтобы полностью исключить необходимость хирургического вмешательства, курсы консервативного лечения повторяют несколько раз в год.
В крайних случаях, когда лимфоидная ткань миндалин в результате болезни замещена соединительной тканью и миндалины перестают защищать организм от микроорганизмов, являясь постоянным источником возбудителей болезней, назначают тонзиллэктомию. Тонзиллэктомия — хирургическая операция по удалению небных миндалин. Она выполняется в условиях стационара под местным или общим обезболиванием.
Профилактика хронического тонзиллита
Предупредительные меры по избежанию рецидива воспалительного процесса в области небных миндалин включает в себя несколько комплексных мер:
- правильное питание: не употребляйте в пищу еду, которая раздражает слизистые оболочки миндалин — цитрусовые, острую, пряную, жареную, копченую пищу, крепкие алкогольные напитки;
- укрепление общего иммунитета: закаливание, прогулки на свежем воздухе, прием витаминных и минеральных комплексов;
- режим отдыха и труда: необходимо высыпаться, уделять время для полноценного отдыха, избегать многочасовой работы без перерывов.
