Инфекции вызывающие воспаление в периферических нервах

Периферическая нервная система – условно выделяемая часть нервной системы, находящаяся за пределами головного и спинного мозга, состоит из черепных и спинальных нервов, образующих шейно-плечевое и пояснично-крестцовое сплетения, а также нервов и сплетений вегетативной нервной системы, соединяющих центральную нервную систему со скелетной мускулатурой и внутренними органами.
Большинство неврологических заболеваний, связанных с периферической нервной системой, включают в себя нарушение работы периферических нервов и связанных с ними мышц. Соответственно, при патологии нерва могут страдать все его функции: во-первых, чувствительность, которая необходима для передачи информации из разных участков тела в головной мозг, во-вторых, двигательная функция, осуществляемая за счет сокращения скелетных мышц и, в-третьих, трофическая функция нерва, при поражении которой возникают так называемые «трофические изменения» тех или иных участков тела. Кроме этого, повреждение нерва может приводить к выраженному болевому синдрому, который часто требует специального лечения.
Безусловно, симптомы, характерные для заболеваний периферической нервной системы, такие как онемение, мышечная слабость и боль могут иметь другой генез и причину развития, которые врач должен определить для выработки правильной тактики лечения.
Для точной постановки диагноза врач может назначить обследование, включающее нейрофизиологические методы (cтимуляционная электронейромиография, игольчатая электромиография, вызванные потенциалы головного мозга) и методы нейровизуализации (МРТ, КТ, УЗИ).
Онемение
Cнижение чувствительности приводит к онемению какого-то участка тела, снижению контроля функции конечности, которое может восприниматься как неловкость руки или ноги и мешать пациенту выполнять привычные действия, особенно связанные с мелкими и точными движениями, так называемой мелкой моторикой. Длительное постоянное онемение лица, руки или ноги нередко изнуряет пациентов, переносится ими весьма болезненно и может сопровождаться страхом скрытой прогрессирующей болезни. Поэтому даже изолированное онемение требует быстрого и правильного лечения. Также снижение чувствительности может приводить к нарушению ходьбы, неустойчивости походки, когда пациент жалуется на то, что перестал ощущать опору и вынужден «штамповать» каждый свой шаг, а также на сложности в поддержании равновесия.
Мышечная слабость
Снижение мышечной силы приводит к слабости как отдельных, так и нескольких мышц, а также целых мышечных групп. Пациент может жаловаться на двоение в глазах, изменение голоса, ухудшение артикуляции, нарушение глотания, дыхания. Также могут иметь место жалобы на слабость в руках, когда человеку, к примеру, сложно выполнять привычные действия по застегиванию пуговиц на рубашке, поворачивать ключ в замке или владеть более профессиональными навыками: работа иголкой с ниткой, игра на музыкальном инструменте. Слабость в ногах может приводить к сложностям сесть/встать с низкого стула, и пациент вынужден опираться на руки при вставании или «плюхаться» в кресло при приседании. Нередко мышечная слабость может быть незаметна для пациента, например, так называемая «конская стопа» проявляется затруднением разгибания стопы, приводит к невозможности сделать полноценный шаг с опорой на пятку и не позволяет человеку бегать. Часто такая проблема не сопровождается болью и значимым онемением и выявляется родственниками пациента или при попытке перейти с шага на бег.
Трофические изменения
Трофическими изменениями называют изменения определенной части тела, возникшие в результате разрыва связи нерва с ограниченным участком тканей или органа. В результате возникают изменения на коже, волосяном покрове, ногтях, подкожно-жировой клетчатке и даже костях. При некоторых хронических болевых синдромах (синдром Зудека) кожа в соответствующей области истончается, мышцы атрофируются, изменяется сосудистая сеть, волосы и ноги становятся хрупкими, кости уменьшаются и истончаются.
Боль
Боль с точки зрения медицины – это неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения (определение международной ассоциации по изучению боли IASP). Таким образом, боль является сложным чувством, связанным с существующим или возможным органическим повреждением, поскольку обычно сопровождается эмоциональным переживанием. Болевой синдром значительно снижает качество жизни пациентов и требует регулярного приема обезболивающих препаратов или ограничений в движениях и повседневной деятельности человека. Порой боль беспокоит ночью и мешает полноценному сну и отдыху. Чтобы выявить причину боли, необходимо рассматривать множество факторов и уровней поражения, начиная с конечной веточки определенного нерва и продолжая поиск на более высоких уровнях плечевого или пояснично-крестцового сплетений, спинного мозга и иногда головного мозга.
Наиболее распространенные заболевания периферической нервной системы:
Поражение спинальных нервов (радикулопатия). Чаще всего поражение спинальных нервов происходит межпозвонковыми грыжами, которые обычно встречаются в пояснично-крестцовом и реже в шейном отделе позвоночника. Проявляются болью в пояснице, шее с распространением боли в руку или ногу.
Стеноз (сужение) позвоночного канала, развивающийся обычно в пояснично-крестцовом отделе позвоночника, проявляется слабостью и болью в ногах, связанной с пребыванием в вертикальном положении или ходьбой на относительно небольшие расстояния.
Синдром лестничной мышцы со сдавлением пучков плечевого сплетения развивается в швейно-плечевой области. Проявляется болью, онемением в различных областях руки, плеча, реже груди и лопатки, также может возникать слабость и неловкость кисти. Синдром грушевидной мышцы — сильный спазм данной мышцы, расположенной рядом с седалищным нервом глубоко в ягодичной области, чаще встречается у людей с развитой мускулатурой, водителей. Проявляется болью по задней поверхности ноги до пятки, онемением.
Туннельные невропатии чаще возникают в области запястного, локтевого, голеностопного суставов, проявляются жжением, болью онемением в пальцах рук и реже ног, слабостью, неловкостью при выполнении мелкой моторики.
Синдром карпального канала является самым распространенным туннельным синдромом, при этом происходит сдавление срединного нерва в области запястья связками и сухожилиями. Проявляется жжением, болью, позже онемением во всех пальцах, кроме мизинца, симптомы усиливаются ночью и под утро.
Невропатия локтевого нерва происходит из-за сдавления локтевого нерва в области локтевого сустава. Проявляется онемением в мизинце и безымянном пальце, слабостью сгибания пальцев, гипотрофией некоторых мышц кисти. Чаще возникает у мужчин, бывает связана с хронической травмой локтя у спортсменов, вынужденным положением левой руки у водителей.
Невропатия малоберцового нерва (синдром конской стопы) проявляется слабостью разгибания стопы или повисшей стопой, обычно не сопровождается болью. Страдают чаще мужчины после 40 лет.
Невропатия лучевого нерва возникает после сна в неудобной позе, хирургического лечения перелома плечевой кости, так как нерв имеет множество изгибов на руке и отличается повышенной чувствительностью к сдавлениям.
Невропатия седалищного нерва возникает чаще у женщин после 50. Проявляется болью, онемением и слабостью в ноге, симптомы начинаются от ягодичной или поясничной области и спускаются далее по задней поверхности бедра и вниз до стопы. Причина может быть в хронических воспалительных изменениях сочленений тазовых костей, органов малого таза.
Плечевой плексит (воспаление плечевого сплетения, невралгическая амиотрофия) проявляется сильной и изматывающей болью, слабостью и онемением в плече и верхних отделах руки. Возникает после переохлаждения или недавно перенесенной вирусной инфекции, протекавшей с подъемом температуры. Боль беспокоит днем и ночью и обычно заставляет пациентов сразу обратиться к врачу.
Синдром Гийена-Барре (острая воспалительная демиелинизирующая полирадикулоневропатия) проявляется быстрым развитием слабости мускулатуры, онемением и восходящим характером симптомов. Заболевание обычно начинается симметрично со стоп ног и кистей рук, далее распространяется вверх по направлению к туловищу, и нередко приводит к развитию слабости дыхательной мускулатуры и остановке дыхания при отсутствии своевременного лечения. Прогноз обычно благоприятный при быстро назначенном и правильном лечении.
Человек – существо слабое и подверженное различным заболеваниям, в том числе недугам нервной системы, которая является крайне сложной, очень запутанной и управляет всем организмом, любые негативные влияния моментально отражаются на её функциях, а как следствие вызывают отклонения в работе различных органов.
Что такое неврит
Нервная система организма состоит из двух отделов: центральной нервной системы и периферических нервов. Органы центральной нервной системы, расположенные в спинном и головном мозге, являются командными центрами, посылающими сигналы о выполнении произвольных движениях, регулирующие автоматическую работу внутренних органов или побуждающие выполнение рефлексов.
Периферическая нервная система, располагаясь по всему телу организма, состоит из огромного количества нервных волокон, передающих сигналы от центральной нервной системы ко всем частям организма и обратно, также обеспечивающих чувствительность каждого уголка тела.
Все заболевания нервной системы можно разделить на две группы: невралгии и невриты, которые имеют общие симптомы и причины, но разные последствия.
Невралгия – это воспаление нервных волокон, вызванное различными негативными воздействиями на нервные ткани с их перевозбуждением, которое вызывает нарушение работы нерва с болевыми симптомы, но при этом без изменения его строения или необратимых последствий.
Неврит же, или невропатия – воспаление нервного волокна периферических нервов, вызванное теми же негативными влияниями, после которых ткани нерва начинают деградировать и разрушаться.
Периферический неврит – заболевание нервов, расположенных по всему телу человека.
Симптоматика
Понять что с нервом что-то не так довольно просто: в месте поражения развиваются сильные боли или онемение, развивается искажение чувствительности, когда появляются дискомфортные ощущения типа мурашек, покалываний, жжения и т.п. ощущений в области иннервации кожи страдающим нервом. При остром неврите, когда поражение нервной начинает сильно влиять на его проводимость, наблюдается искажение или прекращение его деятельности, что тут же сказывается на работе органов и мышц, за которые он отвечал, а также вызывает отклонения в их функционировании или вовсе приводит к отказу.
Учитывая, что нервы контролирует не только мышцы, органы и чувствительность, но также железы, сосуды и мелкие органы, поддерживающие метаболизм в области иннервации, могут наблюдаться кожные проявления в виде бледности или покраснения, потливости либо, наоборот, повышенной сухости кожи, а также изменение температуры участка иннервации.

Классификация невритов
Невриты подразделяются по нескольким типам:
По масштабам поражения:
- Мононеврит – поражение только одного нерва.
- Двусторонний неврит – одновременное поражение парных нервов.
- Полиневрит – невропатия сразу нескольких нервов.
По причине возникновения: токсический неврит – невропатия в результате отравления, травматический – неврит, вызванный травмой и т.д.
По морфологическим изменениям в структуре нерва:
- Аксиальный – воспаление внутренних нервных волокон нерва.
- Адвентичиальный – воспаление его оболочки.
- Восходящий – воспаление перекидывается на окружающие ткани.
- Интерстициальный – погибшие нейроны заменяются соединительными клетками.
- Гипертрофический – когда уже заживший нерв снова травмируется образовавшимися рубцами на нём или на прилегающих сосудах после масштабного воспаления.
- Паранхематоный – некроз нервной и окружающей ткани из-за гнойного воспаления.
- Гомбо-сегментарный – неполное разрушение нерва с сохранением его сердцевины, после которого он может восстановиться.
- Сегментарный – неврит отдельных микроучастков нерва.

По расположению. Эта классификация является самой длинной, так как основана на разновидностях нервов, которых в организме человека больше, чем миллионы, но чаще возникают невралгии и невропатии крупных нервов, расположенных в зонах риска, которые чаще травмируются: троичного нерва, глазного, улиткового, бедренного, седалищного, лучевого, межрёберного, языкоглоточного нерва, клыконёбного узла и некоторых других. Иногда допускают более общее описание, например при полиневрите: невриты нижних конечностей, верхних и т.п.
Причины периферического неврита
Причины разнообразны, так как ими могут выступать любые негативные воздействия на сам нерв или окружающие его ткани. Часто невропатия является следствием невралгий, вызванными этими причинами, но также может развиться напрямую из-за сильного воспаления или травмы.
Все виды негативных воздействий, вызывающие данное заболевание можно разделить на следующие группы:
- Инфекционные: инфекционное воспаление нервного волокна или окружающих тканей.
- Травматические: травмы нерва или тканей области иннервации. Которые могут сильно раздражать нерв, вызывая воспаление, а также различные сдавливания либо защемления.
- Опухолевые: сдавливание нерва из-за опухоли, гематомы или отёка тканей.
- Наследственные: наследственные особенности строения, из-за которых нерв чаще всего сдавливается излишне большими мышцами или связками либо неправильно расположен. Из-за наследственных причин чаще всего страдает запястный нерв, который пережимают близкорасположенные связки запястья.
- Токсические – токсическое повреждение нейронов.
- Термические: переохлаждение или крайне редко – перегревание нерва.
- Сосудистые – травма из-за нарушения кровообращения.
- Иные – деградация нервных волокон из-за недостатка определённых веществ, например, витаминов.
Последствия
Невропатия более опасна, чем невралгия, так как при ней после устранения причин воспаления проходит, нерв продолжает спокойно выполнять свои функции. После неврита же остаются повреждения на его тканях, которые влекут за собой нарушения его проводимости вплоть до полной потери работоспособности.

Нейроны человека почти перестают делиться после окончания перинатального периода и полностью прекращают после трёхлетнего возраста, а потому, полученное количество нейронов у человека остаётся на всю жизнь. Иногда потери компенсируются за счёт стволовых клеток, однако, масштаб процесса замещения слишком малозначителен по сравнению с размерами всей нервной системы.
Основное восстановление функций нервной ткани, неважно центральной или периферической нервной системы, происходит за счёт образования новых нейронных отростков, следовательно новых связей, уцелевшими нервными клетками с разделением обязанностей погибших товарищей между собой. Пострадавшие клетки заменяются клетками соединительной ткани, которую организм использует как универсальную заплатку для всего, что он не может или не успевает регенерировать. Именно заплатки из соединительных клеток называются рубцами на любых органах.
После неврита существует высокий риск полной потери или нарушений функций нерва, которые бывает весьма сложно или невозможно восстановить, что ведёт к парализации мышц, за которые он отвечал либо потере чувствительности и функций органов, которые он контролировал.
После восстановления утраченных нервных волокон, наблюдаются некоторые отклонения. Например, когда один нервный отросток начинает управлять разными мышцами, при этом во время сокращения одной автоматически сокращается вторая, что часто наблюдается после острых невритов троичного нерва, отвечающего за мимику.
Методы лечения
Лечением невропатии, как любых заболеваний нервной системы, занимается невролог. Методы лечения неврита и невралгии весьма схожи, имеют несколько направлений: медикаментозное лечение, физиотерапия, хирургия, а также народные средства. Врач решает, как лечить, исходя из его конкретной причины. Устранить заболевание можно только полностью убрав негативное воздействие, а затем, проведя восстановительные процедуры, потому, любое лечение начинается с диагностики:
- Диагностика начинается с проверки рефлексов, дабы точно установить какой именно нерв пострадал, а также действительно ли отклонения вызваны сбоями нервной системы.
- Затем сдаются общие анализы для выявления воспалительных процессов или их возбудителей.
- Для выяснения масштабов и конкретной области поражения проводится электромиография нервов патологического участка.
- Причины неврита определяются при помощи УЗИ, рентгена, томографии, а также других методов.
Медикаментозное лечение имеет два направления: симптоматическое (обезболивание, регуляцию температуры, успокаивающий эффект и т.д.) и противовоспалительное.

Многообразные физиотерапевтические методы аппаратного лечения, гимнастики, лечебного массажа направлены на ускорение регенерации, снятия воспаления, отёков, восстановления функций нерва, улучшение кровообращения, усиление медикаментозной терапии и др.
Нейрохирургия при невритах применяется в крайнем случае, когда надо при помощи операции устранить сдавливающую опухоль, гематому, связку и т.п., а также при полной потере функций нерва. Иногда после острых запущенных невритов, когда нерв утрачивает проводящую способность, можно отсечь повреждённый участок, а после чего сшить нерв с последующим восстановлением.
Методы народной медицины предпочитаются неврологами при лечении невралгий, неврит же – довольно опасное заболевание, которое требует срочных и жёстких мер, но при некоторых несерьёзных невритах или в помощь медикаментозному лечению, они все-таки применяются. Лечащий врач сам рекомендует те или иные средства, в случае их необходимости, но иногда больной сам решает, что необходимо дополнить лечение.
При таком решении важно помнить, что перед тем, как что-либо сделать со своим организмом, необходимо посоветоваться со своим врачом, или хотя бы любым медиком, так как народная медицина хоть и полна мудрости, иногда за неё выдаются просто бредовые или опасные средства. Даже проверенные методы могут нести потенциальную опасность при сопутствующих заболеваниях или индивидуальных особенностей болезни, а также вероятность взаимодействия с прописанными лекарствами или влияния на их действие.
Поражение периферических нервов может проявляться болью, нарушением чувствительности, параличом и другими неприятными симптомами. Неврит органов чувств способен вызывать тяжелые осложнения, включая снижение остроты зрения и глухоту. Эти заболевания возникают спонтанно или формируются на фоне других патологических состояний. Эффективное лечение возможно с помощью лекарственных препаратов, физиотерапии и хирургических процедур. После лечения пациенту требуется реабилитация.
Основные сведения

Неврит — воспалительное заболевание периферической нервной системы, возникающее на фоне инфекций, травм, метаболических расстройств, аутоиммунных патологий и других недугов. Распространенные симптомы болезни включают болевой синдром, снижение чувствительности и мышечную слабость. Разрушение оболочек нервных волокон возможно при системных аутоиммунных расстройствах, вроде рассеянного склероза. Диагноз подтверждается с помощью лабораторных тестов и инструментальных обследований.
Особенно тяжело протекает полиневрит, характеризующийся повреждением сразу нескольких нервов в разных анатомических зонах. Полиневрит может быть осложнением вирусной инфекции или заболевания обмена веществ. Некоторые инфекционные агенты способны проникать в нервные волокна. Множественный неврит обычно поражает спинномозговые нервы. Возможно распространение патологического процесса в головной мозг.
Согласно эпидемиологическим данным, неврит чаще всего диагностируется у людей в возрасте от 20 до 65 лет. Пожилые люди, страдающие от хронических патологий, в большей степени подвержены поражению нервной системы. Своевременное лечение позволяет добиться выздоровления в большинстве случаев. Множественное поражение нервов может иметь прогрессирующее течение, поэтому в этом случае прогноз иногда неблагоприятный.
Нервная система
Главной функцией нервной системы (НС) является регуляция организма. Центральная нервная система, образованная спинным и головным мозгом, контролирует сердцебиение, дыхание и сознательную активность человека. Периферическая нервная система регулирует состояние внутренних органов и координирует двигательную активность. Сложные функции НС обеспечиваются разнообразными рефлексами. Так, с помощью рефлекторной деятельности периферической нервной системы человек быстро отдергивает руку от горячих предметов.
Нервная система образована клетками (нейронами) и вспомогательными структурами. Нейроны имеют короткие и длинные отростки, необходимые для координации деятельности НС и передачи информации. Например, длинные отростки клеток, называемые аксонами, передают сенсорную информацию в головной мозг. Другие отростки передают импульс в мышцы, благодаря чему тело меняет свое положение. Вспомогательные клетки изолируют аксоны миелиновой оболочкой. Миелин необходим для быстрого проведения сигналов.
Главные отделы центральной нервной системы (ЦНС) защищены костями черепа. Гематоэнцефалический барьер предотвращает попадание вредных веществ в клетки головного мозга. Периферическая нервная система не обладает такими защитными свойствами, поэтому этот орган чаще подвергается неблагоприятным воздействиям.
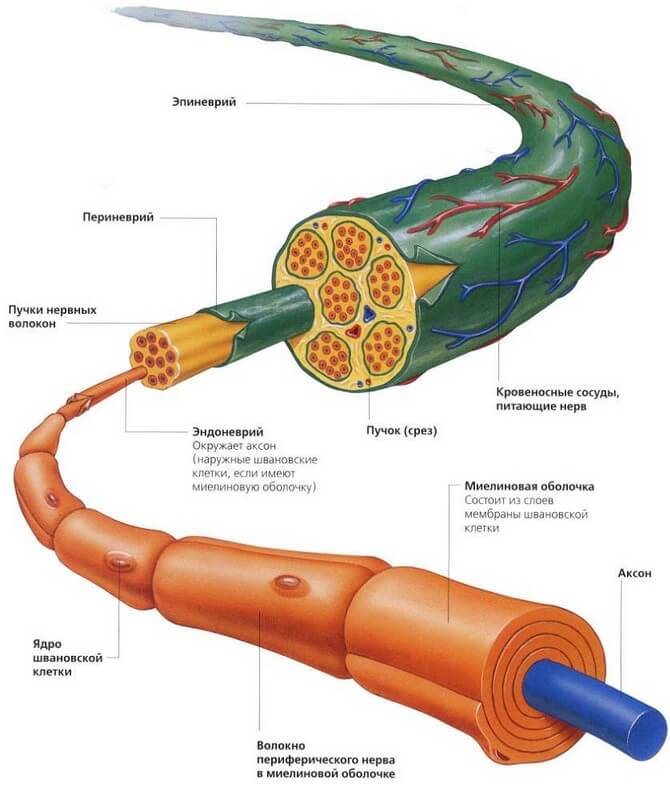 Структура нерва
Структура нерва
Механизм формирования патологии
Периферический неврит возникает из-за местных или системных патологических процессов. Нервные волокна повреждаются из-за химических и физических воздействий, включая переохлаждение и травмы. Местное воспаление тканей часто обуславливает невралгию черепных нервов. Некоторые нервные волокна проходят через узкие костные каналы, поэтому отек окружающих тканей нарушает кровоснабжение органа. Немаловажную роль в этиологии играют врожденные дефекты костей и нервной системы.
Патогенез неврита зависит от вида патологического воздействия. Вирусы и токсины обычно разрушают изоляционную оболочку нервных волокон, а травмы приводят к разрыву тканей. Нарушение притока крови к органу осложняется дистрофией нерва. К сожалению, регенеративные способности нервной системы ограничены, поэтому значительное повреждение нейронов и их отростков приводит к появлению необратимых осложнений.
Известные причины
Этиология неврита может быть связана с любым заболеванием, влияющим на структуру или питание нервных волокон.
Основные причины:
- Инфекционные заболевания. Чаще всего неврит возникает при вирусных инфекциях, вроде ветрянки, кори и гриппа. Некоторые патогены способны перемещаться по нервным отросткам и распространяться в пределах НС. Повреждение нервов также возникает при бактериальных, протозойных и грибковых инфекциях.
- Аутоиммунные расстройства. Хронические инфекции, врожденные нарушения и другие факторы нарушают работу защитных систем организма, из-за чего клетки иммунитета начинают атаковать здоровые ткани. Поражение миелиновых оболочек нервных волокон в первую очередь характерно для рассеянного склероза. Распространенным осложнением рассеянного склероза является оптический неврит.
- Травмы мягких тканей и костей. Черепно-мозговая травма, перелом костей конечностей, ушибы и осложнения оперативных вмешательств могут вызывать посттравматический неврит. Самым опасным осложнением травм является полный разрыв нервного волокна.
- Сосудистые заболевания, при которых ухудшается кровоснабжение тканей. Нейронам нужен постоянный приток крови для окисления питательных веществ и получения энергии. Даже кратковременного снижения кровотока может быть достаточно для повреждения клеток. Главной причиной сосудистых патологий является атеросклероз, характеризующийся отложением жировых бляшек на стенках сосудов.
- Болезни обмена веществ — врожденные или приобретенные нарушения метаболизма. Например, при сахарном диабете стенки сосудов истончаются из-за повышенной концентрации глюкозы в крови.
- Токсическое повреждение нейронов. Вредные химические соединения проникают в клетки НС через сосуды или соседние ткани. Отравление тяжелыми металлами приводит к тяжелому повреждению головного мозга и периферических нервов.
- Опорно-двигательные патологии, при которых отростки нейронов сдавливаются. Это остеохондроз, позвоночная грыжа, врожденные костные деформации и другие состояния.
Определение локализации боли и нарушения чувствительности помогает врачу сузить область диагностического поиска.
Факторы риска
Помимо перечисленных выше состояний в этиологию неврита включают разнообразные факторы, связанные с образом жизни и анамнезом человека. Различные формы предрасположенности обусловлены наследственностью и вредными привычками.
Ключевые факторы риска:
- Врожденный или приобретенный иммунодефицит. Нарушение функций иммунитета увеличивает риск инфицирования организма. У пациентов с ВИЧ-инфекцией риск возникновения неврита выше.
- Прием определенных медикаментов. Некоторые антибиотики и кортикостероиды увеличивают риск формирования аутоиммунных патологий, включая рассеянный склероз.
- Неврологические и аутоиммунные заболевания у близких родственников. Мутантные гены, передающиеся по наследству, обуславливают появление болезней.
- Вредные привычки. Этиловый спирт и вещества, содержащиеся в табачном дыме, негативно влияют на нервную систему. Также курение увеличивает риск появления респираторных инфекций, осложняющихся невритом черепных нервов.
- Особенности профессиональной деятельности. У пианистов нередко диагностируется невралгия срединного нерва.
- Хирургическое и стоматологическое лечение. Врач может повредить орган во время вмешательства или назначить антибиотик, провоцирующий развитие болезни. Неврит тройничного нерва иногда возникает после удаления зуба.
- Эндокринные расстройства. Например, при тиреотоксикозе возможно токсическое повреждение нервных волокон.
- Неудобное положение тела. Воспаление малоберцового нерва возникает у часто сидящих на корточках людей.
Многие факторы риска могут быть устранены с помощью простых профилактических мероприятий. Пациентам из группы риска необходимо регулярно проходить скрининговые обследования, направленные на поиск бессимптомных патологий.
Классификация
Заболевание классифицируют по месту возникновения, характеру клинического течения и причинам появления. С точки зрения этиологии выделяют токсический, травматический, врожденный, инфекционный и аутоиммунный невриты. Воспаление может затрагивать структуры, расположенные в центральной или периферической нервной системе. Так, при поражении черепных нервов воспалительный процесс может начинаться в ядрах головного мозга. Визуальные методы диагностики помогают уточнить локализацию патологии.
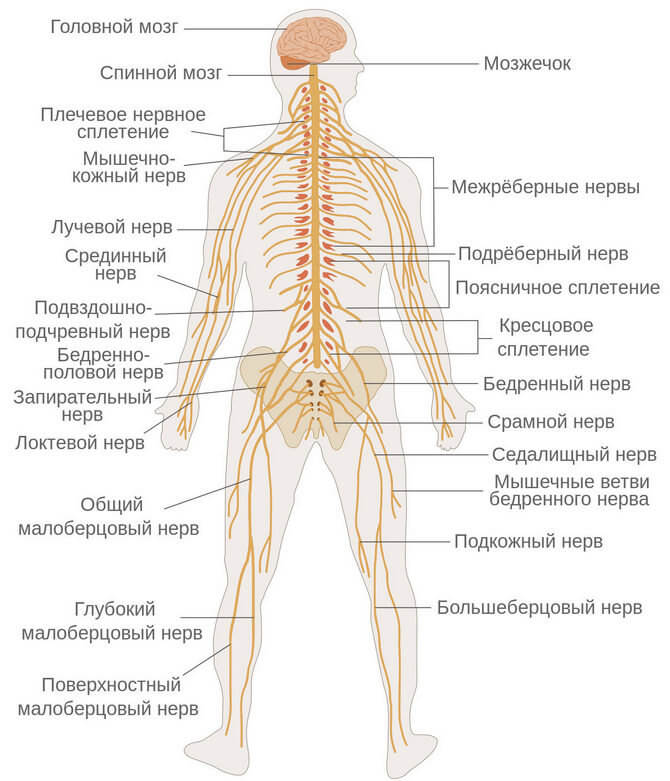 Нервная система человека
Нервная система человека
По характеру клинического течения болезнь может быть острой или хронической. Острое поражение нервных волокон возникает внезапно. Пациент страдает от острой боли, лихорадки, парезов и других неприятных симптомов. В большинстве случаев острый неврит является следствием инфекции или интоксикации организма. Хроническая форма недуга формируется из-за неэффективного или несвоевременного лечения. У пациента периодически возникают обострения и периоды ремиссии.
Как проявляется неврит
Признаки болезни зависят от функций, степени повреждения и области расположения нервного волокна. Также определенную роль играет этиология болезни. Например, травматический неврит обычно проявляется в первые часы после перелома костей или отека мягких тканей, а осложнения аутоиммунных расстройств развиваются в течение многих месяцев и даже лет.
Характер пораженного нерва также важен. Орган может состоять из нескольких структур, имеющих разные функции. Повреждение чувствительных волокон приводит к онемению, а воспаление двигательных нервов проявляется парезами и параличами. Общим признаком большинства форм патологии является болевой синдром. Боль возникает в покое или во время движения иннервируемых мышц.
Частные симптомы неврита:
- воспаление зрительного или отводящего нерва: снижение остроты зрения, появления слепых пятен в поле зрения, боль во время движения глазного яблока;
- воспаление преддверно-улитковый нерва: снижение слуха, шум в ушах, нарушение координации в пространстве, тошнота и изменение походки;
- поражение бедренного нерва: нарушение разгибания ноги, боли в нижней конечности и отсутствие коленного рефлекса;
- невралгия солнечного сплетения: боли в верхней части живота, тошнота;
- лицевой неврит: нарушение подвижности мимических мышц и боли в области лица.
Таким образом, болезненность четко прослеживается в области прохождения нервных волокон или в зоне расположения иннервируемых нервом анатомических образований.
Осложнения
Воспалительные заболевания нервной системы вызывают обратимые и необратимые изменения в организме. Степень тяжести состояния зависит от длительности воздействия патологического фактора на ткани. При длительном недостатке кровотока в нервных волокнах возникают дистрофические изменения, а травмы и отравления могут приводить к полному разрушению тканей.
Возможные негативные последствия:
- снижение остроты зрения или полная слепота при оптическом неврите;
- ухудшение слуха или глухота при поражении преддверно-улиткового нерва;
- необратимое нарушение двигательной активности в мышце или отсутствие чувствительности (онемение);
- нарушение глотания (бульбарный неврит);
- распространение инфекции в другие отделы периферической нервной системы (полиневрит).
Предупредить развитие опасных осложнений можно только с помощью своевременного лечения, направленного на устранение первопричины болезни.
Диагностика
Для прохождения обследования необходимо записаться на прием к неврологу. Врач подробно изучает жалобы пациента и собирает анамнестические данные для выявления факторов риска болезни. Общий осмотр помогает уточнить локализацию и характер симптомов. Важную роль в первичной диагностике играет оценка рефлекторной деятельности нервной системы. При поражении различных отделов НС ослабевают или полностью исчезают рефлексы. В некоторых случаях появляются патологические рефлексы, вроде подъема глазных яблок вверх при попытке сомкнуть веки.

Постановка точного диагноза невозможна без дополнительных обследований. Неврологу необходимо получить визуальные данные для оценки степени повреждения тканей и уточнения локализации патологического процесса. Лабораторные тесты помогают определить причину возникновения болезни. Иногда больному требуется консультация инфекциониста, эндокринолога, ортопеда или врача другого профиля для назначения дополнительных исследований.
Инструментальные обследования
Необходимы снимки тканей в области поражения нервных волокон и функциональные тесты, позволяющие изучить работу пораженного органа.
Основные методы:
- Компьютерная или магнитно-резонансная томография — самые точные методы визуальной диагностики. Врач получает объемные послойные изображения тканей и органов. С помощью КТ можно изучить патологию центральной или периферической нервной системы, оценить состояние нерва и подготовиться к проведению операции.
- Электронейрография — специфический метод диагностики, направленный на оценку скорости проведения импульсов в нервных волокнах. Забор данных производится с помощью датчиков. Разрушение миелиновой оболочки нерва замедляет проведения сигнала.
- Электромиография — способ исследования нервно-мышечных соединений. По результатам электромиографии судят об эффективности передачи сигнала двигательного волокна к мышце. Метод позволяет исключить другие заболевания, вызывающие парезы и параличи.
- Метод вызванных потенциалов. С помощью специальных датчиков выявляются изменения в работы нервной системы, вызванные определенными стимулами. Обычно используются мышечные, слуховые, зрительные и вестибулярные стимулы.
Только с помощью визуальных и функциональных исследований можно провести эффективную дифференциальную диагностику. Врачу необходимо исключить наличие у пациента патологий, вызывающих похожую на неврит симптоматику. Специальные функциональные обследования при необходимости проводят офтальмологи, отоларингологи и врачи другого профиля.
Лабораторные тесты
Анализы назначаются для оценки тяжести состояния и выявления первопричины болезни. Главным исследуемым материалом является кровь, получаемая с помощью пункции вены.
Основные методы:
- Общий анализ крови. Нужен для оценки количества и соотношения форменных элементов крови. Увеличение числа лейкоцитов может свидетельствовать об инфекционном или воспалительном процессе в организме.
- Биохимический анализ крови. Проводится для определения концентрации веществ в жидкой части крови. Этот тест помогает выявить инфекцию, аутоиммунное расстройство или интоксикацию организма.
- Серологические тесты — анализы, направленные на поиск определенной инфекции.
- Анализ спинномозговой жидкости. Забор ликвора производится с помощью пункции подпаутинного пространства в области поясничного отдела позвоночника. Это исследование требуется для обнаружения патологий, преимущественно поражающих ЦНС.
Лабораторные тесты обязательно проводятся при повышении температуры тела, отеках тканей и других инф?
