Ишиас это воспаления седалищного нерва симптомы и лечение ишиалгии
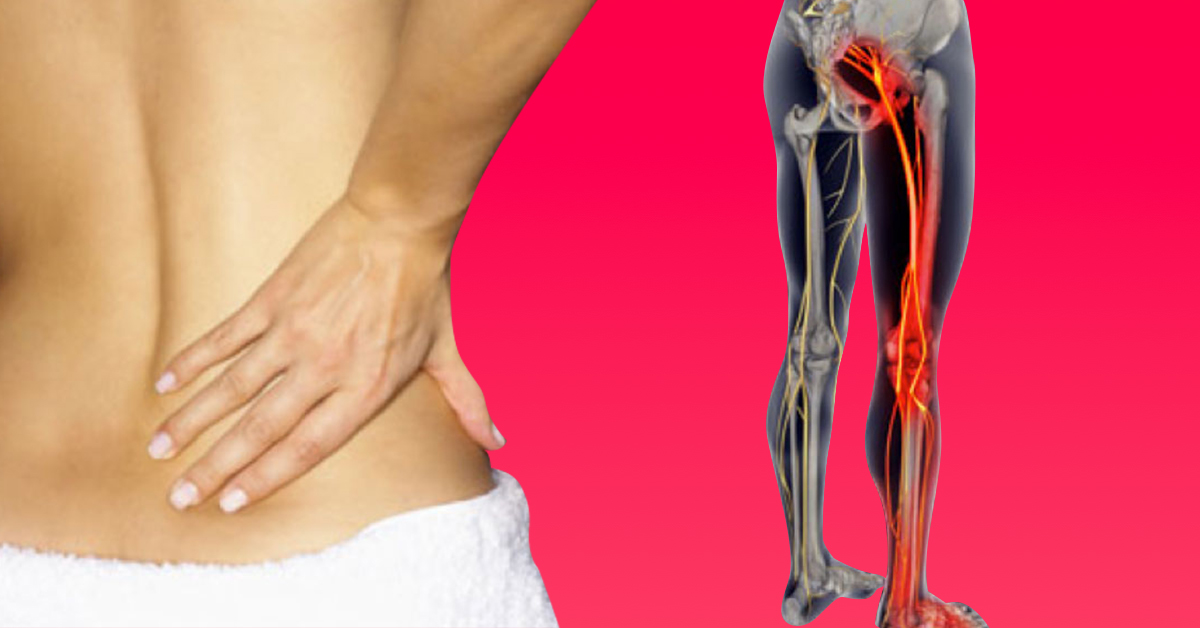

Ишиалгия седалищного нерва – это болевой синдром на фоне воспаления нервного волокна, возникающего в результате компрессии или раздражения. Боль распространяется по ходу седалищного нерва и отличается высокой степенью остроты. Знать симптомы и возможности лечения ишиалгии необходимо всем людям, которые перешагнули через возрастной рубеж в 25 – 30 лет и ведут малоподвижный сидячий образ жизни. Именно они находятся в группе риска.
В этой статье рассказано про основные причины, классические симптомы и лечение ишиалгии седалищного нерва – эта информация носит исключительно ознакомительный характер.
Если вы обнаружите у себя или своих близких людей подобные проявления заболевания, незамедлительно обратитесь за медицинской помощью. Самостоятельно провести диагностику не удастся. Ишиалгия может сопровождать ряд потенциально опасных для жизни человека заболеваний. Напрмиер, этот болевой синдром часто развивается при метастазировании онкологических опухолей в костную ткань позвоночника и в пояснично-крестцовое нервное сплетение. Также подобный синдром может возникать при развитии туберкулеза и ряда других инфекций.
Диагностика и лечение проводятся под контролем со стороны врача вертебролога или невролога.
В основе развития ишиалгии седалищного нерва лежит принцип поражения нервного волокна. Оно может быть следующего типа:
- раздражение за счет выпадения пульпозного ядра в виде межпозвоночной грыжи (особые белки студенистого тела обладают сильнейшим раздражающим действием на паравертебральные мягкие ткани, вызывает острую воспалительную реакцию);
- компрессия (давление) со стороны тел позвонков, вышедшего за пределы тел позвонков межпозвоночного диска, поражённого протрузией, остеофитами и т.д.);
- воспаление (септическое или асептическое);
- травма (развитие гематомы или разрыв некоторых нервных пучков;
- туннельный синдром в толще грушевидной мышцы;
- стеноз спинномозгового канала и компрессии дуральной оболочки спинного мозга.
Клиническая картина всегда полиморфная и зависит от того, какое именно заболевание спровоцировало развитие ишиалгии.
При ишиалгии поражается седалищный нерв. Он является самым массивным и протяженным в организме человека. Его окончание находится в стопах ног. Он отвечает за иннервацию мышечного волокна, эпидермиса, сосудистой стенки и других тканей нижних конечностей. До коленного сустава проходит по задней поверхности бедра от выхода из грушевидной мышцы. В подколенной ямке наблюдается бифуркация (раздвоение) седалищного нерва. Он распадается на малоберцовую и большеберцовую ветви. Они направляются вдоль голени к голеностопному суставу, где еще раз разветвляются не несколько структурных частей. Затем направляются к пальцам стопы ноги.
Чаще всего ишиалгия наблюдается у лиц, находящихся в преклонном возрасте. У них она может быть спровоцирована возрастными дегенеративными изменениями в организме. Но в последние годы патология все чаще мучает довольно молодых людей в возрасте 25 – 35 лет. У них ишиалгия может носить травматический и компрессионный характер. В группе риска люди, ведущие малоподвижный образ жизни и занимающиеся сидячим трудом.
Причины невралгии (синдрома ишиалгии) и боли
Ишиалгия – это боль, спровоцированная поражением ткани седалищного нерва. Это один из самых ярко выраженных болевых синдромов, которые испытывает человек в своей жизни. Поэтому при появлении боли необходимо как можно быстрее приступать к её купированию. А сделать это невозможно, если не устранить все возможные причины развития синдрома ишиалгии. Поэтому предлагаем ознакомиться с самыми вероятными факторами риска. До начала проведения лечения рекомендуется по возможности исключить их воздействие.
Первая группа причин, по которым может развиваться невралгия и ишиалгия – заболевания, в неё входят:
- дегенеративные дистрофические изменения в межпозвоночных дисках пояснично-крестцового отдела позвоночника (протрузия, экструзия, грыжа);
- вирусные и бактериальные инфекции в организме человека, в результате протекания которых выделятся огромное количество токсинов, они поражают седалищный нерв;
- отравление, в том числе алкогольное и лекарственное (при неконтролируемом приеме медикаментов без назначения врача);
- нарушение метаболизма, в результате чего из области прохождения седалищного нерва не выводятся продукты распада;
- нарушение кровоснабжения седалищного нерва (чаще всего вызывает сахарный диабет, атеросклероз и хроническая сердечно-сосудистая недостаточность);
- болезнь Бехтерева, системная красная волчанка, ревматоидный спондилоартрит и другие патологии аутоиммунного типа;
- спондилез и спондилоартроз;
- нестабильность положения тел позвонков и их периодическое соскальзывание вперед (антелистез) и назад (ретролистез);
- растяжение связочного аппарата позвоночного и столба и последующее образование рубцовой ткани;
- доброкачественные и злокачественные новообразования мягких паравертебральных тканей, костной ткани позвонков и их отростков, спинного мозга и окружающих его оболочек;
- нарушение осанки и искривление позвоночного столба;
- синдром грушевидной мышцы;
- деформирующий остеоартроз крестцово-подвздошного сустава;
- компрессионный перелом тела позвонка или трещина остистого отростка.
Это далеко не полный перечень потенциально возможных причин развития ишиалгии. Существует ряд предрасполагающих факторов. Это избыточная масса тела, нарушение правил эргономики при организации спального и рабочего места, малоподвижный образ жизни, подъем тяжестей, занятия тяжелой атлетикой, падение с высоты на ягодичную область. Примерно 5 % случаев ишиалгии приходится на последствия непрофессионально выполненной внутримышечной инъекции. Если ввести лекарство в непосредственной близости от проходящего седалищного нерва, то высока вероятность его воспаления и последующего некроза.
Симптомы болезни ишиалгия
Болезнью ишиалгию называть неправильно. Она не является полноценным заболеванием. Это синдром, который дополняет клиническую картину основного заболевания и считается возникающим при определённых обстоятельствах осложнением.
Симптомы ишиалгии могут появляться внезапно, на фоне, казалось бы, наступающего выздоровления. Обычно на практике это бывает так. Обращается пациент с жалобами на боль в поясничной области. После обследования у него обнаруживается протрузия межпозвоночного диска. Назначается лечение, в том числе применение нестероидных противовоспалительных препаратов. Они быстро и эффективно обезболивают, что позволяет пациенту думать, что болезнь отступила и он может в полной мере физически нагружать свой позвоночник и мышечный каркаса спины. В результате этого межпозвоночному диску наносится еще больший ущерб, он травмирует или сдавливает седалищный нерв, структуры пояснично-крестцового нервного сплетения. Начинается воспаление седалищного нерва. Впереди предстоит долгое и мучительное лечение.
Классические симптомы ишиалгии седалищного нерва включают в себя следующие проявления:
- острая боль внизу поясницы;
- она распространяется по ягодичной зоне, внешней и задней поверхности бедра;
- затем по наружной поверхности голени боль может уходить в пятку;
- болевые ощущения очень сильные, напоминают разряд электрического тока;
- появляются парестезии (ощущение, что обдали холодным или горячим воздухом, ползающие марашки);
- по ходу седалищного нерва наблюдается онемение кожных покровов;
- снижается мышечная сила в нижней конечности на стороне поражения;
- появляется хромота и серьезное изменение походки;
- ограничивается подвижность в пояснично-крестцовом отделе позвоночника (не возможности наклониться вперед, выпрямить спину без посторонней помощи, совершать повороты туловища в разные стороны).
При появлении подобной клинической картины необходимо как можно быстрее обратиться на прием к неврологу. Чем раньше будет восстановлена работоспособность седалищного нерва, тем ниже вероятность развития негативных последствий, таких как паралич нижних конечностей, атрофия мышечного волокна, тромбофлебит вен нижних конечностей и т.д.
Прежде чем лечить ишиалгию поясничного отдела позвоночника
Ишиалгия поясничного отдела позвоночника не появляется сама по себе. Этому всегда предшествует развитие основного заболевания. Поэтому, прежде чем лечить ишиалгию, необходимо провести качественную дифференциальную диагностику и поставить правильный диагноз. От этого зависит успех всей будущей терапии.
Безусловно, можно бесконечно использовать нестероидные противовоспалительные препараты, но они перестанут помогать как только организм начнет вырабатывать новые медиаторы боли. Грубо говоря, организм приспособится к обезболивающей терапии и придется применять боле серьёзные фармакологические средства, которые крайне негативно влияют на состояние здоровья организма.
Поэтому важно найти причину ишиалгии позвоночника и работать над её устранением. Для дифференциальной диагностики применяются следующие способы обследований:
- рентгенографические снимки в разных проекциях позволяют диагностировать компрессионный перелом, трещины костной ткани, образование остеофитов, разрушение межпозвоночных фасеточных суставов, снижение высоты межпозвоночного диска);
- компьютерная томограмма позволяет исключать опухолевые и воспалительные процессы в позвоночном столбе;
- УЗИ необходимо для обследования состояния внутренних органов брюшной полости и малого таза (иногда при их инфекционных воспалительных заболеваниях воспаляется седалищный нерв);
- МРТ – необходимо для постановки точного диагноза, позволяет визуализировать состояние хрящевых межпозвоночных дисков, нервного пояснично-крестцового сплетения, седалищного нерва и т.д.
Точный план проведения диагностического обследования составит врач после проведения осмотра пациента. Поэтому рекомендуем для получения квалифицированной эффективной помощи обратиться к неврологу или вертебрологу. Не занимайтесь самостоятельной диагностикой и лечением. Это может привести к негативным последствиям.
Лечение ишиалгии седалищного нерва в домашних условиях
В большинстве случаев лечение ишиалгии проводится в домашних условиях, амбулаторно. Стационарное лечение ишиалгии седалищного нерва может потребоваться в тех случаях, когда для купирования болевого синдрома нужно хирургическое вмешательство по поводу удаления грыжи или опухоли. В этом случае пациент помещается в хирургический стационар. После проведения операции наблюдение за его состоянием ведет невролог и хирург.
Во всех остальных случаях лечение ишиалгии седалищного нерва проводится дома. Официальной медициной для этого используется следующая схема:
- нестероидные противовоспалительные препараты вводятся внутримышечно с целью купирования боли и устранения реакции воспаления;
- применяются сосудорасширяющие препараты для усиление местного кровотока в очаге поражения;
- витамины группы В позволяют поддержать трофику поражённого нервного волокна;
- хондропротекторы – это препараты, которые гипотетически должны восстанавливать поврежденные хрящевые ткани (на практике этого эффекта можно добиться только в сочетании курса инъекций с остеопатией, мануальной терапией и лечебной гимнастикой);
- местное применение разогревающих мазей;
- введение миорелаксантов при наличии симптомов избыточного натяжения мышечного волокна.
Также для лечения ишиалгии в домашних условиях назначается массаж, физиопроцедуры, лечебная гимнастика. Именно они оказывают максимально выраженный лечебный эффект. К сожалению того объема, который назначается пациенту по современным стандартам, не достаточно для полного восстановления поврежденных тканей позвоночного столба. Поэтому рекомендуется самостоятельно подыскивать клиники мануальной терапии и обращаться туда за проведением полноценного лечения ишиалгии и заболевания, которое её спровоцировало.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(6) чел. ответили полезен
Защемление седалищного нерва – неприятность, которая может произойти неожиданно или быть спровоцирована различными факторами. В любом случае заболевание мешает привычному ритму жизни. Недуг ишиас, симптомы и лечение которого будут рассмотрены подробно в данной статье, чаще всего его диагностирует у людей старше 30 лет.
Общие сведения
Неблагоприятные условия труда, пренебрежение заботой о своем здоровье, беременность: все это может стать предпосылкой к развитию защемления или воспаления седалищного нерва. Вред нашему здоровью наносит также сидячая работа, если она не чередуется с физическими нагрузками. Этот фактор также частая причина ишиаса.
Для понимания, что это такое ишиас, обратимся к некоторым фактам из анатомии. Являясь самым крупным и длинным нервом, седалищный нерв спускается от пояснично-крестцовой области, иннервируя коленный и тазобедренный сустав. Доходя до колена, он разделяется на большой берцовый и малый берцовый нервы.
Причины воспаления
Повредить крупнейший нерв в организме не так просто ведь он расположен очень глубоко в теле человека. Но тем не менее это происходит довольно часто. Защемить нерв можно как справа, так и слева. Причинами ишиаса являются:
- Инфекции.
- Переохлаждения.
- Отравления.
- Травмы физические.
- Патологии позвоночника.
Оперативное вмешательство, когда происходит сдавление опухолью, попадание инородного предмета в нерв либо отравляющего вещества.
Ишиас может проявиться как посттравматический синдром, например, при сильном ушибе. Из-за поражения или воспаления нервных окончаний, у больных возникает проблема с движениями нижних конечностей. Они не могут выполнять привычные действия.
Степени ишиаса:
Острая.
После травмы или резких изменений состояния позвоночника. Именно в этом случае происходят опасные приступы, когда больной сам не может дойти до врача.
Мягкая.
Характеризуется в основном тем, что развивается постепенно, из хронических заболеваний.
Иногда люди не замечают развитие ишиаса, списывая периодически возникающие боли и дискомфорт на проявление усталости. Человек не меняет привычный образ жизни, продолжая работать в прежнем режиме, нагружая поясницу. Но заболевание при этом прогрессирует.
Психосоматика болезни связана с тем, что человека поражает страх за будущее, за свое имущество и блага. Он боится стресса, который может произойти из-за потерь. Такая тревога сказывается на здоровье.
Беременность и ишиас
Защемление седалищного нерва при беременности обосновано. Это бывает, если плод слишком тяжелый и давит на близлежащие органы. Причиной болезни могут быть и излишние килограммы будущей матери. Поэтому женщинам рекомендуется придерживаться диеты для беременных.
Симптомы заболевания
Заболевание ишиас, симптомы которого выражены довольно ярко, характеризуется в первую очередь болью. Она может быть как сильной, так и ноющей, сопровождаться покалыванием и онемением.
В основном боли резкие, простреливающие, приступообразные. Некоторым пациентам подобные ощущения напоминают удары ножом или током, настолько они сильны, терпеть их невыносимо. Ноющие боли более характерны для развивающегося заболевания, причиной которого служат инфекции.
Боль пациентом ощущается в разных местах: бедре, ягодице, пояснице, голени, подколенной ямке. Обычно она спускается по ходу нерва.
Часто пострадавший не может разогнуться, что при наклоне сделать легче. На ногу, где поражен седалищный нерв, больно опираться. Трудно проявлять даже небольшую физическую активность.
Для ишиаса характерно появление отека и покраснения в поврежденной области, а также повышение температуры тела до 38 градусов. Нужно отметить, что слабость, онемение, ощущение «бегающих мурашек» в болезненном месте может сохраняться годами.
Несмотря на сильные боли, некоторые люди долго терпят боль. Но врачи советуют не дожидаться всех проявлений ишиаса, не затягивать с лечением, а обращаться за помощью даже при малейшем дискомфорте. Ведь болезнь не только снижает качество жизни, но и может быть чревата краткосрочными и отдаленными последствиями.
Диагностика
Проблема диагностики заключается в том, что ишиас легко спутать с растяжением или перенапряжением мышц. При таких поражениях возникают болевые ощущения похожего характера.
Первоначально проводят осмотр. Основополагающим для определения ишиаса является болевой синдром. Он часто является единственным проявлением ишиаса.
Методом пальпации врач оценивает состояние мышц. Этим способом возможно определить есть ли мышечные спазмы. Также станет понятно, если имеют место нарушения кожной чувствительности.
Для недуга характерно проявление снижения определенных рефлексов, таких как ахиллового сухожилия и коленного рефлекса. Слабость в мышцах голени и стопы наружной стороны правой или левой ноги — также частый признак ишиаса.
Еще один распространенный способ определить защемление или воспаление седалищного нерва – согнуть ногу пациента в бедре и колене (в положении лежа). Если при этом конечность попытаться направить внутрь, пациенту становится больно в районе пояснично-крестцового отдела. Это метод имеет название метод Ласега.
Для диагностики заболевания применяют МРТ позвоночного отдела, а также рентген. Рентгенография позволит выявить причину заболевания, если ей стал остеохондроз или радикулит. Часто ишиас – последствие остеохондроза. Но бывает, что причина кроется в таких заболеваниях как грыжа межпозвоночных дисков, опухоли или таких болезнях, как, к примеру, ВИЧ. В этом случае врач назначит МРТ.
Методы лечения
Грамотное лечение ишиаса – то, чем нельзя пренебрегать при первых признаках болезни. Но к какому врачу обращаться, если есть подозрение на ишиас? Как лечить заболевание определяет специалист невролог. Но это может сделать и терапевт. Также нелишним будет обратиться за помощью к мануальному терапевту. Комплексный подход к лечению позволит избавиться от недуга быстро.
Если боли беспокоят уже давно, назначаются консультации сосудистого хирурга и ревматолога. Также врач должен обратить внимание на сопутствующие заболевания, например, диабет. В этом случае характер лечение может быть изменен.
Перед тем как доктор выпишет лечение, нужно до него добраться, а при остром приступе ишиаса это не всегда возможно. Простреливающие боли могут застать врасплох. Важно знать, что делать в таких случаях, и какие медикаменты должны быть дома.
Первая помощь
- Ограничить движения.
- Лечь на твердую поверхность. Если рядом есть люди, нужно заручиться их помощью. Важно разгрузить спину. Под ноги нужно подложить подставку либо подушку.
- Обернуть спину теплым платком или шарфом область поясницы.
- Выпить обезболивающий препарат.
Какие лекарства придут на помощь при ишиасе.
Спазмолитики
Препараты «Найз», «Ношпа», «Спазмалгон», «Брал» помогут уменьшить боль или вовсе ее ликвидировать.
Антигистаминные препараты
Способствуют обезболиванию, воспрепятствуют раздражению на коже, а также успокоят. Это «Супрастин», «Зиртек».
От отеков рекомендуется «Фуросемид». Однако в период обострения препарат принимать не следует.
Противовоспалительные препараты
Существуют в виде мазей, таблеток. Ишиас зачастую имеет воспалительную природу, поэтому назначение таких лекарств оправдано. К ним относятся «Диклофенак», «Вольтарен».
Лечение защемления седалищного нерва состоит из 3х этапов
- Терапия лекарствами.
- ЛФК, массаж, мануальная терапия.
- Физиопроцедуры, рефлексотерапия.
- Медикаментозное лечение
В первую очередь врач пропишет лечение медикаментами, которые снимут болевой синдром. Это нестероидные противовоспалительные препараты. Некоторые из них можно купить без рецепта (например, «Аспирин»), другие отпускаются только по назначению врача («Толектин», «Мотрин», «Мовалис»). Прописываются и миорелаксанты, оказывающие расслабляющий эффект («Диазепам», «Сирдалуд»).
Антибиотики выписывают в том случае, если болезнь появилась из-за какой-либо инфекции. Чаще назначают таблетки с широким спектром действия. Сколько по времени их нужно пить определит врач.
Иногда в терапии применяют стероиды, но только в случае, если лечение нестероидными средствами не подействовало. Процедура проводится с помощью инъекций опытным врачом.
В самом крайнем случае может быть назначено лечение препаратами, содержащими опиум и морфий. К такой практике прибегают только при самой тяжелой стадии болезни.
Чтобы укрепить организм врачи рекомендуют принимать витамины и витаминные комплексы.
- Витамины группы B (B1, B2, B3). Они способствуют уменьшению боли.
- Витамин С, Е обладает противовоспалительным действием.
- Укрепляет кости витамин D.
- Для костной ткани полезно принимать кальций, магний, медь, фосфор, селен.
- Медикаменты прописываются в острую фазу заболевания, после нейтрализации болей, связанных с ишиасам, можно приступить к расширению лечения.
ЛФК, массаж, мануальная терапия
Мануальная терапия — прерогатива опытного специалиста по назначению лечащего врача, который имеет специальный диплом.
Занятия по лечебной физкультуре должны проводиться по следующим правилам:
- Не нужно переусердствовать в совершении упражнений. Движения должны быть плавными, медленными.
- Нагрузку следует увеличивать постепенно. Начать следует с самых простых упражнений.
- Как выполнять те или иные движения, научит инструктор ЛФК.
Массаж считается наиболее безопасным методом лечения. Он бывает разных видов:
- лечебный (баночный, точечный);
Благоприятно воздействует на позвоночник, на нервную систему, назначается и при профилактике неврита
- расслабляющий (рекомендуют в основном при появлении острой боли).
Физиопроцедуры, рефлексотерапия
Среди физиотерапевтических процедур назначается:
- УВЧ;
- лечение парафином;
- магнитотерапия;
- электрофорез.
Магнитные волны, тепло и ток помогают снять отеки, способствуют улучшению кровообращения.
Рефлексотерапия представляет собой воздействие на определенные точки. Разновидность процедуры — иглоукалывание.
Широкое распространение в борьбе с ишиасом получили аппликаторы Лепко и Кузнецова. Они являются неплохой альтернативой иглоукалыванию. Находящие на их поверхности шипы воздействуют на биологически активные точки. Однако, несмотря на эффективность людям с высоким порогом чувствительности их применение может доставить боль и дискомфорт. Изделия продаются в виде ковриков, валиков, поясов.
Внешний вид аппликатораРаспространенные рецепты народной медицины
- Ванны (Рекомендуются для общего укрепления иммунитета, расслабления мышц. Популярны хвойные ванны).
- Компрессы (Популярен компресс с мякотью черной редьки и из ржаного теста, а также из капустного листа).
- Растирание больного места с помощью барсучьего или медвежьего жира, а также растирание скипидаром.
- Для остановки воспалительного процесса рекомендуют отвары ромашки, берёзовых почек, конского каштана.
- Терапия нагретыми камнями (альтернатива лечения парафином).
- Баня (нужно парить больное место березовым веником).
Физические упражнения при защемлении седалищного нерва
Физические упражнения, как и народные способы лечения нерва, рекомендованы на стадии реабилитации. В это время важна регулярность нагрузок. Но в то же время они не должны быть большими.
Хороший комплекс упражнений для восстановления активности конечностей после ишиаса представлен Бубновским. Это упражнения «велосипед», полуприсед с опорой, вращение бедрами. Существует даже тренажер Бубновского, на котором можно заниматься с инструктором.
Важно! После наступления улучшений, нельзя резко прекращать упражнения. Профилактические мероприятия нужно делать каждый день. Пусть это будет хотя бы элементарная зарядка.
Запреты
Некоторые вещи делать при ишиасе не рекомендуется.
- Важно понимать — то, что назначается врачом в период ремиссии (то есть, когда пациент пошел на поправку), нельзя делать в момент обострения заболевания. В это время нужно соблюдать постельный режим.
- При лечении ишиаса не рекомендуется спать на мягком матрасе, он должен быть средней жесткости.
- Заниматься самолечением на первой стадии болезни. Методы терапии должен обязательно скорректировать врач.
- Беспорядочно питаться. Рацион должен содержать необходимые витамины. На период лечение рекомендовано диетическое питание.
Последствия ишиаса
Восстановление седалищного нерва в основном проходит успешно. На это направлен целый комплекс терапевтических мероприятий. Часто заболевание удается вылечить надолго и даже навсегда.
Если нерв повреждён не сильно, выздоровление наступает через пару недель, при этом не нарушается двигательная активность. Если происходит сильный ушиб, его последствием может быть кровоизлияние, при котором поражается внутренняя оболочка нерва.
Однако бывают более серьезные случаи, когда защемление приводит к опасным осложнениям. Это случается чаще всего тогда, когда болезнь запущена. Если дело дошло до разрыва нерва, уже сложно что-то сделать для восстановления его работы. Происходит гибель нейронов, распад миелиновых волокон. Вскоре начинают атрофироваться и мышцы. Самые тяжелые случаи поражения нерва могут привести к инвалидности.
Профилактика заболевания
Чтобы не допустить защемления седалищного нерва, полезна растяжка позвоночного столба и его систематическое укрепление. Для поддержания правильного положения позвонков, нужно делать специальный комплекс упражнений. А также:
- контролировать осанку, делать упражнения для ее укрепления; полезна йога, гимнастика;
- если у вас сидячая работа, необходимо периодически делать зарядку; а в свободное от работы время побольше ходить;
- следить за условиями труда (сквозняки, а также опасности, которые могут повлечь травмы – негативные факторы, угрожающие здоровью);
- спать на матрасе средней жесткости;
- вести здоровый образ жизни, включающий правильное питание (не переедать), спорт, физкультура.
Пациенты, страдающие от ишиаса, преимущественно люди преклонного возраста. Однако болезнь может настигнуть любого. Временить с лечением не стоит, чтобы не усугубить ситуацию. А чтобы проблемы с седалищным нервом не появлялись в вашей жизни и не застали врасплох, достаточно просто следить за здоровьем и делать зарядку.
Источник: https://nervivporyadke.ru/
