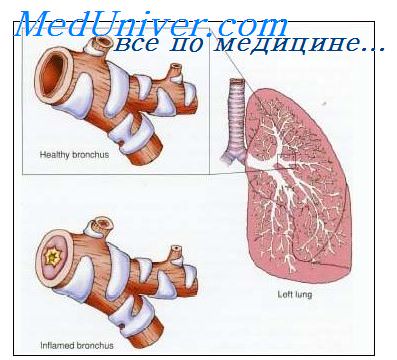
Источник серотонина в очаге воспаления

Серотонин, большой эозинофильный белок в очаге воспаления.
Существенную роль в регуляции воспалительных реакций играет серотонин. В нормальных физиологических условиях это вещество обнаруживается практически во всех органах и тканях, оказывая влияние на течение метаболических процессов, регулирует моторную и секреторную функцию желудочно-кишечного тракта, сократительную способность гладкомышечных элементов и является специфическим нейротрансмиттером центральной нервной системы. В ходе воспалительной реакции значительные количества серотонина выделяются тромбоцитами и тучными клетками.
Эффекты серотонина возникают в результате его взаимодействия с серотониновыми рецепторами. Принято выделять М- и Д-серотониновые рецепторы. Д-рецепторы опосредуют способность серотонина сокращать гладкомышечные элементы сосудов микроциркуляторного русла. М-рецепторы находятся в серотонинэргических синапсах. В присутствии серотонина наблюдается повышение подвижности мембранных фосфолипидов, вследствие чего понижается вязкость клеточных мембран.
Действие серотонина независимо от вида рецептора опосредуется системой цАМФ. Увеличение концентраций серотонина сопровождается возрастанием содержания цАМФ в цитозоле клеток за счет активации аденилатциклазы. В присутствии свободного Са отмечается существенное активирование серотониновых рецепторов, которые представляют собой комплексы белок-Са-липид. Следовательно, в ходе воспалительной реакции, характеризуемой гипергическим течением, возникают условия для дополнительного связывания серотонина с рецепторными образованиями клеток-мишеней и наибольшего проявления его эффектов.
Избыточные концентрации серотонина при воспалении способствуют, с одной стороны, увеличению подвижности мембранных фосфолипидов, а с другой — повышению уровня активности аденилатциклазы, которая зависит от степени подвижности фосфолипидов. Таким образом, при значительной выраженности воспалительных реакций создаются дополнительные условия перерастания звена сосудистых воспалительных реакций в патологические. При этом происходит выраженное расширение как прекапилляров, так и посткапилляров, а также набухание гладкомышечных клеток пре- и посткапилляров.

Повышение гидростатического давления в капиллярах на фоне увеличенной проницаемости их базальной мембраны для жидкости и ионов создает условия для нарастания интерстициального отека, углубления микроциркуляторных расстройств.
Тенденции воспалительного процесса, возможное перерастание его компенсаторно-приспособительных реакций в патологические в значительной мере определяются молекулярными медиаторами воспаления. Особую роль при этом играют метаболиты фосфолипидов клеточных мембран, компоненты калликреин-кининовой системы, факторы хемотаксиса, система комплемента, катионные белки, лизосомальные ферменты, продукты превращения арахидоновой кислоты.
Ключевую роль в сосудистых воспалительных реакциях играют компоненты активированной калликреин-кининовой системы. Образование кининов представляет собой непрерывный процесс, протекающий в организме человека и животных при динамическом равновесии активности кининообразующих и разрушающих кинины систем. Синтез кининов инициируется активацией фактора Хагемана (XII фактора свертывания крови), который распадается на белковые фрагменты, превращающие прекалликреин в калликреин.
Большой эозинофильный белок (МБР — главный основной белок -англ. major basis protain) содержится в гранулах эозинофильных лейкоцитов, имеет молекулярную массу 10-15 кДа.
В ходе формирования воспалительных изменений в тканях организма, связанных с процессами сенсибилизации, наблюдается активирование эозинофилов, которые высвобождают МБР. Концентрация этого соединения определяется активностью специфического воспатительного процесса. Выделяющийся эозинофилами главный основной белок способен повреждать наружную клеточную мембрану микроорганизма, инициировавшего воспаление.
— Также рекомендуем «Калликреины, брадикинин, калледины в очаге воспаления.»
Оглавление темы «Ключевые механизмы воспаления легких.»:
1. Мембранно-рецепторный комплекс клеток при хроническом бронхите.
2. Рецепторы при хроническом аллергическом воспалении легких.
3. Мутации адренорецепторов у больных бронхиальной астмой.
4. Изменения мембранных рецепторов при бронхиальной астме.
5. Клеточные механизмы защитных реакций организма при воспалении.
6. Изменения клеток при альтеративной стадии воспаления.
7. Эксудация и эксудативные процессы в ходе воспаления.
8. Роль биологически-активных веществ в патогенезе воспалительного процесса.
9. Серотонин, большой эозинофильный белок в очаге воспаления.
10. Калликреины, брадикинин, калледины в очаге воспаления.
Серотонин. Функции серотонина при воспалении бронхов.Серотонин является одним из наиболее активных БАВ, влияющих на различные функции бронхов и легочной паренхимы. Освобождаясь при агрегации тромбоцитов, серотонин в пороговых и субпороговых дозах усиливает вазоконстрикторный эффект других медиаторов (норадреналина, тромбоксана А2, простагландина F2a, ангиотензина), а также увеличивает вязкость крови, влияя на эритроциты и лейкоциты. Прессорная реакция опосредуется 5-окситриптаминовыми 2 (5-ОТ2) рецепторами кровеносных сосудов, особенно при повреждении эндотелия, а стимуляция 5-ОТ2-рецепторов на мембранах тромбоцитов приводит к их активации и агрегации. Эти изменения, опосредованные серотонином, происходят во всем организме, но роль серотонина в патологии легких особенно велика: 90% неметаболизированного серотонина крови содержится в электронноплотных гранулах тромбоцитов, дело которых -сосудистое русло легких, а легочный эндотелий — основное место активного метаболизма серотонина. У больных БА найдено повышение уровня серотонина, снижение экскреции 5-оксииндолуксусной кислоты с мочой и снижение активности моноаминоксидазы серотонина, что свидетельствует о нарушении метаболизма серотонина, а снижение его инактивации считается одним из самых ранних критериев повреждения легочного эндотелия.
Усиленная агрегация тромбоцитов в легочных капиллярах, которая приводит к выходу из гранул разрушившихся клеток серотонина, не инактивирующегося повреждением легочным эндотелием, вызывает у некоторых больных ХНЗЛ повышение давления в системе легочной артерии, особенно при развитии гипоксии, что подтверждено экспериментальными работами на изолированном легком. Помимо действия на 5-ОТ,-рецепторы, вазоконстрикторное действие серотонина усиливается тем, что он потенцирует действие таких вазоконстрикторов, как ангиотензин 2, тромбоксан A, мобилизирует из депо ионы кальция и увеличивает проницаемость для этих ионов мембран гладкомышечных клеток, а также непосредственно активирует а-адренорецепторы и 5-ОТ3-рецепторы, способствуя выходу норадреналина из синаптических нервных окончаний, что может привести к повышению артериального давления как в большом, так и в малом круге кровообращения. Впрочем, давление в легочной артерии у больных БА повышается сравнительно редко и не превышает обычно 30-40 мм рт.ст., возможно, за счет вазодилатирующего действия ФАТ. Важно, однако, подчеркнуть, что вазомоторный эффект серотонина как тканевого гормона происходит в точке приложения его действия — микроциркуляторном русле, сопровождается повышением сосудистой проницаемости, а роль отечного механизма и нарушения гемодинамики считаются очень важными в генезе серотонинового бронхоспазма, тем более, что бронхоконстрикторное действие серотонина опосредуется через систему эйкозаноидов (лейкотриены, простагландины, тромбоксан А,) и гистамина, вызывающих нарушения микроциркуляции. Важную роль в нарушении обмена серотонина играет снижение скорости обратного захвата серотонина тромбоцитами из-за мембранных изменений, особенно в участках поврежденного эндотелия, где происходит агрегация тромбоцитов, периодический выброс из них серотонина и увеличение его концентрации вокруг тромбоцитов. Ключевую роль в этом играет поврежденный легочный эндотелий, при этом снижается инактивация серотонина, происходит агрегация тромбоцитов и выброс из них дополнительного количества серотонина, тем более, что у больных БА тромбоциты содержат повышенное количество серотонина. Это отражает их активное состояние и имеются данные о прямой корреляции способности тромбоцитов к депонированию серотонина и тяжестью БА. Установлено, что серотонин изменяет реологические свойства крови, увеличивает ее вязкость, уменьшает способность эритроцитов к деформации и увеличивает адгезивность лейкоцитов, что ведет к образованию микротромбов. Выявлена роль серотонина как медиатора иммунного воспаления, при этом показана способность макрофагов накапливать серотонин путем специфического высокоаффинного активного захвата и влиять на функциональную активность моноцитов, играющих важную роль в обеспечении иммунного гомеостаза. Высказано предположение о возможной фиксации ЦИК, содержащих антигены легочной ткани, в микрососудах легких, что приводит к повреждению эндотелия, агрегации тромбоцитов, нарушениям микроциркуляции и повышению в крови уровня серотонина как маркера сосудистых изменений у больных БА. — Также рекомендуем «Механизмы инфекционного воспаления бронхов.» Оглавление темы «Воспаление бронхов.»: |
Автор Руслан Хусаинов На чтение 6 мин. Опубликовано 11.12.2020 12:54
Обновлено 11.12.2020 11:40
Серотонин выполняет в организме самые разнообразные функции, его иногда называют «химическим веществом счастья», поскольку он способствует благополучию и счастью. Научное название серотонина — 5-гидрокситриптамин (5-НТ), в основном присутствует в головном мозге, кишечнике и тромбоцитах крови.
Серотонин — это нейромедиатор, однако некоторые также считают его гормоном. Организм использует серотонин для передачи сообщений между нервными клетками. Серотонин играет определенную роль в настроении, эмоциях, аппетите и пищеварении. Являясь предшественником мелатонина, серотонин помогает регулировать циклы сна-бодрствования. Многие исследования изучали серотонин, но еще многое предстоит узнать.
Что такое серотонин?
Серотонин образуется из триптофана, аминокислоты, которую мы получаем с пищей и которая в организме под действием ферментов превращается в 5-НТ, или серотонин. Кишечник и мозг вырабатывают серотонин. Он также присутствует в тромбоцитах и играет важную роль в центральной нервной системе, влияя на целый ряд физических и психологических функций.
Серотонин также присутствует у животных, растений и грибов. По этой причине некоторые люди рассматривают пищу как возможный источник серотонина. Серотонин не может проходить через гематоэнцефалический барьер. Это означает, что мозг должен вырабатывать необходимый ему серотонин. Лечение депрессии и других проблем психического здоровья не обеспечивает серотонин напрямую, но запускает реакции, которые могут повысить уровень серотонина в головном мозге. Однако исследования показывают, что источники серотонина в других областях, таких как пищеварительная система, могут работать независимо от серотонина в мозге. Это может иметь последствия для лечения и профилактики различных физиологических состояний, таких как дегенерация костей.
Функция серотонина
Как нейромедиатор, серотонин передает сигналы между нервными клетками и регулирует их интенсивность. Ученые считают, что он играет определенную роль в настроении и влияет на функции всего организма. Это может оказать влияние на:
- костный метаболизм
- сердечно-сосудистое здоровье
- здоровье глаз
- свертываемость крови
- неврологические расстройства
Однако связь между серотонином и многими функциями организма остается неясной.
Применение
Ученые не знают точно, что вызывает депрессию, но одна из теорий заключается в том, что причиной этого является дисбаланс нейромедиаторов в организме. Врачи обычно назначают селективные ингибиторы обратного захвата серотонина (СИОЗС) в качестве антидепрессантов. Одним из примеров является Флуоксетин (Прозак).
В норме организм реабсорбирует нейромедиатор после передачи нервного импульса. СИОЗС останавливают организм от реабсорбции серотонина, оставляя более высокие уровни серотонина циркулировать. Многие считают, что СИОЗС помогают облегчить симптомы, хотя связь между депрессией и серотонином остается неясной. Одна из проблем для исследователей заключается в том, что, хотя и возможно измерить уровень серотонина в крови, на сегодняшний день, нет возможности измерить его уровень в головном мозге. В результате ученые не знают, отражает ли уровень серотонина в крови уровень серотонина в мозге. Также невозможно узнать, действительно ли СИОЗС влияют на мозг. Исследования на мышах дали противоречивые данные. Некоторые предполагают, что повышение уровня серотонина может уменьшить стресс и депрессию, но другие указывают, что уровень серотонина не имеет никакого значения.
В 2015 году одна из статей назвала использование СИОЗС для лечения депрессии «маркетингом мифа». Тем не менее, если ученые еще не доказали серотониновую теорию депрессии, СИОЗС, по-видимому, помогают многим.
Помимо депрессии, врачи могут назначать препараты, регулирующие уровень серотонина, для лечения ряда других расстройств, в том числе таких как:
- биполярное расстройство
- посттравматическое стрессовое расстройство
- булимия
- обсессивно-компульсивное расстройство
- панические расстройства
- мигрень
Как и в случае с депрессией, некоторые ученые задаются вопросом, является ли серотонин единственным фактором, влияющим на эти состояния.
СИОЗС
СИОЗС повышают уровень серотонина, предотвращая реабсорбцию организмом серотониновых нейромедиаторов. Уровень серотонина в мозгу остается высоким, и это может поднять настроение. СИОЗС для лечения депрессии:
- Циталопрам (Целекса)
- Эсциталопрам (Лексапро)
- Прозак
- Пароксетин (Паксил, Пексева)
- Сертралин (Золофт)
- Вилазодон
Побочные эффекты СИОЗС
У СИОЗС наблюдаются некоторые побочные эффекты, которые со временем проходят:
- тошноту и рвоту
- беспокойство и возбуждение
- расстройство желудка
- диарею или запор
- снижение веса или аппетита
- повышенное потоотделение
- головокружение
- затуманенное зрение
- сонливость или бессонницу
- ощущение дрожания
- сухость во рту
- головную боль
- низкое половое влечение
- эректильную дисфункцию
- суицидальные мысли
В некоторых случаях также могут быть:
- гематомы
- галлюцинации
- затруднение мочеиспускания
Серотониновый синдром
В редких случаях прием слишком большого количества препарата, повышающего уровень серотонина, или сочетание двух таких препаратов может привести к серотониновому синдрому. Это потенциально опасное для жизни состояние, которое может потребовать экстренного лечения.
Симптомы дефицита серотонина
Низкий уровень серотонина может вызвать проблемы с памятью и способствовать плохому настроению. Это симптомы депрессии, хотя ученые не подтвердили связь между низким уровнем серотонина и депрессией. Ученые отмечают, что при употреблении определенных рекреационных наркотиков, такие как экстази, организм выделяет большое количество серотонина. Это может привести к истощению серотонина и плохому настроению, спутанности сознания и другим симптомам, которые длятся несколько дней. Исследования на животных показали, что данные препараты могут повреждать нервы, содержащие серотонин, с возможными долгосрочными побочными эффектами.
Как повысить уровень серотонина
Некоторые природные средства могут повысить уровень серотонина в организме. К ним относятся:
- медитация
- лечение, используемое для сезонного аффективного расстройства
- регулярные физические упражнения
- продукты с высоким содержанием триптофана
Нет достаточных доказательств, что данные методы помогут повысить уровень серотонина, но в умеренных количествах они вряд ли будут вредными.
В каких продуктах больше всего серотонина?
Триптофан — это аминокислота, которая встречается в некоторых продуктах. Исследования связывают высокое потребление диетического триптофана с позитивными показателями настроения, возможно, потому что триптофан повышает уровень серотонина. Продукты, которые могут содержать триптофан:
- индейка
- яйца
- сыр
- соевые продукты
- лосось
- талбина, блюдо из ячменя
Организм использует триптофан для выработки серотонина. Употребление продуктов, содержащих триптофан, может поддержать этот процесс, но это не означает, что организм обязательно будет поглощать и использовать его. Кроме того, количество триптофана в пище может быть слишком низким, чтобы иметь значение. Бананы содержат серотонин, однако могут улучшить настроение только в том случае, если содержащийся в них серотонин достигнет мозга. Такого не происходит.
В одном исследовании несколько пожилых людей улучшили свои результаты по когнитивным тестам после приема добавок триптофана в течение 12 недель.
Серотонин и ось кишечник-мозг
Среди ученых растет интерес к идее, что кишечная микробиота может влиять на нервную систему — включая поведение, настроение и мышление — через связь, известную как ось кишечник-мозг. Если это так, то серотонин может стать решающим звеном. Это говорит о том, что диета и микробиота кишечника могут играть определенную роль в профилактике и лечении таких состояний, как тревога и депрессия. Однако необходимы дополнительные исследования, чтобы подтвердить это.
Заключение
Серотонин, или химическое вещество счастья, по-видимому, играет определенную роль в различных физических и психологических функциях. СИОЗС — это препараты, влияющие на уровень серотонина, помогая справиться с симптомами депрессии, хотя ученые до сих пор не знают, как это работает.
Статья по теме: Как повысить уровень серотонина — доказанные способы.
Появление воспалительных процессов в ответ на действие патологического фактора является адекватной реакцией организма. Воспаление – комплексный процесс, который развивается на местном или общем уровне, возникающий в ответ на действие чужеродных агентов. Основная задача развития воспалительной реакции направлена на устранение патологического влияния и восстановление организма. Медиаторы воспаления являются посредниками, принимающими непосредственное участие в этих процессах.
Кратко о принципах воспалительных реакций
Иммунная система – охранник человеческого здоровья. При появлении необходимости она вступает в бой и уничтожает бактерии, вирусы, грибы. Однако при усиленной активизации работы процесс борьбы с микроорганизмами можно увидеть визуально или прочувствовать появление клинической картины. Именно в подобных случаях развивается воспаление как защитный ответ организма.
Различают острый процесс воспалительной реакции и хроническое ее течение. Первый возникает в результате внезапного действия раздражающего фактора (травма, повреждение, аллергическое влияние, инфекция). Хроническое воспаление имеет затяжной характер и не столь выраженные клинические признаки.
В случае местного ответа иммунной системы в зоне травмы или ранения появляются следующие признаки воспалительной реакции:
- болезненность;
- припухлость, отечность;
- гиперемия кожи;
- нарушение функционального состояния;
- гипертермия (подъем температуры).
Стадии развития воспаления
Процесс воспаления основан на одновременном взаимодействии защитных факторов кожи, крови и иммунных клеток. Сразу после контакта с чужеродным агентом организм отвечает местным расширением сосудов в зоне непосредственной травматизации. Происходит увеличение проницаемости их стенок и усиление местной микроциркуляции. Вместе с током крови сюда поступают клетки гуморальной защиты.
Во второй стадии иммунные клетки начинают борьбу с микроорганизмами, оказавшимися в месте повреждения. Начинается процесс, имеющий название фагоцитоз. Клетки-нейтрофилы изменяют свою форму и поглощают патологических агентов. Далее выделяются специальные вещества, направленные на уничтожение бактерий и вирусов.
Параллельно с микроорганизмами нейтрофилы уничтожают и старые мертвые клетки, располагающиеся в зоне воспаления. Таким образом, начинается развитие третьей фазы реакции организма. Очаг воспаления как бы ограждается от всего организма. Иногда в этом месте может ощущаться пульсация. Клеточные медиаторы воспаления начинают продуцироваться тучными клетками, что позволяет очистить травмированную область от токсинов, шлаков и других веществ.

Общие понятия о медиаторах
Медиаторы воспаления – это активные вещества биологического происхождения, выделением которых сопровождаются основные фазы альтерации. Они отвечают за возникновение проявления воспалительных реакций. Например, усиление проницаемости стенок сосудов или местное повышение температуры в зоне травматизации.
Основные медиаторы воспаления выделяются не только при развитии патологического процесса. Их выработка происходит постоянно. Она направлена на регуляцию функций организма на тканевом и клеточном уровнях. В зависимости от направленности действия, модуляторы оказывают эффект:
- аддитивный (добавочный);
- синергетический (потенцирующий);
- антагонический (ослабляющий).
При появлении повреждения или в месте действия микроорганизмов медиаторное звено контролирует процессы взаимодействия воспалительных эффекторов и смену характерных фаз процесса.
Виды медиаторов воспаления
Все воспалительные модуляторы разделяются на две большие группы, в зависимости от их происхождения:
- Гуморальные: кинины, производные комплемента, факторы свертывающей системы крови.
- Клеточные: вазоактивные амины, производные арахидоновой кислоты, цитокины, лимфокины, лизосомальные факторы, активные метаболиты кислорода, нейропептиды.
Гуморальные медиаторы воспаления находятся в организме человека до воздействия патологического фактора, то есть организм имеет запас этих веществ. Их депонирование происходит в клетках в неактивном виде.
Вазоактивные амины, нейропептиды и лизосомальные факторы также являются предсуществующими модуляторами. Остальные вещества, относящие к группе клеточных медиаторов, вырабатываются непосредственно в процессе развития воспалительной реакции.
Производные комплемента
К медиаторам воспаления относятся производные комплимента. Эта группа биологически активных веществ считается самой важной среди гуморальных модуляторов. К производным относятся 22 различных белка, образование которых происходит при активации комплемента (образовании иммунного комплекса или иммуноглобулинов).
- Модуляторы С5а и С3а отвечают за острую фазу воспаления и являются либераторами гистамина, продуцируемого тучными клетками. Их действие направлено на усиление уровня проницаемости клеток сосудов, что осуществляется прямым способом или опосредственно через гистамин.
- Модулятор С5а des Arg повышает проницаемость венул в месте воспалительной реакции и привлекает нейтрофильные клетки.
- С3Ь способствует фагоцитозу.
- Комплекс С5Ь-С9 отвечает за лизис микроорганизмов и патологических клеток.
Эта группа медиаторов продуцируется из плазмы и тканевой жидкости. Благодаря поступлению в патологическую зону, происходят процессы экссудации. При помощи производных комплемента высвобождаются интерлейкин, нейромедиаторы, лейкотриены, простагландины и факторы, активирующие тромбоциты.
Кинины
Эта группа веществ является вазодилататорами. Они образуются в тканевой жидкости и плазме из специфических глобулинов. Основными представителями группы являются брадикинин и каллидин, эффект действия которых проявляется следующим образом:
- участвуют в сокращении мускулатуры гладких групп;
- за счет сокращения сосудистого эндотелия усиливают процессы проницаемости стенки;
- способствуют увеличению артериального и венозного давления;
- расширяют мелкие сосуды;
- вызывают появление боли и зуда;
- способствуют ускорению регенерации и коллагенового синтеза.
Действие брадикинина направлено на открытие доступа плазмы крови к очагу воспаления. Кинины – медиаторы боли воспаления. Они раздражающе действуют на местные рецепторы, вызывая дискомфорт, болезненное ощущение, зуд.
Простагландины
Клеточными медиаторами воспаления являются простагландины. Эта группа веществ относится к производным арахидоновой кислоты. Источниками простагландинов являются макрофаги, тромбоциты, гранулоциты и моноциты.
Простагландины – медиаторы воспаления, проявляющие следующую активность:
- раздражение болевых рецепторов;
- расширение сосудов;
- увеличение экссудативных процессов;
- усиление гипертермии в очаге поражения;
- ускорение передвижение лейкоцитов в патологическую зону;
- увеличение отечности.
Лейкотриены
Биологически активные вещества, относящиеся к вновь образующимся медиаторам. То есть в организме в состоянии покоя иммунной системы их количество недостаточно для немедленного ответа раздражающему фактору.
Лейкотриены провоцируют усиление проницаемости сосудистой стенки и открывают доступ лейкоцитам в зону патологии. Имеют значение в генезе воспалительной боли. Вещества способны синтезироваться во всех кровяных клетках, кроме эритроцитов, а также в адвентиции клеток легких, сосудов и тучных клетках.
В случае развития воспалительного процесса в ответ на бактерии, вирусы или аллергические факторы лейкотриены вызывают спазм бронхов, провоцируя развитие отечности. Эффект схожий с действием гистамина, однако более длительный. Орган-мишень для активных веществ – сердце. Выделяясь в большом количестве, они действуют на сердечную мышцу, замедляют коронарный кровоток и усиливают уровень воспалительной реакции.
Тромбоксаны
Эта группа активных модуляторов образуется в тканях селезенки, мозговых клетках, легких и кровяных клетках тромбоцитах. Оказывают спастическое воздействие на сосуды, усиливают процессы тромбообразования при ишемии сердца, способствуют процессам агрегации и адгезии тромбоцитов.
Биогенные амины
Первичные медиаторы воспаления — гистамин и серотонин. Вещества являются провокаторами первоначальных нарушений микроциркуляции в зоне патологии. Серотонин – нейромедиатор, который вырабатывается в тучных клетках, энтерохромаффинах и тромбоцитах.
Действие серотонина меняется в зависимости от его уровня в организме. В обычных условиях, когда количество медиатора является физиологическим, он усиливает спазмированность сосудов и повышает их тонус. При развитии воспалительных реакций количество резко увеличивается. Серотонин становится вазодилататором, повышая проницаемость сосудистой стенки и расширяя сосуды. Причем его действие в сотню раз эффективнее второго нейромедиатора биогенных аминов.

Гистамин – медиатор воспаления, имеющий разностороннее действие на сосуды и клетки. Действуя на одну группу гистаминчувствительных рецепторов, вещество расширяет артерии и угнетает передвижение лейкоцитов. При воздействии на другую – сужает вены, вызывает повышение внутрикапеллярного давления и, наоборот, стимулирует движение лейкоцитов.
Действуя на нейтрофильные рецепторы, гистамин ограничивает их функциональность, на рецепторы моноцитов – стимулирует последние. Таким образом, нейромедиатор может оказывать воспалительное противовоспалительное действие одновременно.
Сосудорасширяющий эффект гистамина усиливается под влиянием комплекса с ацетилхолином, брадикинином и серотонином.
Лизосомальные ферменты
Медиаторы иммунного воспаления вырабатываются моноцитами и гранулоцитами в месте патологического процесса в ходе стимуляции, эмиграции, фагоцитоза, повреждения и смерти клеток. Протеиназы, которые являются основным компонентом лизосомальных ферментов, обладают действием противомикробной защиты, лизируя чужеродные уничтоженные патологические микроорганизмы.
Кроме того, активные вещества способствуют повышению проницаемости сосудистых стенок, модулируют инфильтрацию лейкоцитов. В зависимости от количества выделенных ферментов, они могут усилить или ослаблять процессы миграции лейкоцитарных клеток.
Воспалительная реакция развивается и держится на протяжении долгого времени за счет того, что лизосомальные ферменты активируют систему комплемента, высвобождают цитокины и лимокины, активируют свертывание и фибринолиз.
Катионные белки
К медиаторам воспаления относятся белки, содержащиеся в нейтрофильных гранулах и имеющие высокую микробицидность. Эти вещества действуют непосредственно на чужеродную клетку, нарушая ее структурную мембрану. Это вызывает гибель патологического агента. Далее происходит процесс уничтожения и расщепления лизосомальными протеиназами.
Катионные белки способствуют высвобождению нейромедиатора гистамина, повышают проницаемость сосудов, ускоряют адгезию и миграцию лейкоцитарных клеток.
Цитокины
Это клеточные медиаторы воспаления, продуцируемые следующими клетками:
- моноцитами;
- макрофагами;
- нейтрофилами;
- лимфоцитами;
- эндотелиальными клетками.
Действуя на нейтрофилы, цитокины повышают уровень проницаемости сосудистой стенки. Также они стимулируют лейкоцитарные клетки к умерщвлению, поглощению и уничтожению чужеродные поселившихся микроорганизмов, усиливают процесс фагоцитоза.
После умерщвления патологических агентов цитокины стимулируют восстановление и пролиферацию новых клеток. Вещества взаимодействуют с представителями из своей группы медиаторов, простагландинами, нейропептидами.
Активные метаболиты кислорода
Группа свободных радикалов, которые вследствие наличия у себя непарных электронов, способны вступать во взаимосвязь с другими молекулами, принимая непосредственное участие в развитии воспалительного процесса. К метаболитам кислорода, которые входят в состав медиаторов, относятся:
- гидроксильный радикал;
- гидроперекисный радикал;
- супероксидный анион-радикал.
Источником этих активных вещества служат внешний слой арахидоновой кислоты, фагоцитозный взрыв при их стимуляции, а также окисление малых молекул.
Метаболиты кислорода повышают способность фагоцитозных клеток к уничтожению чужеродных агентов, вызывают окисление жиров, повреждение аминокислот, нуклеиновых кислот, углеводов, что усиливает сосудистую проницаемость. В качестве модуляторов метаболиты способны увеличивать воспалительные явления или оказывать противовоспалительное действие. Большое значение имеют при развитии хронических заболеваний.
Нейропептиды
К этой группе относятся кальцитонин, нейрокинин А и вещество Р. Это наиболее известные модуляторы из нейропептидов. Эффект действия веществ основывается на следующих процессах:
- привлечение нейтрофилов в очаг воспаления;
- повышение проницаемости сосудов;
- помощь при воздействии других групп нейромедиаторов на чувствительные рецепторы;
- усиление чувствительности нейтрофилов к венозному эндотелию;
- участие в формировании болевых ощущений в процессе воспалительной реакции.
Помимо всех перечисленных, к активным медиаторам также относятся ацетилхолин, адреналин и норадреналин. Ацетилхолин принимает участие в процессе формирования артериальной гиперемии, расширяет сосуды в очаге патологии.
Норадреналин и адреналин выступают в роли модуляторов воспаления, угнетая рост уровня сосудистой проницаемости.
Развитие воспалительной реакции не является нарушением со стороны организма. Наоборот, это показатель того, что иммунная система справляется с поставленными задачами.