Изменение клеток при воспалении шейки матки
При воспалении шейки матки патологический процесс может локализоваться на всём протяжении её слизистой оболочки или определённой части.
Болезнь очень актуальна, чаще всего встречается у молодых женщин. Она требует лечения, ведь может стать причиной появления проблем с осуществлением функции продолжения рода.

Заключение
- симптомы заболевания зависят от формы течения патологии;
- основная причина развития воспаления шейки матки — проникновение условно-патогенной и специфической флоры;
- диагностируется с помощью гинекологического осмотра, цитологии, ПЦР, ИФА и кольпоскопии;
- лечится применением антибиотиков, противогрибковых препаратов, имуностимуляторов, противовирусных средств;
- снизить риск формирования отклонения можно, необходимо вести здоровый образ жизни, регулярно посещать гинеколога и вовремя лечить заболевания.

Что такое цервицит
Шейка матки выполняет защитную функцию, она препятствует проникновению инородной микрофлоры. Под влиянием ряда факторов, она теряет эту способность, наблюдается развитие цервицита. Он характеризуется появлением патологических выделений, болевых ощущений в нижней части живота и жжения при мочеиспускании.
Причины
Проникновение условно-патогенной флоры происходит контактным путём, а специфической — во время половых отношений.
Спровоцировать воспаление шейки матки может:
- родовая травма;
- наличие выскабливаней в анамнезе, проведённых с диагностической целью;
- аборт;
- постановка и удаление ВМС;
- новообразования шейки матки;
- генитальный герпес;
- папилломавирус;
- эрозия шейки матки;
- вагиноз;
- вульвит;
- глистные инвазии.
Симптомы цервицита
Острый цервицит
Заболевание проявляется:
- патологическими выделениями;
- зудом и жжением во влагалище;
- дискомфортом при осуществлении акта мочеиспускания;
- болью внизу живота, которая могут иррадиировать в поясницу;
- выделениями бурого цвета между менструациями;
- болью и появлением кровянистых выделений во время половых отношений.
Хронический цервицит
При переходе воспаления шейки матки в хроническую форму его проявления становятся не такими яркими. Наблюдается появление белых слизистых выделений, боли в нижней части живота.
Может ли цервицит проходить без симптомов
Течение цервицита может быть незаметным, если он спровоцирован инфекциями со стёртым проявлением. Постановка диагноза возможна только после гинекологического осмотра и проведения исследований.
Виды цервицитов и их лечение
В медицинской практике принято выделять несколько видов цервицита, всё зависит от причины его возникновения.
Атрофический цервицит
Диагностируется чаще у пожилых женщин. Провоцирует его формирование обычно нарушение гормонального баланса. Редко может проявляться после удаления яичников или проведения химической кастрации.
Гнойный цервицит
Формируется в большинстве случаев у молодых женщин в результате бактериального поражения. Возбудитель болезни чаще всего — гонокок. Характеризуется недуг появлением обильных гнойных выделений из половых путей, повышением температуры, общей слабостью.
Кандидозный
Провоцирующий фактор — грибки рода Candida. Наблюдается появление творожистых выделений и зуда.
Диагностика воспаления шейки матки
Врач проводит сбор анамнеза, жалоб и осмотр женщины. Особое внимание уделяется состоянию слизистой влагалища и шейки матки. После проводится пальпацию, определяются размеры, консистенция и подвижность органа.
Лабораторные методы
Чтобы подтвердить диагноз необходимо оценить содержимое влагалища и цервикального канала. При воспалении шейки матки будет наблюдаться увеличение количества лейкоцитов и присутствие специфических возбудителей. Может проводиться также:
- Бактериологическое исследование, которое позволяет определить количество возбудителя и его чувствительность к антибактериальным препаратам.
- Метод полимеразной цепной реакции или иммунофлюоресцентного анализа. Считается более точным способом определения типа возбудителя и его количества. Недостатком является его высокая цена и то, что он доступен не во всех медицинских учреждениях.
- Цитологический мазок. Позволяет выявить нарушения клеточного состава тканей спровоцированные воспалительным процессом.
Инструментальные методы
Основной метод диагностики воспаления шейки матки — кольпоскопия. Могут также применяться пробы с нанесением различных химических веществ, например, уксусной кислоты или йода.
Лечение воспаления шейки матки
Независимо от случая запрещается заниматься самолечением, объясняется это тем, что для успешной терапии необходимо установить тип возбудителя. При неправильном применении лекарств симптомы заболевания могут ослабнуть и стать причиной перехода патологии в хроническую форму.
Медикаментозная терапия
Оправданным считается назначение:
- Антибиотиков, особенно если наблюдается возникновение вторичных заболеваний и осложнений. В тяжёлых случаях они вводятся внутривенно, во всех других — интравагинально. Основные представители данной группы лекарств: Цефокситин, Цефотетан, Клиндамицин.
- Противогрибковых препаратов, таких как Флуконазол, Микофлюкан, особенно если болезнь спровоцирована грибками.
- Иммуностимуляторов и иммуномодуляторов (Иммунал, Иммуномакс).
- Препаратов, которые наделены способностью, восстанавливать микрофлору (Гинофлор, Ацилакт, Бифидумбактерин).
- Противовирусных средств, например Ацикловира.
- Препаратов для местного применения наделённых иммуностимулирующим, обезболивающим и противовоспалительным эффектом — Овестина, Ливарола, Бетедина, Тержинана.
Физиотерапевтические процедуры
Физпроцедуры при воспалении шейки матки назначаются как дополнение к основному лечению. Они позволяют снизить интенсивность патогенного процесса, ускорить регенерацию тканей шейки матки и улучшить местное кровообращение.
Назначают:
- Электрофорез. С помощью воздействия электроимпульсов исчезает отёчность и боль, совершенствуется регенерация тканей.
- УВЧ. Оправданным считается применение прогреваний при хроническом цервиците. Наблюдается исчезновение болевых ощущений и улучшение кровообращения.
- Грязелечение. Использование органических и минеральных веществ оказывает рассасывающее, противовоспалительное, антибактериальное и ранозаживляющее действие. Подавляется рост и развитие грибков и простейших.
Хирургическое вмешательство
Проведение оперативного лечения считается оправданным при диагностировании хронического воспаления шейки матки, которое не удаётся устранить с помощью консервативной терапии. Может назначаться:
- Диатермокоагуляция. Применение высокочастотного тока приводит к образованию парникового эффекта. В результате наблюдается разрушение изменённых структур и эрозированных желёз, а соединительная ткань со временем регенерируется.
- Лазеротерапия. Осуществляется введение наконечника лазера во влагалище женщины, луч света оказывает влияние на воспалённый участок шейки матки. Поражённые клетки начинают испаряться, а капилляры запаиваются. Благодаря этому процедура считается бескровной.
- Криодеструкция. Инфицированные участки подвергаются воздействию низких температур, патогенные клетки замораживаются.
Народные рецепты
Лечение воспаления шейки матки рецептами из народных источников нужно согласовывать с врачом, оно должно проводиться в комплексе с традиционной терапией.
Рецепт No1
1 ст. л. измельчённой травы матки боровой необходимо залить 200 мл кипятка и оставить на 3 часа. Процедить настой и принимать дважды в сутки. Лечение должно продолжаться не менее одного месяца.
Рецепт No2
Необходимо смешать по 1 ст. л. ромашки, листьев золотого уса, плодов фенхеля, корня солодки и алтея. Взять 1 ст. л. смеси и залить 200 мл.кипятком. Оставить на 20 минут, процедить и использовать для проведения спринцеваний два раза в сутки.
Рецепт No3
1 ст. л. сушёного перемолотого в порошок шиповника необходимо смешать с 1 ст. л. оливкового масла. Поставить смесь на водяную баню на 3 часа, процедить и остудить. Раствор использовать для постановки тампонов, лучше делать процедуру на ночь. Продолжительность лечения составляет 1 месяц.
Чем опасно воспаление шейки матки
Заболевания требует проведения лечения, ведь может стать причиной внематочной беременности. Патология также опасна:
- тазовыми болями хронического характера;
- развитием злокачественных новообразований;
- вовлечением других органов таза;
- нарушением функционирования матки и придатков;
- бесплодием;
- формированием полипов;
- эрозией шейки матки.
При беременности
Воспаление шейки матки при вынашивании ребёнка может привести к выкидышу, внутриутробному инфицированию плода и даже нарушения его развития. Присутствует риск формирования отслойки плаценты и преждевременных родов.
В послеродовом периоде болезнь часто приводит к ендометриту. Если цервицит имел хламидиозное происхождение, это может стать причиной слепоты ребёнка и даже формирования воспаления лёгких.
Профилактика
Для уменьшения риска развития воспаление шейки матки рекомендуется:
- избегать половых контактов с незнакомыми людьми;
- следить за личной гигиеной;
- посещать гинеколога не менее 2 раз в год;
- проводить своевременное лечение воспалительных заболеваний органов половой сферы.
Отзывы
Оксана, 32 года:
«С воспалением шейки матки познакомилась совсем недавно, у меня было диагностировано патологию во время профилактического осмотра. Никаких неприятных симптомов заболевания не вызывало, но гинеколог заверила, что иногда так бывает, это зависит от возбудителя. За счёт своевременного диагностирования, заболевание удалось быстро вылечить. Всё что понадобилось это тщательно выполнять указания и назначения врача».
Татьяна, 46 лет:
«Диагноз воспаление шейки матки был поставлен после того, как я обратилась к врачу с жалобами на болевые ощущения в нижней части живота. Патология была несколько запущена, лечение было длительным. Назначались антибиотики, противогрибковые препараты, иммуностимуляторы и средства для местного применения. В настоящее время я вспоминаю этот период жизни с ужасом. Спасибо гинекологу за то, что он помог мне успешно побороть болезнь».
Среди заболеваний женской половой сферы отдельной группой выделяются воспалительные поражения шейки матки. Цервицит — общее название воспалений органа, вызванных разными причинами и возбудителями.
Причины воспалений шейки матки
Шейка это суженая округлая часть матки между ее телом и влагалищем. Анатомически среднее положение у здоровой женщины делает ее преградой для вхождения инфекции в детородный орган. Но таким же образом шейка уязвима, подвергаясь воздействию внешних неблагоприятных факторов.
Основные причины воспалений:
- травмы, связанные с родами, хирургическими манипуляциями при абортах, удалении новообразований, устаревшими методами лечения эрозии;
- травмирование неправильно установленными средствами контрацепции — внутриматочной спиралью, диафрагмой;
- неправильное применение гигиенических тампонов;
- спринцевание раздражающими растворами;
- использование спермицидов — свечей и таблеток с препаратами, влияющими на свойства слизи, выделяемой шейкой матки;
- прием гормонов, влияющих на концентрацию слизи;
- половые инфекции (сифилис, гонорея, трихомониаз;
- инфекции нисходящего типа (распространяющиеся с органов, расположенных выше, например, с почек);
- восходящие инфекции, перешедшие, например, с мочевого пузыря.
Развитию состояния способствует сниженный иммунитет.
В зависимости от локализации воспалительного процесса и характера течения болезни, различают острые и хронические экзоцервициты и эндоцервициты (внешние, внутренние).
Симптомы цервицита, диагностика
Острое воспаление сопровождается выделениями, мутными или гнойными. При сильном воспалении могут быть боли в нижней части живота.
Хроническое воспаление протекает бессимптомно. У некоторых женщин отмечаются контактные кровотечения после какого-либо воздействия, например, после половых отношений, или мутные выделения.
Бесплодие — тоже повод проверить состояние матки в целом.
Диагностика включает общий осмотр, лабораторное и инструментальное обследование. Осмотр проводится с использованием кольпоскопа — специального оптического прибора с подсветкой. Гинеколог видит воспаленную, отекшую шейку, участки эрозии, полипы. Эрозия и полипы — частые спутники цервицитов.
Анализы, необходимые для выяснения причины цервицита и выявления возбудителей:
- Измерение кислотности слизистой. Простейший анализ, исключающий или подтверждающий одну из частых причин воспаления — смещение уровня кислотности. Кислоты и щелочи разъедают слизистую. Поврежденные участки — мишень для инфекций.
- Микроскопия соскобов. Выявляет лейкоциты, образующиеся при воспалении. Гистологическое исследование необходимо для исключения онкологии.
- Бактериологический посев. Определяет возбудителя и антибиотик, к которому он чувствителен.
- ПЦР – быстрый и точный метод идентификации возбудителя.
- Биопсия шейки матки. Необходима при обнаружении вируса ВПЧ в сочетании с эрозией. Проводится для исключения злокачественных процессов.
Обязательно назначается УЗИ малого таза. УЗИ позволяет обнаружить воспаление в соседних органах, которые могли быть источником инфекции или заражены и осложнения цервицита: флегмоны, абсцессы, спайки.
Фото цервицита
Виды цервицита
Воспаление шейки матки симптомы
Признаки воспаления шейки матки
Хронический цервицит
Лечение цервицита
Основной путь инфицирования шейки матки — половой контакт, поэтому лечение проводится комплексное, длительное одновременно обоим половым партнерам. Если болезнь не лечить, острое воспаление приобретает затяжное течение, а неправильное лечение провоцирует переход болезни в хроническую форму.
Результаты лечения регулярно контролируются данными кольпоскопии и сравнительным анализом лабораторного обследования.
Задача врача устранить очаг инфекции или другой источник болезни. Основным условием выбора лечения служит определение чувствительности патогенной флоры к назначенным лекарствам. Бактерии, вирусы, хламидии, грибы требуют разной лечебной тактики.
Методы, которые мы применяем в нашей клинике
Медикаментозное лечение
- Устранение возбудителя. Антибактериальные, противовирусные, противогрибковые средства, антибиотики широкого спектра действия назначаются по этиологическому фактору.
- Противовоспалительная, обезболивающая терапия. Гинеколог обрабатывает влагалище и шейку мазями, гелями, кремами. Лучший эффект достигается введением интравагинальных свечей с лекарственными средствами.
- Восстановление флоры. Бактериологические препараты способствуют восстановлению естественной микрофлоры влагалища и повышают иммунитет (свечи Бифидумбактерин, Экофемин).
Если цервицит вызывается одновременно несколькими возбудителями, лечение сочетанной инфекции проводится комбинированными препаратами общего и локального действия.
- На хламидии влияют тетрациклиновые антибиотики – Вибрамицин, Доксал. Из других фармакологических групп применяют макролиды в комбинации с азалидами Азитромицин, Кларитромицин.
- На грибковую флору действуют Флуконазол, Леворин, комбинированные средства – Вагисепт, Тержинан.
- Противовирусные комбинированные препараты: Генферон, Ацикловир применяются для лечения генитального герпеса.
- Цитостатики, интерфероны назначают при ВПЧ — вирусе папилломы человека. Эти препараты останавливают рост вируса, разрушают его клетку, способствуют активации иммунитета.
Физиотерапия
Процедуры могут назначаться только молодым нерожавшим женщинам, у которых отсутствуют онкологические изменения в половых органах. Предварительно проводится осмотр кольпоскопом, микроскопия мазков на атипичные клетки, при необходимости делается биопсия с цитологическим исследованием взятого материала.
Физиотерапия включает в себя разные методики соответственно форме и тяжести воспаления шейки матки.
В первом периоде цервицита используют лекарственный электрофорез с магнием, цинком, магнитотерапию, УВЧ, СМТ или амплипульс-терапию, электромагнитную ДМВ-терапию в проекционной зоне матки, Дарсонваль с влагалищным электродом.
Позднее применяются радиоволны, УФО области малого таза вне очага поражения.
Оперативное лечение
В случае неэффективности консервативной терапии, осложнений очаг поражения в шейке удаляют хирургическим путем.
- Криодеструкция. Проводится жидким азотом. Под воздействием холода разрушаются инфицированные ткани с последующим отторжением омертвевших участков в течение 2-3 недель. У женщин могут быть водянистые выделения, редко судороги.
- Диатермокоагуляция (электрокоагуляция) прижигает вторичную эрозию слизистой оболочки. Высокочастотные токи вызывают отмирание измененных клеток.
- Лазерное или радиолечение. Атипичные клетки разрушают с помощью лазерного луча или радиоволн направленного действия. Метод требует введение анестетика.
После процедуры могут быть необильные кровянистые выделения, слабые боли в нижней части живота, пояснице. Через пару дней все симптомы проходят.
Народная медицина
Народные рецепты — исключительно вспомогательный метод лечения. Применение любых средств нетрадиционной медицины должно быть согласовано с гинекологом.
Травяные отвары, настои облегчают боль, уменьшают воспаление, улучшают общее самочувствие. Для спринцевания 3 раза в день используют настои трав:
- Кора дуба. 10 г коры дуба заливается 0, 5 л воды, в течение 10 минут подогреть на слабом огне, раствор остудить.
- Шалфей. 2 ст. л. шалфея залить 400 мл воды, варить 10 минут, затем настоять в течение 6 часов.
- Календула. 1 ст. л. календулы заливается 200 мл горячей воды и настаивается 1 час.
- Ромашка. Ватный тампон с ромашкой трижды в день по 10 минут держат во влагалище. Готовится настой из расчета 2 ст. л. сырья на 400 мл горячей воды, настаивается полчаса.
Готовые отвары, настои тысячелистника, эвкалипта принимаются внутрь по 100 мл 3 раза в разведении 1 ч. л. на стакан воды.
Витаминотерапию можно сочетать с ягодами. Целебный состав имеют ежевика, смородина, калина, облепиха.
При первых признаках недомогания следует сразу обратиться к гинекологу. Самолечение приводит к хроническим формам и злокачественному перерождению поврежденных тканей шейки матки.
Поделиться ссылкой:

Заболевания шейки матки делятся на фоновые, предраковые (дисплазии) и рак. Часть из них, в том числе дисплазии и ранняя стадия рака, протекают бессимптомно. При этом онкологический процесс развивается медленно, и полностью излечим на ранних стадиях.
Чтобы вовремя обнаружить патологию и начать лечение необходимо проходить регулярные профилактические осмотры у гинеколога.
Строение органа
Шейка матки – это орган, который соединяет матку с влагалищем. Имеет цилиндрическую форму: во внутренней части проходит канал, один конец которого располагается во влагалище, а второй выходит полость тела матки.
Слизистая оболочка канала представляет собой слой цилиндрического эпителия. А его влагалищный отдел выстлан многослойным плоским эпителием – такой же тип ткани покрывает само влагалище.
Переходная зона (зона трансформации) – это место, где область цилиндрических клеток цервикального канала переходит в зону многослойного плоского эпителия. Именно в зоне трансформации, чаще всего, развивается рак.
Заболевания шейки матки – классификация
Фоновые заболевания (не склонные к озлокачествлению):
- эктопия;
- лейкоплакия без атипии;
- новообразования – полипы, кондиломы.
Предраковые:
- три стадии дисплазий;
- лейкоплакия с атипией;
- эритроплакия с атипией.
Рак. Имеет IV стадии.
Эктопия шейки матки
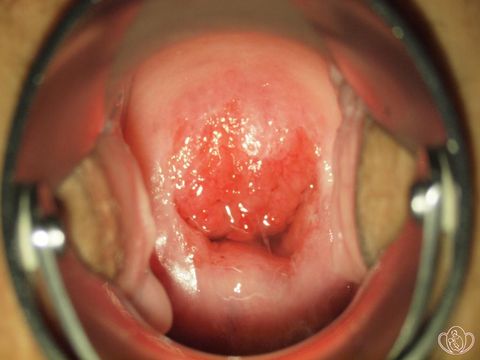
Это состояние также называют псевдоэрозией, эндоцервикозом. Возникает в случае разрастания цилиндрического эпителия в область влагалищной части канала, многослойный плоский эпителий которой имеет бледно розовый цвет. Цилиндрический эпителий красного цвета, поэтому на влагалищной поверхности его участок выглядит как ярко-красное пятно вокруг наружного отверстия цервикального канала.
Протекает эктопия, как правило, бессимптомно. В этом случае она не требует лечения. Чаще происходит естественная замена эктопированных цилиндрических клеток на плоские. Современная медицина все более склонна считать эктопию вариантом нормы.
Однако в ряде случаев требуется лечение. Например, при сопутствующем воспалительном процессе отмечаются кровянистые выделения из влагалища. Также возможны кровянистые выделения и боль при половом контакте.
Диагностируется болезнь при помощи кольпоскопии.
Справка! Кольпоскопия – визуальное исследование канала шейки матки при помощи оптического прибора кольпоскопа.
Лечение – удаление эктопированного участка. различными методами. Прижигание электротоком, криодеструкция, лазерная хирургия, радиохирургия, фармакологическая коагуляция.
Эктропион
Это заболевание относится к осложненной форме эктопии шейки матки. В этом случае происходит выворот ее слизистой оболочки наружу. Эктропион шейки матки может быть, как врожденным, так и приобретенным.
Часто патология никак себя не проявляет. Но иногда возникают такие симптомы:
- сбой месячного цикла;
- боли в поясничной области и внизу живота;
- молочные выделения;
- кровянистые выделения после полового акта.
Возможно сопутствующее развитие других патологий: лейкоплакии, эритроплакии цервикального канала, в тяжелый случаях – рака. Это значит, что при выявлении эктропиона, лечение должно быть проведено в обязательном порядке.
Диагностические мероприятия:
- кольпоскопия;
- цитологические и гистологические исследования;
- анализ крови на половые гормоны;
- гистероскопия (осмотр полости матки).
При эктропионе используются такие методы лечения:
- медикаментозная терапия;
- деструкция патологической зоны различными методами;
- конизация.
Способы терапии подбирают исходя из тяжести патологии.
Справка! Конизация шейки матки — малоинвазивная хирургическая операция, при которой удаляют конусовидный участок пораженных заболеванием тканей органа.
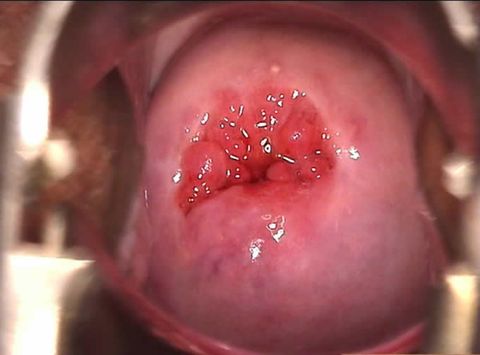
Лейкоплакия шейки матки
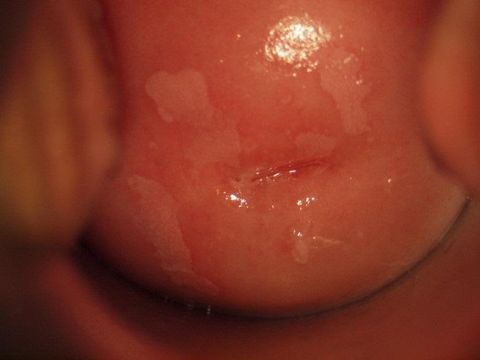
Это заболевание, для которого характерно патологическое уплотнение клеток многослойного эпителия. На стенках слизистой оболочки появляются плотные ороговевшие участки, которые визуально выглядят как сероватые или белые бляшки.
Причины болезни:
- сбои гормональной системы
- травматические поражения шейки матки;
- заболевания, передающиеся половым путем;
- вирус папилломы человека;
- нарушения функции яичников;
- эрозия;
- воспалительные процессы женской половой сферы;
- ранняя половая жизнь.
Причины, симптомы и форма заболевания связаны.
Лейкоплакия шейки матки может проявляться в 3-х формах:
- Простая – находится в одной плоскости со стенками слизистой оболочки. Часто протекает бессимптомно. При прогрессировании болезни возникает зуд в зоне промежности, сухость влагалища, неприятные ощущения во время секса.
- Пролиферативная или бородавчатая – возвышается над стенками органа. Неприятные ощущения и жжение в промежности. Бородавчатые образования могут распространяться на внешние половые органы.
- Эрозивная – проявляется в виде углублений в верхнем слое эпителия. После сексуального контакта у женщины наблюдаются кровянистые выделения.
При лейкоплакии возможно озлокачествление, поэтому она требует обязательного лечения.
Диагностика включает в себя такие методы:
- кольпоскопия;
- цитологические и гистологические исследования;
- мазок на флору;
- анализы крови на ЗППП, ВПЧ;
- иммунограмма;
- анализ крови на половые гормоны.
Лечение направлено на удаление пораженных участков. И, в зависимости от причины болезни – на уничтожение инфекции, коррекцию иммунного и гормонального статуса пациентки.
Эритроплакия шейки матки

Это атрофические изменения слизистой ткани, которые возникают благодаря истончению многослойного плоского эпителия.
Причина патологии достоверно неизвестна.
Зачастую болезнь протекает бессимптомно. К эритроплакии шейки матки часто присоединяются воспалительные заболевания – кольпит и цервицит. В этом случае возможны молочные выделение и сукровичные выделения после полового контакта.
Если эритроплакии сопутствует атипическая гиперплазия — это относится к предраковым состояниям.
Диагностика:
- кольпоскопия;
- мазок на флору;
- цитологические и гистологические анализы материала.
Лечение направлено на устранение воспалительных процессов. При обнаружении атипичных клеток, пораженный участок подлежит деструкции.
Полипы шейки матки
Это доброкачественные новообразования на поверхности слизистой оболочки органа. При гинекологическом осмотре полипы выглядят как наросты красного или фиолетового цвета.
Обычно полипоз протекает без выраженных симптомов. Однако он может стать причиной белей, слишком обильных месячных, вагинальных кровотечений в постклимактерический период, контактных кровотечений.
Этиология болезни достоверно не выяснена.
Диагноз полип шейки матки подтверждается гистологическим анализом биоматериала, который берется во время осмотра.
Полипы редко перерождаются в злокачественную опухоль – не более, чем в 1% случаев.
Лечение заболевания состоит из двух этапов – хирургическое удаление полипа и реабилитационный период.
Дисплазии
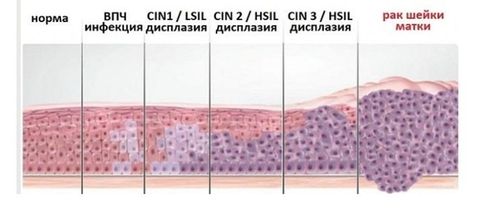
Атипичные изменения в структуре плоскоклеточного эпителия называют дисплазией шейки матки. Это состояние относится к предраковым.
Дисплазия имеет 3 степени тяжести:
I степень – обнаруживается незначительная атипия клеток эпителия. Патологизированный слой распространен менее, чем на 1/3 толщины стенок шейки матки.
I степень – средняя степень изменения клетки. Атипичный слой занимает половину и более толщины стенок органа.
III степень – значительная клеточная патология, которая распространена на ⅔ толщины канала.
Дисплазии прогрессируют относительно медленно и способны к полному излечению при своевременной диагностике.
На первой стадии гинеколог может занять выжидательную позицию с периодическим контролем заболевания – зачастую организм женщины справляется с легкой атипией сам.
На второй стадии назначают деструкцию пораженного участка различными методиками.
На третьей обычно выполняется конизация шейки матки.
Протекают дисплазии обычно бессимптомно, и могут быть обнаружены лишь благодаря специфическому анализу – цитологическому мазку (ПАП-мазок). Затем проводится кольпоскопия и обязательное гистологическое исследование образца пораженной ткани.
Рак шейки матки
Это распространенный вид рака с благоприятным прогнозом при ранней его диагностике. Однако на ранних стадиях болезнь никак себя не проявляет, и может быть обнаружена только при медицинском обследовании.
Первые признаки перехода онкологического процесса в инвазивную фазу – патологически обильные водянистые выделения. Затем появляются кровянистые выделения после полового акта или проведения пальпации.
На поздних стадиях возникают сильные боли в тазовой области, болезненное мочеиспускание и затруднения при дефекации. Влагалищные выделения приобретают неприятный запах.
Причины рака шейки матки – инфицирование вирусом папилломы человека (ВПЧ) типов: 16, 18, 31, 33, 35, 39.
Диагностика включает такие исследования:
- ПАП-тест;
- гистологическое исследование образца опухоли;
- анализ крови на ВПЧ;
- УЗИ, КТ или МРТ органов малого таза и других внутренних органов.
При необходимости могут быть назначены и другие виды обследования.
Злокачественная опухоль и ее стадия может быть диагностирована только по результатам гистологического анализа.
На ранней стадии болезни возможно проведение лечения с сохранением репродуктивной функции. В этом случае иссекают лишь пораженную область органа, сохраняя его в целом. Но при этом велика вероятность рецидива. Чаще практикуется полное удаление матки с придатками, тазовых лимфоузлов и верхней части влагалища. Также проводится химио- и радиотерапия.
Так как данный вид рака прогрессирует медленно, проходя три стадии дисплазий, задача женщины – не допустить этой болезни. Для этого достаточно лишь раз в году посещать гинеколога и сдавать ПАП-тест.
