Как долго проходит воспаление десен
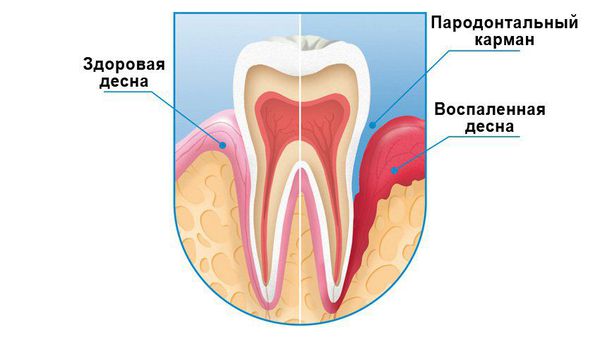
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Назначать препараты может только врач. Мы не рекомендуем заниматься самолечением — обращение к квалифицированному стоматологу поможет быстрее и эффективнее справиться с недугом и предупредить осложнения. Точная диагностика и комплексный подход — важнейшие условия быстрого выздоровления. Записаться на прием к врачу в клинику «СТОМА» вы можете по телефону или через специальную форму на сайте.
Дата публикации 27 июня 2020Обновлено 27 июня 2020
Определение болезни. Причины заболевания
Гингивит — воспалительное заболевание дёсен, которое проявляется болезненностью, отёчностью, кровоточивостью и выделением экссудата (жидкости, которую продуцируют ткани в ответ на воспаление).

Воспалённая десна становится мягкой, шероховатой, неплотно прилегает к коронкам зубов. По данным Всемирной организации здравоохранения, более чем у 90-95 % взрослых людей присутствуют воспалительные процессы мягких тканей ротовой полости, а утрата зубов из-за воспаления дёсен и пародонта (тканей, окружающих зуб) случается в 5 раз чаще, чем от кариозных поражений [1].
В большинстве случаев гингивит возникает из-за скопления зубного налёта в результате плохой гигиены ротовой полости. Бляшки из налёта постоянно раздражают слизистую, формируют карманы (увеличивают расстояние между зубом и мягкими тканями), в которых активно размножаются бактерии. Т. е. чаще всего причиной воспаления дёсен являются бактерии. Кроме того, гингивит может быть следствием аллергии, грибковых и вирусных инфекций.
Провоцирующие факторы в развитии воспаления дёсен:
- изменения гормонального фона;
- сахарный диабет;
- авитаминоз;
- приобретённые (ВИЧ) и врождённые иммунодефициты (синдром Ди Джорджи);
- беременность;
- лейкоз;
- недостаток витамина С;
- отягощённая наследственность (есть близкие родственники, которые страдали воспалительными заболеваниями дёсен);
- повреждение десны [1].
Повреждения слизистой могут возникать при неправильном прикусе, стоматологических манипуляциях, воздействии агрессивных химических веществ, использовании жёсткой зубной щётки, употреблении твёрдой пищи. Даже незначительная травма эпителия — это входные ворота для инфекции.
К ятрогенным (связанным с врачебными манипуляциями) факторам, способствующим воспалению, относятся острые края зубных протезов, коронок, неотполированные пломбы, прилегающие к десне.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гингивита
На начальной стадии заболевания пациенты жалуются на дискомфорт в ротовой полости. При осмотре поражённый участок десны гиперемирован (т. е. имеется покраснение), увеличен в объёме. Возможна кровоточивость во время употребления твёрдой пищи и чистки зубов. Боли на ранней стадии заболевания, как правило, ещё нет. Многие пациенты жалуются на повышенное слюновыделение.
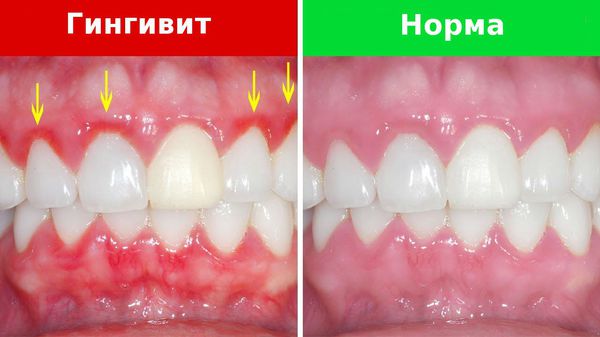
Воспалённая десна отстаёт от поверхности зуба, в образовавшейся полости скапливаются остатки пищи, появляется неприятный запах изо рта. Если не лечить заболевание, в кармане активно размножаются бактерии, развивается кариес шейки зуба [2].
Со временем появляется боль в десне, которая усиливается во время приёма пищи и при стоматологическом осмотре. Особенно болевой синдром выражен при употреблении горячего, холодного и кислого. При выраженном воспалении или распространённом процессе могут появляться не только местные, но и общие симптомы: повышение температуры, слабость, повышенная утомляемость, раздражительность.
При осмотре стоматолог видит изменение цвета поражённых участков слизистой, гипертрофию (увеличение объёма) межзубных сосочков и края десны. Обычно в области воспаления присутствует зубной налёт, зубной камень и поражения кариесом. При обследовании стоматологическим инструментом десна может кровоточить. При хроническом воспалении клиническая картина стёрта, но может наблюдаться выраженная гипертрофия мягких тканей. При длительно текущем процессе разросшаяся десна может закрывать практически всю коронку зуба. При десквамативной (с появлением пузырьков на дёснах) и язвенной форме гингивита на десне могут образовываться пузырьки и язвочки [3].
Патогенез гингивита
Развитие гингивита начинается с формирования бляшек из зубного налёта. Они образуются после отсутствия полноценной гигиены ротовой полости в течение 1-2 дней. Наиболее частые места образования бляшек — межзубные промежутки и пришеечная зона.
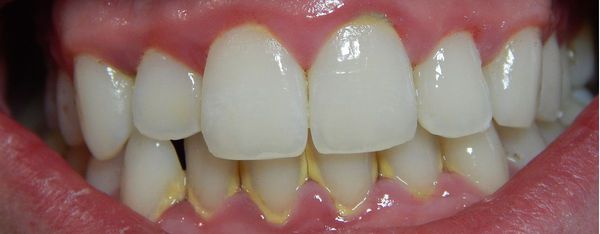
Из слюны и выделяемой десной жидкости формируется плёнка — пелликула. В норме она выполняет защитную функцию, но на начальных стадиях гингивита способствует адгезии (прилипанию) бактерий, которые присутствуют в ротовой полости даже у здорового человека. Обычно это аэробные кокки и палочки.
Микроорганизмы активно размножаются, в глубине их колонии образуется анаэробная (бескислородная) среда. Это создает оптимальные условия для размножения агрессивной грамотрицательной микрофлоры. Эти бактерии продуцируют токсины, которые способны проникать в ткани и разрушать слизистую оболочку, что приводит к эрозивным изменениям эпителия.
Организм пытается противостоять повреждающему действию и в ответ запускает воспалительную реакцию с целью уничтожения патогенных факторов. В некоторых случаях иммунитет самостоятельно справляется с микрофлорой, но чаще воспаление прогрессирует или приобретает хронический характер.
Разрушающее действие микроорганизмов и воспалительный процесс ведут к ухудшению микроциркуляции в десне, снижению активности антиоксидантных защитных механизмов. Это приводит к агрессивному воздействию на эпителий факторов системы комплемента (защитных белков, циркулирующих в крови), что вызывает прогрессирующее разрушение слизистой. У пациентов с дефектами иммунитета, гормональными нарушениями, болезнями крови, травматическим повреждением дёсен и истончённой слизистой мягкие ткани более уязвимы, процесс их деструкции идёт более активно.
Если патологический процесс активно развивается, в мягких тканях возрастает количество клеток иммунной системы (лимфоцитов и макрофагов). Они разрушают клетки и фибриллярные структуры цитоплазмы (жесткие, параллельно расположенные волокна, которые определяют форму клетки). Это приводит к расширению пространства между десной и зубом, истончению эпителиального слоя.
Воспаление может полностью пройти с наступлением выздоровления, либо перейти в хроническую форму. Во втором случае процессы регенерации нарушаются, эпителий замещается грануляционной тканью (соединительной тканью, которая образуется при заживлении тканевых дефектов), которая может сильно разрастаться, прикрывая коронку зуба [4].
Классификация и стадии развития гингивита
Согласно Международной классификации болезней 10 пересмотра (МКБ-10), выделяют острое и хроническое течение гингивита:
- При остром течении пациент ощущает болезненность и дискомфорт, часто бывают кровотечения, мягкие ткани гиперемированы.
- Хроническое воспаление иногда вызывает дискомфорт, пациента беспокоит неприятный запах изо рта, край десны часто утолщён в виде валика. Хроническую форму гингивита делят на такие виды:
- хронический без дополнительных уточнений;
- десквамативный (с появлением пузырьков на дёснах);
- гиперпластический (проявляется разрастанием десны);
- простой маргинальный (поражающий край десны);
- язвенный [5].
По распространённости воспалительного процесса гингивит может быть локальным либо генерализованным (распространённым). В последнем случае часто выявляются общие симптомы в виде повышения температуры и слабости.
По тяжести течения:
- Лёгкие поражения слизистой — поражаются только межзубные сосочки.
- Поражения средней тяжести — в воспалительный процесс вовлекается свободный край десны.
- Тяжёлые поражения слизистой — воспаляются мягкие ткани, прикреплённые к зубу.
По морфологическим признакам:
- Катаральный гингивит. Характерно выделение большого количества экссудата, выраженное покраснение слизистой, отёчность, болезненность, локальное повышение температуры.
- Гипертрофический гингивит. Сосочки между зубами увеличиваются, со временем они могут полностью закрывать коронки зубов. Десна приобретает синюшный оттенок, кровоточит во время еды, чистки зубов или при стоматологическом осмотре, формируются глубокие десневые карманы.
- Язвенный гингивит. Слизистая приобретает серый оттенок, видны очаги деструкции [6].
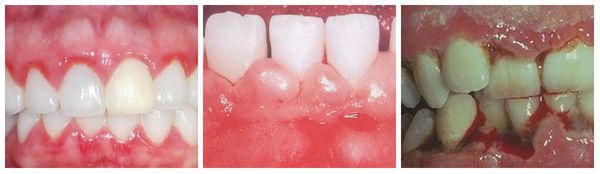
На ранней стадии заболевания отмечается покраснение, припухлость, кровоточивость дёсен. Если вовремя обратиться к стоматологу, можно быстро снять воспаление и полностью восстановить мягкие ткани. Если не лечить заболевание, развиваются деструктивные процессы в десне, дефекты замещаются грануляционной тканью. Если воспаление будет прогрессировать и дальше, процесс может перейти на ткани пародонта, что может привести к утрате зубов.
Осложнения гингивита
Гингивит — это не такое безобидное заболевание, как кажется некоторым пациентам. Многие полагают, что воспаление пройдёт само, не оставив следа. Это возможно только при небольшом очаге поражения и хорошем иммунитете. Следует помнить, что воспалённая десна — это источник инфекции, которая может распространяться в ротовой полости и вызывать серьёзные последствия. Именно поэтому при первых симптомах нужно обращаться за медицинской помощью. Самые распространённые осложнения гингивита:
- язвенно-некротические изменения слизистой;
- пародонтит (воспаление пародонта);
- периодонтит (воспаление соединительной связки, фиксирующей зуб в кости челюсти);
- распространение инфекции за пределы ротовой полости.
При гингивите на слизистую полости рта действуют иммунные силы организма (лимфоциты и макрофаги) и токсины, которые выделяют бактерии. Если воспалительный процесс вовремя не купировать, эпителий начнёт разрушаться. На начальных стадиях этот процесс обратим, но при длительном течении заболевания десна гипертрофируется за счёт грануляционной ткани. В этом случае терапевтическое лечение может быть неэффективным.
Микрофлора, которая поразила десну, может распространяться на ткани пародонта. Это приводит к шаткости зубов, а со временем — к их утрате. Таким образом, вследствие заболеваний дёсен можно потерять совершенно здоровые зубы.
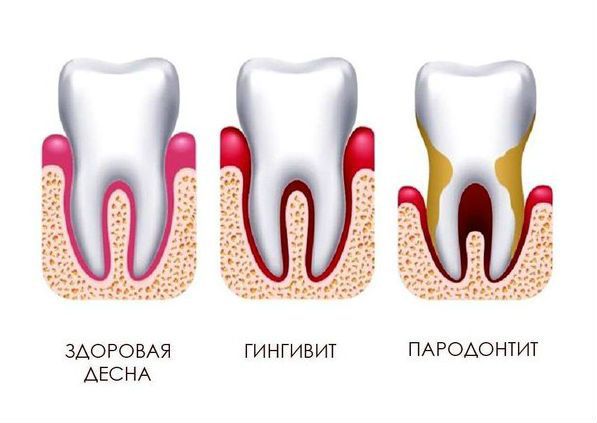
Бактерии, размножающиеся между десной и зубом, могут вызывать пришеечный кариес. Кроме того, это постоянный источник неприятного запаха изо рта, от которого не избавит даже чистка зубов и использование растворов для полоскания и освежения дыхания.
В тяжёлых случаях воспалительный процесс переходит на костную ткань челюсти. Это очень опасное осложнение, которое сложно поддаётся лечению и может привести к необратимым изменениям лицевого скелета, утрате нескольких или всех зубов. Возможно развитие остеомиелита челюсти, когда разрушается костная ткань и образуются свищи — ходы, через которые гной из области корня зуба выходит в ротовую полость. Заболевание существенно ухудшает состояние пациента, приводит к общей интоксикации: слабости, снижению работоспособности, повышению температуры тела, боли в мышцах и суставах.
Инфекция по кровеносному руслу может распространяться далеко за пределы ротовой полости. В этом случае возможно развитие воспалительных заболеваний ЛОР-органов: ангины Винсента, парафарингеального абсцесса. Воспаляться могут не только соседние органы. С током крови инфекция может попасть в любой орган. Если гингивит вызван стрептококком, у пациента может развиться миокардит (воспаление сердечной мышцы) или пиелонефрит (воспаление ткани почек)[7].
Диагностика гингивита
Диагностика начинается с того, что врач слушает жалобы пациента и собирает анамнез. Обычно клиническая картина довольно типична. Необходимо выяснить, как давно появились первые симптомы, проводилось ли какое-либо лечение. При сборе анамнеза нужно обратить внимание на наличие хронических заболеваний, гормональных нарушений, оценить состояние иммунитета. Эти факторы важны при выборе тактики лечения.
При осмотре стоматолог без труда выявит изменённый участок десны. Задача доктора — определить тяжесть поражения, оценить распространённость процесса, выявить, задействованы ли в воспалении ткани пародонта и периодонта. Также нужно выяснить причину гингивита и устранить её. Если десна постоянно повреждается острым краем коронки, то снятие воспаления — это временная мера. Без устранения повреждающего фактора болезнь будет рецидивировать.
Если есть подозрение на распространение процесса за пределы десны, необходимы дополнительные обследования, позволяющие оценить состояние корня зуба, костной ткани челюсти, пародонта. С этой целью широко используют рентгенографию [8].
Если процесс генерализован (распространён по организму), пациенту необходимо сдать общий анализ крови. Он позволяет оценить ответ организма на воспаление и определить степень тяжести состояния.
Для диагностики используют и дополнительные методы:
- проба Шиллера — Писарева — определение гликогена, содержание которого резко возрастает при воспалении;
- определение индекса кровоточивости;
- проба Кулаженко — определение стойкости и проницаемости микроциркуляторного русла;
- полярография — определение уровня кислорода в тканях пародонта;
- реопародонтография — исследование функционального состояния сосудов тканей пародонта путём регистрации пульсирующего в них потока крови.
Часто гингивит выявляется во время профилактического осмотра. При этом пациенты не предъявляют жалоб, так как на ранних стадиях процесс может протекать бессимптомно. Именно поэтому важно каждые 6 месяцев посещать стоматолога.
Лечение гингивита
Для успешного лечения нужно в первую очередь устранить причину воспаления. С этой целью обязательно проводится удаление налёта и зубного камня.
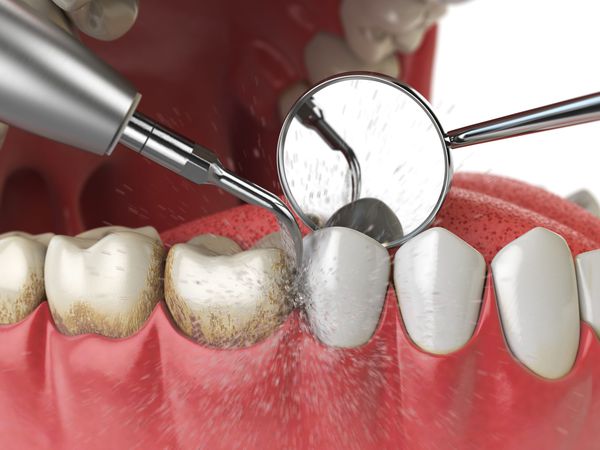
При начальных стадиях заболевания этой процедуры и использования местных антисептиков достаточно. Для снятия воспаления используется метронидазол, хлоргексидин, настои шалфея и ромашки. Для улучшения регенерации показано местное применение «Солкосерила», облепихового масла.
Если коронка, пломба или скол зуба приводят к постоянному повреждению десны, необходимо провести лечение зуба и устранить повреждающий фактор. К десне должна прилегать гладкая поверхность без шероховатостей и острых краёв.
Если воспаление имеет распространённый характер, нарушено общее самочувствие пациента, а в анализе крови есть признаки воспаления, назначают курс антибиотиков, активных в отношении грамотрицательной флоры. Также используют иммуностимуляторы и витамины [2].
Если у пациента выражен болевой синдром, к терапии добавляют обезболивающие препараты. С этой целью используют препараты из группы НПВС (нестероидных противовоспалительных средств).
В комплексной терапии гингивита в качестве дополнительного лечения иногда используются физиотерапевтические методы лечения:
- электрофорез с алоэ, аскорбиновой кислотой;
- фонофорез с гепариновой мазью;
- облучение кварцевой лампой;
- лазеротерапия [12];
- дарсонвализация;
- вакуумный массаж десен [9].
При гипертрофической форме гингивита перечисленные лечебные мероприятия могут не дать положительного результата. В таком случае для уплотнения разросшихся мягких тканей в межзубные сосочки делают инъекции склерозирующих средств. Если таким способом устранить разросшуюся грануляционную ткань не удалось, используют криодеструкцию (заморозку и удаление тканей с помощью жидкого азота), диатермокоагуляцию (иссечение слизистых тканей при помощи горячего инструмента) или удаление с помощью скальпеля — гингивэктомию [10].
Прогноз. Профилактика
При своевременном начале лечения заболевания, особенно при катаральной форме (характеризуется покраснением и отёчностью дёсен), прогноз всегда благоприятный. Мягкие ткани полностью восстанавливаются, а при устранении причины воспаления оно не развивается снова.
При обширном поражении и разрастании десны приходится частично удалять десневые сосочки, это может привести к обнажению шеек зубов. Если таким пациентам регулярно не проводить профилактические мероприятия, быстро развивается пародонтит.
Если не пройти курс лечения, воспаление дёсен, как правило, заканчивается утратой зубов. Микрофлора поражает ткани пародонта, фиксирующие зуб, он начинает шататься и со временем выпадает.
Часто неблагоприятный прогноз при гингивите бывает у больных сахарным диабетом. Нарушение микроциркуляции, обусловленное основным заболеванием, приводит к нарушению трофики тканей, замедляет процессы регенерации. Таким пациентам необходима постоянная поддерживающая терапия, которая замедляет наступление необратимых изменений, а также контроль уровня глюкозы в крови.
Для профилактики гингивита нужно соблюдать следующие рекомендации:
- регулярно чистить зубы (2 раза в день);
- использовать щётку с мягкой щетиной;
- после еды пользоваться зубной нитью и ополаскивателем;
- каждые шесть месяцев проводить профессиональную чистку зубов у стоматолога;
- не пропускать плановые визиты к доктору;
- своевременно лечить кариес;
- если пломба или коронка травмирует десну, срочно обращаться к стоматологу;
- избегать употребления твёрдой пищи, травмирующей дёсны.
Если кровоточивость дёсен отмечается более трёх суток, не нужно заниматься самолечением, необходимо обратиться за медицинской помощью. Начальные стадии гингивита можно быстро вылечить с помощью местной терапии. Запущенное заболевание плохо поддаётся лечению и может закончиться необратимыми последствиями [11].
