Как лечить воспаление молочной железы у девочки

Мастит – это острый инфекционный воспалительный процесс молочной железы, возникающий при проникновении бактериальной инфекции в железистую ткань и млечные протоки.
Выделяют два вида мастита:
- лактационный — развивается у кормящих в связи с лактостазом (застоем грудного молока);
- нелактационный — воспалительный процесс возникает на фоне гормонального дисбаланса.
Причины развития
Основными причинами возникновения маститов у девочек считается сочетание нескольких факторов:
- гормональный дисбаланс;
- ослабление иммунной системы;
- наличие в организме хронических заболеваний (тонзиллит, кариес, синусит);
- повреждение кожи и заболевания кожных покровов.
Нелактационный мастит чаще всего развивается у девочек в подростковом возрасте, но может развиваться и у новорожденных в период половых кризов при попадании в организм малышки женских половых гормонов через грудное молоко или на фоне эндокринной патологии в любом возрасте (у девочек и мальчиков).
Организм девушек в период гормональной перестройки очень чувствителен бактериальным инфекциям.
Также причинами возникновения нелактационных маститов могут стать хронические соматические заболевания:
- нарушения обмена веществ;
- эндокринные заболевания (сахарный диабет, феохромацитома);
- первичные иммунодефициты;
- синдром хронической усталости;
- оперативные вмешательства и травмы;
- аутоиммунные заболевания;
- серьезные инфекционные заболевания.
Также этот тип мастита может встречаться и у мальчиков. Появление нелактационного мастита у мужчин обусловлено нарушением гормонального дисбаланса.
Симптомы нелактационного мастита
Клинические проявления нелактационного мастита менее выражены и проявляются в виде:
- умеренной болезненности в области грудной железы;
- припухлость и отечность железистой ткани;
- увеличение подмышечных лимфатических узлов на стороне поражения.
При прогрессировании воспалительного процесса отмечается переход острого мастита в гнойную фазу и отмечается повышение температуры с усугублением болезненности:
- боль становится тянущей, распирающей и дергающей;
- наблюдается отек и покраснение в места воспаления;
- из соска может выделяться сначала молозиво или серозная жидкость, а затем гнойное отделяемое.
Иногда нелактационный мастит может трансформироваться в хроническую стадию, которая характеризуется наличием свищей и медленно прогрессирующим воспалительным патологическим процессом.
Фазы мастита и методы лечения
Выделяют фазы развития нелактационного мастита:
- серозную;
- острую инфильтративную;
- хроническую инфильтративную;
- абсцедирующую;
- флегмонозную;
- гангренозную.
Серозная, острая инфильтративная стадии лечатся консервативными методами – медикаментозное лечение.
Оно заключается в назначении:
- адекватной антибактериальной терапии;
- противовоспалительных препаратов;
- симптоматического лечения;
- физиопроцедуры;
- нормализация гормонального дисбаланса;
- лечение хронических инфекций и сопутствующей соматической патологии;
- укрепление иммунной системы;
- витаминотерапия.
Абсцедирующая стадия нуждается в комплексной терапии – оперативном вмешательстве с целью удаления гноя и дренировании полости абсцесса с обязательной антибактериальной терапией.
При гангренозной и флегмонозной стадиях хирургическое вмешательство проводится в срочном порядке с назначением дезинтоксикационной терапии, массивных доз антибиотиков и противовоспалительных средств.
Хроническая инфильтративная стадия нелактационного мастита развивается при неэффективном или недостаточном лечении антибиотиками и не поддается консервативным методам лечения, пациенты нуждаются в оперативном лечении.
Диагностика заболевания
Диагноз нелактационного мастита ставиться на основании физикальных методов обследования пальпации грудной железы и подмышечных лимфатических узлов. Визуализация острого или хронического воспалительного процесса производится с применением инструментальных методов обследования:
- УЗИ и МРТ молочной железы;
- Маммографии;
- при необходимости проводится биопсия пневмоцистография.
Лечение нелактационного мастита в начальной стадии заболевания хорошо поддается консервативному лечению и чем раньше пациентка обращается за медицинской помощью, тем быстрее наступает полное излечение.
Важно также определение и устранение причин развития заболевания и факторов, приводящих к прогрессированию воспалительного процесса в молочной железе.
К ним относятся:
- нормализация гормонального фона;
- устранение стрессовых ситуаций;
- лечение хронических инфекций;
- укрепление иммунитета.
Все эти мероприятия являются залогом скорейшего выздоровления и профилактикой рецидивирования воспаления.
Эффективными методами терапии при серозной стадии нелактационного мастита считаются физиотерапевтические процедуры:
- магнитотерапия;
- ультразвуковой массаж;
- светотерапия;
- электронейростимуляция;
- лазерная терапия.
Самолечение нелактационного мастита может привести к переходу его в хроническую стадию или способствовать присоединению гнойного воспаления и развитию осложнений в виде абсцессов, флегмон или гангрены молочной железы, поэтому применение народных методов лечения при данной патологии недопустимо.
Своевременная консультация сначала детского гинеколога или эндокринолога, а затем врача – хирурга и полный спектр инструментальных методов обследования является основой адекватной терапии нелактационного мастита.
Профилактика нелактационного мастита
Профилактикой мастита являются:
- предупреждение травматизма молочных желез и сосков, которые являются входными воротами бактериальной инфекции;
- соблюдение правил гигиены;
- лечение хронических воспалительных процессов в организме (кариеса, тонзиллита, синусита);
- медикаментозная коррекция воспалений половой сферы (аднекситов, эндометритов); укрепление иммунной системы организма (применение растительных адаптогенов, общеукрепляющие мероприятия);
- своевременная коррекция гормональных дисбалансов.
Мастит у детей необходимо своевременно заподозрить и диагностировать. При уточнении диагноза необходимо скрупулезно выполнять назначенную специалистами терапию. Чтобы избежать возникновения мастита необходимо соблюдать все профилактические мероприятия, особенно при гормональной перестройке организма в подростковом возрасте.
Многие считают, что мастит – это заболевание, присущее кормящим женщинам. На самом деле, это воспалительный процесс, который может возникнуть не только у представительниц прекрасного пола в послеродовой период. На формирование заболевания влияет не половой признак, а инфекция. Возбудителем мастита у детей и взрослых являются патогенные микроорганизмы, быстрому распространению которых содействуют слабый иммунитет и несоблюдение норм гигиены.
О заболевании
Воспаление функционально активной и интерстициальной ткани молочной железы в медицине именуется мастит. Заболевание в основном встречается у женщин, особенно тех, кто рожал в первый раз. Но также может формироваться до родов или вообще не зависеть от этого физиологического процесса. Различают постнатальный и не лактационный. Особой формой считается грудница новорожденных – мастит у детей младенческого возраста независимо от пола.
Возникает заболевание вследствие заражения молочных желез гноеродными бактериями. У 82% пациентов при диагностировании заболевания с помощью бакпосевов выделен стафилококк, у 3,4% возбудителем является кишечная палочка.
Не всегда мастит имеет инфекционное происхождение. Причиной могут быть фиброзно-кистозные изменения. Такое заболевание обычно называют мастопатией, но в международной классификации болезней она, как и мастит, причислена к доброкачественным дисплазиям молочной железы.
Разновидности мастита
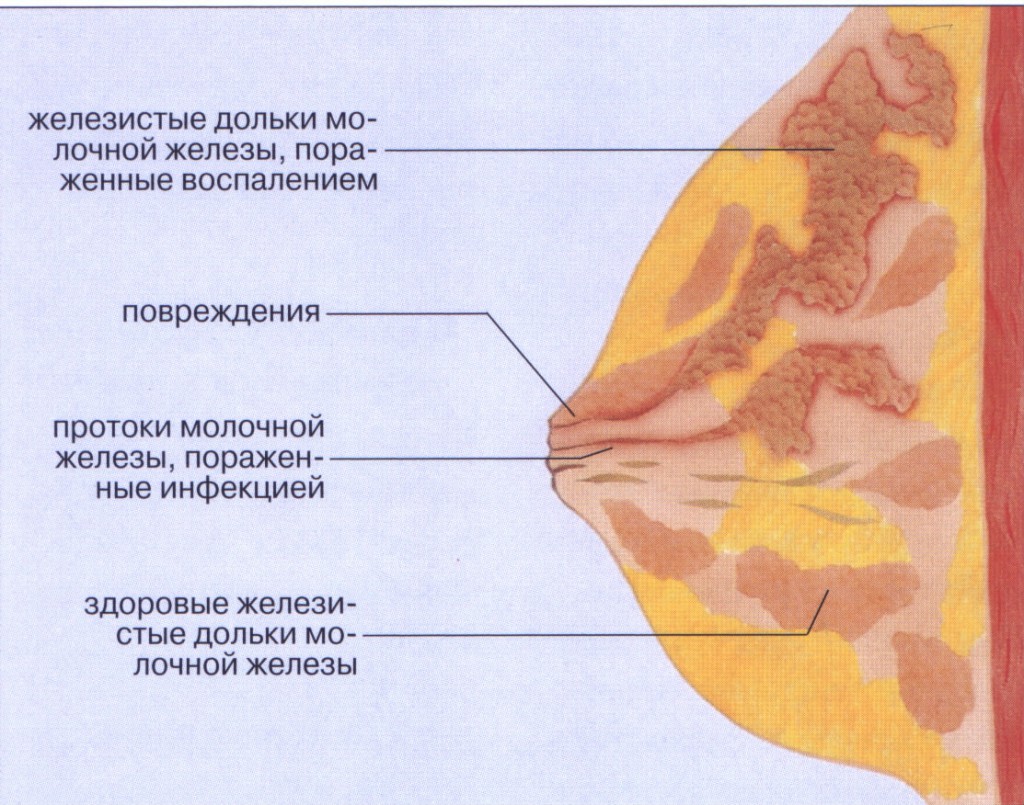
Заболевание бывает хроническим (достаточно редкое явление) и острым. Последние классифицируют по клиническому течению:
- Серозный или начальный – возникает на 4-6 неделе у кормящей женщины. Характеризуется переполнением кровью сосудов груди и наличием серозного экссудата.
- Острый инфильтративный – острое воспаление молочной железы с формированием в ней уплотнения (инфильтрат).
- Абсцедирующий – основным отличием данной формы является гнойное воспаление тканей железы.
- Флегмонозный характеризуется общим увеличением и сильной отечностью груди.
- Гангренозный отличается появлением на поверхности кожи груди омертвевших тканей, заполненных сукровицей.
- Гнойный – инфекционное заболевание молочных желез с гнойным экссудатом.
Мастит у детей выделяют в отдельную форму, так как на его возникновение в одинаковой мере с инфекцией имеют влияние физиологические возрастные особенности. В грудном и переходном возрасте на груди под ареолой появляется уплотнение. Во время этого процесса железы более уязвимы и подвержены инфицированию.
Мастит у детей

Сразу после рождения организм малыша сталкивается с большим количеством микробов. Иммунная система не адаптирована (у недоношенных в особенности) и даже легкое инфекционное воспаление быстро перерастает в патологический процесс.
Мастит у детей до года встречается не часто. Но заболевание имеется и представляет серьезную угрозу для грудничка. Мастит в детском возрасте имеет различные причины происхождения. У новорожденных (в основном в первые 2 недели) чаще всего заболевание инфекционного генезиса. Воспаление молочных желез встречается как у девочек, так и у мальчиков. В данный возрастной период патология особенно опасна, т. к. из-за анатомических особенностей возможно быстрое распространение инфекции и формированием сепсиса.
Мастит гормонального происхождения связан с физиологическим огрублением молочных желез. В их тканях возникают мелкозернистые образования, в некоторых случаях появляются серозные выделения из соска. Некоторые родители, не выяснив причины происхождения заболевания, начинают заниматься самолечением, что ухудшает состояние ребенка и опасно для его здоровья.
Факторы, влияющие на возникновение болезни

Детский организм постоянно развивается, иммунная система только формируется. На возникновение болезни обычно оказывают влияние сразу несколько обстоятельств.
Инфекционный мастит у ребенка до 1 года формируется из-за заражения тканей торакальной стенки. Возбудителем чаще всего является стафилококк. На его распространение влияют:
- Ненадлежащий уход за новорожденным.
- Несвоевременное устранение опрелостей.
- Наличие царапин и микротрещин на коже в области груди, которые не подвергаются регулярной обработке антисептическими средствами.
- Несоблюдение матерью элементарных правил гигиены (плохо вымыты руки).
Уплотнение молочных желез появляется через 1-2 недели после рождения. Процесс не относится к патологическому, если не имеет сопутствующих негативных симптомов (воспаление в области груди, повышение температуры).
Основными причинами развития мастита у детей, девочек в частности, в подростковом возрасте являются крово- лимфооттоки в период полового созревания. Так же как у грудничков, у ребят в пубертате набухание желез считается нормальным физиологическим процессом, который проходит без последствий через непродолжительный промежуток времени. Возникновение клинических проявлений может свидетельствовать о наличии нарушений в работе какого-нибудь органа или всей системы:
- Гормональные дисфункции.
- Повышенная активность щитовидной железы.
- Патологии гипоталамуса.
- Нарушение работы органов брюшной полости.
В некоторых случаях причиной возникновения фибрознокистозных изменений в молочных железах является наследственная предрасположенность.
Как развивается симптоматика

При инфекционном мастите у грудного ребенка и детей постарше свойственно развитие характерных для воспалительного процесса признаков:
- Ощущаются уплотнения (обычно только с одной стороны) в области ареолы и соска.
- Набухание молочных желез.
- Покраснение в месте воспалительного процесса, позже окрас становится багровым.
- Наблюдаются выделения при надавливании.
- Болевые ощущения.
- Значительное повышение температуры.
При нарастании гипертермии ухудшается общее состояние маленького пациента:
- Грудные дети постоянно капризничают, плачут.
- Наблюдается снижение аппетита.
- Расстройства работы ЖКТ (диарея).
- Из-за боли и высокой температуры ребенок не может нормально спать, в связи с этим наблюдается упадок сил.
Диагностика
При первых симптомах необходимо посетить педиатра. Обычно поставить диагноз мастит у грудного ребенка не представляется сложным. Основа диагностики состоит в осмотре, ощупывании, аускультации и расспросах родителей. Во время физикального обследования врач отмечает уплотнение или признаки наличия выпота, гноя, повышение температуры в месте воспаления или общей. Также методы и средства оценки патологического процесса включают общий анализ крови и бактериологические посевы экссудата.
Параллельно проводят дифференциальную диагностику мастопатии. Как правило, у грудных детей для исследования фибрознокистозных изменений ограничиваются применением ультразвукового сканирования молочных желез. У детей постарше возможно использование диафаноскопии. С помощью данного метода определяют наличие узлового уплотнения.
Терапия
Лечение мастита у детей назначается в зависимости от генезиса и формы заболевания. На начальных стадиях осуществляется консервативное лечение:
- УВЧ-терапия – воздействие высокочастотного электромагнитного поля оказывает антивоспалительный, репаративный эффект.
- УФО-терапия обладает общеукрепляющим, иммуностимулирующим действием.
- Курс антибиотиков назначается в зависимости от возбудителя, возраста и течения заболевания.
Хирургическое вмешательство применяют при гнойной, флегмонозной и гангренозной формах мастита. Задача операции – удаление гноя, омертвевших тканей и создание условий для оздоровления.

Прогноз и профилактика
Прогноз мастита груди у ребенка в 99% благоприятный. Осложнения возникают довольно нечасто и то из-за позднего обращения к врачу. Основой профилактики является соблюдение правил гигиены и постоянные осмотры тела мальчика или девочки. Также необходимо проводить мероприятия, направленные на активизацию иммунной системы. Своевременное распознавание мастита у детей позволит избежать тяжелых форм заболевания, а несложные меры профилактики – его появлени.
В структуре гнойно-воспалительных заболеваний молочных желез (МЖ) доля нелактационного мастита (НМ) колеблется в пределах 5–45% и не имеет тенденции к снижению. НМ принято называть воспаление в МЖ вне периода родов и лактации. Клиника, диагностика и лечение лактационных маститов у взрослых больных хорошо освещена в литературе, тогда как практически не определена тактика ведения пациенток пубертатного возраста с маститом. Нелактационные маститы являются сложной диагностической проблемой, обусловленной стертой клинической картиной, полиморфным течением, требующим применения дополнительных методов диагностики. У большинства пациенток с НМ клинически определяется только пальпируемое образование в МЖ, зачастую без признаков воспаления, что требует дифференциальной диагностики с другими заболеваниями МЖ [1–7].
До настоящего времени не существует единых взглядов на этиологию и патогенез заболевания, поэтому нет и единой классификации НМ. Существующие классификации основываются либо на клинических данных, либо на данных гистологических исследований. Отсутствуют диагностические критерии различных форм НМ и, как следствие, единые подходы к лечению.
Лечение маститов у девочек-подростков нередко осуществляется без учета особенностей динамики гормонального статуса, как правило, ведущими методами являются агрессивные хирургические способы вскрытия образований в МЖ [8–13].
Также остается актуальным вопрос, являются ли маститы у девочек-подростков только следствием воздействия на МЖ инфекционного фактора или мастит сочетается с проявлениями каких-либо изменений в других органах репродуктивной системы.
Нами обследовано 106 девочек с заболеваниями МЖ, находившихся на лечении в гинекологическом отделении Морозовской детской городской клинической больницы за последние 5 лет. Из них у 100 был диагностирован НМ.
Все девочки с маститом поступали в экстренном порядке, 7 из них поступили повторно, после ранее проведенного лечения в хирургических отделениях детских больниц города Москвы, трое из них переведены из хирургического отделения в отделение гинекологии Морозовской детской городской клинической больницы.
При поступлении все девочки жаловались на боли в одной МЖ, появление покраснения кожи над МЖ, во многих случаях наличие уплотнения в МЖ и увеличение размеров больной МЖ. У пяти девочек была выявлена галакторея. Всем больным был поставлен диагноз НМ.
По характеру мастита мы разделили пациенток на две группы: с серозным (диффузным) маститом — 16 девочек (16%) и с гнойным маститом (абсцедирующим) — 84 девочки (84%).
При анализе темпов и характера полового развития девочки с маститами были разделены на две подгруппы: младшая — до 13 лет и старшая — 14–17 лет. Средний возраст девочек с серозным маститом составил 13,4 ± 0,5 года. Средний возраст девочек с гнойным маститом составил 13,2 ± 0,2 года.
При изучении семейного анамнеза выявлено, что 12,3% матерей, бабушек и других родственниц имели патологию МЖ, чаще всего это была кистозно-фиброзная мастопатия. У 16% матерей были выявлены различные нарушения менструального цикла, в большинстве случаев по типу нерегулярных менструаций.
Ветряной оспой болело 42% больных, причем 6% больных это заболевание перенесли примерно за 1 месяц до появления мастита. Корь, краснуха, скарлатина отмечались нами как крайне редкие заболевания.
Состояние репродуктивной системы девочек с маститами
Рост и развитие МЖ у этих больных начинался с 8–9 лет, менструальная функция в среднем началась в 12–13 лет. Средний возраст менархе у девочек составил 12,2 ± 0,3 года.
При анализе менструальной функции мы установили, что у 27 больных менструальной функции еще не было, что составляет 27% от общего числа больных.
Менструальный цикл установился лишь у половины больных. У большинства девочек он составил 24–28 дней, у некоторых до 38–40 дней, кровянистые выделения продолжаются от 3 до 7 дней, у большинства умеренные или скудные, у 8% пациенток в анамнезе маточные кровотечения в пубертатном периоде (МКПП), у одной девочки МКПП диагностировано на момент поступления по поводу НМ. У 23 больных менструации были нерегулярными.
При поступлении больных в отделение выявлено, что половое развитие соответствовало возрасту у 91 больной. У всех девочек развитие вторичных половых признаков оценивалось по шкале Tanner (табл.) [3, 5].
_575.gif)
Изучение полового развития девочек показало, что МЖ начали развиваться своевременно у 93% девочек. У большинства больных степень развития МЖ была 2 или 3. 1-я степень развития наблюдалась у 7 девочек от 8 до 11 лет; 2-я степень развития наблюдалась у 24 девочек от 11 до 14 лет; степень развития 2–3 определена у четырех девочек 14 лет; 3-я степень развития наблюдалась у 29 пациенток, на основании чего можно сделать вывод о том, что НМ развивается в формирующейся МЖ, в периоде ее бурного роста и развития.
У 23 менструирующих девочек мастит появился в предполагаемую I фазу цикла, у 30 за 1–12 дней до менструации, у 23 девочек менструации были нерегулярными, так что определить фазу цикла было невозможно.
Клиника мастита
Все девочки, имеющие мастит, как серозный, так и гнойный, жаловались на боль в одной МЖ, двое — в обеих, возникшую от 1 до 5 дней до поступления в клинику. Интенсивность боли описывают в диапазоне от умеренной до очень сильной. При осмотре МЖ отмечалась отечность больной МЖ, локальная гиперемия кожи в периареолярной области, чаще всего с латеральной стороны железы, размером от 4 до 12 см, гипертермия кожи и болезненность МЖ при пальпации. Пораженная МЖ больше в размере, чем здоровая, и имеет несвойственную ей форму за счет патологического инфильтрата, размеры которого колебались от 3 до 10 см в диаметре. В центре инфильтрата у 84% больных определялась область размягчения (абсцесс). У 11% отмечалось увеличение и болезненность при пальпации подмышечных, реже (у 3%) — шейных лимфатических узлов. На коже МЖ у 9% девочек отмечались следы от сдавления металлическими вставками бюстгальтера. Выделения из соска (гнойные или сукровичные) наблюдались у 5% больных. Субфебрилитет отмечался у 34% больных, температура тела колебалась от 37,2 до 38,0 °C.
Преобладали гнойные (абсцедирующие) формы мастита. Из 100 больных от 8 до 17 лет 11 месяцев 28 дней у 16 больных наблюдался серозный мастит, у 84 — гнойный.
Данные ультразвукового исследования МЖ у девочек с маститами
Неоднократное УЗИ проводилось: первое — при поступлении, второе — в момент проведения пункции, третье — перед выпиской. Метод лишен лучевой опасности и позволяет проводить многократные исследования.
При проведении УЗИ МЖ у девочек с маститами, как правило, обнаруживается дилятация протоков в больной МЖ, нередко и в здоровой, больших или меньших размеров, одно или несколько анэхогенных образований, обычно расположенных в параареолярной области. Наличие анэхогенного образования характерно для дилятации протоков МЖ [2, 14–16].
При возникновении нагноительного процесса на фоне диффузно измененных тканей определяется гипоэхогенная зона и гиперэхогенные участки капсулы абсцесса (зоны гнойного расплавления) и гиперэхогенных зон (участки детрита) [2, 14, 15]. Содержимое воспалительного образования может быть однородным или содержать различные эхонеоднородные включения. К моменту завершения формирования абсцесса четко видна гиперэхогенная капсула.
При проведении УЗИ девочкам с гнойным маститом гиперэхогенное образование с анэхогенными участками в правой МЖ было выявлено у 50% девочек, в левой — у 48% и у 2% — двухсторонний мастит. У 83% девочек обнаружено одно образование, у 17% от одного до трех, что классифицировалось как многополостной мастит. У 94% больных патологический очаг был обнаружен в верхнем или нижнем латеральном сегменте, у 6% девочек — в медиальном сегменте, как правило, все патологическое образование располагалось пара- и субареолярно (рис.).
.gif)
Наружные половые органы у всех девочек были развиты правильно, по женскому типу. Лобковое оволосение (по шкале Tanner) соответствовало 1-й ст. у 27% девочек, 2-й ст. — у 32%, 3-й ст. — 23%, отсутствовало у 18% больных. При двуручном ректоабдоминальном исследовании пальпировалась матка, по размерам соответствующая пубертатному возрасту, плотная у 84%, мягковатой консистенции у 16% девочек, менструирующих во время обследования, подвижная, безболезненная. Области расположения яичников при пальпации безболезненные у всех, у трех отмечались несколько увеличенные яичники.
Результаты исследования половых гормонов девочек с маститами
Исследование секреции гормонов проводилось 37 девочкам, из них 28 больных были с гнойным маститом и 9 — с серозным. У больных с гнойным маститом секреция гормонов рассматривалась в двух возрастных группах: МВГ и СВГ.
У девочек с маститом секреция лютеинизирующего гормона и фолликулостимулирующего гормона в обеих группах была несколько выше возрастных показателей. Секреция пролактина была высокой (выше 20 нг/л) почти у половины больных (48,6%). Секреция эстрадиола в обеих группах была несколько ниже возрастной нормы у большинства девочек и лишь у двух девочек в группе серозных маститов достигла 220,0 и 417,46 пмоль/мл, что указывало на наличие у них овуляторного пика эстрогенов в цикле обследования. Особенно низкой оказалась секреция прогестерона, составляя в среднем 0,7 ± 0,1 нг/мл и 1,7 ± 0,5 соответственно в МВГ и в СВГ. Лишь у четырех (10,8%) девочек было выявлено повышение прогестерона до 4,48, 5,29, 10,63 и 12,67 нг/мл, что указывало на наличие у двух больных неполноценного желтого тела и у двух больных нормально функционирующего желтого тела.
Таким образом, содержание гормонов в плазме крови с учетом возраста больных, своевременное появление вторичных половых признаков у них и достаточное развитие МЖ, несмотря на то, что менструальная функция появилась еще не у всех, позволяет утверждать, что заболевшие маститом девочки находились в периоде становления менструальной функции.
Мы полагаем, что дилятация протоков МЖ может быть связана с влиянием избытка пролактина, который отмечен у 48,6% больных. По-видимому, пролактин способствует и расширению протоков и появлению в них секрета даже в пубертатном возрасте. Можно полагать, что сочетание сниженного уровня эстрогенов и прогестерона и повышение секреции пролактина стимулирует секреторную функцию МЖ, то есть лактацию [4, 8, 17–22]. Подобная гормональная ситуация по данным М. А. Тарасовой и К. А. Шаповаловой (2011) наблюдается в раннем послеродовом периоде в начале лактации [19]. У девочек при отсутствии оттока происходит расширение протоков и застой отделяемого, которое может инфицироваться микроорганизмами, населяющими кожу или поступающими из очагов хронической инфекции, вызывая мастит. Следовательно, такой мастит, по существу, также является лактационным, и его следует и логичнее называть пубертатным (подростковым) маститом, а не нелактационным.
Лечение серозного мастита
Анализируя различные методы терапии девочек с маститами и учитывая собственный опыт, мы разработали алгоритм лечения маститов у девочек. В лечении больных с серозной формой мастита мы отдавали предпочтение консервативному методу [2, 4, 23–25].
Лечение серозных форм мастита начинали с применения поднимающих МЖ мазевых или полуспиртовых повязок, незамедлительного назначения антибактериальных средств преимущественно цефалоспоринов и препаратов пенициллинового ряда II–III поколения и нестероидных противовоспалительных средств.
Применение иммуномодуляторов в комплексной терапии позволяет повысить эффективность действия антибактериальных средств, уменьшить сроки лечения (пребывания в стационаре), способствовать восстановлению показателей иммунитета, в 2 раза быстрее купировать клинические проявления заболевания.
Такая терапия позволяла избежать прогрессирования воспаления и перехода серозной формы в гнойную.
Больным рекомендовали наблюдение у врача акушера-гинеколога и детского эндокринолога.
Лечение гнойного мастита
Анализ данных лечения показал, что ранее девочки с гнойным маститом лечились в детских хирургических отделениях [1–5, 11, 24], где нередко методом лечения было оперативное рассечение МЖ и секторальная резекция ее. В гинекологическом отделении Морозовской ДГКБ основным методом лечения гнойного мастита стала пункция абсцесса толстой иглой, через которую эвакуировали содержимое абсцесса для последующего бактериологического исследования. Пункция проводилась в асептических условиях малой операционной, как правило, под местной анестезией (лидокаином), иглой диаметром 18–22 мм с канюлей под контролем УЗ-навигации. После эвакуации содержимого абсцесса, его полость промывали антибактериальным препаратом, вводили через иглу антибиотики объемом до 2–3 мл и оставляли сосудистый катетер. Накладывали асептическую, полуспиртовую или мазевую поднимающую МЖ повязку и в дальнейшем проводили ежедневный визуальный контроль состояния МЖ, при необходимости проводили повторное УЗИ молочных желез. При сохранении абсцесса его вновь пунктировали. Вопрос о выписке больной решался только после исчезновения абсцесса, по данным пальпации и подтвержденном рассасывании абсцесса по данным УЗИ молочных желез.
96% гнойных образований пунктировались под контролем УЗ-навигации, Четыре пациентки поступили по дежурству в экстренном порядке, и им была проведена пункция без ультразвукового контроля. У трех из этих четырех девочек в течение 3–5 дней после пункционного лечения отсутствовала положительная динамика уменьшения гетерогенного образования, в связи с чем пришлось прибегнуть к повторной пункции, что свидетельствует о целесообразности проведения УЗ-навигации во всех случаях пункционного лечения гнойных образований МЖ.
За пятилетнее наблюдение нам пришлось прибегнуть к хирургическому методу вскрытия гнойного образования лишь дважды, который также привел к полному выздоровлению пациенток. У всех девочек проводимая терапия привела к выздоровлению, подтвержденному при динамическом УЗИ молочных желез.
Как показали наблюдения, толстоигольный пункционно-аспирационный метод оказался наиболее оптимальным для лечения гнойных маститов у девочек, так как он отвечает главным требованиям при лечении больных в детской гинекологии — эффективность используемого метода, безопасность в применении, минимальная травматизация еще растущей МЖ, а также вышеуказанный метод позволяют сохранить анатомию и функцию МЖ и добиться полного выздоровления, которое мы наблюдали у 98% девочек.
Литература
- Абаев Ю. К., Найчук И. И. Маститы в детском возрасте // Педиатрия. 2006. № 1. С. 53–57.
- Адамян Л. В., Богданова Е. А., Сибирская Е. В., Сорокина И. Н. Маститы у девочек и девушек (обзор литературы) // Проблемы репродукции. 2012. Т. 18, № 5. С. 27–32.
- Богданова Е. А. Практическая гинекология молодых. М., 2011. С. 202–211.
- Коколина В. Ф., Рассказова-Галяткина М. В. Нелактационный мастит у девочек-подростков // Репродуктивное здоровье детей и подростков. 2007. № 3. С. 67–73.
- Окулов А. Б., Адамян Л. В., Бровин Д. Н., Богданова Е. А. Молочные железы и их заболевания у детей. М.: МИА, 2010. С. 65–70.
- Проклова Л. В. Пункционное лечение абсцедирующих нелактационных маститов у девочек пубертатного возраста. Автореф. дис. … канд. мед. наук. СПб, 2009.
- Di Vasta A. D., Weldon C., Labow B. I. The breast: Examination and lesions. In: Emans, Laufer, Goldstein’s Pediatric & Adolescent Gynecology, 6 th, Emans SJ, Laufer MR. (Eds), Lippincott Williams & Wilkins, Philadelphia, 2012. P. 405.
- Адамян Л. В., Богданова Е. А., Сибирская Е. В., Сорокина И. Н. Развитие молочных желез у девочек (обзор литературы) // Проблемы репродукции. 2012. Т. 18, № 6. С. 20–23.
- Гуркин Ю. А. Детская и подростковая гинекология. М.: МИА, 2009. С. 489–499.
- Пирвелиев В. В. Отдаленные результаты лечения нелактационного мастита в подростковом и юношеском возрасте. Автореф. дис. … канд. мед. наук. СПб, 2007. 18 с.
- Соколов В. Н. Нелактационный мастит у девочек-подростков // Конспект врача. 2008, № 9.
- Berna-Serna J. D., Madriqual M., Bema-Serna J. D. Percutaneus management of breast abscesses. An experience of 39 cases // Ultrasound. Med. Biol. 2004. Vol. 30, № 1. P. 1–6.
- Stricker T., Navratil F., Forster L. et al. Nonpuerperal mastitis in adolescents // J. Pediatr. 2006. Vol. 148 (2). P. 278–281.
- Заболотская Н. В., Заболотский В. С. Ультразвуковая маммография (учебный атлас). М.: 2005.
- Пыков М. И., Ватолина К. В. Детская ультразвуковая диагностика. М.: Видар-М, 2001. С. 549–553.
- Gioffrè Florio M. A., Famà F., Buccheri G. et al. Non-lactational mastitis: our experience // Ann. Ital. Chir. 2006. Vol. 77, № 2. P. 127–130.
- Андреева Е. Н. и соавт. Пролактин и молочные железы: норма и патология // Гинекологическая эндокринология. 2012, т. 14, № 1.
- Корейба К. А., Измайлов А. Г. К вопросу этиологии нелактационного гнойного мастита // Мед. журн. 2003. № 4. С. 229–230.
- Тарасова М. А., Шаповалова К. А. Физиология лактации, фертильность и контрацепция после родов // Гинекология. 2011, т. 13, № 4. С. 66–69.
- Elagili F. et al. Aspiration of breast abscess under ultrasound guidance: outcome obtained and factors affecting success // Asian. J. Surg. 2007. Vol. 30, № l. P. 40–44.
- Fenton Suzanne E., Beck Lydia M., Borde Aditi R., Rayner Jennifer L. Developmental Exposure to Environmental Endocrine Disruptors and Adverse Effects on Mammary Gland Development. Endocrine Disruptors and Puberty, 2012. Р. 201–225.
- Russo J., Russo I. H. Development of the human breast // Maturitas. 2004. 49, 2, 15.
- Башмакова Н. В. Оценка клинической эффективности препарата «Мастодинон» в комплексной терапии нарушений менструального цикла у подростков // Научно-практический журнал «Медицинская кафедра». 2003. Т. 3, № 7. С. 90–97.
- Любимов М. В. Нелактационный мастит в подростковом и юношеском возрасте (особенности клиники, диагностики и лечения). Дис. … канд. мед. наук. 2002. 84 с.
- Pearlman M. D., Griffin J. L. Benign breast disease // Obstet Gynecol. 2010 Sep; 116 (3): 747–758.
Е. В. Сибирская*, 1, доктор медицинских наук
Л. В. Адамян*, доктор медицинских наук, профессор, академик РАН
И. Е. Колтунов**, доктор медицинских наук, профессор
Е. А. Богданова*, доктор медицинских наук, профессор
И. Н. Сорокина*, кандидат медицинских наук
* ФГБОУ ВО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** ГБУЗ Морозовская ДГКБ ДЗМ, Москва
1 Контактная информация: elsibirskaya@yandex.ru
Лечение маститов у девочек-подростков/ Е. В. Сибирская, Л. В. Адамян, И. Е. Колтунов, Е. А. Богданова, И. Н. Сорокина
Для цитирования: Лечащий врач № 1/2018; Номера страниц в выпуске: 12-15
Теги: девочки, молочные железы, воспаление, пункция
Купить номер с этой статьей в pdf
