Как называется воспаление хряща
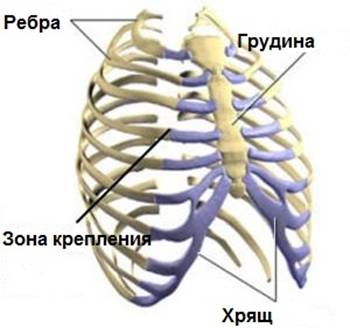
Реберный хондрит (часто называют синдромом Титце) – это воспаление в области хрящевого крепления ребер к грудине. Заболевание характеризуется локальной болезненностью в грудной клетке, усиливающейся при пальпации и давлении на эти зоны. Реберный хондрит — относительно безобидное заболевание и, как правило, исчезает без лечения. Причина возникновения не известна.
- Реберный хондрит является частой причиной болей в груди в детском и подростков возрасте и составляет от 10-30 % всех болей в груди в этом возрасте. Наиболее часто встречается в возрасте от 12-14 лет.
- Реберный хондрит также рассматривается как возможный диагноз у взрослых, у которых есть боль в груди. Боль в груди у взрослых считает потенциально серьезным симптомом заболевания и, в первую очередь, необходимо исключить патологию сердца (ЭКГ, анализы, осмотр и т.д). Только после тщательного обследования и исключения кардиального генеза боли можно предположить наличие реберного хондрита. Подчас дифференциальная диагностика бывает затруднительна. У взрослых реберный хондрит встречается чаще у женщин.
Реберный хондрит очень часто называют синдромом Tитце. Синдром Титце — редкое воспалительное заболевание, характеризующееся болью в груди и набуханием хряща в области крепления второго или третьего ребра к грудине . Боль возникает остро и бывает иррадиация в руку, в плечо .Болеют как мужчины, так и женщины чаще в возрасте от 20 до 40 лет. Встречается в основном у людей, работа которых связана с физическими нагрузками или спортсменов.
Причины
 Реберный хондрит — это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Реберный хондрит — это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Симптомы
Болям в груди, связанным с реберным хондритом, как правило, предшествуют физические перегрузки, небольшие травмы или острые респираторные инфекции верхних дыхательных путей.
- Боль, как правило, появляется остро и локализуется в передней области грудной клетки. Боль может иррадиировать вниз или чаще в левую половину грудной клетки.
- Наиболее частая локализация боли — область четвертого, пятого и шестого ребра. Боль усиливается при движении туловища или при глубоком дыхании. И, наоборот, происходит уменьшение болей в покое и при неглубоком дыхании.
- Болезненность, которая четко выявляется при пальпации (нажатии в области крепления ребер к грудине). Это является характерной особенностью хондрита и отсутствие этого признака говорит о том, что диагноз реберного хондрита маловероятен.
Когда причиной реберного хондрита является послеоперационная инфекция, то можно заметить отечность, красноту и/ или выделение гноя в области послеоперационной раны.
Учитывая, что симптоматика хондрита нередко похожа на неотложные состояния, необходимо экстренно обратиться за медицинской помощью в случаях:
- Проблемы с дыханием
- Высокая температура
- Признаки инфекционного заболевания (отечность, краснота в области крепления ребер)
- Боль в грудной клетке постоянного характера, сопровождающаяся тошнотой, потоотделением
- Любая боль в грудной клетки без четкой локализации
- Усиление болей на фоне лечения
Диагностика
Основой диагностики является история болезни и внешний осмотр. Характерным для этого синдрома является болезненность при пальпации в области крепления 4-6 ребра.
Рентгенография (КТ, МРТ) обычно малоинформативна для диагностики этого синдрома и применяется только для дифференциальной диагностики с другими возможными причинами болей в грудной клетке (онкологические заболевания, заболевания легких и т.д.). ЭКГ, лабораторные исследования необходимы для исключения заболеваний сердца или инфекций. Диагноз реберного хондрита выставляется в последнюю очередь после исключения всех возможных других причин (особенно заболеваний сердца).
Лечение
Если диагноз верифицирован, то лечение заключается в назначении НПВС на короткое время, физиотерапии, ограничение на некоторый период времени физических нагрузок, иногда инъекции в область локализации боли анестетика совместно со стероидом.
Хондрит — это воспаление хрящевой ткани. Обычно заболевание локализуется в области носовой перегородки, наружного уха, гортани и коленного сустава. Однако чаще всего выявляется реберный хондрит. Заболевание протекает медленно, но иногда очаг поражения разрастается до огромных размеров, требуя оперативного хирургического вмешательства.
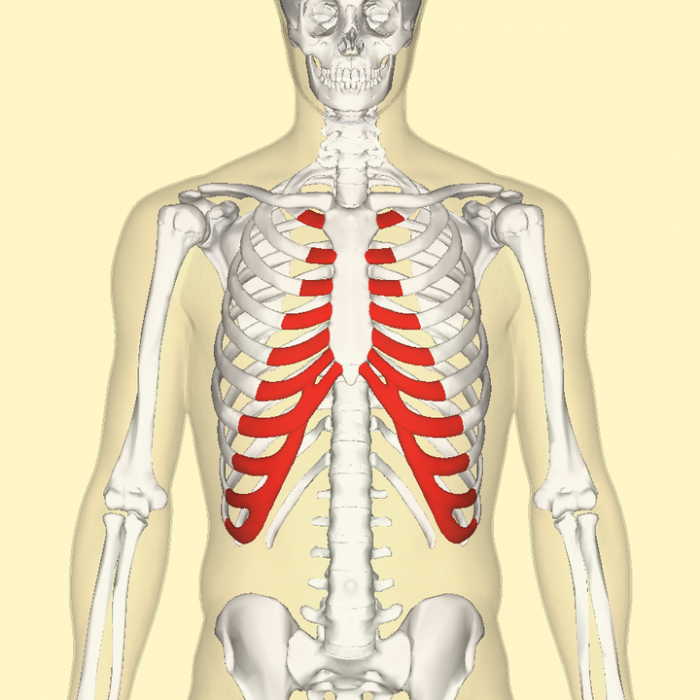
Причины появления
Основной причиной хондрита, как считается, могут стать осложнения инфекционных заболеваний. Возбудителями хондрита являются золотистый стафилококк, синегнойная палочка, пневмококк и прочие болезнетворные микроорганизмы и вирусы. Они проникают извне через различные порезы и ранки или попадают в надхрящницу с потоком крови из очага инфекции, находящегося в организме. Но есть и другие причины развития хондрита. К ним относятся:
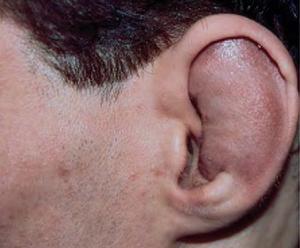
- травмы хряща, причем от глубоких порезов до мелких царапин (например, повреждение в области уха может вызвать хондрит ушной раковины);
- наличие фурункулов, экзем и прочих воспалительных процессов;
- ожоги и обморожения;
- бесконтрольное применение медикаментов;
- осложнения при таких заболеваниях, как сахарный диабет, бронхиальная астма, туберкулез, ревматоидный артрит и др.;
- укусы пчел, ос и прочих насекомых;
- некачественное проведение косметических процедур;
- отсутствие личной гигиены.
Виды и симптомы
В медицине различают несколько видов заболевания, разделяющихся по степени тяжести:
- Серозный хондрит возникает при поражении хрящевых тканей. Чаще всего он протекает в легкой форме, но при отсутствии своевременного лечения способен трансформироваться в гнойный тип.
- Гнойный хондрит имеет широкий очаг поражения, захватывая весь хрящик. В запущенных случаях возникает риск серьезной деформации пораженного органа.
 Кроме того, болезнь разделяют на первичный и вторичный типы. Первичный тип возникает на фоне травмы хряща. Вторичный тип болезни подразумевает развитие воспаления при любом поражении хряща или попадании инфекции.
Кроме того, болезнь разделяют на первичный и вторичный типы. Первичный тип возникает на фоне травмы хряща. Вторичный тип болезни подразумевает развитие воспаления при любом поражении хряща или попадании инфекции.
Симптомы болезни зависят от участка поражения:
- Реберный хондрит проявляется острой болью при любом движении грудной клетки, а также во время глубокого вдоха. Кожный покров краснеет, появляется небольшая отечность.
- Хондрит коленного сустава проявляется небольшой болью при пальпации, отечностью и возникновением хрустящих звуков при движении ногой.
- Патология ушной раковины характеризуется отечностью и посинением кожи в области уха. Болевые ощущения незначительны, однако заболевание нередко сопровождается повышением температуры, приступами тошноты, слабостью и потерей аппетита.
- Если поражается носовая перегородка, то возникает деформация носа, сопровождающаяся болезненными ощущениями и постоянной заложенностью.
- Патология гортани вызывает расстройство дыхания, отечность хрящевой ткани, возникновение гнойника. При этом становится трудно глотать, человек чувствует слабость и отсутствие аппетита.
Способы лечения
Хондрит достаточно просто диагностировать, так как болезнь сопровождается определенными симптомами. Однако врач может назначить дополнительные обследования для более детального изучения патологии, выявления деформаций, определения риска возникновения осложнений. Для этого пациент проходит такие виды диагностических мероприятий, как:
- анализ крови;
- рентген;
- ларингоскопия;
- риноскопия;
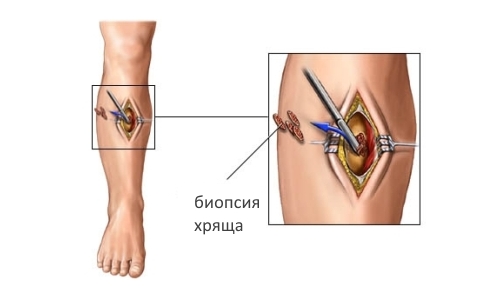
- биопсия хряща;
- МРТ.
В зависимости от локализации воспаленного хряща врач устанавливает способ устранения болезни. Чтобы устранить инфекцию и снять болевой синдром, пациенту прописывают нестероидные препараты, иммунодепрессанты или анальгезирующие средства.
На начальных стадиях воспаления хряща в области ребра или коленного сустава эффективны электрофорез, лазерное лечение, УФ-облучение, УВЧ-терапия. А для скорейшего выздоровления пациенту назначают различные физиотерапевтические процедуры.
При воспалении в области уха или носа патологию нередко можно лечить народными средствами. Для этого применяют компрессы и примочки из отвара лечебных растений.
Однако использование домашних рецептов необходимо согласовать с лечащим врачом.
Хирургическое вмешательство предусматривает удаление пораженной хрящевой ткани во время операции.
Чтобы не произошло рецидива, необходимо придерживаться простых правил во время реабилитационного периода.
- Во-первых, не допускать травмирования ребер, колен, носовой перегородки, ушной раковины и гортани.
- Во-вторых, после лечения принимать только те медикаменты, которые назначил врач.
Не заниматься самолечением, а все народные рецепты согласовывать с доктором. В-третьих, регулярно проходить медицинское обследование и своевременно лечить все заболевания, которые способны вызвать хондрит. Особое внимание стоит уделить инфекционным болезням.
Общая информация
Перихондрит — это воспаление слоя соединительной ткани (надхрящницы), которая охватывает и питает большую часть хряща в нашем организме.
Обычно, когда мы говорим о перихондрите, речь идет о воспалительном процессе с участием хрящевых компонентов ушной раковины.
Перихондрит наружной части уха часто является вторичным по отношению к воспалению окружающих тканей (например, отит, травмы, дерматит и т. д.) и, если пренебречь им, он может осложниться и привести к деформирующим рубцам.
В терапии перихондрита в основном используются лекарства, направленные на устранение первопричины.
Что такое перихондрит?
Перихондрит — это воспалительный процесс, который поражает перихондрий (надхрящницу), то есть слой плотной волокнистой соединительной ткани, которая покрывает хрящи и обеспечивает их питанием.
Обычно, когда используется термин «перихондрит», имеется в виду воспаление перихондрия наружной части уха (ушной раковины).
Что такое перихондрий (надхрящница)?
- Перихондрий представляет собой слой компактной волокнистой соединительной ткани, богатой коллагеном, кровеносными сосудами и нервными окончаниями.
- Перихондрий, как своего рода броня, окружает большинство хрящевых структур тела, за исключением суставных поверхностей.
- Питательный обмен хрящевых клеток зависит от перихондрия. В хрящевой ткани нет кровеносных сосудов.
Причины и факторы риска
Каковы основные причины перикондрита?
Обычно перихондрит представляет собой воспаление, вторичное к воспалительному процессу, происходящему из окружающих тканей. В свою очередь, воспаление может распространяться и затрагивать нижележащий хрящ (хондрит).
Наиболее распространенной формой болезни является перихондрит наружного уха. Фактически, учитывая конкретное положение, перихондрий предсердия предрасположен к дерматозам, травмам, укусам насекомых, инфекциям и ожогам, которые могут вызывать и/или поддерживать воспаление.
Причины перхондрита наружного уха
Перихондрит наружного уха в основном обусловлен:
- травмой;
- наружным отитом;
- экземой и другими дерматозами (например, контактный дерматит из-за длительного использования местных препаратов, опоясывающий лишай, псориаз и т. д.);
- фурункулами внутри ушной раковины;
- укусами насекомых;
- инфекциями (примечание: основными инфекционными агентами, которые подвергаются сомнению, являются Staphylococcus aureus и Pseudomonas aeruginosa);
- разрезы или перфорации хрящевой ткани (вторичные, например, пирсинг);
- отопластика и хирургия среднего уха;
- ожоги;
- суперинфекция отогематомы.
Особенно подвержены риску развития перихондрита люди с системными воспалительными заболеваниями или ослабленной иммунной системой.
Воспаление перихондрия наружного уха обнаруживается прежде всего в связи со следующими патологиями:
- гранулематоз с полиангиитом (васкулит, ранее известный как гранулематоз Вегенера);
- рецидивирующий полихондрит;
- сахарный диабет.
Перихондрит гортани
Воспаление перихондрия гортани проявляется как осложнение острого ларингита. Эта форма перихондрита возникает во время инфекционных заболеваний (особенно брюшного тифа и туберкулеза) или в результате поражений гортани.
Симптомы и осложнения
Как проявляется перихондрит?
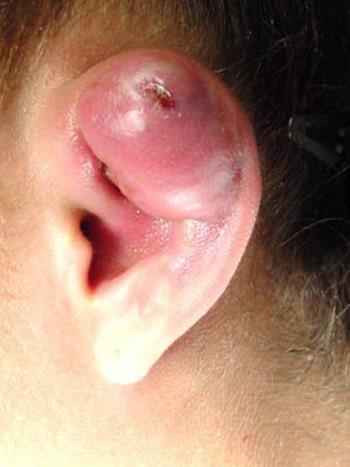
В общем, перихондрит проявляется гиперемией, болью и припухлостью вовлеченной части (см. фото). Впоследствии может возникнуть лихорадка и образование гноя между хрящом и слоем соединительной ткани (т. е. перихондрием).
Если скопление гнойного материала уменьшает или прерывает поступление крови и питательных веществ в хрящ, может произойти отделение перихондрия с обеих сторон от хрящевой ткани. Это явление может привести к аваскулярному некрозу, то есть к разрушению и деформации области, пораженной перихондритом, в течение нескольких недель.
Первые признаки перихондрита наружного уха
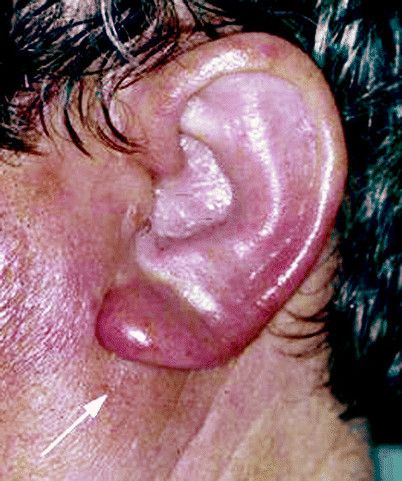
Перихондрит наружного уха обычно начинается с:
- диффузного отека (примечание: отек уха может свести на нет рельефы (см. фото));
- очень сильных и постоянных болей в ушной раковине и в околосуставных тканях;
- покраснения;
- лихорадки (часто температура тела очень высокая).
В некоторых случаях воспаление проявляется гнойным абсцессом, который имеет тенденцию образовываться между перихондрием и нижележащим хрящом.
При неправильном лечении, перихондрит может перерасти в аваскулярный некроз, который приведет к деформации хрящевого скелета ушной раковины; в простонародье это заболевание известно как “гематома ушной раковины” (см. фото выше).
Возможные осложнения перихондрита
- Воспаление перихондрия может перерасти в хондрит (воспаление хряща), осложняя клиническую картину.
- Перихондрит наружного уха может быть разрушительным: хрящевой некроз может деформировать часть, участвующую в патологическом процессе.
- Воспаление перихондрия также может повторяться (рецидивировать) и долго длиться (становиться хроническим).
Диагностика
Диагноз перихондрита в основном основан на объективном осмотре (осмотр и физикальное обследование оториноларингологом). На самом деле, посещение врача обычно достаточно, чтобы распознать воспаление перихондрия.
Для того чтобы установить наличие инфекции, можно провести культуральный тест секреций или материалов, взятых из места перихондрита, для правильной идентификации возбудителя и наиболее эффективного лекарственного средства для его уничтожения.
Если этиология не является инфекционной, пациенты должны пройти ревматологическое обследование, чтобы установить наличие васкулита или других патологий.
Лечение и средства терапии
Перихондрит никогда не следует недооценивать, так как воспаление может распространяться и повредить окружающие структуры.
Например, в случае поражения наружного уха, воспаление перихондрия может иметь выраженные рубцевания и привести к закрытию слухового прохода или деформации ушной раковины. Поэтому не исключено, что перихондрит может нарушить слух.
Медикаментозная терапия перихондрита
Если перихондрит спровоцирован инфекцией, врач может назначить пероральную терапию на основе антибиотиков, выбранных в зависимости от тяжести заболевания и бактерий, вовлеченных в процесс. Лечение должно быть начато как можно раньше, чтобы избежать перерастания воспаления в хрящевой некроз, который требует хирургического лечения с удалением некротических тканей и коррекцией рубцов.
Таким образом, пациенты с диффузным воспалением всей ушной раковины могут лечиться вначале антибиотиками на эмпирической основе (например, фторхинолонами).
Независимо от наличия гноя, врач назначит вам антибиотики. Левахин (левофлоксацин) является распространенным фторхинолоновым антибиотиком для лечения перихондрита. Однако второй антибиотик, такой как тобрамицин, может быть назначен для длительного приема и более агрессивного лечения, если в этом будет необходимость. Выбор антибиотика будет изменен, в зависимости от результатов теста на культуру и антибиограммы.
Также могут быть назначены системные кортикостероиды для снятия воспаления перихондрия и анальгетики, чтобы облегчить боль.
Другие терапевтические варианты
В зависимости от причины воспаления перихондрия лечение может дополняться различными терапевтическими мерами. Например, если присутствуют какие-либо инородные тела, такие как серьги, пирсинг или осколок(ки), врач может удалить их и посоветовать применение горячих компрессов, чтобы попытаться устранить любые абсцессы.
Нужна ли операция при перихондрите?
Лечение перихондрита может включать хирургическое вмешательство, если необходимо:
- Слить любой гнойный материал: при наличии перихондриального абсцесса (скопления гноя) врач может сделать надрез, чтобы помочь освободиться от скопившегося гноя, позволяя крови течь обратно в хрящ. В течение следующих 24-72 часов на месте надреза остается небольшая дренажная трубка;
- Предотвратить или устранить деформирующие последствия осложнений: для правильного заживления перихондрита наружного уха врач может наложить шов от перихондрия к хрящу. Эта операция выполняется, чтобы избежать деформации ушной раковины.
Прогноз перихондрита хороший, если лечится быстро; как правило, ожидается полное восстановление уха.
Профилактика перихондрита
Иногда предотвратить перихондрит невозможно, как в случае случайных травм. Однако, вы можете увеличить риск развития перихондрита, имея больше пирсингов в непосредственной близости в верхнем ухе. Делая пирсинг уха на мочке, вы можете значительно снизить риск осложнений, связанных с пирсингом уха.

Рецидивирующий полихондрит – редкое воспалительное заболевание, поражающее хрящевые структуры и соединительную ткань различных органов и систем. Предположительно имеет аутоиммунную природу. Самым распространенным симптомом является поражение ушных раковин, далее, в порядке убывания – артрит, хондрит носовой перегородки, разнообразные поражения глаз, поражение дыхательной системы (трахеи, гортани и бронхов), воспалительные процессы в сердечно-сосудистой системе. Вначале протекает волнообразно. Со временем периоды обострений и ремиссий часто сменяются постепенно прогрессирующим течением. Лечение рецидивирующего полихондрита обычно консервативное, с использованием глюкокортикоидов. При тяжелом поражении трахеи, гортани и сердечных клапанов требуется оперативное вмешательство.
Общие сведения
Рецидивирующий полихондрит – болезнь воспалительного характера, поражающая хрящи и соединительную ткань. Могут страдать уши, суставы, носовая перегородка, трахея, гортань, сердечные клапаны, глаза, кровеносные сосуды и почки. В начальный период обычно наблюдается серия обострений и ремиссий. В последующем течение ревматического полихондрита часто становится прогредиентным. Лечение, в основном, консервативное. В ряде случаев приходится проводить операции, чтобы восстановить функции поврежденных в результате воспаления жизненно важных органов.
Болезнь может развиться в любом возрасте, однако пик заболеваемости приходится на период от 40 до 50 лет. Женщины и мужчины болеют одинаково часто. Рецидивирующий остеохондрит относится к числу очень редких заболеваний – к настоящему моменту во всем мире зарегистрировано всего около 800 случаев. Причины, провоцирующие факторы и механизмы развития пока неизвестны, однако, характерные изменения уровня антител в крови позволяют предположить, что болезнь имеет аутоиммунный характер.
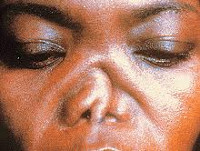
Рецидивирующий полихондрит
Симптомы
Клинические проявления рецидивирующего полихондрита разнообразны по месту поражения, продолжительности и выраженности. В первые годы болезни течение обычно рецидивирующее, волнообразное, в последующем может сменяться прогрессирующим. Рецидивы могут наблюдаться как в одной и той же области, так и в разных. Дебют болезни может напоминать лихорадку неясного генеза и сопровождаться повышением температуры, слабостью и болью в мышцах. В последующем к общим симптомам присоединяются локальные воспалительные процессы.
Первое место по частоте поражения занимают ушные раковины (от 85 до 95% случаев). Ухо становится болезненным, отечным, уплотненным и приобретает фиолетово-багровый оттенок. Мочка при этом остается интактной. Воспаление обычно двухстороннее: во время первой атаки поражается одно ухо, во время последующих – другое или оба. Атака длится от нескольких дней до нескольких недель, затем симптомы исчезают. В результате повторных воспалительных процессов количество хрящевой ткани уменьшается, и ухо деформируется, становится бесформенным, отвисшим и дряблым. Если воспаление распространяется на среднее и внутреннее ухо, возможны слуховые и вестибулярные расстройства.
На втором месте по распространенности – артропатии (от 52 до 85% случаев). Могут проявляться в виде артралгий, моно- или полиартритов и захватывать крупные и мелкие суставы, а также грудино-реберные сочленения. В последнем случае возможны боли и ограничение дыхательных экскурсий легких. Деформации в результате воспаления не возникает. Симптомы проходят самостоятельно или на фоне приема НПВП. Чуть реже наблюдается хондрит носовой перегородки (от 48 до 72% случаев), сопровождающийся ринореей, заложенностью, неприятным чувством распирания и носовыми кровотечениями. При длительном воспалении или повторных атаках хрящ сморщивается, в результате чего спинка носа спадается и развивается седловидная деформация.
Поражение глаз отмечается в 50% случаев. Возможна офтальмоплегия, периорбитальный отек, проптоз с хемозом (выпячивание глазного яблока, сопровождающееся отеком конъюнктивы), реже – склерит, эписклерит, конъюнктивит и сухой кератоконъюнктивит, увеит, ретинопатия, ишемическая нейропатия глазного нерва, артериальные и венозные тромбозы сетчатки. Примерно в четверти случаев при рецидивирующем полихондрите возникает поражение дыхательных путей. В некоторых случаях ограниченное воспаление может протекать бессимптомно и не оказывать влияния на состояние пациента. Однако в целом это – наиболее тяжелое проявление рецидивирующего полихондрита, занимающее первое место в числе причин смерти пациентов.
При поражении трахеи и гортани появляется одышка, непродуктивный кашель, затруднения дыхания, боли, осиплость голоса и дисфония. При воспалении в области бронхов развивается клиническая картина, напоминающая бронхиальную астму. На ранних стадиях воспаления затруднения дыхания обусловлены отеком соединительной ткани. В последующем, вследствие разрушения хрящей возможно спадение пораженных участков дыхательных путей при глубоком, резком вдохе и выдохе.
Слуховые и вестибулярные нарушения наблюдаются у каждого четвертого больного рецидивирующим полихондритом. Возможен шум в ушах, снижение слуха, ощущение заложенности уха и головокружения. Еще одна группа симптомов, выявляемая в каждом четвертом случае рецидивирующего полихондрита и, как и поражение дыхательных путей, нередко становящаяся причиной смерти больных, – поражение сердечно-сосудистой системы. Чаще всего при рецидивирующем полихондрите наблюдается аортальная недостаточность, реже развиваются аритмии, перикардиты и нарушения проводимости.
Диагностика
Редкость заболевания и разнообразие клинической симптоматики создают немалые трудности при диагностике. Симптомы рецидивирующего остеохондрита могут напоминать проявления бронхолегочных инфекций, травматических повреждений, аллергии, опухолей и различных ревматических заболеваний. В среднем диагноз «рецидивирующий полихондрит» выставляется спустя год или более после появления первых симптомов. Большинство пациентов проходит обследование у нескольких узких специалистов. Ситуацию осложняет отсутствие патогномоничных инструментальных и лабораторных тестов, применяемых для выявления рецидивирующего полихондрита.
В настоящее время при постановке диагноза рецидивирующий полихондрит чаще всего применяют критерии McAdam, основывающиеся на клинических симптомах болезни. Диагноз считается достоверным при выявлении трех из шести признаков:
- Двусторонний воспалительный процесс в области ушных раковин.
- Наличие неэрозивного серонегативного артрита.
- Воспаление в области носовой перегородки.
- Поражение глаз.
- Воспаление хрящевых структур трахеи, гортани и бронхов.
- Вестибулярные нарушения.
В анализах крови определяются изменения, характерные для воспалительного процесса: лейкоцитоз, повышение СОЭ, анемия, увеличение количества альфа- и гамма-глобулинов. При поражении дыхательной системы на рентгенограммах выявляется стеноз трахеи. Для уточнения степени стеноза, оценки изменений в подсвязочном пространстве и окружающих тканях выполняется компьютерная томография и магнитно-ядерная томография. При поражении суставов на рентгеновских снимках наблюдается картина, характерная для ревматоидного артрита: эрозии, сужение суставной щели, периартикулярный остеопороз.
Дифференциальную диагностику необходимо проводить с ревматоидным артритом, гранулематозом Вегенера, системной красной волчанкой и артериитом Такаясу. При этом следует учитывать, что в 25-35% случаев рецидивирующий полихондрит наблюдается в сочетании с другими аутоиммунными заболеваниями.
Лечение
При легких поражениях и воспалительных процессах средней тяжести применяются невысокие дозы глюкокортикоидов (15-20 мг). В тяжелых случаях (поражение аорты, сердца, сосудов, дыхательных путей, почек, глаз и внутреннего уха) дозу глюкокортикоидов увеличивают до 40-60 мг. Возможна пульс-терапия, а также комбинация с цитостатическими иммунодепрессантами. При тяжелых поражениях бронхов, трахеомаляции, стенозах гортани и трахеи необходимы хирургические вмешательства: трахеоборонхиальное стентирование, сегментарная резекция бронхов или трахеостомия. Развитие аортальной недостаточности является показанием для протезирования клапана либо участка аорты.
Прогноз при рецидивирующем полихондрите зависит от локализации, тяжести поражения и частоты рецидивов. Продолжительность жизни пациентов после появления первых симптомов рецидивирующего полихондрита колеблется от 10 месяцев до 20 лет.
