Какие могут быть осложнения при воспалении легких
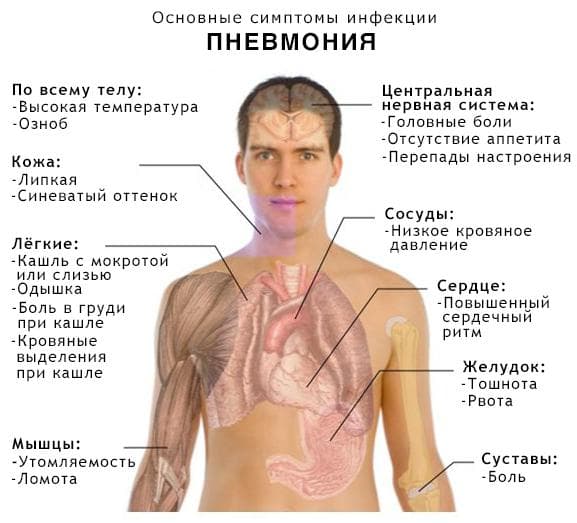
Пневмония – это острое инфекционное заболевание, характеризующееся поражением паренхимы лёгких. Осложнения после воспаления лёгких у взрослых встречаются в случае несвоевременно начатой бактериальной терапии, тяжёлом клиническом течении и высокой степени патогенности микробного агента. Для их диагностики в Юсуповской больнице используют современные аппараты ведущих европейских, американских и японских производителей, инновационные методики лабораторной диагностики и оценки функционального состояния дыхательной и сердечно-сосудистой системы.

Осложнения после пневмонии у взрослых можно предотвратить. Пульмонологи клиники терапии применяют европейские стандарты лечения воспаления лёгких, используют зарегистрированные в РФ препараты, обладающие высокой эффективностью и минимальным спектром побочных эффектов. Физиотерапевтические процедуры, массаж и лечебная физкультура улучшают дренажную функцию бронхов, разжижают мокроту, повышают общую и местную сопротивляемость.
Осложнения у взрослых
Наиболее часто при пневмонии развиваются внутрилегочные деструктивные процессы и плевральные осложнения. Гнойные осложнения пневмонии у взрослых возникают в том случае, если воспаление лёгких вызывают стафилококки, синегнойная палочка, отдельные виды стрептококков, гемофильная палочка, клебсиелла. На месте клеточных инфильтратов могут образоваться буллы (образования в виде воздушных пузырьков) и абсцессы. Нагноение легочной ткани сопровождается высокой температурой, признаками интоксикации, нейтрофильным лейкоцитозом. Опорожнения гнойника происходит или в бронх, вызывая сильный кашель с отхождением гнойной мокроты, или в плевральную полость.
Довольно часто развиваются следующие плевральные осложнения после воспаления лёгких:
- синпневмонический плеврит;
- метапневмонический плеврит;
- пиопневмоторакс.
Синпневмонический плеврит возникает при пневмониях, вызванных пневмококком, гемофильной палочкой типа β, стафилококком, псевдомонадами. В большинстве случаев выпот определяется только в косно-диафрагмальном синусе, но иногда занимает всю плевральную полость. При пневмококковом плеврите экссудат жидкий, с хлопьями фибрина. Если воспаление плевры вызывает гемофильная палочка, образуется геморрагический выпот. При стафилококковом плеврите гной сливкообразный.
Метапневмонический плеврит развивается при пневмококковой инфекции. Выпот в плевральной полости появляется через 1-2 дня нормальной температуры. Пациенты жалуются на общую слабость, отсутствие аппетита, у них до 40-41оС повышается температура тела.
Пиопневмоторакс развивается при прорыве абсцесса или буллы в плевральную полость. У пациентов появляется резкая боль в грудной клетке, нарушается дыхание, развивается дыхательная недостаточность. При накоплении воздуха в плевральной полости происходит смещение средостения в здоровую сторону.
Дыхательная недостаточность является грозным осложнением пневмонии. Различают следующие классические признаки дыхательной недостаточности:
- проявления гипоксемии (недостаточного содержания кислорода в крови);
- симптомы гиперкапнии (низкого содержания углекислоты в артериальной крови);
- одышка;
- синдром слабости и утомления дыхательной мускулатуры.
Наиболее распространённым осложнением пневмонии является хронический бронхит. Он сопровождается постоянным раздражение бронхов, сухим, травмирующим кашлем. С течением времени хронический бронхит может перетекать в бронхиальную астму. Это заболевание, характеризующееся приступами удушья. При тяжёлых формах пневмонии может развиться инфаркт лёгкого. После его разрешения образуется фиброз легочной ткани. Он представляет собой разросшуюся соединительную ткань. Она гораздо плотнее паренхимы лёгкого и не может выполнять дыхательной функции.
Дисбактериоз развивается вследствие подавления антибиотиками нормальной микрофлоры кишечника и усиленного роста патогенных микроорганизмов. При приёме больших доз антибактериальных препаратов может развиться нарушение секреторной функции печени и поджелудочной железы. Врачи Юсуповской больницы при назначении антибиотиков не превышают допустимых доз и рекомендованных сроков лечения, назначают больным пневмонией нетоксичные антибиотики.
После воспаления лёгких всегда отмечается ослабление иммунитета. Для восстановления защитных сил организма врачи назначают иммуномодулирующие препараты, витамины, микроэлементы. После полного выздоровления пациентам рекомендуют больше времени проводить на свежем воздухе, избегать контактов с больными гриппом и острыми респираторно-вирусными заболеваниями, не переохлаждаться.
Лечение осложнений
Пациентов с осложнениями воспаления лёгких госпитализируют в клинику терапии или отделение реанимации и интенсивной терапии. При необходимости хирургического лечения их переводят в отделения торакальной хирургии клиник-партнёров. Консервативная терапия абсцесса лёгкого включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Сразу же после установки диагноза пациенту назначают антибактериальные и иммуномодулирующие препараты, проводят дезинтоксикационную терапию. Для детоксикации в Юсуповской больнице применяют плазмаферез. Если естественного дренирования недостаточно, проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков. В полость абсцесса вводят антибиотики. Если гнойная полость расположена на периферии лёгкого, прибегают к трансторакальной пункции. При низкой эффективности консервативной терапии выполняют резекцию лёгкого (удаляют его часть).
Лечение пиопневмоторакса проводят в условиях отделений торакальной хирургии клиник-партнёров. Пациентам с острой и осложнённой формой заболевания экстренно проводят плевральную пункцию для эвакуации воздуха и снятия напряжённого пневмоторакса, после чего дренируют плевральную полость и проводят активную аспирацию гноя. При небольших закрытых гнойных полостях повторные промывания полости плевры растворами антибактериальных препаратов сочетают с активным аспирационным дренированием.
Пациентам назначают инфузионную терапию, проводят экстракорпоральную детоксикацию (плазмаферез), оксигенотерапию, вводят сердечные гликозиды и кортикостероиды. Одновременно применяют пассивную и активную иммунизацию, проводят иммунокоррекцию. При наличии открытого бронхоплеврального сообщения интраплеврально вводят йодолипол и йодинол, проводят временное закрытие бронха поролоновой губкой в процессе бронхоскопии. В случае неэффективности дренирования в течение нескольких суток прибегают к оперативному вмешательству.
Для лечения дыхательной недостаточности при пневмонии врачи Юсуповской больницы назначают комплексную терапию, направленную на восстановление бронхиальной проходимости. Пациентам назначают бронхолитические, муколитические и отхаркивающие средства, проводят кислородную терапию. При наличии показаний в отделении реанимации и интенсивной терапии проводят искусственную вентиляцию лёгких с помощью стационарных и переносных аппаратов ИВЛ экспертного класса.
Важными составляющими комплексной терапии дисбактериоза после пневмонии являются:
- соблюдение диеты (в рацион включают кисломолочные продукты, обогащённые живыми бифидобактериями);
- подавление патогенной микрофлоры антибиотиками или бактериофагами;
- применение препаратов, нормализующих состав микрофлоры кишечника (бифиформ, бифидумбактерин, бификол, хилак, линекс).
Записаться на приём к пульмонологу можно по телефону. Врачи Юсуповской больницы применяют индивидуальные схемы лечения воспаления лёгких, дифференцировано подходят к тактике ведения пациентов с осложнениями пневмонии. Все сложные случаи обсуждаются на заседании экспертного Совета с участием профессоров и врачей высшей категории.
Пневмония – патология, при которой поражается паренхиматозная ткань легких. В результате этого дыхательные пути заполняются мокротой. Это плохо отражается на метаболическом обмене. Исходя из современной классификации, недуг бывает аспирационным, нозокомиальным и негоспитальным. Игнорирование клинических проявлений чревато развитием негативных последствий. Осложнения пневмонии могут привести к смертельному исходу.
Пневмония
К возбудителям заболевания причисляют болезнетворные бактерии, вирусы и грибки. Самочувствие больного улучшается спустя несколько суток после начала эффективной терапии. Вернуться к привычному образу жизни можно через 7–9 дней. Осложнения после пневмонии чаще всего появляются у пожилых людей и несовершеннолетних пациентов, возраст которых меньше четырех лет. К факторам, провоцирующим осложнения, относят сахарный диабет, вредные привычки, хронические болезни легких. Люди, входящие в группу риска, при появлении симптомов осложненной пневмонии подлежат незамедлительной госпитализации.
У детей воспаление легких протекает более скрытно, чем у взрослых. Клиническая картина, которая возникает при патогенезе большинства заболеваний дыхательной системы, довольно схожа с симптоматикой пневмонии. Поэтому дифференцировать недуг на ранней стадии довольно сложно. Страшный диагноз ставят, ориентируясь на результаты полного медицинского обследования. В него обязательно включают серологические тесты, рентген, флюорографию. Полученный снимок даст представление о количестве очагов воспаления и зоны поражения.
Пневмония в любом случае протекает тяжело. К факторам, усугубляющим ситуацию, относят ослабленный иммунитет, малоподвижный образ жизни, прием лекарственных средств, вредные условия труда. При лечении пневмонии и осложнений, которые ею вызваны, используют медикаментозное и физиотерапевтическое лечения. Разрешено применение народных средств. Терапевтическую схему подбирает доктор.
Разновидности осложнений
Все негативные последствия, развивающиеся при пневмонии, делят на две категории. Среди них легочные и внелегочные. К первым причисляют реактивный плеврит, обструкцию бронхиального дерева, деструкцию паренхиматозной ткани.
В перечне внелегочных осложнений, спровоцированных пневмонией, присутствуют такие болезни, как менингоэнцефалит, миокардит, менингит, токсический шок, дыхательная недостаточность, абсцесс, сепсис. Необходимо отметить, что при пневмонии сильно ослабляется защита организма. Это ведет к обострению имеющихся хронических заболеваний и развитию осложнений.
Дыхательная недостаточность
В клинической картине могут появиться сыпь на кожных покровах, диарея, изнурительный кашель, сопровождающийся выделением мокроты. Перечень дополняют астеническим синдромом, обструктивным бронхитом, фиброзом и бронхиальной астмой. Осложнения классифицируют, учитывая их выраженность и степень тяжести.
Острая дыхательная недостаточность
Данный недуг провоцирует появление следующих симптомов:
- учащенное поверхностное дыхание;
- тахипноэ;
- цианоз в области носогубного треугольника;
- диспноэ.
Острая дыхательная недостаточность развивается на протяжении нескольких стадий. На первом этапе привычный образ жизни нарушается из-за одышки. Клинические проявления, возникающие при переходе на второй, сопровождаются ухудшением общего состояния. Третья стадия характеризуется диспепсией, которая проявляется сильной рвотой, болью в желудке и нарушением стула.
ОДН является следствием патологических изменений, развивающихся при снижении уровня оксигенации. Последний нормализуют посредством оксигенотерапии. При возникновении неотложного состояния проводят искусственную вентиляцию легких.
Ателектаз легких
Ателектаз легких
Ателектазом называют недуг, при котором легочная ткань становится менее воздушной. Ее спад провоцирует уменьшение дыхательной поверхности. Газообмен нарушается из-за кислородного голодания паренхиматозной ткани. Данное осложнение провоцирует снижение жизненной емкости легких. В результате этого активизируется работа компенсаторного механизма.
Абсцесс легких
Гангрена и абсцесс легких чаще всего появляются у взрослых пациентов. При развитии этого осложнения в зоне поражения накапливается гной. Среди остальных клинических симптомов выделяют:
- процесс расплавления бронхиальной ткани;
- отечность рук и ног;
- боль в суставах;
- неприятный запах.
Для устранения опасного недуга, спровоцированного пневмонией, применяют антибиотики. Их вводят в организм посредством капельницы. Чтобы предупредить возникновение абсцесса, необходимо пройти лечение до конца. При беременности антибактериальные препараты не рекомендуется использовать.
Плеврит
Экссудативное воспаление плевры имеет две разновидности: очаговую и затяжную. Накопившаяся жидкость сдавливает легкие, из-за чего нарушается процесс дыхания. В этом случае типичная или атипичная пневмония дополняется бактериальным инфицированием. Для удаления жидкости используют иглу. В особо сложных ситуациях больному назначают хирургическое вмешательство. Плевральный выпот лечат параллельно с пневмонией.
Плеврит
Какими бывают внелёгочные осложнения
Среди внелегочных осложнений двухсторонней и односторонней пневмонии выделяют сердечно-сосудистые заболевания. Об их появлении свидетельствует отечность, шумное дыхание, влажный кашель, диспноэ и рвота. К факторам, провоцирующим ухудшение самочувствия, причисляют обезвоживание организма и прогрессирующую интоксикацию.
Риск развития данного осложнения повышен у людей, в анамнезе которых присутствует негоспитальная пневмония. Токсический шок, вызванный массированным поражением легких и всего организма, является главной причиной возникновения острой сердечно-сосудистой недостаточности, инсульта.
Перикардит
Под перикардитом подразумевают воспалительный процесс в области околосердечной сумки. Наружная оболочка может пострадать вследствие инфекционного заражения. В клинической картине присутствуют общая слабость, болезненные ощущения за грудной клеткой. Последние усиливаются при кашле и вдохе. При экссудативном перикардите происходит протекание жидкости между листками внешней оболочки. Воспаление выпотного характера чревато ускоренным образованием гноя. Возможно появление тампонады сердца.
Миокардит
В большинстве случаев миокардит протекает в скрытой форме. Нарушения в работе сердца обнаруживают с помощью ЭКГ. Необходимость в проведении данного метода обусловлена следующими признаками:
- острые боли в области сердца и спины;
- ускоренный пульс в состоянии покоя;
- хроническая усталость;
- одышка.
Миокардит
Пневмония провоцирует развитие инфекционного миокардита. Выраженность недуга определяется интенсивностью воспалительного процесса. При прохождении диагностического обследования выявляют увеличение сердца.
Миокардит часто осложняется острой сердечной недостаточностью. У инфекционной формы недуга существует несколько разновидностей, среди них:
- инфекционно-токсическая;
- инфекционно-аллергическая.
Прогноз зависит от тяжести и типа миокардита. Чаще всего все заканчивается полным выздоровлением. В перечне возможных осложнений присутствует кардиосклероз, кардиомиопатия. Игнорирование клинических проявлений, вызванных пневмонией и миокардитом, ведет к смерти.
Эндокардит
Причиной возникновения эндокардита чаще всего становится стафилококковая пневмония. В группе риска новорожденные дети, груднички, беременные женщины и взрослые, страдающие от структурных заболеваний сердца. То же касается людей, принимающих наркотики. Сердечная ткань здорового человека практически невосприимчива к бактериальному заражению. Поврежденный эндотелий – очаг, в области которого размножаются патогены. При тромбообразовании происходит отложение фибрина.
Другие виды осложнений
К остальным последствиям пневмонии причисляют сепсис и недуги, которые им вызваны. О заражении крови свидетельствуют:
Обморок
- повышенная температура тела;
- обморок;
- тахикардия;
- цианоз кожных покровов;
- скачки АД;
- низкий диурез;
- психическая дезориентация.
Инфекция затрагивает все жизненно важные органы.
Как избежать осложнений пневмонии
Профилактика при вирусной и бактериальной пневмонии может быть специфической и неспецифической. К первой группе относят вакцинацию, ко второй — закаливание, витаминотерапию и физиопроцедуры. Пациенту вне зависимости от возраста следует регулярно посещать лечащего врача. Его рекомендации обязательны к исполнению. В особо опасные периоды следует избегать контакта с инфицированными людьми, окружающими ребенка и взрослого. Нельзя подвергать больного температурным перепадам. Помещение, в котором находится пациент, нужно регулярно проводить убирать и проветривать.
Осложнения после пневмонии не появятся при эффективной терапии и успешной реабилитации. Лечение должно проходить в стационаре. Мер, принятых в домашних условиях, недостаточно.
Профилактика
Профилактические и реабилитационные меры включают 2 вида мероприятий.

- Ведение здорового образа жизни, приём витаминно-минеральных комплексов.
- Закаливание.
- Здоровый микроклимат в доме.
- Профилактику простудных заболеваний (в период эпидемий нужно избегать посещения людных мест, носить одноразовые маски).
- Своевременная диспансеризация, особенно пожилых людей.
- При любом недомогании скорейшее посещение врача.
Специфическая профилактика предполагает применение вакцины от пневмококка. Прививка взрослым проводится при частых ОРВИ, снижении иммунитета и других состояниях.
Реабилитация включает в себя физиотерапию, массаж, ЛФК, витамины и иммунопрепараты. Санаторно-курортное лечение – идеальный вариант для этих целей.
Симптомы и первые признаки, может ли появится температура при запущенной форме
Клиническая картина пневмонии у взрослых включают лёгочные (типичные) и внелёгочные (нетипичные) симптомы. В домашних условиях можно распознать патологию, эти знания позволят выявить воспаление лёгких и отличить данную болезнь от обычной простуды или ОРВИ. Симптомы с температурой говорят о начальной стадии заболевания.
Лёгочные симптомы:
- Кашель: в основном влажный, с обильной мокротой. У пожилых людей он может быть сухим.
- Одышка: появляется при физической нагрузке, даже умеренной.
- Боль в той части грудной клетки, где возникло воспаление. Если пневмония локализована в нижних долях лёгких, то могут появиться признаки раздражения диафрагмы, т. е. боли в области живота.
- Учащение дыхания и хрипы.

При появлении жидкости в плевральной полости появляются одышка, острая боль, которая усиливается после кашля, при глубоком вдохе и движении. Затем развиваются нарушения гемодинамики: учащение пульса, снижение АД, гипоксия, цианоз в области носогубного треугольника.
Внелёгочные симптомы включают в себя общие признаки интоксикации, такие как:
- Высокая температура;
- Нарушение общего состояния: утомляемость, слабость, упадок сил;
- Болевой синдром: головные боли, боли в мышцах и суставах.
Как начинается воспаление легких?
 Бактериальная инфекция практически всегда требует для своего развития факторов, снижающих общую сопротивляемость организма. Это значит что для того, чтобы заболеть достаточно длительного переохлаждения, простуды, перенесенной на ногах, сильного стресса.
Бактериальная инфекция практически всегда требует для своего развития факторов, снижающих общую сопротивляемость организма. Это значит что для того, чтобы заболеть достаточно длительного переохлаждения, простуды, перенесенной на ногах, сильного стресса.
На фоне провоцирующих факторов бактерии и вирусы получают возможность проникать в бронхиолы и альвеолы, приводя к пневмонии. Вторичное воспаление легких, начинающее развивается на фоне заноса микроорганизмов из очагов воспаления в других органах, присоединяется к пневмонии. Бактериальная форма воспаления развивается как на фоне инфицирования патогенной флорой, так и в результате активизации условно-патогенных микроорганизмов.
Вирусная пневмония реализуется посредством воздушно-капельного пути передачи от человека к человеку, характеризуется ярким проявлением симптомов (кашель, сильный озноб, хрипы в легких, высокая температура, одышка), тяжелым течением, интерстициальной формой.
Стадии развития болезни у взрослых
Как только возбудители инфекции проникают в альвеолы или интерстиций легких, начинается воспалительный процесс, который имеет три стадии развития.
Альтерация
Начальная стадия воспаления – альтерация. Она проявляется активным притоком лейкоцитов к месту размножения микроорганизмов.
 При этом активно выделяются медиаторы воспаления: лейкотриены, тромбоксаны, простагландины, гистамин, цитокины, а также активизируется система комплемента.
При этом активно выделяются медиаторы воспаления: лейкотриены, тромбоксаны, простагландины, гистамин, цитокины, а также активизируется система комплемента.
Эти процессы необходимы для ограничения воспалительного очага и направлены на гибель инфекционных агентов. Данная стадия не видна на рентгене.
Медиаторы воспаления провоцируют развитие второй фазы процесса.
Экссудация
По мере развития воспаления возрастает проницаемость капилляров, онкотическое и осмотическое давление в тканях, жидкая часть крови начинает пропотевать из сосудов в участок легких. Формируется местный отек, образованный экссудатом – жидкостью, содержащей белки плазмы и клетки крови.
Экссудация является естественной защитной функцией организма, на этой стадии заболевший человек начинает кашлять. На рентгене данная стадия визуализируется и можно отследить ее динамику.
Пролиферация
На третьей стадии развития воспалительного процесса пораженная ткань восстанавливается. Если лечение было правильным и своевременным, то ткань полностью регенерируются.
Происходит трансформация лимфоцитов в плазматические клетки, моноцитов – в гистиоциты и макрофаги, а в итоге образуются коллагеновые волокна и соединительная ткань. Эта фаза воспаления хорошо определяется на рентгене.
Если заболевание протекает тяжело, с поздним применением антибиотиков, то результатом осложнения третьей стадии будет образование рубцов в легочной ткани.
Признаки пневмонии без симптомов
Болезнь практически не проявляет себя. Это подтверждает тот факт, что когда у пациента по результатам обследования – скрытая пневмония, симптомы, внешние проявления отсутствуют. Пациенты не предъявляют никаких жалоб. Однако если внимательно относиться к своему здоровью и самочувствию, можно обнаружить появление ранее не наблюдавшихся симптомов:
- сухой, редкий кашель;
- постоянное недомогание;
- слабость;
- упадок сил;
- периодические слабые боли в груди.
Симптомы пневмонии без температуры и кашля
Увеличение температуры является реакцией иммунитета организма на воспаление или инфекцию. Однако на практике подобное может наблюдаться не всегда. Нередки случаи, когда температура тела в норме, а на рентгенограмме наблюдаются изменения в легочной ткани. При этом пациенты не всегда могут охарактеризовать свое состояние и самочувствие.
Однако те, кто прислушивается к своему состоянию, не может не отметить изменений. В тех случаях, когда фиксируется скрытое воспаление легких, симптомы без температуры и кашля могут фиксироваться следующие:
- Першение и боль в горле – инфекция поражает слизистую оболочку верхних дыхательных путей.
- Головная боль – интоксикации оказывает влияние на нервную систему.
- Затруднение дыхания – из-за поражения легочной ткани оно учащается и становится поверхностным.
Симптомы пневмонии без температуры
По наблюдениям специалистов, около 30% пневмоний диагностируется на поздней стадии. Это связано с тем, что симптомы воспаления легких без кашля длительное время игнорируются самим пациентом. Нередко признаки заболевания маскируются под симптомы имеющихся хронических заболеваний, при этом повышения температуры не наблюдается.
В таких случаях когда развивается воспаление легких, симптомы без температуры могут наблюдаться следующие:
- повышенная потливость;
- одышка;
- постоянная слабость;
- редкий кашель.
Симптомы пневмонии без кашля
При небольшом, очаговом поражении ткани легких кашель может отсутствовать. При этом у пациента регистрируется жесткое, тяжелое дыхание. Состояние больного также ухудшается. Постоянная слабость, снижение жизненных сил негативно сказываются на активности. Данные признаки скрытой пневмонии могут дополняться и рядом других симптомов, указывающих на воспаление легочной ткани:
- одышка;
- болезненные ощущения при поворотах туловища;
- поверхностное дыхание (глубокий вдох вызывает болезненные ощущения);
- учащенное сердцебиение;
- быстрая утомляемость;
- румянец на щеках при общей бледности кожных покровов.
Признаками такого нарушения, как пневмония без симптомов, у детей могут быть:
- свистящее, затрудненное дыхание;
- посинение носогубного треугольника;
- раздражительность;
- плаксивость;
- дряблость кожных покровов.
Причины возникновения
Отсутствие симптомов при пневмонии объясняется рядом самых различных причин. Возбудителем заболевания в большинстве случаев становится бактериальная, вирусная или грибковая инфекция. Особенности протекания пневмонии зависят от следующих факторов:
- Конкретного вида болезнетворных микроорганизмов, спровоцировавших воспаление легочной ткани;
- Иммунитета заболевшего человека;
- Особенностей его организма;
- Сопутствующих заболеваний;
- Возраста больного.

Без высокой температуры часто протекает так называемая атипичная пневмония, то есть, заболевание, которое вызывает «атипичная микрофлора». Воспаление легких, причиной которого стала вирусная инфекция, также может и не сопровождаться серьезным подъемом температуры.
Иммунитет, «ответственный» за борьбу с инфекцией, может не справляться со своей задачей. Это происходит, если имеются хронические заболевания. Также ослаблять защитные функции организма могут:
- Прием антибиотиков;
- Химиотерапия;
- Лучевая терапия.
Развитие бессимптомной пневмонии характерно для ВИЧ-инфицированных людей.
Реконвалесцент
Адекватное лечение с соблюдением принципов рациональной антибиотикотерапии и иммуномодуляции, дезинтоксикационных и противовоспалительных мероприятий, приводят к стадии реконвалесценции – болезнь отступает.
Признаками выздоровления при пневмонии являются такие симптомы, как:
- снижение температуры тела до субфебрильной;
- облегчение, а через несколько дней и прекращение кашля;
- снижение симптомов интоксикации;
- появление аппетита.
При появлении этих признаков очевидно, что больной идет на поправку. Как правило, лечение, назначенное врачом, продолжается еще несколько дней.
После выписки из стационара для полного излечения необходимо будет соблюдать ряд рекомендаций:
- исключить курение;
- увеличить в рационе количество свежих овощей и фруктов для усиления иммунитета;
- ежедневно совершать прогулки на свежем воздухе;
- принимать назначенные витамины.

При соблюдении данных рекомендаций полное восстановление организма произойдет в течение нескольких недель.
Причины бессимптомного течения болезни
Основными причинами, характеризующими скрытое течение воспаления легких являются следующие:
- Нарушение иммунного статуса.
- Неадекватный прием антибиотиков.
- Подавление кашлевого рефлекса.
Люди пожилого и старческого возраста отличаются пониженной реактивностью иммунной системы, что часто выражается в стертости и мнимой легкости клинической симптоматики.
Ослабленный иммунный статус может быть вызван наличием очагов хронической инфекции в организме. Постоянное присутствие в крови бактерий или вирусов снижает естественные защитные силы и в определенный момент организм перестает реагировать даже на новых возбудителей. А бесконтрольный самостоятельный прием антибиотиков по любому незначительному поводу приводит к адаптации бактериальных и вирусных агентов и нечувствительности их к лечению.
Чем опасно отсутствие кашля
Слабый кашель – симптом, который часто не дает повода для срочного обращения к специалисту, подручными средствами можно даже полностью от него избавиться. Но тем самым убирается только один из симптомов болезни, а патологические изменения в легких остаются и продолжают развиваться, но уже без кашля.
Заболевание переходит в более тяжелую форму, и иногда только появление гнойного, зловонного, зеленоватого отделяемого из бронхов заставляет пройти соответствующее лечение.
Пневмония без температуры
Пневмония без температуры – это ситуация, когда появляется следующие признаки: слабость, одышкаа, повышенная потливость, кашель, но нет температурной реакции. Возникает обычно при пониженной активности иммунной системы. Достаточно трудно без врачебного осмотра и дополнительных методов диагностики убедить окружающих в серьезности состояния пациента.
Бывает такой вариант, когда недолеченный бронхит плавно перетекает в пневмонию. На фоне приема ряда противовоспалительных препаратов организм не может адекватно отреагировать на вновь вспыхнувшую инфекцию.
Кашля нет, но лихорадит
Более выгодное для организма состояние, при котором отсутствие кашля, как главного признака воспаления в лёгких, компенсируется температурой. Однако, в такой ситуации трудной задачей является заподозрить воспалительные изменения именно в легочной ткани.
Дифференциальную диагностику следует проводить в первую очередь с пиелонефритом, который тоже может характеризоваться только проявлениями интоксикации и возникает непосредственно после ОРВИ, как его осложнение.

Прогрессирование заболевания
Прогрессирование воспаления обусловлено вовлечением в патологический процесс больших площадей легочной ткани. Ухудшение течения пневмонии обусловлено высоким уровнем устойчивости бактерий к антибиотикам, вирулентностью микроорганизма, недостаточным иммунным ответом.
Вирусные пневмонии часто прогрессируют в тяжелые формы
Для того чтобы понять что болезнь не проходит, следует обратить внимание на следующие процессы в организме:
- повышение проницаемости капиллярной сети приводит к выраженному отеку легочной ткани;
- микроциркуляция в зоне поражения нарушается, что вызывает еще большую гибель тканей и клеток;
- выделяется большое количество медиаторов воспаления, экссудата – состояние резко ухудшается;
- прогрессирующий воспалительный процесс вызывает повышение температура тела, дыхательную недостаточность.
Причины возникновения
Основными провокаторами воспаления лёгких являются микроорганизмы:
- Бактерии (пневмококк, стрептококк и др.);
- Вирусы (риновирусы, возбудители гриппа, парагриппа и др.);
- Грибы (гистоплазмы, аспергиллы и др.).
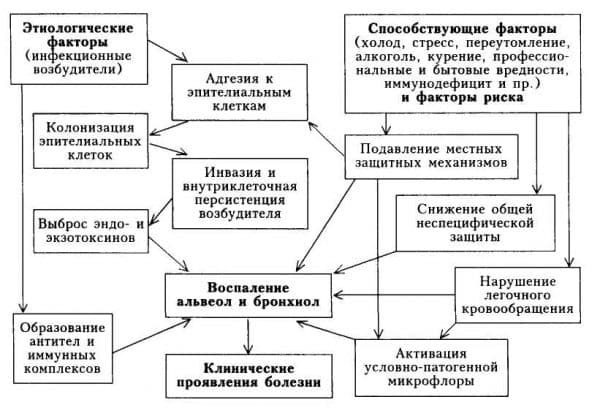
В последнее время пневмонию всё чаще провоцируют особые виды возбудителей: хламидии, легионеллы, микоплазмы и т. д. Медики причисляют пневмонию данной группы к атипичным формам болезни.
Для того чтобы вышеперечисленные возбудители, попав в организм человека, вызвали пневмонию, необходимо присутствие факторов, которые снижают иммунитет. Среди таких факторов следует выделить:
- Любые хронические заболевания, которые имеются у взрослого со стороны органов кровообращения, мочевыделительной системы; онкологические заболевания, болезни печени, ВИЧ-инфекция и пр.
- Травмы этой области.
- Вредные привычки.
- Длительная гиподинамия или полная обездвиженность (после операций, травм).
- Нерациональное питание с недостаточным содержанием витаминов, минералов и т. д.
- Тяжелые физические нагрузки.
- Хронические стрессы, неврозы, усталость.
- Некоторые лекарства: химиотерапия при онкологических болезнях, иммунодепрессанты, гормональная терапия.
- Попадание пищи при нарушенном акте глотания.
- Пожилой возраст.
- Аутоиммунные нарушения.
- Проникновение в дыхательные пути химических агентов.
Виды и классификации
Вредоносные микроорганизмы постоянно мутируют, фармакологическая промышленность выпускает разнообразнейшие средства, способные или не способные справиться с заболеванием. Чтобы как-то всё упорядочить потребовалась систематизация. Поэтому пневмонию классифицируют по срокам появления и формам, возбудителям, разновидностям течения, клинико – морфологическим характеристикам.
По срокам появления и формам
- Внебольничная (вне госпитальная). Инфицирование происходит в домашней среде. Болезнь может протекать в лёгкой форме или средней тяжести. Лечение преимущественно амбулаторное.
- Госпитальная (больничная) пневмония. Пациент инфицируется, пребывая на стационарном лечении. Это может быть усложнением любого заболевания.
- Аспирационная. Обычно болеют люди, у которых сложности с глотательным процессом. Также такой вид пневмонии может обнаружиться у человека, который выпил больше меры и у него открывается непроизвольный рвотный процесс. Массы, исторгающиеся при этом, могут попасть в дыхательную систему.
- Пневмония, возникающая на фоне иммунодефицита.

По возбудителям
- Бактерии. Причиной заболевания могут быть болезнетворные бактерии (стафилококки, стрептококки, пневмококки). У человека появляется высокая температура. Болит в груди при кашле. Кашель вначале сухой, а потом с мокротой, возможно даже розового цвета с примесью крови. Чувствуется одышка при незначительных физических усилиях. Определяют тип возбудителя после посева культуры. Лечение включает в себя применение антибактериальных средств (антибиотиков). Также используют симптоматическую терапию.
- Вирусы. Возбудителями могут быть риновирусы, вирусы гриппа А и В, аденовирусы и другие. Такая форма пневмонии является осложнением гриппа или ОРВИ. Протекает с очень высокой температурой. Пациент чувствует боли в суставах и мышцах. Донимает сильный кашель, мокрота может быть желто-зелёного цвета (гнойная). Потеря аппетита, слабость, одышка. Для лечения применяют антивирусные препараты. Но они могут помочь только после обнаружения первых симптомов. На третий – четвёртый день переходят к лечению антибиотиками.
- Смешанная форма. Инфицирование происходит бактериями и вирусами.
- Если пневмонию провоцируют гельминты, то у человека начинаются боли в животе, рвота. Поэтому лечение направлено в первую очередь на избавление от глистов.
По степени тяжести течения
Лёгкая, средняя, тяжелая и крайне тяжелая. И если при легкой форме симптомы слабо выражены, то в тяжел
