Какие препараты принимать при воспалении грушевидной мышцы

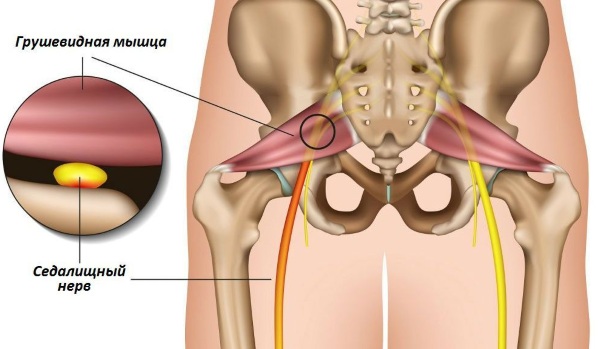
Воспаление грушевидной мышцы является заболеванием неврологического характера. Основной симптом патологии – это острый болевой синдром. Воспаление провоцирует ущемление ствола седалищного нерва и рядом расположенных кровеносных сосудов.
Возникает не только спазм, также происходит видоизменение морфологии мышечных волокон. Диагностику и лечение назначает врач невропатолог. Своевременная терапия на ранней стадии позволит избежать негативных последствий.
Причины синдрома
Существуют многие внешние и внутренние факторы, которые способствуют появлению воспалительного очага:
| Название | Описание |
| Внешние причины |
|
| Внутренние факторы |
|
Установить точный диагноз и определить причину заболевания поможет врач невропатолог. Важно своевременно обратиться в больницу и пройти обследование.
Основные признаки
Клинические признаки при появлении патологических процессов в области грушевидной мышцы помогут специалисту предварительно установить диагноз и назначить пациенту максимально информативное обследование. По присутствующим жалобам у человека врач невропатолог определит область патологического очага и глубину поражения мускулатуры.
Воспаление грушевидной мышцы (симптомы и лечение требуют проведения полной диагностики) провоцирует у человека следующие проявления:
| Название | Клиническая картина |
| Локальные |
|
| Признаки сдавливания седалищного нерва |
|
| Сосудистые проявления |
|
При появлении любых клинических признаков важно сразу обратиться в больницу. Прогрессирующее воспаление грушевидной мышцы приведет к неприятным последствиям. Своевременная терапия позволит избежать осложнений.
Диагностика
Комплексная диагностика при воспалении грушевидной мышцы осуществляется с целью определить источник патологии, чтобы подобрать максимально эффективное лечение и устранить его. Обследование также позволит дифференцировать заболевание, поскольку многие патологии сопровождаются схожей клинической картиной.
Воспаление грушевидной мышцы (симптомы и лечение требуют квалифицированной медицинской помощи) и его причину помогут определить следующие мероприятия:
| Название | Описание |
| Рентгенография | Обследуется пояснично-крестцовый отдел позвоночника. |
| Компьютерная томография (КТ) | Информативные диагностические методы, благодаря которым специалисты с высокой точностью определяют область локализации патологического очага (новообразования, травмы и другие заболевания). |
| Магнитно-резонансная томография (МРТ) |
Внешний осмотр и обследование врач невропатолог для постановки диагноза проводит следующими методами:
- Прощупывается грушевидная мышца под ягодицей.
- Выполняется поколачивание ягодицы, чтобы определить направление болевого синдрома.
- Врач также прощупывает область, где грушевидная мышца соединяется с крестцово-подвздошным сочленением.
- Пациенту необходимо лечь на здоровый бок и приподнять колено. Дискомфорт в таком положении указывает на спазм грушевидной мышцы.
- Больной наклоняется вперед, при этом не сгибает колени. Врач прощупывает ягодицу и область грушевидной мышцы, седалищного нерва, чтобы установить предварительный диагноз.
Для выявления воспалительного процесса пациенту делают новокаиновую блокаду. Лекарство вводят глубоко в мышечные волокна. Клинический спазм выявляется, если после укола человек чувствует себя лучше. В некоторых ситуациях на основе полученных результатов, пациента отправляют консультироваться с другими профильными врачами (онколог, ортопед, вертебролог, гинеколог, уролог).
Методы лечения препаратами
Воспаление грушевидной мышцы требует проведения комплексной терапии. Больным подбираются препараты, которые принимают внутрь и используют наружно. Важно строго придерживаться врачебных рекомендаций и дозировок, поскольку медикаменты провоцируют побочные эффекты. В тяжелых или экстренных ситуациях проводится оперативное вмешательство.
Растирки против воспаления
Для местного применения пациентам в комплексной терапии пораженной грушевидной мышцы назначают обезболивающие и противовоспалительные мази:
| Название | Применение | Противопоказания |
| Нурофен | Препарат наносится на кожу в пораженной области по 50-125 мг 4 раза в сутки. Гель рекомендуется втирать легкими массажными движениями до полного впитывания. Временной минимальный интервал между нанесением лекарства не должен быть меньше 4-х часов. Курс лечения продолжается 2 недели. |
|
| Долобене | Лекарство наносят на пораженную зону по 3 см 3-4 раза в сутки и распределяют легкими массажными движениями. |
|
 Долобене гель
Долобене гель
Преимущество местной терапии заключается в локальном воздействии на область развития воспалительного очага. Активные вещества лекарственных препаратов при этом в минимальных количествах всасываются в кровь.
Компрессы
Воспаления грушевидной мышцы (симптомы и лечение требуют проведения полной диагностики для постановки точного диагноза) в комплексной терапии помогут устранить примочки. Предпочтительно использовать стероидный анестетический медицинский препарат – Димексид.
Компрессы с ним делают 2-3 раза в сутки по 30 минут. Концентрированный раствор разбавляют водой в определенных пропорциях. Смачивают марлю или бинт полученным средством, прикладывают к больному месту в области ягодично-крестцовой зоны.
Для приема внутрь
Медицинские препараты для приема внутрь врач невропатолог подбирает пациентам, руководствуясь результатами комплексного обследования. Учитывая также состояние человека и индивидуальные особенности его организма.
| Группа лекарств | Название | Применение |
| Спазмолитики | Но-Шпа, Папаверин | Лекарства уменьшают спазм и предупреждают повторные приступы болевого синдрома. Таблетки следует принимать внутрь целиком, запивать небольшим количеством жидкости. Взрослая дозировка составляет 0,04-0,08 г 2-3 раза в сутки. В тяжелых или экстренных случаях лекарство вводится внутримышечно или внутривенно. |
| Противовоспалительные нестероидные средства | Диклофенак, Мелоксикам | Препараты купируют воспалительный процесс, предупреждают его распространение на рядом расположенные ткани и уменьшают болезненные ощущения. Лекарство вводится внутримышечно по 75 мг 1-2 раза в сутки. Лечение продолжается 4-5 суток. |
| Обезболивающие препараты | Темпалгин, Баралгин | Таблетки следует принимать внутрь во время еды или после трапезы, запивать небольшим количеством воды. Взрослым пациентам назначают по 1 таблетке 1-3 раза в день. |
| Миорелаксанты | Мидокалм, Баклофен | В сутки взрослым пациентам назначают по 150-450 мг лекарства. Дозировку рекомендуется разделить на 3 приема. Таблетки принимают во время еды. Лекарство в тяжелых ситуациях вводят внутримышечно или внутривенно через капельницу. |
| Глюкокортикостероидные средства | Дипроспан, Эуфиллин | Лекарство вводят внутримышечно по 1-2 мл. |
| Сосудистые препараты | Трентал, Актовегин | Дозировка препарата подбирается индивидуально в каждом отдельном случае. Стандартно взрослым назначают по 2-4 таблетке 2-3 раза в сутки. Лекарство проглатывают целиком, не разжевывают и запивают достаточным количеством воды. Таблетки следует принимать после еды. |
| Витамины группы B | Нейрорубин, Мильгамма | Лекарства принимают перед едой или после употребления пищи. Таблетки проглатывать целиком, запивать небольшим количеством воды. Взрослым назначают по 1-2 таблетке в сутки. Курс лечения продолжается 4 недели. |
| Хондропротекторы | Терафлекс, Артра | Лекарства назначаются в профилактических целях, чтобы предупредить необратимые осложнения в области сустава. Взрослым назначают по 1 капсуле 2 раза в сутки. Курс лечения продолжается минимум 3 недели. |
 Мильгамма
Мильгамма
Правильно подобранное лечение поможет уменьшить спазмы и восстановить нормальный образ жизни человека, также предупредить появление серьезных осложнений. Устранить спастические синдромы, если не помогают лекарства, позволяют медикаментозные блокады.
Лечебная физкультура
Лечебная гимнастика является обязательным и ежедневным методом терапии при поражении грушевидной мышцы. Специально подобранные упражнения помогут расслабить поврежденную мускулатуру и рядом расположенные участки. После выполнения лечебной гимнастики улучшится кровообращение.
Занятия рекомендуется делать под наблюдением квалифицированного специалиста и предпочтительно, придерживаясь определенной последовательности:
- Лечь на спину, ноги согнуть в коленях. Оттолкнуть с максимальными усилиями одно колено другим в сторону.
- Лечь на спину, прижать плечи к полу. Одну ногу выпрямить. Вторую согнуть в области колена. Ладонью со стороны прямой ноги прижать колено к полу. В таком положении оставаться 30 сек, затем вернуться в исходную позицию. Выполнить упражнение с другой ногой.
- Занять горизонтальное положение, лежа на спине. Согнуть обе ноги в области колена и приподнять их. Упражнение поможет растянуть грушевидную мышцу. Больную ногу закинуть на здоровую. Обхватить двумя руками бедренную часть и подтянуть к себе.
- Сесть на стул. Ноги расставить широко, колени соединить. На одну руку опереться со стороны спины. Вторую верхнюю конечность вытянуть вперед. В таком положении необходимо медленно вставать, пока не разомкнуться колени.
Лечебную физкультуру рекомендуется выполнять каждый день по 3 раза. Уже после первого курса занятий пациент почувствует облегчение. Уменьшится жжение, дискомфорт и болевой синдром.
Мануальная терапия
Лечение воспаления при поражении грушевидной мышцы осуществляется комплексными методами, среди которых успешно используется мануальная терапия. Сеансы в обязательном порядке проводит опытный специалист – врач остеопат.
Мануальная терапия помогает уменьшить симптомы патологических процессов, в том числе сильный болевой синдром. Разблокировать защемленный седалищный нерв и восстановить двигательные функции пораженной нижней конечности.
Массаж и самомассаж
На ранних стадиях развития воспалительного процесса в области грушевидной мышцы пациентам рекомендуется посещать массажные процедуры. Сеансы проводятся квалифицированным специалистом. Сначала разминается околопозвоночная область, затем пояснично-крестцовая зона. Захватывается также ягодица с больной стороны и задняя поверхность ноги.
Курс лечения грушевидной мышцы предусматривает проведение 12 массажных процедур. Каждый сеанс длится 15-20 мин. Дальше необходимо сделать перерыв на месяц и продолжить лечение.
Для проведения самомассажа рекомендуется пользоваться специальным аппликатором Кузнецова. Он улучшает кровообращение в пораженной области, быстро устраняет болезненные ощущения и дискомфорт, предупреждает также появление обострений на фоне воспалительного процесса.
Лечебный сеанс самомассажа можно провести с применением теннисного мяча. Подложить его под больную область и кататься на нем, отталкиваясь руками и ступнями. Упражнения совершать без усилий и больших нагрузок, в медленном темпе. Рекомендуется заниматься каждый день по 4 часа. При появлении сильных болезненных ощущений, отказаться от самомассажа и обратиться в больницу к врачу.
Рефлексотерапия
При воспалении грушевидной мышцы пациентам также показано рефлексотерапия. Лечение подбирается в каждом случае индивидуально, с учетом поставленного диагноза, результатов обследования и индивидуальных особенностей организма.
Рефлексотерапия осуществляется следующими методами:
- постановка блокады;
- массаж активных точек на теле пациента;
- прогревание;
- воздействие лазером;
- массаж определенных точек в области ушных раковин.
Специально подобранный метод рефлексотерапии уменьшит болевой синдром, продлит период ремиссии, улучшит функционирование клеток в области повреждения мышцы. Активизирует процесс кровообращения и усилит проводимость нейронов.
Физиопроцедуры
Воспаление грушевидной мышцы (симптомы и лечение поможет определить врач невропатолог после проведения полного обследования) успешно устраняется в комплексе с физиотерапевтическими процедурами. Они помогают уменьшить спазмы мышц и устранить болевой синдром.
Пациентам назначаются следующие физиотерапевтические сеансы:
- прогревание пораженной области ультравысокочастотными лучами;
- ультразвуковое воздействие;
- лекарственный электрофорез;
- амплипульс;
- динамические токи;
- фонофорез;
- вакуумный массаж;
- парафиновые аппликации;
- лечение низкочастотными токами;
- лазерное лечение.
Максимально положительных результатов можно добиться, если физиолечение проводить в комплексе с традиционной терапией.
После каждого сеанса постепенно уменьшается болевой синдром, воспалительный процесс. Улучшается кровообращение, активизируется регенерация поврежденных тканей. Самостоятельно в домашних условиях можно использовать лечебный препарат – Витафон.
Народные средства
Нетрадиционные методы допускается применять при воспалении грушевидной мышцы в качестве вспомогательных средств, чтобы уменьшить болезненные ощущения и другие симптомы патологического состояния. Рецепты следует подбирать с врачом невропатологом. Многие используемые природные компоненты могут спровоцировать аллергическую реакцию или индивидуальную чувствительность.
Эффективные народные средства:
| Название | Рецепт приготовления | Применение |
| Компресс, растирка | Смешать одинаковыми пропорциями валериану, тройной одеколон, жгучий перец и боярышник. Добавить 10 таблеток аспирина, предварительно измельчить. Полученную смесь необходимо хорошо перемешать и оставить в темном месте на 7 дней. | Готовое лекарство рекомендуется использовать для компрессов и растирки поврежденной области при воспалении грушевидной мышцы. |
| Лечебная смесь | Измельчить при помощи блендера корень хрена и черной редьки. Смешать полученную кашицу с солью (1 ст. л.) и уксусной кислотой (1 ст. л.). Все компоненты перемешать до однородной консистенции и оставить на 7 дней в темном месте, периодически встряхивать. | Полученную массу следует использовать для компрессов. Накладывать кашицу на марлевую ткань и прикладывать к области на ноге, где расположена грушевидная мышца. Компресс оставляют максимум на 15 мин, затем все снимают. |
| Целебный отвар | Соединить одинаковыми пропорциями цветки лекарственной календулы, чабреца и малины. Все компоненты хорошо перемешать и залить 2 ст. л. горячей водой. Настоять 40-60 минут и процедить. | Готовый цветочный отвар рекомендуется употреблять внутрь по 1/3 ст. перед едой. Курс лечения продолжается 10-14 суток. |
Справиться с воспалительным процессом в области грушевидной мышцы также поможет целебный чай на основе цветков ромашки, календулы и корня аира. Все компоненты смешивают одинаковыми частями, заваривают кипятком. Настаивают, процеживают и пьют в течение дня вместо чая. Отвар рекомендуется употреблять на протяжении месяца регулярно.
Воспаление грушевидной мышцы – это неврологическое заболевание, которое приносит существенный дискомфорт человеку и нарушает его привычную жизнь. Симптомы патологии нельзя оставлять без внимания, поскольку при отсутствии своевременного лечения повышается риск появления серьезных осложнений, вплоть до инвалидности.
Видео о лечении грушевидной мышцы
Лучшее упражнения для лечения грушевидной мышцы:
Синдром грушевидной мышцы, симптомы которого описаны в этой статье, является тяжелой патологией, провоцирующей непрекращающийся болевой синдром. Заболевание относят неврологическим патологиям.
Признаки отмечаются у 80% пациентов, страдающих от дороспатий пояснично-крестцового отдела. Очень часто патология вовремя не диагностируется и лечение в этом случае проводится долго. Оно требует применения большого количества лекарственных средств.
В чем суть синдрома грушевидной мышцы
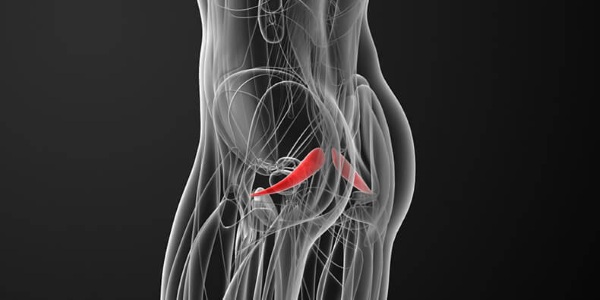
Синдром грушевидной мышцы – патологическое состояние, которое специалисты относят к группе компрессионно-ишемических невропатий. Заболевание вызывается ущемлением ствола седалищного нерва и близлежащей сосудистой системы. В качестве ведущего маркера заболевания выступает спазмирование и видоизмененная морфология мышечных волокон.
Мышца с парным строением находится в ягодичной области и представляет нижнюю часть седалищного отверстия в тазу. Обладает формой щели и очерчена крестцово-бугристой связкой. Через отверстие подгрушевидной мышцы проходит седалищный нерв, нерв бедренной части, ягодичный и половой пучок нервов. Они обладают фасциальными капсулами, но подвержены воздействию давления извне.

Болезненное сокращение мышцы вызывает ее утолщение, которое способствует сокращению диаметра отверстия. Проходящие в мышечных волокнах сосуды и нервы оказываются прижатыми к костной системе, что вызывает неприятную ноющую боль.
Причины развития
Синдром грушевидной мышцы, симптомы которого приносят дискомфорт, требует обращения за консультацией к невропатологу. Он проводит надлежащий осмотр и лечение. По механизму развития патология может носить как первичный, так и вторичный характер.
| Первичный | Вторичный |
|
|
Симптоматика синдрома
Ведущим маркером патологии является постоянная боль, которая не купируется даже при терапии. Болевые ощущения обладают несколькими патогенетическими механизмами, и проявляется параллельно с иными признаками. Болезнь начинается с болевых ощущений поясничного отдела (люмбалгии) и болей в области седалищного нерва (ишиалгии).
Патология заключается в нескольких признаках:
- Локальных. Они выражены в возникновении спазмов в мышцах.
- Нейропатических. Они спровоцированы компрессионным воздействием на область седалищного нерва. Включается нарушения движения вегетативной природы.
- Сосудистых. Они спровоцированы ущемлением сосудов в области ягодиц.
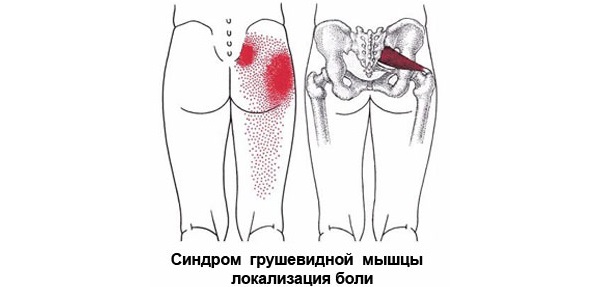
Боль носит тянущий и ноющий характер. При ходьбе, приседаниях провоцируется обострение боли. Сокращению неприятных ощущений способствует незначительное разведение ног в лежачем или сидячем положении. Устранить дискомфорт окончательно невозможно.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, осложняется ишиалгией.
Страдающие от недуга люди предъявляют жалобы на прострелы в бедре, которые сопровождаются:
- чувством озноба;
- жжением;
- онемением;
- чувством ползания мурашек.
Также предъявляются жалобы на болевые ощущения в голени и стопе, которые становятся более интенсивными при смене погодных условий, ходьбе и стрессе. К двигательной симптоматике следует отнести парезы голеностопных мышц.
Сосудистые нарушения заключаются в перемежающейся хромоте. При этом она провоцируется не только компрессией артерий, но и спазмом мелких артерий. Помимо перемежающейся хромоты пациента может беспокоить чувство холода в пальцах стопы, побледнение кожного покрова ноги.
Возможно развитие таких дополнительных проявлений, как нарушение функции сфинктера уретры и прямой кишки. При этом мочеиспускание сопровождается паузами, а дефекация — неприятными ощущениями.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение описаны в этой статье, требует проведения диагностики. Она должна осуществляться профессиональным специалистом, так как признаки патологии маскируются под другие заболевания. Для подтверждения применяется пальпация болезненных участков и близлежащих областей.
 В статье подробно рассмотрены симптомы и лечение синдрома грушевидной мышцы.
В статье подробно рассмотрены симптомы и лечение синдрома грушевидной мышцы.
Обычно исследуют:
- внутреннюю область вертела бедра;
- сочленение крестца;
- связочный аппарат крестцово-остистой области;
- область таза;
- грушевидную мышцу.
Одним из самых точных методов диагностики выступает пальпация трансректальной области. При напряженности функционально нарушенная мышца приобретает упругость. Также в качестве диагностики применяется новокаиновая инъекция, которая вводится в толщу мышцы. Если пациент чувствует облегчение, то имеется клинический спазм.
Дополнительные методы обследования предполагают проведение:
- ЭМГ;
- КТ;
- МРТ;
- рентгенографии.
Но основную роль в современной диагностике специалисты отводят клиническому тестированию.
Терапевтические рекомендации
При диагностированной патологии назначается медикаментозная терапия, которая зависит от первопричины заболевания. Они способствуют устранению спазмов и помогают вернуть привычный образ жизни. Также специалистом может быть назначена лечебная физкультура.
Обязательным компонентом лечения выступает:
- массаж,
- компрессы.
- физиотерапевтические процедуры.
Параллельно с медикаментами используются и рецепты народной медицины.
Лечебная физкультура
Лечебная физкультура должна проводиться на регулярной основе. Гимнастические упражнения способствуют расслаблению грушевидной мышцы и активации близлежащих мышц. Они подбираются в индивидуальном порядке. Лучше, если они будут выполняться в домашних условиях под руководством специалиста.

Он всегда сможет помочь и подсказать. С тренером эффект от упражнений будет выше. Возможно, что первый курс не принесет ощутимых результатов. Человек может жаловаться на чувство жжения, дискомфорт, а также боль, но через некоторое время наступает положительный эффект.
Обязательным условием является строгая последовательность упражнений:
- Лечь на спину с согнутыми ногами в области коленей и развести их. Одно колено резким движением оттолкнуть другим. Длительность давления составляет 2 секунд.
- Лечь навзничь с прижатыми к полу плечами. Ногу зафиксировать в выпрямленном состоянии, другую согнуть в колене. Противоположной к согнутой ноге ладонью прижать колено к полу через вторую конечность. Удерживать тело в этой позиции советуется примерно 30 секунд. Аналогичные движения осуществить со второй ногой.
- Лечь на спину с согнутыми в коленях ногами и удерживать их на весу. Такое упражнение способствует растяжению грушевидной мышцы. Пострадавшую конечность следует закинуть на здоровую, обхватить руками бедренную часть опорной ноги и подтянуть е себе.
- Сесть, расставив широко ступни, ноги согнутые в коленях соединить. Опереться рукой на кушетку, вторую потянуть вперед и начать подъем. При выпрямленном локте пациент сможет выпрямить тело. На этой фазе упражнения колени становятся разомкнутыми.
- Взять эспандер или эластичную ленту. Один конец ленты следует закрепить к жесткой опоре, второй конец накинуть на стопу с поврежденной стороны. Пациент должен встать к опоре боком и преодолевая сопротивление ленты, отводить ногу вбок на максимальное расстояние, при этом, не сгибая колено. В исходное положение ногу следует возвращать не спеша, сдерживая давление эспандера и перекладывая нагрузку на другую на ногу.
Специалисты рекомендуют выполнять упражнения 3 раза в день. Для получения максимального эффекта советуется отказаться от тренировок иного характера или понизить их интенсивность.
Самомассаж
Он способствует устранению спазмов, нормализации кровообращения, восстановлению функциональности мышц. Массаж вполне можно выполнять самостоятельно. Курс включает 12 процедур. Повторить его рекомендуется через месяц. Массаж не предполагает использование специальных приспособлений. Потребуется коврик, который постилается на жесткую поверхность.
Пациент ложиться поврежденной ягодицей вверх, расслабляет мышцу и массирует ее большим пальцем руки. Особое внимание советуется уделить существующим уплотнениям и областям, в которых ощущается боль.

Следует придерживаться следующих рекомендаций:
- Для обеспечения доступа к большей части мышцы нога при массаже должна находиться в слегка подогнутом состоянии.
- Для массажа можно применять теннисный мяч.
- Массаж направляется сверху вниз вдоль мускульных волокон.
- Движения отличаются плавностью и осуществляются без надавливаний.
Если при диагностированном воспалении массаж вызывает боль, то следует ограничиться разминаниями по кругу в области поражения. Массаж проводится каждые 4 часа.
Народная медицина
Средства, предлагаемые народной медициной, направлены на купирование болевых ощущений и воспалительного процесса. На них требуется достаточное количество времени. Параллельное применение с основной медикаментозной терапией усиливает эффект последней.
Предлагаются следующие рецепты:
- Берется 200 мл одеколона. Он смешивается с 1/2 частью настойки боярышника, таким же количеством валерьяны, двойной дозой настойки красного перца. Смесь настаивается сутки. Ее следует втирать в мышцу 3 раза в день. Средство способствует устранению болевых ощущений, воспалительного процесса и спазмов.
- Цветки калины, чабреца и календулы берутся в одинаковых пропорциях. Две ложки травяного сбора заливается кипятком и настаивается в течение 1 часа. Пьется по 13 стакана смеси перед сном.
- Смешивается лавровый лист с хвоей можжевельника в пропорции 6:1 и тщательно растереть до состояния порошка. Добавляется 12 частей растопленного сливочного масла. Полученное средство следует втирать в болезненный участок. При ущемлении нерва это средство способствует купированию болевых ощущений и снятию напряженности в мышечной системе.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, не должен устраняться только народными средствами лечения. Требуется консультация специалиста. Один и тот же метод не должен использоваться больше месяца.
Компрессы
В медицине применяются компрессы с димексидом, кортикостероидами и анестетиками. Они накладываются на полчаса крестец и ягодичную область.

Применение компрессов предлагает и народная медицина:
- Берется по 200 г корней хрена и редьки черной. Сырье измельчается до порошка и смешивается. К порошку добавляется 1 ст. л. соли, уксуса и очищенного керосина. Смесь настаивается неделю в темном прохладном месте. В дальнейшем ее хранят в холодильнике. Средство наносится на марлю и прикладывается к пораженной области, сверху накрывается бумагой или пищевой пленкой. Держится до ощущения легкого жжения. Долго держать компресс не рекомендуется во избежание ожога. Процедура проводится по утрам и вечерам до полного выздоровления.
- Берется 50 г цветков конского каштана, которые заливаются 500 мл винного уксуса. Марля пропитывается настоем и прикладывается к пораженному участку на ночь. Такой компресс способен устранить боль и спазмы.
Лекарственные средства
Для купирования синдрома применяются медикаменты следующих групп:
- Спазмолитики. Они снимают спазм и не допускают появление повторных приступов. Самым распространенными препаратами являются те, в состав которых включено вещество дротаверин.
- Миорелаксанты. Они применяются при малом эффекте спазмолитиков. Эффективными средствами являются Мидокалм, Сирдалуд, Баклофен.
- Противовоспалительные средства нестероидной группы. Они способствуют блокировке воспалительного процесса, препятствуют распространению патологии на близлежащие области, купируют болевые ощущения. Нередко лекарственные средства вводятся внутримышечно, что обеспечивает более быстрое действие на волокна. Популярны такие средства, как Диклофенак, Кетанол, Мелоксикам, Вольтарен. Если боли носят слишком интенсивный характер, то инъекции дополняются анальгизирующими препаратами.
- При интенсивных болях показана новокаиновая или лидокаиновая блокада. Вовлеченные в патологический процесс мышцы инфильтруются анестетиками. Зачастую для блокад используются глюкокортикостероидные средства двухфазного действия. Их применение способствует сокращению отечности и устраняет воспалительный процесс в мышечной системе и седалищном нерве. Прекрасным анальгезирующим и противовоспалительным эффектом обладает применение таких лекарств, как Новокаин, Лидокаин, Эуфиллин, Лидаза в совокупности с Дексаметазоном, Гидрокортизоном, Дексазоном, Дипроспаном.
- Витамины группы В. Показано применение препарата Мильгамма, а также препаратов Нейрорубин, Неуробекс, Нейромультивит.
Кинезотерапия для лечения мышечно-тонического спазма
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, устраняется посредством кинезотерапии. Метод является разновидностью лечебных упражнений. Упражнения способствуют восстановлению функциональности опорно-двигательного аппарата.
Положительным воздействием обладает:
- растяжение мышц бедра и ягодиц;
- упражнения с эластичным бинтом;
- выпады;
- приседания;
- разведение бедер;
- подъем с сидячей позиции на одной ноге;
- мостик;
- подъем тазовой области вверх с лежачего положения.