Какими препаратами лечить воспаление слюнной железы
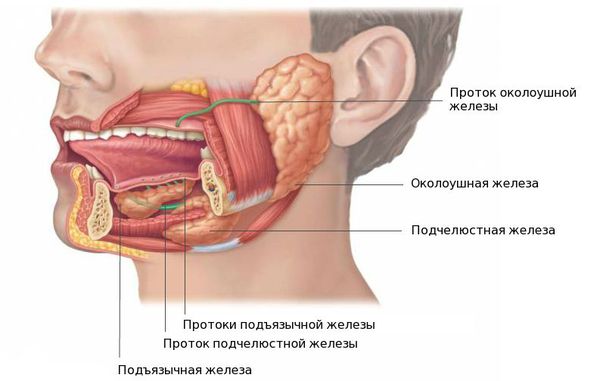
Слюнных желез у человека не так уж и мало. Две околоушных (по одной у каждого уха), две подчелюстных (с каждой стороны под нижним краем челюсти) и две подъязычных Помимо этого много разных мелких железок в небе, щеках, языке, губах, слизистой и подслизистой рта.
И каждая из этих слюнных желез в один далеко не прекрасный день может воспалиться, принеся своему обладателю немало хлопот. Состояние это будет называться сиаладенитом. А частный случай воспаления околоушной слюнной железы именуется паротит. О воспалении слюнных желез, симптомах и лечении сиаладенита мы расскажем далее.
Почему они воспаляются
Виновниками воспалительных изменений чаще всего становятся:
- Бактерии:

- стрептококки и коринобактерии полости рта,
- золотистый стафилококк,
- кишечная палочка и другие анаэробы,
- микобактерии туберкулеза,
- возбудители сифилиса.
- Актиномицеты – бактерии, которые на определенной стадии ветвятся подобно грибковому мицелию.
- Вирусы (эпидемического паротита, Эпштейн-Барра, цитомегаловирус).
При попадании инфекционного агента в слюнной железе слизистая отекает, происходит сужение выводящего слюну протока, в нем скапливается прозрачная или гнойная жидкость, затрудняется слюноотделение. При продолжительном существовании такой ситуации железа постепенно атрофируется или рубцуется, переставая вырабатывать и выделять достаточное количество слюны.
Инфекция чаще всего проникает через устье протока, реже с током крови, лимфы:

- на фоне респираторных инфекций глотки, трахеи, периодонтита, фурункулов кожи
- или по контакту из рядом расположенных областей (при гнойном разлитом воспалении мягких тканей).
Основные причины:
- Причины воспаления слюнных желез в 30% случаев — вирусы паротита (или Свинка).
- Помимо инфекционного процесса поражение желез может входить в программу ревматических заболеваний (синдром Шегрена)
- и лучевых повреждений.
- До 40% всех воспалений приходится на долю стоматологии.
Острый сиаладенит чаще инфекционный.
Хроническое воспаление вовлекает в процесс саму ткань железы (паренхиматозный), ее соединительную капсулу (интерстициальный) или проток. При этом болезнь тянется более 3 месяцев с периодами разгара и затихания воспаления.
Что можно заметить
Острый процесс характеризуется следующими проявлениями:
- На месте расположения воспаленной железы появляется отек,
- Она при нажатии болезненная и плотная.
- Если массировать железу, из ее протока может выделяться гной.
- Во рту сушит из-за малого количества слюны или наоборот, слюна течет все время.
- Может повышаться температура.
Боли, которые ощущает больной, располагаются в проекции пораженной железы, могут отдавать в ухо, шею, нижнюю челюсть, полость рта (поражение подчелюстных слюнных желез). Они носят давящий, распирающий характер.

Факторы, способствующие сиаладениту:
- обезвоживание,
- высокое содержание кальция в крови (могут формироваться камни протоков желез, закупоривающие их).
Хроническая форма заболевания чаще приводит к рубцеванию и атрофии железистой ткани, из-за чего существенно падает выработка слюны, затрудняется глотание и речь.
- Для интерстициального сиаладенита характерна безболезненная припухлость железы. Им чаще болеют люди старше 40 с погрешностями иммунитета (с сахарным диабетом, гипотиреозом). В начале процесса (процесс часто симметричный) железы плотно-эластичные, затем они уплотняются. Может появляться сухость во рту, падение работоспособности. В обострении появляются боли, усиливающиеся на холод.
- Паренхиматозный вариант чаще врожденный. Так же есть периодическое припухание, выделение слюны с примесью гноя, с постепенным падением уровня выработки слюны.
- Протоковый вариант развивается как на фоне врожденного более широкого протока, так и вследствие приобретенного его расширения (у трубачей, стеклодувов) обычно в пожилом возрасте. Не сбрасывают со счетов и инородные тела в протоке, которые часто дают симптомы воспаления подчелюстной слюнной железы. Обычно заболевание начинается внезапно с распирающей боли и ее увеличения, чаще после еды. При надавливании нанее выделяется секрет. При присоединении бактериальной флоры повышается температура, нарастает отек, выделяется гной.
Самое грозное осложнение такой патологии – абсцедирование (образование ограниченного гнойника на месте железы) и сепсис.
Свинка
Под эти душевным названием протекает острое воспаление околоушной слюнной железы (паротит). Заболевание вызывает вирус, передающийся воздушно-капельным путем от человека, который заразен до девятых суток от начала болезни. Болеют чаще дети и не привитые в свое время взрослые. Так как вирус имеет сродство к железистой ткани, то под удар могут попадать и другие слюнные железы, а также поджелудочная и яички у мужчин или мальчиков, яичники у женщин.
Вирус плохо переносит внешнюю среду, чувствителен к антисептикам и ультрафиолету, но выносит низкие температуры и замораживание. После внедрения его РНК в клетки инфицированного до развития клиники проходит порядка 18 дней.
Симптомы одностороннего воспаления слюнной железы: отек, боли около уха, слюнотечение, мышечные и головные боли, подъем температуры.
Диагностический поиск
С жалобами к детям вызывают педиатра, взрослые приходят сами к терапевту, инфекционисту, стоматологу, реже – хирургу или венерологу.
Диагноз подозревают на основании жалоб, осмотра, ощупывания железы.
- УЗИ и рентгенография – методы визуализации желез.
- Чтобы уточнить природу воспаления, выполняют серологические пробы крови (при подозрении на вирусную инфекцию): ищут иммуноглобулины к антигенам вирусов. Например, при паротите, в период инкубации иммуноглобулинов может еще не быть или их титр низок (повторяют анализ через пару дней). С момента появления симптомов в крови есть иммуноглобулины М, при развернутой болезни – M и G. После ее разрешения – G (они же обеспечивают иммунитет после перенесенного заболевания).
- Для бактериальных и вирусных инфекций универсальным способом диагностики с максимальной чувствительностью остается полимеразная цепная реакция (для крови или отделяемого железы). Она же может использоваться в качестве экспресс-диагностики.
- Бактериальные агенты позволяют выполнить и более сложный и длительно выполняющийся культуральный посев отделяемого железы с ростом колоний бактерий и определением их чувствительности к антибиотикам.
- Биопсия может потребоваться в случаях подозрений на аутоиммунный процесс или для дифференциальной диагностики.
Как лечить
Больному выбирается охранительный режим. Лечение воспаления слюнных желез на начальном этапе амбулаторное. Показана молочно-растительная диета, обильное питье, полоскание рта подкисленными (соком лимона) растворами или Капосолом.
- Варианты местного лечения:
- При паротите – согревающие спиртовые компрессы на околоушную область, синяя лампа (соллюкс), в условиях поликлиники – УВЧ, электрофорез.
- При воспалении желез ротовой полости – полоскание антисептиками (Мирамистином, раствором Фурациллина: 2 таблетки на стакан воды), растворами пищевой соды: чайная ложка на стакан воды.
- Противовирусные препараты применяют чаще при паротите, но эффективность их на сегодня слабо доказана.
- Если проводится антибактериальное лечение, какие антибиотики выбрать? Выбор проводится на основании высокой устойчивости флоры ротовой полости к антибиотикам. Препараты первой линии — это Амоксициллин (Оспамокс, Амосин) и Амоксициллина клавуланат (Амоксиклав, Флемоклав, Аугментин), второй – Цефиксим (Зиннат, Супракс) или Джозамицин (Вильпрафен).
- Для снижения болей, интоксикации и лихорадки могут применяться Парацетамол, Ибупрофен (до трех раз в сутки).
- Хронический процесс в стадии обострения требует антимикробной терапии, обезболивания. В стадии ремиссии – рассасывающую терапию или замещение дефицита слюны (полоскания Капосолом). Той же тактики придерживаются при синдроме Шегрена и лучевых поражениях желез.
- Хирургический этап может потребоваться при нагноении желез, камнях протока. Камни могут удаляться при бужировании протока, литотрипсии, литоэкстракции.
Профилактика
Для паротита – прививки в детском возрасте, неспецифические карантинные мероприятия в детских коллективах во время эпидемий, санитарная обработка помещений, меры индивидуальной защиты для не болевших взрослых, ухаживающих за больными (маски, мытье рук).
Также стоит обращать внимание на состояние иммунного ответа (полноценно питаться, корректиировать гормональные патологии, не принимать бесконтрольно препараты, снижающие иммунитет, беречься от радиации).
Как ни парадоксально, от специфического воспаления слюнных желез на фоне половых инфекций защищают меры барьерной контрацепции (презервативы, латексные салфетки).
Своевременное и профилактическое посещение стоматолога, адекватный уход за зубами и ротовой полостью предупреждает развитие одентогенного сиаладенита.
Дата публикации 26 октября 2020Обновлено 26 октября 2020
Определение болезни. Причины заболевания
Сиалолитиаз, или слюнно-каменная болезнь (греч. sialon слюна + lithos камень) — это заболевание, для которого характерно формирование камней в слюнной железе и её хроническое воспаление.
В норме у человека выделяют три пары слюнных желёз: подъязычные, поднижнечелюстные и околоушные. Также в ротовой полости имеются мелкие железы, например нёбные, щёчные и язычные. Их задача состоит в образовании и выделении слюны. Наиболее часто процессу образования камней в протоках железы и последующему воспалению подвергается подчелюстная железа (89 — 95 % от всех случаев), далее по убыванию околоушная и крайне редко подъязычная, иногда камни могут образовываться в малых слюнных железах [3].

Заболевание зачастую выявляют в возрасте 20—45 лет — конкременты (камни), которые начали расти ещё в детстве, к этому возрасту достигают размеров, затрудняющих отток слюны и вызывающих жалобы. У мужчин сиалолитиаз встречается чаще, чем у женщин [11]. У детей слюннокаменная болезнь наблюдается редко [1].
Образование слюны — начальная стадия переваривания пищи. Слюна содержит в себе ферменты, антибактериальные вещества и растворённые минералы. Достоверно причины формирования камней в слюнных железах неизвестны. Выделяются лишь факторы, которые благоприятствуют развитию патологии:
- Механическое воздействие на слюнные железы в области выводного протока, например при травмах от зубов и коронок. Изменение просвета протока железы вследствие травмы нарушает отток слюны, что способствует образованию камня.
- Воспаление, при котором в железе скапливается микрофлора и возникает гной. Нарушение появляется из-за наличия воспалительного процесса в близлежащих тканях или попадания патогенных микроорганизмов в проток железы. Если причина сохраняется, то со временем конкременты увеличиваются из-за ухудшения оттока слюны, обменных нарушений и обострения процесса. Воспалению подвержены подъязычные и подчелюстные железы.
- Сужения и перегибы слюнных желёз и протоков.
- Нарушение обмена кальция из-за вредных привычек, приёма лекарственных препаратов, низкого качества питьевой воды, системных заболеваний (например, проблем со щитовидной железой).
- Недостаток или полное отсутствие витаминов — чаще всего к заболеванию приводит дефицит витамина А.
- Повышенная свёртываемость крови.
- Попадание в проток железы инородного тела. Вокруг него активно размножаются бактерии, образуя камень. Это может быть твёрдый фрагмент пищи, кость, оставшийся в крупе камень, чешуйка от рыбы и др.
В основном образуется один камень, однако иногда встречаются и множественные конкременты. Одновременно несколько желёз поражается крайне редко. Вес камней может колебаться от долей грамма до нескольких десятков граммов. Конкременты бывают различной формы: продолговатой, округлой или неправильной; в их центре часто находятся инородные тела. Слюнной камень в основном состоит из неорганических солей — фосфатов и карбонатов кальция. При сиалолитиазе внутри тканей железы наблюдается хроническое воспаление и нарушение питания тканей, что приводит к образованию соединительной ткани, окружающей дольки железы и её расширенные протоки.
Развитию сиалолитиаза также способствует применение антихолинергических препаратов. Приём этих лекарств угнетает выделение слюны, что приводит к накоплению в полости рта различных пищевых остатков. При этом растёт риск попадания их в проток железы и увеличивается количество бактерий в полости рта, что способствует образованию камней. Эти причины усиливаются при уменьшении употребления воды, однако исследования по выявлению взаимосвязи между данными факторами не проводились.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сиалолитиаза
Клиническая картина во многом определяется степенью воспаления и проявляется симптомами сиалоаденита.
Первые признаки нахождения камня в протоке железы:
- отёк слюнной железы;
- покалывающие, распирающие боли в области поражённой железы во время приёма пищи;
- иррадиация (распространение) боли в другие области.
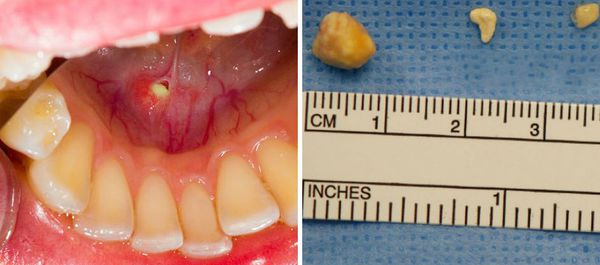
В месте расположения камня нередко возникают абсцессы. Если абсцесс поверхностный, то он заметен визуально, если глубокий, то его можно обнаружить только при обследовании либо во время операции. При самостоятельном прорыве абсцесса камень может выйти вместе с гноем.
При затяжном развиии болезни железа постепенно уплотняется. Из её протока выделяется вязкая слюна с примесью взвеси или хлопьев различных солей, слизи, иногда гноя.
В результате данного недуга функционирование слюнной железы может сократиться вплоть до полного прекращения. В этом случае во рту возникает сухость, появляются сложности при разговоре и приёме пищи. Однако таких симптомов может и не быть, поскольку всё зависит от компенсаторных возможностей организма [2].
Первым клиническим признаком наличия конкремента в протоке железы считается замедление выделения слюны. Также при приёме пищи происходит увеличение слюнной железы, возникает чувство её распирания, а в последствии боль («слюнная колика»). Данные проявления порой сохраняются в течение нескольких минут или часов и постепенно исчезают, но возвращаются во время следующего приёма пищи, а порой даже при мысли о еде.
Заболевания прогрессирует постепенно, но при остром приступе симптомы развиваются за часы.
Сиалоаденит подчелюстной железы характеризуется следующими чертами:
- непреодолимое чувство жажды, сухость слизистой;
- привкус гноя;
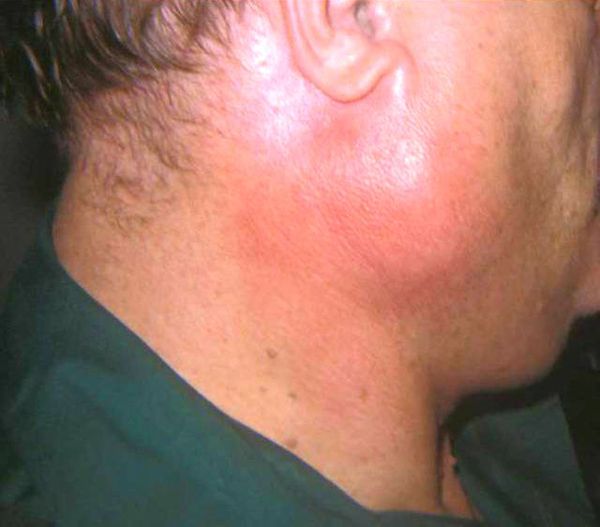
- покраснение и отёк в подчелюстной области;
- локальное увеличение температуры;
- приступообразная боль, отдающая в горло и основание языка;
- образование гнойника в полости рта;
- симптомы интоксикации и ухудшение общего самочувствия;
- употребление пищи и речь сопровождаются болью, поэтому пациент, как правило, отказывается от еды [3].
При формировании конкрементов в околоушной железе происходит одностороннее поражение и наблюдается асимметричная деформация. У пациентов возникают следующие симптомы:
- ощущение вздутия (распирания) в области поражения;
- покраснение и отёк одной из сторон;
- боль от сдавления;
- прострелы в ухо и висок;
- открывание рта сопровождается болью, сухостью слизистой, желанием выпить воды;
- при воспалении может открыться отверстие протока, из которого выделяется гной.
Для поражения подъязычной железы характерны признаки, схожие с описанными выше:
- узелки в области основания языка;
- отёк и покраснение слизистой;
- болевые ощущения, распространяющиеся в область щёк и кончика языка;
- затруднённое жевание и глотание.
При рецидивах может формироваться полостной абсцесс с выделением гноя в полость рта.
Патогенез сиалолитиаза
Единого мнения касательно патогенеза слюннокаменной болезни до сих пор не существует. Основная проблема заключается в том, что сложно определить провоцирующий фактор и период возникновения слюнного камня, поскольку чаще всего пациент обращается к врачу на поздних клинических стадиях.
Химический состав камней слюнной железы достаточно сложен, в них выделяют две основные составляющие:
- неорганика (минералы) — преобладают и составляют 60–70 %, в минеральный компонент входят фосфаты, брушит, кальций, соли кальция.
- органика — бактерии, клетки, выстилающие проток и органический состав слюны.
Камни растут медленно и поэтому имеют слоистую структуру, их поверхность может быть гладкой либо шероховатой и покрываться желобками. Камни отличаются по плотности в зависимости от локализации — те, которые располагаются в самой железе, более плотные и зачастую округлой формы, в протоке — более продолговатые (по форме протока) [5]. Также отличается и состав камней различных желёз. В камнях околоушной железы преобладает органический компонент, в поднижнечелюстной — минеральный.

Существует несколько теорий возникновения сиалолитиаза. Одни исследователи считают, что в его основе заложена нестабильность компонентов, участвующих в образовании камня, что приводит к их оседанию и кристаллизации. Проще говоря, образуется сердцевина из органики, после чего вокруг неё скапливаются минералы, то есть формируется мантия. Всё это происходит благодаря поглощению минералов, поскольку изначально конкремент имеет консистенцию желе, впоследствии он становится твёрдым из-за включения кальция, фосфата и их солей [5].
Согласно другой теории, причиной возникновения конкремента является органическое ядро, а процесс минерализации запускается воспалением слюнной железы, изменением скорости слюноотделения, вязкости слюны или pH — чем ниже кислотность, тем больше риск образования камня в протоке [5].
Конкременты формируются длительно, точный срок назвать сложно, так как он зависит от самочувствия пациента: кто-то может годами не жаловаться на крупный камень, а у кого-то колики появляются от маленького конкремента. К тому же существует много факторов, которые способствуют или препятствуют формированию камня.
Классификация и стадии развития сиалолитиаза
Классификация по стадиям патологического процесса:
- скрытый период — начальный этап образования конкремента, просвет протоков изменён незначительно, симптомов практически нет, недостатку слюны и сухости во рту на данной стадии значение не придаётся;
- выраженный период — появляется болезненность от прикосновений, визуально отмечается вздутие в области поражённой железы, нередко присоединяется бактериальная инфекция;
- поздний период — полная остановка слюноотделения, образуется очаг хронического воспаления, резко ухудшается самочувствие, появляются симптомы интоксикации (слабость, лихорадка).
По проходимости протока:
- камень в теле железы, проток функционирует нормально;
- подвижный конкремент, чередование периодов отсутствия и обилия слюны;
- конкремент полностью или частично перекрывает проток.
В зависимости от того, какая из слюнных желёз поражена:
- сиалолитиаз подчелюстной железы;
- околоушной железы;
- подъязычной;
- малых слюнных желёз.
Вышеперечисленные виды сиалолитиаза расположены по убыванию распространённости, такая картина складывается, вероятнее всего, из-за различного состава слюны в той или иной железе.
Клинически выделяют три стадии слюннокаменной болезни: начальную, выраженную, позднюю.
Начальная стадия
Сопровождается полным отсутствием клиники. Здесь изменения происходят на уровне тканей:
- расширение и полнокровие сосудов;
- соединительная ткань отёчна и разрыхлена;
- образуются лимфоцитарные инфильтраты (тканей, пропитанных иммунными клетками — лимфоцитами);
- внутридольковые и междольковые протоки расширены;
- коллагеновые волокна увеличены и уплотнены.
В первую очередь на начальных стадиях сиалолитиаза изменяется количество выделяемой слюны, особенно при виде или употреблении пищи. Часто возникает «слюнная колика» — явление, при котором железа увеличивается, пациенты жалуются на боль и распирание. Боль кратковременная, но с нарастанием процесса её продолжительность увеличивается до нескольких часов.
При диагностическом пальпировании железа безболезненна и мягкая, секрет выделяется нормально, в протоке железы можно обнаружить конкремент. Слизистая полости рта не изменена.
Клинически выраженная стадия
Является развитием предыдущей стадии. Начинается остро:
- температура тела повышается до 38,5 ℃;
- появляются признаки общей интоксикации (головная боль, слабость, бледность);
- ярко выражено воспаление слюнной железы;
- лицо из-за отёка становится асимметричным;
- затруднён приём пищи;
- пальпация железы болезненна, определяется конкремент;
- слизистая имеет покраснение со стороны поражённой железы;
Если не проводить лечение, болезнь достигает поздней стадии. Этому может предшествовать гнойно-некротическая форма сиалолитиаза.
Поздняя стадия
Для поздней стадии характерна атрофия железы и её уплотнение.
Характеристика поздней стадии:
- постоянная ноющая боль;
- редкие «слюнные колики»;
- приём пищи затруднён или невозможен;
- ухудшение общего состояния;
- лицо из-за отёка ассиметрично;
- болезненность при пальпации;
- при массировании железы из протока выходит слизисто-гнойное отделяемое;
- устье протока расширено [6].
Осложнения сиалолитиаза
Без лечения обострённой формы воспалительный процесс прогрессирует, и как осложнение образуется абсцесс и происходит интоксикация организма [7].
Это состояние сопровождается следующими симптомами:
- неприятный вкус и сухость во рту;
- боль при жевании и глотании;
- отёчность и гиперемия в области воспаления;
- резкий подъём температуры тела до 40 °C;
- сильная слабость и недомогание;
- плотное болезненное образование в воспалённой железе при пальпации.
Для развивающегося абсцесса характерна стреляющая боль в поражённой слюнной железе, чувство давления и распирания, что свидетельствует о накоплении гноя. Боль может отдавать в ухо, шею и верхнюю челюсть. Если поражаются околоушные слюнные железы, отёк распространяется на щёку, область нижней челюсти и верхнюю часть шеи. Больной при этом ощущает боль при повороте головы и открывании рта. Если абсцесс находится в подъязычной и подчелюстной железе, отёк возникает в области подбородка, ощущается сильная боль при глотании.
В некоторых случаях болезнь протекает очень быстро: за 1–2 дня гнойное воспаление разрушает структуру железы, и начинается некроз. В половине случаев воспаление затрагивает парную железу. Накопление гноя завершается самопроизвольным вскрытием абсцесса, образуется свищ. Если гнойник прорывается в ткани полости рта вокруг железы, возможно образование разлитого воспаления (флегмоны), что может привести к развитию сепсиса.
Наличие гнойного процесса в челюстно-лицевой области крайне опасно, поскольку течение носит стремительный характер и возникает опасность сепсиса, что в свою очередь может привести к летальному исходу.
Диагностика сиалолитиаза
При появлении вышеперечисленных симптомов или подозрении на сиалолитиаз следует обратиться к стоматологу или терапевту. Важное значение имеет внешний осмотр, он помогает оценить размеры слюнных желёз и сравнить их с нормой. Далее проводится пальпация, в ходе которой могут обнаружиться конкременты, а также определяется болезненность и плотность железы.
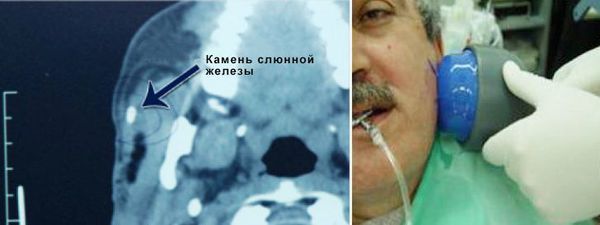
Подтверждение диагноза проводится с помощью рентгенологического исследования. К сожалению, этот метод малоэффективен для конкрементов небольшой плотности, поскольку они не отображаются на снимке. Дополнительно применяется сиалография — рентген слюнной железы с контрастным веществом. Препараты, содержащие йод, заполняют протоки железы и благодаря контрастности отображают строение протоков и наличие в них инородных тел. Конкременты на снимке выглядят как пустые участки. Данное исследование помогает определить состояние железы и дальнейшую тактику её лечения.
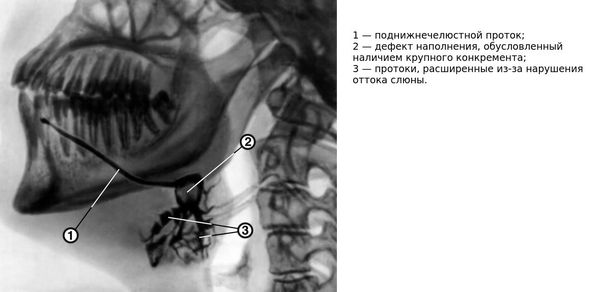
Для диагностики также используют ультразвуковое сканирование — этот метод помогает узнать точное местонахождение камня для его удаления. Показанием к УЗИ является расположение камней в глубине протоков. Также возможно применение компьютерной томографии слюнных желёз и биохимического анализа слюны.
Крайне важна правильная дифференциальная диагностика — необходимо отличить сиалолитиаз от флеболитов и гнойного абсцесса, опухолей, флегмоны, воспаления лимфатических узлов. Поскольку вылечить заболевание на ранней стадии гораздо легче, чем на запущенной, очень важно своевременно обратиться к врачу [8].
Лечение сиалолитиаза
Для лечения применяют консервативные и хирургические методы.
Консервативные методы
Лечение данной патологии имеет два направления: первое способствует устранению боли и нейтрализует воспаление, а второе — усиливает выделение слюны с помощью приёма слюногонных препаратов, что приводит к вымыванию мелких конкрементов.
К препаратам, позволяющим добиться таких результатов, относят:
- нестероидные противовоспалительные средства для устранения боли, нейтрализации воспаления и устранения отёка;
- антибиотики против бактериальной инфекции;
- препараты для улучшения оттока слюны — пилокарпина гидрохлорид, канефрон, йодид калия.
Также дополнительно назначается диета, усиливающая выработку слюны. В состав диеты входят кислые продукты, повышающие слюноотделение и нормализующие кислотно-щелочной баланс, который при сиалолитиазе смещён в щелочную сторону. Лимонная кислота, к примеру, способна разрушать слюнные камни [12]. В рацион включается свёкла, патиссон, квашенная капуста и клюква, эти продукты оказывают слюногонный эффект и нормализуют обменные процессы.
Хирургические методы
Если камень находится у выхода из устья слюнной железы, то применяется самый простой хирургический метод — извлечение конкремента пинцетом.
При воспалении и абсцессе, операция проводится под местной анестезией. Абсцесс вскрывают и обрабатывают полость, затем фиксируется дренаж и извлекается камень. Рана при этом не ушивается. В случае необратимого поражения слюнной железы производится её удаление. Поскольку железа представлена не в единственном числе, то после её удаления резких изменений не происходит. Если же пациент начинает испытывать сухость в полости рта, назначаются слюногонные препараты.
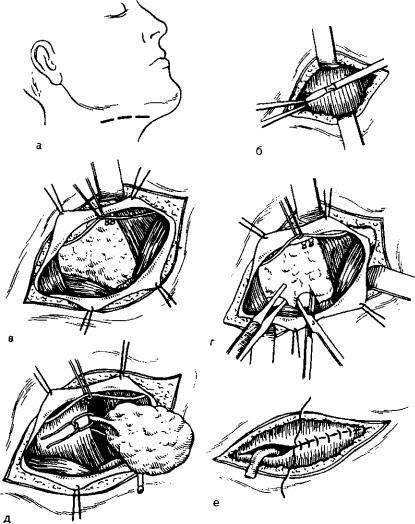
Во время и после проведения хирургического лечения возможно развитие ряда осложнений:
- при удалении камня наружным доступом могут развиваться наружные слюнные свищи (отверстия), для закрытия которых понадобится операция;
- повреждение лицевого нерва при работе с околоушной железой — нарушение может быть устойчивым в случае пересечения нерва и временным при его сдавлении отёчными тканями;
- во время работы с поднижнечелюстной железой иногда повреждается краевая ветвь лицевого нерва, это может нарушить тонус треугольной мышцы нижней губы;
- при извлечении камня через челюстно-язычный желобок или удалении поднижнечелюстной железы возможно повреждение язычного или подъязычного нервов, что, в свою очередь, приводит к стойкой потере чувствительности половины языка.
При удалении камня в период обострения сиалолитиаза наблюдается рубцовое сужение протоков. Для профилактики данного осложнения создаётся новое устье. Если сужение произошло, необходима пластическая операция по созданию нового устья кзади от сужения. В случае неудачи показано удаление слюнной железы.
Поскольку хирургическое лечение сиалолитиаза травматично, а частые рецидивы требуют повторных более сложных вмешательств, был разработан дистанционный метод лечения больных. Дистанционная литотрипсия (ДЛТ), при которой камень разрушается с помощью ультразвука, стала заменой традиционной терапии слюнокаменной болезни [6][7].
Прогноз. Профилактика
При своевременном лечении силолитиаза удаётся предотвратить рецидивы и добиться благоприятного прогноза. Болезнь может возобновиться при наличии хронической инфекции, необратимых изменениях в протоках слюнных желёз и хирургических осложнениях (например, несостоятельности шва после операции).
Для предотвращения рецидивов необходимо устранить факторы, провоцирующие образование камней в протоках. Если причина образования камня в нарушении обменных процессов, то необходимо принимать поддерживающие лекарства и исключить продукты, которые способствую нарушению обмена. Для общего улучшения работы организма рекомендуется отказаться от вредных привычек. Также следует избегать травм лица — они могут стать причиной повреждения протока железы, что приведёт к нарушению оттока слюны и образованию камня.
Своевременное обращение к врачу — это залог успешного лечения сиалолитиаза [8].
