Какой антибиотик при воспалении пальца
Панариций – это инфекционный воспалительный процесс в эпителиальных тканях внутренней поверхности ладоней (реже ступней), а также околоногтевого пространства. Главная причина развития патологии – размножение в тканях эпителия болезнетворных бактерий, которые вызывают отмирание клеток в этой области из-за чего у больного появляются крупные заполненные гноем пустулы. Классификация панариция основывается на расположении очага инфекции и воспаления.

Симптомы панариция сложно не заметить, так как постепенно без надлежащего лечения воспалительный процесс усиливается, кожа в местах сильно краснеет, патология сопровождается болевыми ощущениями, появлением гнойных высыпаний.
Лечением панариция должен заниматься профессионал, никакие домашние методы не помогут устранить очаг инфекции, они могут лишь усугубить ситуацию. Для терапии используют внешние средства с обеззараживающим, вытягивающим гной и противовоспалительным эффектом, реже больному назначают внутренние антибиотики или хирургическое вмешательство. Без своевременного лечения панариций может давать серьезные осложнения вплоть до сепсиса и некроза тканей.
Причины образования панариция на пальце
Патогенные бактерии, относящиеся к стрептококкам и стафилококкам, вызывают панариций, причины их проникновения внутрь эпителиальных тканей разные:
- поверхностные повреждения (царапины, ссадины, трещины);
- заусенцы или не удаленные вовремя занозы;
- глубокие повреждения эпителия (колотые раны от иголок, колючек растений);
- повреждение эпидермиса или дермы посредством влияния кислотных или щелочных химикатов, переохлаждения, чрезмерного увлажнения;
- низкий уровень гигиены рук и ног.
Факторы развития панариция могут быть разными, но все они приводят к одному исходу: в верхних слоях дермы, в суставной или сухожильной ткани появляется открытый очаг инфекции, бактерии быстро размножаются, питаясь клетками и разрушая их. Продукты их жизнедеятельности токсичны, поэтому появляется сильное воспаление в области поражения.
При поверхностных формах панариция появляются гнойные пустулы, а в случае закрытых – заметно увеличивается размер этой области, она уплотняется, а «отходы» бактерий начинают отравлять близлежащие ткани, но опаснее всего их попадание в кровоток.
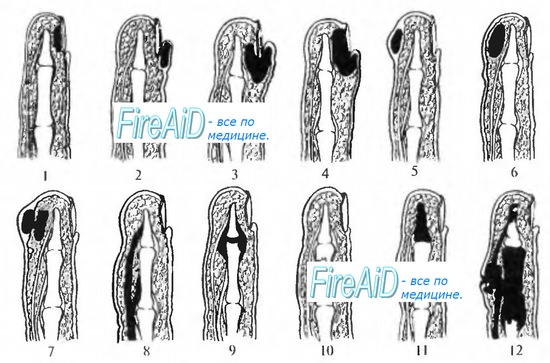
Классификация панариция на пальцах рук и ног
Существует несколько видов патологии, классификация основана на локализации очага размножения бактерий и воспаления, диагностируют:
- кожный;
- подкожный;
- околоногтевой;
- подногтевой;
- костный;
- суставный;
- сухожильный.
Каждый из видов стоит обсудить отдельно, так как они имеют разное происхождение, характерные симптомы и различия в лечении.
Кожный панариций
Кожный панариций является наиболее распространенной формой этого заболевания, развивается она при повреждении верхних слоев дермы. В травмированной области появляется одна или несколько пустул, заполненных мутным гнойным содержимым, иногда с примесями крови, кожа по контуру этого пузыря краснеет из-за воспаления тканей. В зоне очага инфекции появляется пульсирующая боль или жжение, со временем проявления могут стать ярче и болезненнее – это свидетельствует об углублении инфекции в ткани.
Вылечить кожный панариций легче всего, он редко дает осложнения, ведь большая часть повреждений припадает на эпидермис и верхний слой дермы. Если пациент пытается самостоятельно прокалывать пустулы, отказывает от медикаментозной терапии и не соблюдает правил гигиены воспаление усиливается, охватывая лимфатические сосуды.
Подкожный панариций
Подкожный панариций локализуется в средних слоях дермы, развивается на внутренней стороне ладоней и пальцев при более глубоких повреждениях. Так как кожа в этих местах более плотная из-за частого физического воздействия, нарыв развивается внутри, а воспалительный процесс уходи вглубь.
Подкожный панариций опасен тем, что из-за длительного пребывания очага воспаления в средних слоях дермы растет риск поражения сухожилий, суставов и костей.
Околоногтевой панариций
Паронихий или околоногтевой гнойный панариций характеризуется инфицированием и воспалением валика кожи вокруг ногтевой пластины.
Подхватить эту форму заболевания можно в салонах красоты, если мастер перед маникюром не дезинфицирует свои инструменты, также мелкие трещины и заусенцы являются входными воротами для патогенов. При околоногтевой форме у больного воспаляется валик вокруг ногтя, кожа приобретает бурый оттенок, на поверхности могут появиться плотные гнойники.

Подногтевой панариций
Иногда при швейных работах или при обработке древесины под ноготь могут попасть игла или заноза, что спровоцирует подногтевой панариций. Эта форма опаснее предыдущей, иногда может стать ее осложнением, очаг инфекции перемещается под ногтевую пластину.
Гной оказывается «заперт» в тканях и не может выйти наружу, из-за чего подногтевой панариций провоцирует разрушение ногтя и распространение инфекции вглубь тканей.
Костный панариций
Костный панариций может развиться как самостоятельное заболевание при заражении открытых переломов пальца либо он появляется как осложнение подкожной или подногтевой формы. Инфекция постепенно разрушает твердые ткани, из-за чего пациент испытывает интенсивную пульсирующую боль.
Костный панариций вызывает сильный отек фаланги, кожа становится натянутой и гладкой, приобретает красный или фиолетовый оттенок. Двигательная активность пальца практически полностью прекращается из-за сильной боли. Костный панариций быстро дает не только местные, но и общие признаки инфицирования – лихорадка, озноб, слабость.
Суставный панариций
Проникающее повреждение суставных сумок, внутренние переломы в фалангах пальцев или распространение инфекции от мягких или костных тканей приводит к развитию панариция.
Суставная форма заболевания опасна тем, что нагноение внутри капсулы приводит к разрушению ее тканей, из-за чего полностью прекращается двигательная активность фаланги и ее необходимо ампутировать. При пальпации отмечают сильное напряжение сумки сустава, палец отекает и приобретает фиолетовый оттенок.
Сухожильный панариций
Сухожильный панариций или тендовагинит является одним из наиболее опасных видов данной патологии, связано это со строением сухожилий. Они представляют собой образования из фиброзной ткани, состоят из собранных в пучки коллагеновых волокон, окруженных влагалищем – оболочкой, облегчающей скольжение.
Сухожильный панариций приводит к быстрому распространению инфекции по этим структурам, патогены попадают в мягкие ткани мышц, в кости и суставы.
Сухожильный панариций сопровождается сильной лихорадкой, слабостью, пораженный палец отекает, остается в слегка согнутом состоянии, любые попытки пошевелить им приводят к сильной боли.
Симптомы панариция на пальце
Симптоматика зависит от разновидности патологии. Кожная проявляется в виде сильного покраснения на коже, в месте ранения появляется плотная пустула с мутным содержимым, больной испытывает дискомфорт при задействовании этого участка руки или ноги.
Подкожный панариций пальца или внутренней стороны ладони характеризуется отек, уплотнением тканей, гиперемией, болью при надавливании.
При ногтевой форме у больного напухает валик вокруг ногтя, там появляется одна или несколько плотных пустул с гноем, качество пластины портится, она размягчается, начинает слоиться и ломаться. Подногтевой панариций узнают по легкому повышению температуры тела, отеку пальца, покраснению фаланги, боли при надавливании на ноготь, структура пластинки сильно портиться, она постепенно разрушается.
Костный панариций, а также сухожильный и суставный уже сложнее отличить друг от друга, так как их сопровождают общие симптомы: повышенная температура тела, лихорадка, сильный отек и покраснение в пораженной области, снижение или полное прекращение двигательной активности участка, болевые ощущения.
Заразен ли панариций?
Панариций заразен, особенно если больной повреждает пустулы или ткани, заполненные гноем. Поэтому здоровым людям нельзя использовать вместе с ними маникюрные приборы, полотенца, предметы быта. Желательно предотвращать любой контакт с пораженными областями кожи больного, если же этого избежать нельзя – лучше надевать перчатки.
Какой врач лечит панариций?
Лечением панариция совместно занимаются терапевт и хирург. Первый врач проводит предварительный осмотр, ставит предполагаемый диагноз и отправляет пациенту ко второму специалисту. Хирург, в зависимости от стадии панариция и глубины поражения тканей, назначает больному физиотерапевтическое и медикаментозное лечение. В запущенных случаях, когда начинается некроз глубоких тканей, необходимо проводить операцию.
Диагностика

Первым этапом диагностики является внешний осмотр и сбор анамнеза – комплекса симптомов. Дополнительно могут назначить анализ состава жидкости из пустулы. При формах заболевания без внешних проявлений местоположения пустул с гноем определяет при помощи пуговчатого зонда, при подозрении на костный, сухожильный или суставный вид проводят рентгенологическое обследование пораженного участка.
Лечение панариция
Лечение панариция мазью
Лечение панариция мазью используют при неглубоких формах патологии, когда активные вещества препарата могут «достать» до очага инфекции, в список лекарств входят:
- Мазь Вишневецкого. Оказывает легкое обеззараживающее действие, способствует «вытягиванию» гноя из глубоких тканей наружу.
- Ихтиоловая мазь. Обладает обеззараживающим действием, угнетает активность стафилококков и стрептококков, улучшает кровообращение.
- Левомеколевая мазь. Левомеколь при панариции на поверхности кожи или ногтевого валика позволяет быстрее убить инфекцию и затянуть ранки, оставшиеся от фурункулов.
- Гиоксизон. Мазь на основе кортикостероидов, угнетает активность патогенных бактерий и грибков, эффективна при неглубоких обширных поражениях.
- Диоксидин. Мазь для лечения подкожного панариция и более поверхностных форм заболевания, устраняет флегмоны мягких тканей, ускоряет рассасывание фурункулов с гноем.
- Фурацилин. Фурацилиновая мазь от панариция имеет высокую эффективность, так как действует на большое количество грамположительных патогенных бактерий, проникает достаточно глубоко, поэтому способна бороться с остеомиелитом, миозитом и флегмоной.
- Димексид. Обладает противовоспалительным действием.
- Хлоргексидин. В виде мази использует как дополнительная терапия, которая помогает быстрее справляться с патогенными микроорганизмами.
Аугментин и другие антибиотики при панариции пальца используются при глубокой локализации очага инфекции, необходимо подбираться средства с широким спектром действия. Упомянутый препарат используется часто, он подходит даже маленьким детям, выпускается в разных формах и дозировке.
Восстанавливаться ладонь, стопа или палец после панариция будут около 2-5 недель, так как после терапии, устраняющей очаг инфекции, в тканях остаются токсичные продукты метаболизма патогенов, мертвые клетки, воспаленные участки лимфатической системы, поврежденные мягкие ткани.
Вскрытие панариция
Сложность процедуры зависит от глубины, разновидности и масштабности поражения. Зачастую вскрытие панариция проводят под местной анестезией, но если врач имеет дело с запущенной костной, суставной, подногтевой или сухожильной формой, то могут сделать общий наркоз.
Во время вмешательства хирург рассекает кожу над очагом воспаления, удаляет гнойное содержимое, если нужно – частично вырезает ткани, после этого больному ставят перчаточный дренаж, делают стерильную повязку.
Иногда ни внешнее, ни оперативное лечения пальца на ноге или руке не дает результата, ткани оказываются слишком повреждены, особенно если диагностировали сухожильный или костный панариций. В таких случаях необходимо проводить частичную или полную ампутацию пальца.
Лечение и уход после панариция
Уход после операции заключается во внешнем смазывании пораженной области мазями или гелями, которые подберет врач, в регулярной смене стерильной повязки, также назначают внутренние антибиотики широкого спектра, противовоспалительные и обезболивающие препараты.
Осложнения
К осложнениям панариция относят:
- флегмону (глубокое воспаление мягких тканей);
- остеомиелит (воспалительно-некротический процесс в тканях костного мозга и самой кости);
- тромбофлебит сосудов кисти и предплечья (стопы и голени);
- сепсис (попадание патогенов в кровь с последующим их распространением по всему организму);
- сильную интоксикацию;
- воспаление лимфатических узлов и сосудов;
- миозит (воспаление мышечной ткани).
Возникновение подобных осложнений связано с отсутствием своевременного лечения на ранних стадиях панариция, поэтому не стоит тянуть и самостоятельно пытаться вылечиться инфекцию.
Профилактика

Профилактика панариция включает несколько простых правил:
- необходимо соблюдать гигиену рук (регулярно очищать их от загрязнений при помощи мыла, если нет возможности воспользоваться им, то можно применять антисептики в форме геля или спрея);
- избегать мелких ранок на руках;
- при повреждении кожи внутренней стороны ладоней и пальцев, а также околоногтевой области необходимо промыть ранку, обработать ее при помощи хлоргексидина или этилового спирта, по краям можно нанести йод или зеленку;
- заметные повреждения кожи стоит обработать и закрыть пластырем или стерильной повязкой, чтобы избежать попадания туда патогенных микроорганизмов.
Панариций является последствием попадания в ткани внутренней стороны стопы, ладони или пальцев патогенных микроорганизмов. Существуют разные формы заболевания, их отличает локализация очага воспалительного и дегенеративного процесса.
У больного на коже могут появляться крупные фурункулы с мутным содержимым, но подобные внешние проявления отсутствуют при глубоких формах панариция. Для диагностики и лечения заболевания необходимо обратиться к хирургу. Если вовремя этого не сделать, то могут появиться серьезные осложнения, приводящие к ампутации пораженных участков и другим негативным последствиям.
Применение антибиотиков, мазей в лечении панариция — гнойного воспаления кисти
Общие замечания о химиотерапевтическом лечении и лечении антибиотиками неспецифических воспалительных процессов кисти. Вскрытый по всем правилам панариций при фиксации кисти удивительно быстро излечивается и без применения антибиотиков. «Современная химиотерапия несомненно улучшила лечение панарициев, но не облегчила его» (Шюрх и Вилленеггер).
Лечение панарициев может быть улучшено и ускорено по сравнению с прошлым только при сочетании хирургического лечения и применения антибиотиков. При этом допускается менее обширное вскрытие очага и можно надеяться на более раннее восстановление функции. Попытка провести абортивное лечение антибиотиками и прекращение его при временном улучшении процесса является серьезной ошибкой.
Применение мазей, содержащих антибиотики, при наличии панарициев так же бесполезно и вредно, как и при других хирургических воспалительных процессах. Присыпки, содержащие антибиотики, можно рекомендовать только при поверхностных процессах, например, после вскрытия пузыря. Недостаточное вскрытие глубоких панарициев бесполезно, так как при этом не создаются условия для соприкосновения медикамента с возбудителями.
Винкелмейер и другие обращают внимание на то, что при парентеральном введении обычных доз пенициллина, вследствие неблагоприятных условий для диффузии (образование мембраны, демаркации), не представляется возможным создать в очаге воспаления нужную концентрацию пенициллина. Поэтому рекомендуется местное введение пенициллина в воспалительный очаг. Однако в таких случаях следует избегать большого напряжения тканей (Каплан и Рабин).
Однако на кисти местное введение антибиотиков чрезвычайно болезненно, и, кроме того, инфильтрация тканей может привести к нарушению кровообращения на пальцах.
По нашему мнению, в случае любого тяжелого прогрессирующего панариция, независимо от местного введения антибиотиков, следует проводить и общую терапию антибиотиками, которая приводит к более быстрому выздоровлению. Резиновый дренаж может быть удален, как только отделяемое раны теряет гнойный характер.
Несомненно, что «срок очищения» отделяемого раны при введении антибиотиков укорачивается (бактериологическая стерильность). После этого парентеральное введение антибиотиков может быть прекращено. Некоторые авторы введение антибиотиков продолжают в течение 10—14 дней, что, по нашему мнению, совершенно излишне. При достаточном вскрытии очага, если некротические ткани удалены первично, гнойное отделяемое прекращается за 3—4 дня, воспаленная область становится безболезненной, температура больного нормализуется. После этого парентеральное введение антибиотиков прекращается.
При наличии кожного панариция парентеральное введение антибиотиков излишне.

Панариции по В.К. Гостищеву
Среди всех видов панарициев наиболее важным является подкожная форма. Большинство хирургов при наличии подкожного панариция проводит так называемое комбинированное — антибиотическое и хирургическое — лечение. В лечении сухожильного панариция наиболее важным шагом является вскрытие сухожильного влагалища для того, чтобы обеспечить отток гноя и избежать некроза сухожилия.
Нигст и другие авторы, в том числе и мы, производим вскрытие проксимального отдела сухожильного влагалища и в него ежедневно вводим пенициллин. Такое лечение дает чрезвычайно хорошие результаты.
При лечении костных панарициев до введения в практику антибиотиков был широко распространен способ Изелена и Канавеля: раннее удаление пораженных костных участков. Такой способ при одновременной антибиотической терапии является слишком радикальным. Раннее вскрытие очага, местная и общая терапия антибиотиками, как правило, бывают достаточными. Однако нельзя забывать о том, что если, несмотря на хирургическое вмешательство и на антибиотическое лечение, все же образуется свищ, то причиной его является наличие в глубине раны секвестра, который подлежит обязательному удалению!
Исход лечения суставных панарициев зависит как от срока вскрытия очага, так и от дачи антибиотиков. Местное введение антибиотиков в область вскрытого суставного панариция имеет чрезвычайно большое значение, так как дренирование суставов пальцев не представляется возможным.
По литературным данным, эффективность бета-лактамных антибиотиков в лечении флегмоны сухожильного влагалища и глубокой флегмоны ладони является спорным вопросом, так как наличие резистентных к пенициллину возбудителей не является редкостью и безуспешность пенициллинотерапии является вполне понятной. В нашей практике мы предпочитаем с самого начала лечения применение антибиотиков широкого спектра действия. Раннее вскрытие гнойника и его дренирование и в этих случаях имеет решающее значение с точки зрения предупреждения распространения процесса.
Считаем важным подчеркнуть, что при наличии начинающегося панариция лечение антибиотиками и тактика выжидания с надеждой на обратное развитие процесса являются крайне ошибочными.
В таких случаях возможны два варианта. Наличие в очаге возбудителей, чувствительных к антибиотикам, еще не говорит об обязательном обратном развитии процесса. Из гноя очагов, леченных в течение нескольких дней антибиотиками, удавалось высеивать бактерии. Это были случаи, когда воспалительный очаг являлся непроходимым для антибиотиков. В таких случаях длительное, неоправданное лечение антибиотиками затрудняло выяснение локализации очага и хирургическое лечение панариция.
Если возбудитель является резистентным к антибиотикам и предварительное лечение последним явилось совершенно безрезультатным, то в случае ожидания обратного развития процесса пропускается наиболее благоприятный для хирургического лечения срок, тот срок, когда еще имеется возможность предупредить распространение процесса. Нередко нам приходилось видеть панариции, леченные пенициллином в течение нескольких дней и даже недель, которые перешли в пандактилит.
Это же относится и к случаям недостаточно вскрытых панарициев, которые распространяются дальше или не рассасываются, — так как имеется резистенция бактерий, — и вместо нового, достаточно широкого вскрытия проводится безрезультатное лечение пенициллином.
В настоящее время лечение антибиотиками значительно затруднено ввиду наличия резистентных к антибиотикам штаммов возбудителей. В принципе терапия антибиотиками должна быть прицельной. Однако в случае острых панарициев это не всегда возможно, так как о чувствительности бактерий можно получить сведения по крайней мере через один-два дня. С этой задачей особенно часто встречается общепрактикующий врач.
Разумеется, в течение первых дней, наиболее ценных с точки зрения лечения, врач не может отказываться от применения антибиотиков. Поэтому терапию антибиотиками нельзя ограничивать дачей незащищенных бета-лактамных антибиотиков! Наконец, еще одно замечание: применение антибиотиков не снимает обязанность сохранения совершенной асептики, как при операции, так и при последующих повязках! Без нее лечение панарициев не может быть успешным.
Во время операции врач должен надевать маску и стерильные резиновые перчатки, а операционное поле следует изолировать точно так же, как в случае любой другой большой операции.
— Вернуться в раздел «травматология»
Оглавление темы «Гнойные заболевания кисти»:
- Причины (этиология) синдрома Зудека
- Диагностика и лечение синдрома Зудека
- Трудоспособность после травмы кисти. Когда начинать работать?
- Профилактика травм кисти на производстве
- Причины панариция — гнойного воспаления кисти
- Клиника и диагностика панариция (гнойного воспаления кисти)
- Принципы лечения панариция (гнойного воспаления кисти)
- Методика обезболивания и обескровливания кисти при панариции (гнойном воспалении)
- Вскрытие гнойника кисти при панариции (гнойном воспалении)
- Применение антибиотиков, мазей в лечении панариция — гнойного воспаления кисти
