Клинические стадии острого воспаления
Человек – существо довольно хрупкое. Но природа, заботящаяся о выживании вида, преподнесла людям весьма значимый подарок – иммунитет. Именно благодаря ему наш организм существует, эволюционирует и препятствует агрессивным инфекционным агентам.
Воспаление — вред или защита организма?
Латинское слово inflammo в переводе обозначает «сжигать», а другое его толкование – это воспаление. Стадии воспаления, его типы и формы будут подробно описаны в данном материале. Для начала следует понять суть процесса и выяснить его значение для человеческого организма.

Подобные изменения под влиянием определенных обстоятельств (заболевания, ранения, наличие паразитов, аллергические реакции) появились не случайно – это иммунная реакция на вторжение инфекции, разрушение клеточных структур или аллергены. Данный процесс направлен на локализацию поврежденного участка, изоляцию его от здоровых тканей. Такие действия организма обусловлены необходимостью фиксации патогенного фактора в области воспаления, утилизации продуктов его распада и заживления места вторжения. В результате происходит обязательная выработка иммунитета.
Важно учитывать, что воспаление не является синонимом инфекции. Это типовой иммунный ответ на любое болезнетворное проникновение в организм, тогда как инфекция – это и есть агрессивный агент, провоцирующий такую реакцию.
Историческая справка
Воспаление, стадии воспаления, его характерные признаки были известны еще в начале нашей эры. В частности, этими вопросами интересовались древние ученые – Клавдий Гален и римский писатель Корнелий Цельс.

Именно последний выделил четыре главные составляющие любого воспаления:
- эритема (появление красноты);
- отёк;
- гипертермия;
- боль.
Существовал и пятый признак – нарушение функций пораженного участка или органа (последний пункт был дополнен гораздо позже Галеном).
Впоследствии немало ученых занималось этой темой. Изучал ее и знаменитый на весь мир биолог Илья Ильич Мечников. Он считал воспалительную реакцию целительной, истинным природным даром, но все же нуждающимся в дальнейшем эволюционном развитии, поскольку не все подобные процессы приводят к выздоровлению организма. Не говоря о том, что особо тяжелые воспаления заканчиваются летальными случаями.
Терминология
Если в организме происходит данный процесс (стадии развития воспаленияв этом случае не берутся во внимание), то к названию недуга, как правило, по-латыни, обязательно добавляется характерное окончание «-ит». Например, воспаления гортани, почек, сердца, брюшины, поджелудочной железы называются, соответственно, ларингит, нефрит, миокардит, перитонит, панкреатит. Если к общему воспалению органа присоединяется заболевание находящейся рядом с ним соединительной или жировой ткани, то к названию добавляют приставку «пара-»: паранефрит, параметрит (воспаление матки) и т. д. Но в данном вопросе, как и в любом правиле, есть исключения, например, такие специфические определения, как ангина или пневмония.
Почему появляется воспаление?
Итак, каковы основные причины воспаления? Их различают трех видов:
- Физические. Это значит, что воспалительный процесс в организме запускается вследствие различных механических травм, ожогов, в том числе и лучевых, обморожений, присутствия инородных тел, воздействия электрического тока.
- Биологические. В данном случае имеется в виду патологический процесс, вызванный микробами, паразитарными агентами и вирусами. К этой категории признаков также относят возбудителей определенных заболеваний, таких как палочка Коха (туберкулез), бледная спирохета (сифилис), микобактерия лепра (проказа) и другие.
- Химические. Данная группа причин основывается на воздействии различных веществ химической направленности (медикаменты, яды, соли, щёлочи, кислоты, а также токсины, образующиеся в самом организме).
Также причинами воспаления могут стать серьезные психологические травмы, постоянные стрессы и злоупотребление алкоголем.
Такие процессы или протекают остро, или принимают хроническую форму. Когда реакция на раздражитель наступает сразу, то есть лейкоциты и плазма приходят в движение и ведут себя в пораженных областях весьма активно, это характеризует именно острый процесс. Если же изменения на клеточном уровне происходят постепенно, то воспаление именуют хроническим. Подробнее о типах и формах речь пойдет в дальнейшем.
Симптоматика
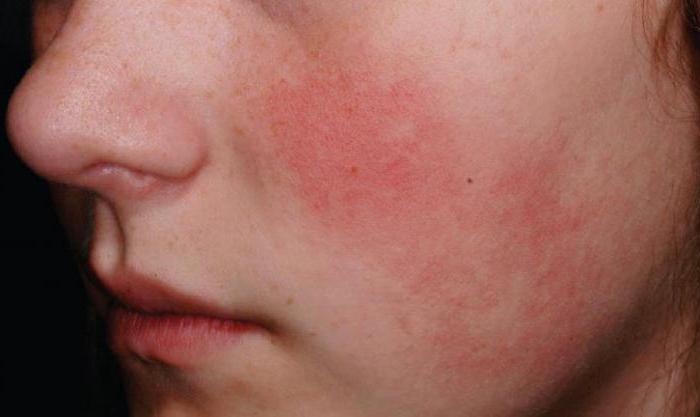
Все стадии развития воспаления характеризуются сходными основными симптомами. Они подразделяются на местные и общие. Первая группа признаков включает в себя:
- Гиперемия (краснота) пораженного участка. Этот признак возникает вследствие интенсивного притока крови.
- Гипертермия – увеличение местной температуры, поскольку ускоряется обмен веществ.
- Отечность, если имеет место пропитка тканей экссудатом.
- Ацидоз – увеличение кислотности. Этот признак часто возникает из-за лихорадки.
- Гипералгия (интенсивные болевые ощущения). Появляется в ответ на воздействие на рецепторы и нервные окончания.
- Утрата или нарушение работы пораженной области. Происходит как результат всех вышеописанных симптомов.
Кстати, воспаление внутренних органов не всегда проявляется болезненными ощущениями, но если процесс протекает на поверхности, то присутствуют практически все вышеперечисленные симптомы.
Общие признаки можно обнаружить с помощью лабораторных исследований, в частности, развернутого анализа крови. Например, характерные изменения формулы крови в лейкоцитарной ее части, а также значительное увеличение СОЭ. Таким образом, внимательно изучив данный комплекс симптомов, можно диагностировать воспаление. Стадии воспаления – следующий вопрос, интересующий людей, изучающих данную тему.
Стадии и типы развития воспалительного процесса
Как и любой процесс, этот также развивается ступенчато. Выделяют 3 стадии воспаления. Они могут быть развиты в разной степени, но присутствуют всегда. Если описать их простыми словами, то это повреждение, выход экссудата и тканевое разрастание. Первая стадия воспаления– альтерация. Далее следует экссудация, а после нее – пролиферация.
Теперь стоит немного подробнее обсудить типы воспалений, непосредственно связанные со стадиями. Как уже упоминалось, когда процесс развивается стремительно, то его называют острым. Обычно, чтобы квалифицировать его таковым, помимо временного фактора должны преобладать такие стадии острого воспаления, как экссудация и пролиферация.
Существует еще одно разделение: банальный (обычный) и иммунный воспалительный процесс. Во втором случае это непосредственная реакция иммунитета. Изучая стадии и механизмы воспаления подобного типа, можно с уверенностью сказать, что ступенчатость зависит от того, замедленное оно или немедленное. Данное утверждение объясняется довольно просто: прежде всего стоит отметить, что механизмом при данном воспалении является тандем «антиген — антитело». Если реакция на определенное вмешательство в организм развивается сразу же, то сначала активируется именно этот механизм, а позже вследствие процессов фагоцитоза, смешения указанного тандема с лейкоцитами и повреждения данным комплексом сосудистых стенок стремительно нарастает отек тканей и множественные кровоизлияния. Примером такого острого состояния может служить анафилактический шок, отёк Квинке (или ангионевротический) и другие процессы, требующие применения реанимационных мер.
При замедленной реакции на антиген процесс не столь стремителен (например, реакция Манту). В этом случае лимфоциты сначала находят и уничтожают инородного агента вместе с тканями. Далее происходит медленное нарастание гранулемы. Данный процесс характеризуется довольно затяжным течением.
Таким образом, выделяют следующие типы воспалительных процессов:
- Острый. Его длительность исчисляется несколькими часами. Бывают случаи, что он проходит около недели.
- Подострый. Обычно завершается по прошествии нескольких недель.
- Хронический. Может длиться годами или даже пожизненно, протекая волнообразно: от обострения до ремиссии.
Повреждение: первая стадия
Итак, переходим к непосредственному описанию ступенчатых изменений в организме. Любое воспаление начинается именно так. Как уже говорилось, 1 стадия воспаления называется альтерацией (от слова alteratio – «повреждение»).

Именно разрыв тканей и, соответственно, нарушение целостности клеток и сосудов ведут к некротическим изменениям и высвобождению медиаторов воспаления. Эти активные вещества меняют сосудистый тонус, вызывая резкие болевые ощущения и отёки.
Экссудация
Сосудистые расстройства в воспаленной области вызывают экссудацию (exudatio). Это и есть 2 стадия воспаления.Процесс заключается в выходекровяной жидкости в ткани. Она называется экссудатом, что и дало повод именовать этот процесс именно так. При возникновении данной стадии вызывает воспаление именно активизация медиаторов и нарушение работы сосудов.

Вследствие спазма, происходящего в артериолах, на поврежденном участке значительно усиливается кровоток, что приводит к гиперемии. Далее увеличивается обмен веществ, а гиперемия из артериальной переходит в венозную. Сосудистое давление стремительно возрастает, и жидкая кровяная часть выходит из их границ. Экссудат может быть различного наполнения, от этого будет зависеть воспалительная форма, вызванная им.
Продуктивный процесс
Третья стадия воспаления называется пролиферативной.Эта воспалительная ступеньявляется завершающей. Регенеративные процессы, происходящие в тканях, позволяют либо восстановить поврежденные воспалением участки, либо на этом месте образуется рубец. Но в данной устоявшейся и стабильной схеме есть нюансы: 3 стадии воспалениямогут быть разной степени интенсивности. Поэтому различают еще и различные формыэтих процессов.
Основные формы
Типы, формы и стадии воспаления – это то, на что необходимо обратить внимание в первую очередь. Как мы уже выяснили, продолжительность процесса определяется таким понятием, как тип. Но это не все характеристики, с помощью которых можно оценить воспаление.
Стадии воспаления – это основа его квалификации и оценки. Но случается так, что составляющие процесса выражены в разной степени. В зависимости от основы воспалительной реакции различают три формы специфических изменений:
- Альтеративная. Эта форма отличается преобладанием некротических процессов в воспаленном органе. В то время как остальные признаки выражены гораздо слабее. Обычно данная форма воспаления наблюдается в паренхиматозных органах: сердце, почках, печени. В данном случае характерно отмирание и распад мышечных волокон и тканей. Данный термин является несколько устаревшим, но в некоторых областях медицины он все еще актуален.
- Экссудативная. Суть определения сводится к тому, что при подобной воспалительной форме обязательно наличие экссудата. В зависимости от того, каким он будет, различают несколько подтипов таких воспалений: гнойное, геморрагическое, серозное, фибринозное, катаральное. Кратко остановимся на каждом из них. Например, для серозного воспаления характерно образование белковой жидкости. Она может заполнять любые полости (плевральную или суставную сумку и другие). Также возможно пропитывание ею волокон и тканей, в результате чего возникают отечные конфигурации. Вылечить такую форму можно, выкачав экссудат. Фибринозная форма воспаления подразделяется на крупозную и дифтерийную. В данном случае выделяемый белок образует характерные пленки белого оттенка. Опасность этой формы в том, что она может образовывать спайки. Гнойное же воспаление отличается образованием белково-лейкоцитарного экссудата. Обсуждая формы, стадии, виды воспалений, стоит отметить, что это очень тяжелая форма, которая способна буквально расплавлять ткани, которые поражает. Предпоследняя форма – геморрагическая. Экссудат в данном случае включает в себя множество эритроцитов. То есть в результате могут возникать выделения с примесью крови. Такое воспаление присуще серьезным инфекционным заболеваниям: сибирская язва, геморрагический менингит, чума, оспа и другие. Исход его будет зависеть от возбудителя недуга. Но данный вид воспалений в любом случае очень небезопасен. Катаральная воспалительная форма самая легкая из всех перечисленных. Ей свойственно выделение большого количества слизи (насморк, трахеит).
- Пролиферативная. Эта форма характеризуется быстрым разрастанием тканей и образованием гранулём. Она провоцирует циррозы (сморщивания) различных органов, развивается вокруг инородных тел и паразитарных включений.
Исходя из вышесказанного, следует более подробно остановиться на том, какие стадии гнойного воспаления выделяют специалисты:
- Серозный инфильтрат.
- Некротический процесс (флегмозный, гангренозный, абсцедирующий)
Основные гнойничковые образования подразделяются на следующие виды:
- Очаговое воспаление (гнойник). Иначе такой процесс называют абсцессом. При таком воспалении происходит следующее: в очаге инфекции образуется гноящаяся полость с постоянным притоком в нее лейкоцитов. Если абсцесс прорывается вовне, то его именуют свищем. Сюда же относят фурункулы и карбункулы.
- Эмпиема – это образование гнойного экссудата в естественных полостях (аппендикс, плевра, паренхимы) по причине невозможности оттока содержимого.
- Инфильтрат. По-другому эта стадия называется флегмоной. В данном случае гной пропитывает орган полностью. Процесс отличается широким распространением по всей структуре пораженной области.
Гнойный экссудат может полностью рассосаться, образуя рубец. Но существует и возможность неблагоприятного исхода. Это происходит, если гной поступает в кровоток. В результате неизбежно развивается сепсис, и процесс приобретает опасный, генерализованный характер, инфекция разносится по организму.
Характерный пример: пневмония
Это одно из серьезнейших и довольно непредсказуемых заболеваний, причиной которого являются различные возбудители, вызывающие воспаление легких. Именно наличие экссудата в альвеолах затрудняет дыхание больного и провоцирует изменение качества жизни в худшую сторону. Заболеваемость зависит от различных факторов, прежде всего от иммунитета человека. Но в любом случае отследить все три стадии воспалительного процессана примере данного недуга возможно.

Пневмония также протекает ступенчато. С точки зрения патогенеза различают 4 стадии воспаления легких: прилив, красное опеченение, серое опеченение, разрешение. Первая из них как раз характеризует вторжение инфекционного агента в организм, повреждение целостности клеток (альтерация). Вследствие этого возникает гиперемия, кожные аллергические реакции, затрудненное дыхание, учащенный пульс, признаки тяжелой интоксикации.
В стадиях гепатизации (красное и серое опеченение) активно образовывается экссудат в легочных тканях. Именно этот процесс вызывает явственные хрипы, проявления интоксикации, неврологические расстройства. Образование мокроты очень обильно – экссудат заполняет буквально всю пораженную область. Насколько серьезна пневмония, говорит фактор обширности поражения (очаг, сегмент, доля легкого или же тотальное воспаление). Бывают случаи сливания очагов в один.
Во время протекания стадии разрешения происходит отделение образовавшегося экссудата, восстановление (пролиферация) пораженных участков легкого и постепенное выздоровление. Безусловно, стадии воспаления легких наглядно демонстрируют процессы, характерные для описываемого состояния организма. Помимо пневмонии примером наиболее характерных заболеваний, напрямую связанных с развитием воспалений, могут стать:
- Атеросклероз.
- Раковые опухоли.
- Астматические изменения.
- Простатиты: как острый, так и хронический.
- Заболевания сердечно-сосудистой системы (например, ишемическая болезнь).
- Гломерулонефрит.
- Кишечные воспаления.
- Недуги органов, находящихся в районе малого таза.
- Ревматоидный артрит.
- Группа аутоиммунных заболеваний.
- Васкулит.
- Циститы.
- Неприятие трансплантата.
- Саркоидоз.
Наконец, банальная угревая сыпь также появляется вследствие воспалительных процессов на поверхности кожи и в более глубоких слоях эпидермиса.

Примечательно, что иммунитет часто проделывает с организмом злую шутку, провоцируя развитие воспалений. Если вкратце описать данный процесс, то можно сказать, что иммунные тела атакуют собственный организм. Они могут воспринимать целые системы органов как угрозу жизнедеятельности всей структуры. Почему так происходит, к сожалению, до конца не изучено.
Краткое заключение
Конечно, от воспалительных изменений разной степени тяжести не застрахован ни один из ныне живущих. Более того, данный процесс подарен человечеству природой и призван развить иммунитет и помочь организму более успешно пройти по пути эволюции. Поэтому понимание механизмов, происходящих во время воспалительных метаморфоз, необходимо каждому сознательному жителю планеты.
Реакция
воспаления протекает в три стадии:
альтерация, экссудация и пролиферация.
Альтерация
—
повреждение, представленное дистрофией,
некрозом и атрофией. Для альте-рации
характерен выброс медиаторов, которые
определяют последующий ход развития
воспаления. Во многих случаях альтерация
развивается с помощью лизосомального
эффекта. Гидролитические и протеолитические
ферменты разрушенных лизосом повреждают
основные структуры клетки.
Медиаторы
воспаления продуцируются разными
клетками или образуются в ходе
воспалительной реакции. Так, например,
тучные клетки соединительной ткани
вырабатывают гепарин и гистамин;
тромбоциты продуцируют факторы роста
и серотонин; а плазменные медиаторы и
другие факторы плазмы выходят из сосуда
в поврежденные ткани.
Роль
медиаторов воспаления заключается в
следующем.
• Повышают
проницаемость стенок сосудов.
• Активизируют
хемотаксис лейкоцитов. Лейкоциты
устремляются в очаг воспаления для
фагоцитоза.
• В
отводящих из очага воспаления сосудах
обеспечивают внутрисосудистую коагуляцию
для отграничения воспаления.
• Одновременно
с повреждением клеток и тканей происходит
пролиферация клеток.
• Лизосомальные
ферменты обусловливают лизис антигенов,
микроорганизмов и бактерий.
• Обеспечивают
включение иммунного ответа.
Экссудация
—
выход жидкой части крови и форменных
элементов за пределы сосуда. Она наступает
быстро, вслед за альтерацией. В зоне
воспаления наблюдаются сосудистые
реакции, такие как спазм сосудов,
артериальная и венозная гиперемия.
Спазм
сосудов —
кратковременная рефлекторная реакция
сосудов микроциркуляции на действие
медиаторов, проявляется уменьшением
кровоснабжения: возникает ишемия за
счет увеличения симпатических влияний
и приводит к нарушению обмена веществ
в тканях и к ацидозу. Вслед за спазмом
сосудов происходит артериальная
гиперемия.
Артериальная
гиперемия —
увеличение притока крови в очаг воспаления
при нормальном оттоке крови по венам.
Такая реакция обусловлена расширением
стенок сосудов из-за отсутствия влияния
симпатической иннервации. Сосудистое
русло расширяется, и наступает венозная
гиперемия.
Венозная
гиперемия —
полнокровие, когда отток крови по венам
затруднен за счет замедления кровотока
в зоне воспаления, вызванного повышением
гидростатического давления, экссудации,
повышения вязкости крови, при нормальном
притоке крови по артериям. В результате
изменений микроциркуляции, повышения
сосудистой проницаемости,
выхода
из сосудов плазменных белков, воды и
солей, эмиграции клеток крови в тканях
образуется мутная, богатая белком
жидкость — экссудат.
Экссудат
может накапливаться в серозных полостях,
в тканях паренхиматозных органов,
подкожной клетчатке, приводя к увеличению
объема воспалительной ткани.
Экссудат
состоит из жидкой части и клеточной
массы. Состав его неоднородный. При
небольшой степени проницаемости сосудов
в экссудате присутствуют альбумины и
небольшое количество лейкоцитов. При
значительной проницаемости сосудов
выходят глобулины, в частности фибриноген,
который превращается в фибрин, и много
других клеток.
При
всех видах экссудата большое диагностическое
значение имеет состав клеточных
элементов, поскольку экссудат неодинаков
при различных заболеваниях.
• При
гнойных заболеваниях в экссудате
преобладают ПЯЛ.
• При
аллергическом и паразитарном воспалении
— эозинофилы.
• При
хроническом воспалении преобладают
лимфоциты.
Динамика
клеточных изменений экссудата показывает,
что под влиянием лечения первоначально
уменьшается число ПЯЛ, а число моноцитов
увеличивается. Смену в экссудате
нейтрофилов на агранулоциты считают
благоприятным прогностическим признаком.
Биохимические
изменения в зоне воспаления заключаются
в следующем.
• В
поврежденных тканях развивается ацидоз
за счет гипоксии и образования
недоокисленных продуктов обмена
(молочной и пировиноградной кислот).
• Повышается
осмотическое давление за счет
катаболических процессов в зоне
воспаления, когда крупные молекулы
расщепляются и появляется больше ионов
К+, Na+, Ca2+.
• Онкотическое
давление повышается за счет выхода из
сосудов альбуминов, а также из-за
разрушения клеток, белки которых
притягивают воду.
Все
биохимические изменения в зоне воспаления
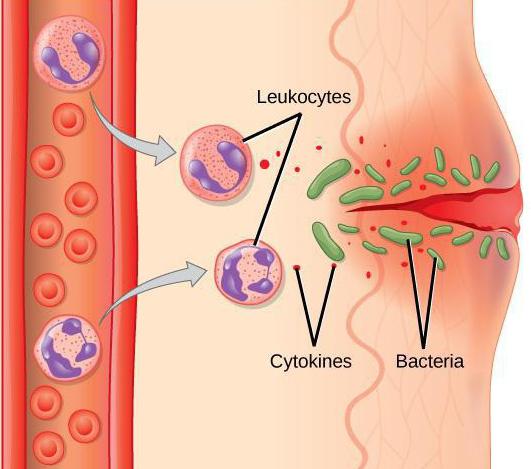
направлены на экссудацию. Экссудация
сопровождается эмиграцией лейкоцитов
и других клеток крови в ткани. Причинами
миграции лейкоцитов в зону воспаления
являются следующие.
• Проницаемость
стенки сосуда увеличивается за счет
медиаторов.
• В
связи с замедлением кровотока и
увеличением проницаемости стенки
сосудов лейкоциты медленно продвигаются
и находятся у стенки сосуда, прилипают
к эндотелию и выходят за пределы сосуда
для осуществления фагоцитоза.
• Медиаторы
воспаления обеспечивают хемотаксис
лейкоцитов. Первыми на поле воспаления
появляются нейтрофилы, они мигрируют
через межэндотелиальные поры, а проходя
через базальную мембрану, атакуют ее
ферментами, при этом гель переходит в
золь (более жидкое состояние), а затем
золь переходит обратно в гель (более
плотное состояние)
Фагоцитоз
осуществляется главным образом ПЯЛ и
моноцитами-макрофагами. В первые 24 ч в
экссудате преобладают ПЯЛ, затем —
моноциты-макрофаги. Фагоцитоз может
быть завершенным и незавершенным.
Незавершенный фагоцитоз характеризуется
тем, что микроорганизмы не перевариваются
фагоцитами, а размножаются в их цитоплазме
Незавершенный фагоцитоз приводит к
хроническому воспалению, а также переносу
инфекций.
Пролиферация
—
завершающая стадия воспаления, являющаяся
репаративной. В очаге воспаления
появляются молодые клетки.
• Размножаются
клетки: макрофаги, мезенхимальные,
гладкомышечные, эпителиальные, которые
созревают и превращаются в зрелые
клетки: фиброциты, плазмоциты,
специализированные клетки органов.
Клеточные элементы в воспалительном
очаге подвергаются трансформации и
дифференцировке.
• Моноциты
крови, попав в ткани, превращаются в
макрофаги и расчищают очаг воспаления
от погибших клеток, а затем с лимфой
уносятся в лимфоузлы. Макрофаг может
трансформироваться в эпителиоидную,
или гигантскую клетку.
• р-лимфоциты
— часть погибает, а часть трансформируется
в плазматическую клетку, которая
участвует в иммунных реакциях, обеспечивая
гуморальный иммунитет.
•
Мезенхимальная
клетка превращается в фибробласт.
Большое количество фибробластов
необходимо для восстановления поврежденных
тканей.
• В
пролиферативную стадию в очаг воспаления
устремляются эозинофилы под действием
фактора хемотаксиса, выделяемого тучными
клетками. Эозинофилы разрушают медиаторы
воспаления, выделяя противовоспалительные
медиаторы, которые погашают очаг
воспаления.
• Кортизол
также тормозит синтез провоспалительных
ферментов. Таким образом, воспаление
имеет такие защитные механизмы, как
фагоцитоз,
образование иммунных тел и
репарация.
КЛАССИФИКАЦИЯ
ВОСПАЛЕНИЙ
Воспаление,
которому присущи общие клинические и
морфологические признаки, не имеющее
строгой зависимости от этиологии,
называется неспецифическим,
или
банальным.
Специфическое
воспаление, наряду
с общими клинико-морфологическими
признаками, характерными для всех видов
воспаления, имеет черты, присущие только
воспалению, вы-званному данным видом
возбудителя.
В
зависимости от характера течения
воспаление может быть острым
и
хроническим.
Неспецифическое
воспаление
В
зависимости от преобладания той или
иной стадии подразделяется на
альтеративное, экссудативное и
пролиферативное.
Альтеративное
воспаление характеризуется
преобладанием повреждений тканей,
начиная от различной степени дистрофических
изменений и кончая некротическими
изменениями. Исходы альтеративно-го
воспаления определяют по интенсивности
и глубине повреждения тканей.
Экссудативное
воспаление характеризуется
преобладанием процесса экссудации и
образования экссудата. Характер экссудата
зависит от повреждающего фактора (его
интенсивности и глубины повреждений).
В
зависимости от характера экссудата
экссудативное воспаление может быть
серозным, гнойным, фибринозным,
геморрагическим и смешанным.
Серозное
воспаление характеризуется
серозным экссудатом, содержащим 2-3%
белка и незначительное количество ПЯЛ.
Серозный экссудат прозрачный, но если
в нем содержатся лейкоциты и клетки
эпителия, то он становится мутным.
Развивается
такое воспаление чаще на серозных
оболочках (при ревматических болезнях,
интоксикации), на слизистых оболочках;
реже во внутренних органах.
Причиной
серозного воспаления могут быть
термические и химические факторы,
микроорганизмы, токсины.
Исход
обычно благоприятный, ткань
восстанавливается. Однако иногда в
исходе серозного воспаления разрастается
соединительная ткань и развивается
диффузный склероз органа (сердца,
печени), а в полостях образуются спайки.
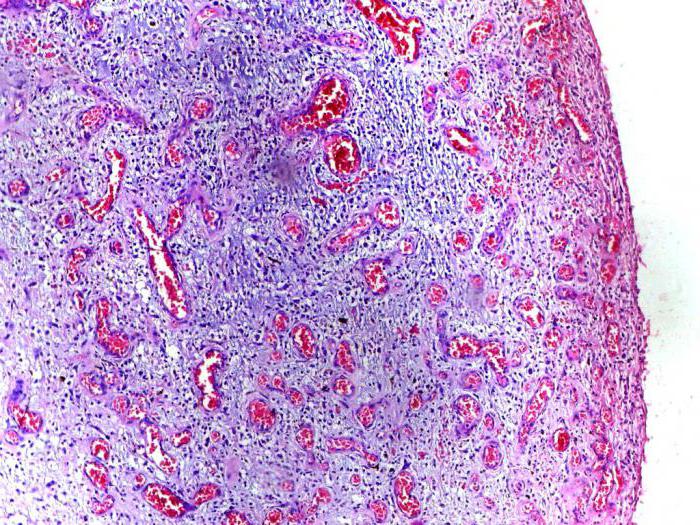
Гнойное
воспаление (рис.
7.3) характеризуется преобладанием в
экссудате большого количества белка и
ПЯЛ, в том числе погибших, которые
называют «гнойными тельцами». Ферменты
лейкоцитов расплавляют ткани
протеолитическими лизосомальными
ферментами.
Наиболее
частой причиной гнойного воспаления
являются гноеродные микроорганизмы.
Гнойное
воспаление может быть ограниченным
(абсцесс)
и
диффузным (флегмона
—
разлитое гнойное воспаление, возникающее
в клетчаточных пространствах). Гнойный
экссудат диффузно пропитывает ткани
на значительном протяжении. Флегмона,
в отличие от абсцесса, не имеет тенденции
к отграничению. Гнойное воспаление в
полостях с накоплением в них гноя носит
название эмпиемы.
На
месте абсцессов образуются рубцы, а при
хроническом течении вокруг абсцесса
формируется соединительнотканная
капсула.
Флегмона
чаще возникает в подкожной клетчатке,
по ходу сосудисто-нервных пучков. В
мягких тканях гнойный экссудат
распространяется по межтканевым щелям,
расслаивая их.
При
хроническом течении гнойного воспаления
при скоплении гноя в капсуле или полости
может образовываться канал, через
который выходит гной. Канал выстилается
грануляционной тканью и превращается
в постоянный свищ (необходима операция).
Диффузное
гнойное воспаление может возникать и
в паренхиматозных органах.
Фибринозное
воспаление характеризуется
тем, что сильнодействующий токсин
значительно увеличивает проницаемость
сосудов и выходящий из сосудов фибриноген,
который превращается в фибрин, пропитывает
соединительную ткань, волокна ее
дезорганизуются, образуя пленки. Экссудат
содержит большое количество фибрина.
Может возникать при инфекционных и
инфекционно-аллергических заболеваниях.
Развивается обычно на слизистых и
серозных оболочках.
В
зависимости от характера прикрепления
фибринозной пленки к подлежащим тканям
выделяют крупозное и дифтерическое
воспаление.
Крупозное
воспаление развивается
на серозных и слизистых оболочках.
Фибринозная пленка рыхло связана с
подлежащими тканями, тонкая, легко
отторгается
Крупозное
воспаление возникает при ревматизме,
крупозной пневмонии, крупозном трахеите,
бронхите. В легких при крупозном
воспалении перикарда фибринозный
экссудат покрывает сердце, перикард
становится тусклым, шероховатым, нити
фибрина напоминают волосы, и поэтому
сердце при крупозном перикардите
называют «волосатым сердцем». При
крупозной пневмонии альвеолы заполняются
фибринозным экссудатом.
Исход:
по окончании заболевания обычно
восстанавливается исходная ткань. При
неблагоприятном исходе фибринозные
пленки могут привести к асфиксии,
требующей экстренной трахеостомии.
Дифтерическое
воспаление развивается
на слизистых оболочках, покрытых
многослойным плоским эпителием, который
плотно связан с подлежащими тканями.
Пленка толстая, кроме фибрина содержит
лейкоциты, некротизированные подлежащие
ткани, отторгается с трудом с появлением
глубоких язв
Необходимо
помнить, что название дифтерическое
воспаление не означает, что оно бывает
только при дифтерии: оно возникает и
при других инфекциях и интоксикациях.
Исход:
по окончании дифтерического воспаления
в краях язв образуется грануляционная
ткань, которая, созревая, превращается
в рубец.
При
замещении фибрина соединительной тканью
могут образовываться рубцовые спайки
(между листками плевры, между эпикардом
и перикардом и др.)
Геморрагическое
воспаление характеризуется
наличием в экссудате эритроцитов, в
связи с чем экссудат приобретает
кровянистый характер. В развитии
воспаления велико значение сосудистой
проницаемости.
Встречается
при тяжелых инфекционных заболеваниях:
сибирской язве, чуме, гриппе.
Катаральное
воспаление характеризуется
обилием экссудата, который стекает с
поверхности. В экссудате всегда содержится
слизь.
Может
возникать при инфекционных заболеваниях,
аллергических состояниях на слизистых
оболочках, например, при воспалении
слизистой оболочки носа — остром рините.
Слизистый катар желудка часто возникает
при приеме недоброкачественной пищи.
Пролиферативное
воспаление характеризуется
преобладанием в воспалительном очаге
процессов пролиферации. Оно подразделяется
на несколько видов.
Межуточное
воспаление возникает
в межуточной ткани паренхиматозных
органов; выражено по ходу стромы органов.
Например: в миокарде происходит
разрастание соединительной ткани (в
строме органа), а в кардиомиоцитах
развиваются дистрофические процессы.
В инфильтрате преобладают моноциты,
макрофаги, лимфоциты и плазматические
клетки. В инфильтрате мало ПЯЛ — по мере
стихания воспаления происходит созревание
и трансформация клеток инфильтрата,
часть которых превращается в фибробласты.
Эти клетки служат основой для построения
коллагеновых волокон соединительной
ткани. Таким образом, в исходе межуточного
воспаления в миокарде развивается
диффузный склероз.
Для
гранулематозного
воспаления характерно
скопление клеток, способных к фагоцитозу.
Основу тканей составляют моноцитарные
фагоциты. Они образуют узелки диаметром
1-2 мм — гранулемы. Гранулемы проходят
несколько стадий созревания. Нередко
в центре гранулемы образуется некроз,
а по периферии — лимфоциты и эозинофилы.
Созревание гранулем завершается
склерозом. При обострении болезни
гранулемы могут подвергаться некрозу,
а при затухании процесса в них нередко
откладывается известь (петрификаты).
Вокруг
инородных тел и паразитов в результате
продуктивного воспаления разрастается
соединительная ткань — образуется
капсула. На слизистых оболочках и
пограничных с ними участках в результате
продуктивного воспаления может
наблюдаться разрастание опухолевидных
образований — полипов. В лимфоидных
органах (лимфоузлы, миндалины) продуктивное
воспаление приводит к их увеличению
(гиперплазии).
Соседние файлы в предмете Патологическая анатомия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
