Клиника лечение при воспалении поджелудочной железы
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
+7 (495) 777-48-49
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Патологическое состояние, характеризующееся воспалением тканей поджелудочной железы, называют панкреатитом. Лечением этого заболевания занимаются гастроэнтерологи и хирурги.
Общая информация
Панкреатит – это одно из самых распространенных заболеваний пищеварительной системы. Острое воспаление поджелудочной железы может привести к разрушению тканей органа и нарушению жизненно важных функций. При несвоевременном лечении воспалительный процесс осложняется бактериальной инфекцией, способной распространяться на другие ткани. Обычно первым симптомом патологии является сильная боль в левом подреберье, однако хроническая форма панкреатита может иметь скрытое течение.
Поджелудочная железа является важным органом пищеварительной системы, необходимым для усвоения питательных веществ. Этот орган выделяет ферменты, расщепляющие белки, жиры и сложные углеводы в кишечнике. Еще одной функцией поджелудочной железы является эндокринная регуляция, необходимая для запасания и использования глюкозы в организме. При остром воспалении пищеварительные ферменты задерживаются в органе и начинают разрушать ткани.
Симптомы панкреатита
Признаки заболевания зависят от формы воспалительного процесса. Острый панкреатит проявляется интенсивным болевым ощущением в левом подреберье и верхней части живота (под грудиной). Хронический панкреатит может долго оставаться бессимптомным.
Другие симптомы и признаки:
- Тошнота и рвота;
- Увеличение температуры тела;
- Вздутие живота;
- Диарея или задержка стула;
- Пожелтение кожных покровов и склер;
- Учащенное сердцебиение;
- Необъяснимое уменьшение массы тела.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Иногда боль является важным признаком, позволяющим определить форму болезни. При остром воспалении поджелудочной железы интенсивная боль в левом подреберье обычно возникает внезапно и не проходит без лечения. Напротив, при хроническом панкреатите чаще наблюдается приступообразная боль, усиливающаяся после приема пищи.
Причины панкреатита
Главным механизмом формирования панкреатита является преждевременная активация пищеварительных ферментов. В норме эти вещества транспортируются в кишечник в неактивном виде, однако при патологических состояниях ферменты начинают разрушать поджелудочную железу. Болезнетворные микроорганизмы могут мигрировать в орган из других отделов пищеварительной системы через кровь и лимфу.
Факторы, обуславливающие воспаление поджелудочной железы:
- Злоупотребление алкогольными напитками;
- Желчнокаменная болезнь;
- Неконтролируемый прием лекарственных средств;
- Вирусные и бактериальные инфекции;
- Курение;
- Высокая концентрация триглицеридов и кальция в крови;
- Нарушение функций иммунной системы;
- Анатомические дефекты, при которых происходит задержка ферментов в органе;
- Воспаление кишечника и желчных протоков;
- Травма живота;
- Злокачественная опухоль поджелудочной железы.
Причины острого и хронического панкреатита могут различаться, однако к главным негативным факторам, влияющим на орган, гастроэнтерологи всегда относят алкоголизм и болезни желчных путей.
Диагностика панкреатита в «СМ-Клиника»
При появлении симптомов панкреатита необходимо обратиться к врачу. Гастроэнтерологи «СМ-Клиника» проводят первичный осмотр и быстро выявляют основные признаки заболевания. После обнаружения объективных симптомов специалист нашей клиники назначает инструментальные и лабораторные обследования для постановки окончательного диагноза и выбора метода лечения.
Необходимые исследования:
- Общий и биохимический анализ мочи. Специалисты нашей клиники производят забор венозной крови для обнаружения основных признаков болезни. Повышенная активность поджелудочных ферментов и высокий уровень лейкоцитов указывают на воспалительный процесс в органе;
- Анализ мочи и кала – дополнительные лабораторные исследования, позволяющие обнаружить клинические признаки панкреатита. При хроническом воспалении поджелудочной железы копрограмма нередко выявляет избыточное содержание жиров в стуле;
- Ультразвуковое обследование органов брюшной полости. Это самый безопасный метод визуальной диагностики, дающий врачу возможность изучить структуру тканей и обнаружить причину воспаления;
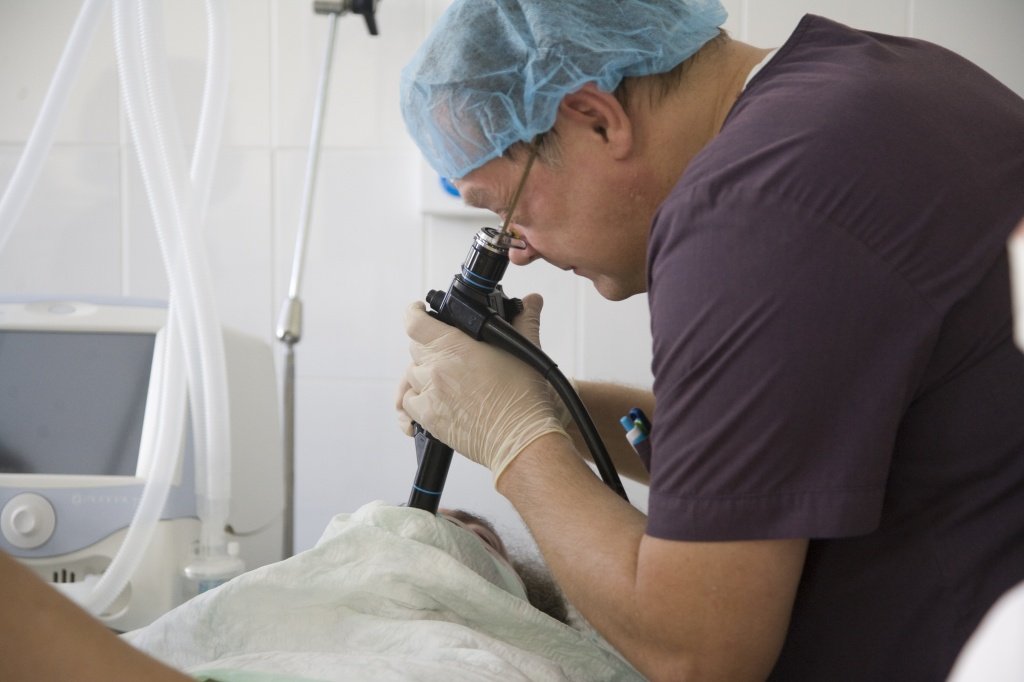
- Эндосонография – передовой способ исследования, объединяющий достоинства УЗИ и эндоскопии. Для более точного осмотра тканей поджелудочной железы врач вводит в желудочно-кишечный тракт пациента гибкую трубку, оснащенную специальным датчиком;
- Компьютерная или магнитно-резонансная томография – методы эффективной визуальной диагностики. Послойные изображения, получаемые с помощью КТ или МРТ, необходимы для более точного диагностического поиска;
- Рентгеноконтрастная визуализация протоков поджелудочной железы, применяемая для определения первопричины воспаления органа.
Диагностика разных форм панкреатита может различаться, поэтому гастроэнтерологи «СМ-Клиника» подбирают только самые необходимые обследования.
Терапевтическое лечение панкреатита в «СМ-Клиника»
Для улучшения самочувствия пациента и предотвращения развития опасных осложнений необходимо устранить воспалительный процесс в поджелудочной железе. Врачи нашей клиники обнаруживают первопричину болезни по результатам диагностики и подбирают наиболее эффективную терапию недуга. При остром панкреатите лечение проводится в стационаре. Хроническая форма болезни вне обострения может быть вылечена в амбулаторном режиме под строгим контролем гастроэнтеролога «СМ-Клиника».
Терапия острого панкреатита, проводимая в нашей клинике:
- Врачи назначают обезболивающие препараты и спазмолитики для облегчения состояния пациента;
- Производится восстановление баланса жидкости и питательных веществ в организме с помощью внутривенного введения специальных растворов. Такая процедура также способствует выведению токсинов из организма;
- Гастроэнтерологи назначают дополнительные средства для очищения организма от токсинов;
- Внутривенное введение противомикробных препаратов широкого спектра действия. Это важный этап лечения, позволяющий предотвратить развитие инфекции или устранить уже имеющиеся в органе патогенные бактерии.
В первые дни лечения требуется воздержание от самостоятельного приема пищи для восстановления поджелудочной железы. Врачи вводят все необходимые питательные вещества внутривенно.
Терапия хронического панкреатита вне обострения в «СМ-Клиника»:
- Лечебная диета. Наши гастроэнтерологи назначают пациентам с панкреатитом оптимальный рацион, снижающий нагрузку на поджелудочную железу;
- Назначение ферментов поджелудочной железы в виде препаратов. Воспаленный орган не всегда выделяет достаточное количество ферментов для обеспечения пищеварительной функции, поэтому поступление веществ извне помогает улучшить усвоение питательных веществ.
Важно понимать, что правильное питание играет ключевую роль в терапии болезни, поэтому строгое соблюдение рекомендаций врачей нашей клиники позволяет достичь положительных результатов.
Хирургическое лечение панкреатита в «СМ-Клиника»
При гнойных процессах, закупорке протоков железы, некрозе органа и других тяжелых осложнениях проводится оперативное вмешательство. «СМ-Клиника» обеспечена собственным хирургическим отделением и скорой помощью, поэтому наши врачи своевременно устраняют опасные патологии. При сильной боли в левом подреберье и лихорадке рекомендуется как можно скорее обратиться за врачебной помощью, поскольку осложнения панкреатита могут угрожать жизни пациента.
В зависимости от диагностических показаний назначаются следующие варианты лечения:
- Вскрытие очагов нагноения и удаление нежизнеспособных тканей. После удаления мертвых тканей врач устанавливает дренаж для последующего выведения гноя;
- Удаление желчного пузыря при остром панкреатите, обусловленном желчнокаменной болезнью;
- Дренирование кисты органа: проводится удаление жидкостного образования поджелудочной железы;
- Частичное или полное удаление поджелудочной железы при обширном поражении тканей органа;
- Удаление конкрементов из протоков поджелудочной железы;
- Рассечение большого сосочка двенадцатиперстной кишки при сужении сфинктера Одди. Эта операция восстанавливает выведение желчи и поджелудочного сока в кишечник;
- Создание искусственного сообщения (анастомоза) между главным протоком органа и просветом двенадцатиперстной кишки.
Основные хирургические методы лечения болезни направлены на улучшение оттока поджелудочного сока и желчи. Хирурги «СМ-Клиника» проводят наиболее безопасные вмешательства с применением эндоскопической техники.
Профилактика панкреатита
Воспаление поджелудочной железы можно предотвратить с помощью простых мероприятий. Консультация гастроэнтеролога нашей клиники поможет пациенту узнать об индивидуальном риске возникновения панкреатита и необходимых способах профилактики болезни. В «СМ-Клиника» можно пройти обследования для раннего обнаружения патологии, вызывающей воспаление поджелудочной железы.
Эффективные способы профилактики:
- Отказ от алкогольных напитков. Этиловый спирт оказывает токсическое воздействие на ткани поджелудочной железы;
- Отказ от курения и необоснованного приема медикаментов, включая гормональные препараты, диуретики и кортикостероиды;
- Своевременное лечение заболеваний органов брюшной полости.
Опытные гастроэнтерологи нашей клиники также помогают предотвращать осложнения хронического панкреатита с помощью профилактических мер.
Наши преимущества:

Более 40 ведущих гастроэнтерологов

Все специалисты
в одной клинике

Передовое медицинское оборудование

Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
+7 (495) 777-48-49
В Юсуповской больнице применяются наиболее современные методы лечения при хроническом панкреатите – воспалительном процессе в поджелудочной железе. Мы проводим УЗИ, компьютерную томографию, МРТ, холангиопанкреатографию, эндоскопические исследования с компьютерной обработкой изображений, развернутый биохимический анализ крови с определением всех необходимых показателей.
Пациентов консультируют и лечат высококвалифицированные врачи, доктора и кандидаты медицинских наук. Для того чтобы справиться с воспалением в поджелудочной железе и улучшить состояние больного, наши доктора проводят комплексное лечение препаратами последних поколений, выполняют новокаиновые блокады. Наши пациенты получают все виды лечения быстро и в необходимом объеме.
Наши специалисты

Заместитель генерального директора по медицинской части, терапевт, гастроэнтеролог, к.м.н.

Врач-эндоскопист

Хирург-онколог, к.м.н.
Цены на диагностику панкреатита
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Панкреатит
Панкреатит – это воспаление поджелудочной железы. Он имеет острое и хроническое течение. Острый панкреатит относится к неотложным состояниям, требующим оказания ургентной хирургической помощи. В клинике терапии Юсуповской больницы врачи с большим опытом работы проведут диагностику и назначат эффективное лечение пациентам с панкреатитом.
Возникновению острого панкреатита способствуют следующие факторы:
- злоупотребление алкоголем;
- вредные пищевые привычки (употребление жирной, острой и жареной пищи);
- желчекаменная болезнь;
- эпидемический гепатит, другие вирусные и бактериальные заболевания;
- травмы поджелудочной железы;
- хирургические вмешательства по поводу других заболеваний поджелудочной железы и желчевыводящих путей;
- приём некоторых препаратов (эстрогенов, кортикостероидов), оказывающих выраженное патологическое действие на поджелудочную железу;
- врождённые аномалии развития железы;
- воспалительные заболевания органов пищеварения (холецистит, гепатит, гастродуоденит);
- генетическая предрасположенность;
- муковисцидоз.
При остром воспалении поджелудочной железы происходит повреждение клеток преждевременно активированными ферментами. В нормальных условиях пищеварительные ферменты вырабатываются поджелудочной железой в неактивной форме. Они активизируются уже в пищеварительном тракте.
Под воздействием внешних и внутренних патологических факторов механизм выработки ферментов нарушается, они активизируются в поджелудочной железе и начинают переваривание её ткани. В результате развивается воспаление, происходит отёк ткани, поражаются сосуды паренхимы железы. При распространении патологического процесса на близлежащие ткани развивается тяжёлая форма острого панкреатита, которая приводит к перитониту (воспалению брюшины).
Термином «хронический панкреатит» обозначают группу хронических заболеваний поджелудочной железы, развившиеся под воздействием различных причин, преимущественно воспалительной природы, которые характеризуются:
- фазово-прогрессирующими сегментарными диффузно-дегенеративными или деструктивными изменениями паренхимы поджелудочной железы (функционально-активных эпителиальных клеток, являющихся основными структурно-функциональными элементами органа);
- атрофией железистых элементов и замещением их соединительной тканью;
- изменениями в протоковой системе поджелудочной железы с образованием кист и камней, а также с нарушением выделения секрета;
- различной степенью нарушений эндокринной и экзокринной и функций.
Отличительной чертой хронического панкреатита является то, что изменения структуры поджелудочной железы сохраняются после прекращения воздействия поражающего фактора. Среди причин, которые способствующих развитию заболевания, главенствующее место занимают патология желчевыводящих путей и употребление алкогольных напитков.
Развитию панкреатита способствуют:
- ожирение;
- курение;
- нарушение режима, количественной и качественной (пищевые добавки, ксенобиотики) структуры питания;
- пищевая сенсибилизация;
- длительный приём некоторых лекарственных средств.
Хронический панкреатит развивается из-за наличия инфекции, в том числе вирусов гепатита В, С, Коксаки В, эпидемического паротита, цитомегаловирус, бактерии, а также простейшие и гельминты. В последнее время в развитии хронического панкреатита большая роль отводится Хеликобактер пилори.
Для развития заболевания необходимы дополнительные предрасполагающие факторы:
- анатомические особенности поджелудочной железы;
- особенности её иннервации и кровоснабжения;
- строение протоков железы;
- травматические повреждения поджелудочной железы;
- особенности питания;
- инвазивные методы диагностики.
В 24-45% случаев причину заболевания установить не удаётся, и врачи выставляют диагноз «идиопатический панкреатит».
Симптомы панкреатита
В Юсуповскую больницу пациенты обращаются со следующими симптомами острого панкреатита:
- острая боль в подложечной области опоясывающего характера, которая отдаёт под левую лопатку;
- тошнота, неукротимая рвота с примесью желчи, не приносящая облегчения;
- повышение температуры тела;
- умеренно выраженная желтушность склер, иногда лёгкая желтуха кожных покровов.
Острый панкреатит может сопровождаться диспепсическими симптомами (изжога, вздутие живота, метеоризм) и кожными проявлениями (кровоизлияния в области пупка синюшные пятна на теле).
Практически у всех пациентов, которые обращаются в Юсуповскую больницу по поводу хронического панкреатита, ведущим является болевой абдоминальный синдром различной степени выраженности. Боль возникает в верхнем или среднем отделе живота слева или посередине, отдаёт в спину, иногда приобретает опоясывающий характер. На поздних стадиях заболевания интенсивность болей уменьшается, меняется и их характер. Появляются схваткообразные боли в околопупочной области, ассоциированные с присоединением вторичного энтерита, а также с постоянным раздражением слизистой оболочки тонкой кишки неадаптированным составом кишечного содержимого.
У пациентов нарушаются процессы пищеварения в кишечнике, всасывания с развитием избыточного бактериального роста в тонкой кишке. В результате у них возникают следующие симптомы:
- обильное количество кала;
- понос;
- вздутие живота;
- потеря аппетита;
- явления пищевой аллергии.
Усугубление нарушения процессов всасывания в кишечнике приводит к прогрессирующему похуданию, а в тяжёлых случаях обезвоживанию, дефициту витаминов и микроэлементов, анемии. Нарушение моторики желудочно-кишечного тракта проявляется ускорением опорожнения желудка, замедлением сокращения желчного пузыря и его неполным опорожнением.
На поздних стадиях заболевания у 26%пациентов снижается выработка не только инсулина, но и глюкагона. Клинически проявляется приступами гипогликемических состояний или сахарным диабетом.

Диагностика панкреатита
Диагностику панкреатита гастроэнтерологи Юсуповской больницы осуществляют на основании жалоб, физикального осмотра, выявления характерных симптомов. При измерении артериального давления и пульса зачастую отмечают тахикардию гипотонию и тахикардию. Для подтверждения диагноза выполняют лабораторные исследования крови и мочи, компьютерную томографию и ультразвуковое исследование органов брюшной полости, магнитно-резонансную томографию поджелудочной железы. Все исследования в Юсуповской больнице проводят на современной аппаратуре ведущих фирм мира.
При исследовании крови в общем анализе отмечаются признаки воспаления (ускоренная скорость оседания эритроцитов, повышенное содержание лейкоцитов). В биохимическом анализе крови лаборанты обнаруживают повышение активности панкреатических ферментов (амилаза, липаза), повышенное содержание глюкозы и пониженный уровень кальция. Может отмечаться билирубинемия и повышение активности печёночных ферментов. Для анализов в Юсуповской больнице лаборанты используют современные реагенты, повышающие точность результатов исследований. При диагностировании острого панкреатита в клинике терапии определяют активность амилазы мочи.
В Юсуповской больнице гастроэнтерологи применяют следующие методы диагностики хронического панкреатита:
- ультразвуковое исследование;
- компьютерная томография;
- магнитно-резонансная томография;
- магнитно-резонансная холангиопанкреатография.
Обследование проводят врачи, обладающие большим опытом. Они используют современные аппараты ведущих фирм Европы, Японии и США. Для ранней диагностики заболевания применяют функциональные пробы (стимуляция поджелудочной железы холецистокинином или секретином). В последние годы врачи Юсуповской больницы используют новые высокоинформативные методы диагностики хронического панкреатита:
- многослойная компьютерная томография;
- эндоскопическое ультразвуковое исследование с эластографией и компьютерной обработкой полученного изображения;
- магнитно-резонансная томография магнитно-резонансная;
- холангиопанкреатография с гадолинием и стимуляцией секретином.
Традиционно применяют при необходимости обзорную рентгенографию органов брюшной полости, контрастное рентгенологическое исследование желудка и двенадцатиперстной кишки, внутрижелудочную и внутридуоденальную рН-метрию (суточную или эндоскопическую), диагностическую лапароскопию с биопсией ткани поджелудочной железы.
Обязательно используют методы лабораторной диагностики:
- общий клинический анализ крови и мочи, сахар крови;
- общий билирубин и его фракции;
- активность амилазы в моче и сыворотке крови, эластазы и липазы в сыворотке крови, эластазы-1 в кале;
- аланиновая и аспарагиновая трансаминазы;
- гамма-глутамилтранспептидаза;
- щелочная фосфатаза;
- бактериологическое и микроскопическое исследование кала.
В методы диагностики включают определение «воспалительных цитокинов», фактора некроза опухоли, фактора активации тромбоцитов. Учитывая возможность перерождения хронического панкреатита в злокачественное новообразование, определяют онкомаркеры: СА 19-9 и карциноэм-бриональный антиген.
Лечение панкреатита
Основными целями терапии острого панкреатита является снятие болевого синдрома, снижение нагрузки на поджелудочную железу, стимуляция механизмов её самовосстановления. Гастроэнтерологи Юсуповской больницы проводят следующие терапевтические процедуры:
- новокаиновую блокаду;
- внутривенное введение спазмолитиков и ненаркотических анальгетиков;
- внутримышечное введение наркотических анальгетиков (за исключением морфина гидрохлорида);
- голод, пузырь со льдом лед на область проекции железы;
- парентеральное питание;
- аспирация желудочного содержимого.
Пациентам назначают антациды и ингибиторы протонной помпы, ингибиторы протеолиза (дезактиваторы панкреатических ферментов), антибиотики. Проводят коррекцию гомеостаза (водно-электролитного, белкового, кислотно-основного баланса) с помощью инфузии белковых растворов. С целью детоксикации пациентам с тяжёлым панкреатитом выполняют плазмаферез.
При наличии показаний к хирургическому лечению пациентов переводят в клиники-партнёры. В них опытные хирурги выполняют оперативные вмешательства: эндоскопическое дренирование, марсупиализацию кисты, цистогастростомию. При образовании участков некроза проводят некрэктомию или резекцию поджелудочной железы. В случае наличия камней выполняют операцию на протоке поджелудочной железы.
В Юсуповской больнице лечение пациентов, страдающих хроническим панкреатитом, начинают с организации диетического питания. Личный диетолог разрабатывает индивидуальное меню, которое включает механически, химически и термически щадящие, малокалорийные блюда. В них содержится физиологическая норма белка. Психологи работают с пациентами над вопросом отказа от курения и употребления спиртных напитков.
Медикаментозное лечение обострения направлено на устранение болевого синдрома и предотвращение или компенсацию функциональной панкреатической недостаточности. Для купирования боли применяются следующие лекарственные препараты:
- ненаркотические и наркотические (кроме морфина) анальгетики;
- психотропные лекарственные средства (транквилизаторы, нейролептики, антидепрессанты);
- синтетические аналоги соматостатина (октреотид);
- антисекреторные препараты (ингибиторы протонной помпы или блокаторы н2-рецепторов гистамина);
- селективные и неселективные холинолитические средства;
- миотропные спазмолитики;
- полиферментные препараты панкреатина, не содержащие желчных кислот.
В качестве средств, повышающих эффективность заместительной полиферментной терапии, у пациентов с панкреатитом врачи Юсуповской больницы применяют пробиотики, пребиотики, симбиотики и синбиотики (в сочетании с деконтаминацией тонкой кишки антибактериальными препаратами селективного действия). При низкой кислотности содержимого 12-перстной кишки сочетают приём панкреатина с антисекреторным препаратом.
Эффективное лечение панкреатита в Юсуповской больнице возможно после всестороннего обследования с использованием инновационных методов диагностики. Позвоните по телефону и запишитесь на приём к гастроэнтерологу. В клинике терапии работают профессора и врачи высшей категории, являющиеся признанными специалистами в области заболеваний поджелудочной железы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Броновец, И.Н. Справочник по гастроэнтерологии: моногр. / И.Н. Броновец, И.И. Гончарик, др.. — М.: Беларусь, 2014. — 480 c.
- Логинов, А. С. Болезни кишечника / А.С. Логинов, А.И. Парфенов. — М.: Медицина, 2017. — 632 c.
- Неймарк, И. И. Диагностика и лечение острых заболеваний органов брюшной полости: моногр. / И.И. Неймарк, Л.Н. Камардин. — М.: Алтайское книжное издательство, 2012. — 212 c.
Мы работаем круглосуточно
