Ком в горле при воспалении желчного пузыря

1271 просмотр
15 декабря 2019
Женщина, 33 года. Пару месяцев назад начал беспокоить желудок. Был стресс, так же симптомы резко появились после еды на голодный желудок сырой свеклы и соленых огурцов. Проявилось это как ощущение кома к горле, изжогой, отрыжкой с желчью, иногда голодными болями. Лечила улькависом, ранитидином и диетой. Пару раз симптомы проходили полностью, тогда я начинала есть все подряд и симптомы снова возвращались. Сделала ФГС. Оказалось много желчи. Бактерий не обнаружили. Чем такое лечится? Результаты исследования прилагаю.
Возраст: 33
Хронические болезни: Нет
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Педиатр
Здравствуйте! Сейчас диету держите?
Александра, 15 декабря 2019
Клиент
Маргуба, здравствуйте! Ну не особо держу.

Педиатр
Вам сейчас надо принимать мотилиум за полчаса до еды*3 РД
Между едой пепсан р 1*3 РД месяц
Исключить из рациона питания холодное газообразующее газированное цельное молоко жирное жареное острое копченое маринованное консерванты красители ароматизаторы алкоголь табак кофеин ментол в любом виде
Не носить тугие ремни пояса спать с приподнятым головным концом кровати, сохранять вертикальное положение после еды хотя бы 45-50 мин .

ЛОР, Детский ЛОР
Диета-основа лечения при данных заболеваниях.
Александра, 15 декабря 2019
Клиент
Татьяна, а какого плана диета должна быть, подскажите пожалуйста.

ЛОР, Детский ЛОР
Александра, 15 декабря 2019
Клиент
Татьяна, к сожалению, никаких фотографий мне не дали, только заключение.

ЛОР, Детский ЛОР
Есть маленькими порциями, исключить жареное, специи, маринады, кетчупы, майонезы, копчености,газировку,алкоголь, жирные молочные и мясные продукты
Александра, 15 декабря 2019
Клиент
Татьяна, а чай с молоком можно? И макароны?

ЛОР, Детский ЛОР
«Татьяна, к сожалению, никаких фотографий мне не дали, только заключение.» отправила вам личное сообщение
Александра, 15 декабря 2019
Клиент
Татьяна, отправила фото в лс.

Педиатр, Эндокринолог
Здравствуйте. Диета 5 при заболеваниях жкт. Необходимо сделать узи брюшной полости и биохимию крови. Принимать пока итомед 1 т 3 раза ы день. Не ложиться после еды, не носить тугих поясов и не ложиться после еды

Диетолог, Терапевт, Гастроэнтеролог
Здравствуйте. Начните Итомед 50 мг, по 1 таб*3р/сут за 15 мин до еды;
Фосфагель (или гевискон) 1п*3р/сут через 30 мин после еды;
Нексиум (или нольпаза) 20 мг*2р/сут за 30 мин до еды. Все вместе 1 месяц, затем нексиум 20 мг только утром, ещё 1 мес. Соблюдение диеты стол 5

Инфекционист
Здравствуйте! Вам надо принимать ганатон три раза в день,омез 1 т на ночь.Обязательно соблюдать диету и режим питания.Не ложитесь после еды и не ешьте меня её чем на а 2 часа до сна.У Вас рефлексная болезнь.Необходимо,чтобы лучше и быстрее происходило продвижение пищевого кома

Хирург
АЛЕКСАНДРА, ЗДРАВСТВУЙТЕ !
Поверхностный антральный гастрит не тяжелая патология , встречается у каждого второго , особого лечения, кроме диеты не требует !
Что означает недостаточность кардии ?!
В норме, имеется сфинктер(клапан) в области кардии (кардия, — это место перехода пищевода в желудок), который открывается и пропускает пищу только в одну сторону , — из пищевода в желудок и сразу же после этого закрывается, не пропуская кислое желудочное содержимое, назад, в пищевод ! Это , — в норме ! Но бывает так, что сфинктер этот закрывается не полностью , т. е. имеет место недостаточность кардии или закрывается полностью, но при сокращении желудка клапан не держит , раскрывается в сторону пищевода (пролапс) и кислое содержимое попадает в пищевод,т. е. возникает гастро-эзофагиальный рефлюкс, в результате чего раздражается , воспаляется слизистая пищевода !
Степень рефлюксной болезни может быть разной : от попадания содержимого желудка только на нижнюю треть пищевода с возникновением эзофагита на таком ограниченном участке пищевода, до обширного его попадания по всему пищеводу до глотки !
Признаки недостаточной кардии и активного гастро-эзофагиального рефлюкса кроме того , что сами вызывают беспокойство, одновременно являются косвенными признаками наличия грыжи пищеводного отверстия диафрагмы (ГПОД) ! Потому, при их наличии рекомендуется дополнительное исследование, — проведение рентгеноскопии пищевода для исключения (или подтверждения) ГПОД !
Вам с этой же целью необходимо проведение рентгеноскопии пищевода и желудка ! Если предположить , что у Вас имеется ГПОД, то сколько бы Вы не лечились медикаментозно , всё равно после окончания лечения симптомы будут возвращаться !
Повода для переживаний нет ! Если даже подтвердится наличие ГПОД то она поддаётся оперативному лечению с хорошим результатом !
Удачи Вам !
Возникнут вопросы, — напишите !

Гастроэнтеролог
Здравствуйте! А что сейча беспокоит7 УЗИ брюшной полости выполняли?

Терапевт
Добрый день! Причиной жалоб и появления гастрита явился билиарный рефлюкс, который возникает в связи с гастродуоденальной недостаточность. При этом желчь из пузыря минует барьер привратника и рефлюктирует в желудок, а из желудка в пищевод, при этом вызывая повреждение слизистой того и другого, по типу химического ожога. Улькавис и ранитидин лечит следлствие, но, при сохранной причине, их прием неэффективен. Необходимо выявить причину дуодено-гастральной недостаточности, и по возможности пролечить ее. Для этого сделать рентгеноскопию желудка в позе Тренделенбурга, УЗИ брюшной полости, кал на паразитов и простейших ПЦР, биохимия крови.
В настоящее время можно принимать итомед 50 мг*3р/сут, за 15 мин до еды, 30 дней, нольпазу 20 мг*2р/сут, за 30 мин до еды 14 дней, затем 20 мг*1р/сут, еще 14 дней, одестон 200 мг*3р/сут, за 30 мин до еды, 30 дней, на ночь фосфалюгель 1 пакет, 14 дней.
Обязателен режим питания и образа жизни (применяется длительно): не переедать, не наедаться на ночь, не ложиться после еды в течение 60 мин, не носить тугой ремень на брюках, избегать положения «вниз головой», подъем тяжести (особенно резкий), и всего того, что вызовет повышение внутрибрюшного давления.
На время лечения: 2 недели диета №1, затем преход на диету 5. Газтрованные напитки исключаются навсегда. Если пройдете дообследование, то держите в курсе по результатам.
Оцените, насколько были полезны ответы врачей
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Желчный пузырь и желчевыводящие протоки – это органы пищеварительного тракта, выполняющие функции транспортировки и сбора желчи из печени и последующее ее выведение в двенадцатиперстную кишку. Иначе эту часть желудочно-кишечного тракта называют билиарной системой. Она состоит из:
- желчного пузыря;
- системы желчных протоков: пузырного, печеночного и общего желчного протока;
- системы сфинктеров (регуляторов тока желчи).
Пузырный проток соединяется с печеночным, и из них образовывается общий желчный проток, который впадает в двенадцатиперстную кишку и обеспечивает поступление желчи из билиарной системы в кишечник. Благодаря желчи становится возможным: выведение солей тяжелых металлов и других вредных веществ из организма, дальнейшее переваривание жиров (она эмульгирует их до более мелких капель), всасывание витаминов А, Е, К и D, активация пищеварительных ферментов и двигательной активности кишечника.
Сбои в работе этой части пищеварительной системы наблюдаются весьма часто, и по своей частоте патологии желчного пузыря и желчных протоков занимают III место среди всех заболеваний желудочно-кишечного тракта. Согласно данным статистики, они чаще наблюдаются среди женщин старше 45-50 лет, и в последние десятилетия отмечается их частое развитие среди более молодых людей и подростков.
Причиной появления патологий билиарной системы могут стать самые различные факторы:
- инфекции, вызывающие воспаление стенок желчевыделительной системы (холециститы, холангиты);
- генетические аномалии (например, перегибы желчного пузыря), приводящие к изменению формы и нарушению функций органов желчевыделительной системы;
- генные мутации клеток слизистой желчного пузыря, провоцирующие формирование доброкачественных и злокачественных опухолей;
- нарушения инервации желчевыделительных органов при неврологических или нейроэндокринных патологиях, приводящие к нарушению нормального оттока желчи;
- изменения состава желчи, вызванные различными патологиями и приводящие к развитию желчекаменной болезни и холестерозу (накоплению холестерина на стенках желчного пузыря);
- глистные инвазии;
- нерациональное питание;
- интоксикации;
- прием алкоголя и курение;
- прием некоторых лекарственных средств.
Вышеперечисленные причины приводят к развитию патологий билиарной системы, которые сопровождаются различными симптомами заболеваний этих органов. Они могут быть местными и общими, разнообразными по своему характеру и комбинаторности, не всегда характерны только для проблем с желчным пузырем и часто дополняются признаками патологий других органов пищеварительного тракта (например, симптомами гастрита или панкреатита). Но в большинстве случаев их комбинация позволяет заподозрить появление проблем в билиарной системе, и больной может вовремя принять меры по устранению этих заболеваний.
В нашей статье мы ознакомим вас с основными симптомами проблем с желчным пузырем и желчевыводящих протоков. Эта информация будет полезна для вас, и вы сможете не пропустить тревожные сигналы многих недугов билиарной системы.
7 симптомов проблем с желчным пузырем, требующих обращения к врачу
Симптомы заболеваний желчного пузыря и желчевыделительной системы во многом схожи и, в то же время, каждое из них имеет свои особенности. Установить окончательный диагноз в таких случаях может только врач, который проведет ряд диагностических исследований и проанализирует все полученные результаты обследования пациента.
Поводом для обращения к гастроэнтерологу или гепатологу могут стать такие тревожные симптомы:
- Боль в правом подреберье. Болезненные ощущения при патологиях билиарной системы могут быть различной степени интенсивности (например, они более выражены при желчекаменной болезни и менее – при холецистите или перегибе желчного пузыря). Боль часто провоцируется приемом пищи или жареных, острых, жирных или копченых блюд, физическими действиями (тряская езда, бег, прыжки, поднятие тяжестей и пр.) или стрессовыми ситуациями. Болевые ощущения могут быть острыми, тупыми или ноющими и возникать в виде внезапных приступов или носить более стабильный (иногда постоянный) характер с периодами обострения. Неприятные ощущения в правом подреберье могут усиливаться при прощупывании.
Интенсивные, острые и внезапные боли наиболее характерны для печеночной колики и, в большинстве случаев, вызываются движением камней при желчекаменной болезни. Как правило, они носят точечный характер, и больной может точно указать на место локализации мучительных ощущений. Такие боли часто сопровождаются тошнотой, рвотой, появлением горького привкуса во рту или желтухой. Температура поднимается до 38 °C или остается в пределах нормы.
При остальных заболеваниях желчного пузыря боли в правом подреберье менее интенсивны, чаще возникают периодически или проявляются постоянно (возможно с явными кратковременными периодами обострения). Они могут дополняться другими симптомами, характер и выраженность которых зависит от вида заболевания желчного пузыря. Боли при острых холециститах, как правило, дополняются повышением температуры и признаками интоксикации, а болезненные ощущения при хроническом воспалении желчного пузыря носят менее интенсивный характер и длительное время могут быть единственным проявлением недуга.
Доброкачественные и злокачественные новообразования желчного пузыря и желчных протоков длительное время могут не вызывать сильных болей или вообще не провоцируют болезненных ощущений. Вначале у больного появляется часто появляющаяся или постоянная боль в области правого подреберья, которая может усиливаться по мере роста новообразования. Она плохо поддается устранению при помощи приема обычных обезболивающих средств и всегда сопровождается другими симптомами расстройства пищеварения и/или признаками общей интоксикации. Иногда, при больших размерах опухоли, больные могут прощупать в области появления болезненных ощущений бугристое, плотное и почти безболезненное уплотнение.
- Признаки нарушения пищеварения (ухудшение аппетита, тошнота, рвота, метеоризм, отрыжка воздухом или с горечью, диарея или запоры). Большинство заболеваний желчного пузыря и желчевыводящих протоков сопровождается нарушениями отделения желчи и ее состава. Эти изменения провоцируют диспепсические расстройства, т. к. пища не может нормально перевариваться и создает дополнительную нагрузку на другие органы. Признаки нарушения пищеварения могут вызваться как заболеваниями билиарной системы, так и являться следствиями этих патологий (т. е. симптомами заболеваний других органов желудочно-кишечного тракта).
- Желтый налет на языке. Дискинезии желчевыводящих путей, опухолевые процессы и желчекаменная болезнь часто приводят к забросу желчи в пищевод и ротовую полость. В результате язык покрывается желтым налетом (его интенсивность может быть различной – от слегка желтого до желто-зеленого).
- Горечь во рту. Этот симптом характерен для многих патологий билиарной системы. Он вызывается забросом желчи в пищевод и полость рта. Горечь во рту может становиться признаком холециститов, дискинезий желчевыводящих протоков, желчекаменной болезни и опухолевых новообразований.
- Желтушность слизистых оболочек и кожных покровов. Этот симптом может наблюдаться как при патологиях печени, так и при заболеваниях билиарной системы. Он провоцируется попаданием желчных кислот в кровь (именно они и окрашивают кожу и слизистые). Желтуха может наблюдаться при дискинезиях желчевыводящих протоков, желчекаменной болезни, хронических холециститах и опухолевых процессах, сопровождающихся нарушением оттока желчи.
- Обесцвеченный кал. При дискинезиях желчевыводящих путей, холециститах, желчекаменной болезни, новообразованиях и перегибах желчного пузыря у больного может наблюдаться обесцвечивание каловых масс. Как правило, этот симптом сопровождается болями в правом подреберье, желтухой и другими признаками поражения билиарной системы. Этот симптом характерен не только для патологий желчевыводящей системы и может указывать на наличие заболеваний печени и других органов, различные погрешности в диете или прием некоторых лекарственных средств.
- Темная моча. Этот симптом наблюдается при повышении уровня билирубина в крови, которое может наблюдаться при дискинезиях желчевыводящих путей, холециститах, желчекаменной болезни, опухолях и перегибах желчного пузыря. Такой признак поражения билиарной системы может присутствовать не только при вышеперечисленных заболеваниях и требует внимательного изучения анамнеза больного и проведения дифференциальной диагностики с другими заболеваниями и состояниями (например, прием некоторых медикаментов или продуктов питания, обезвоживание и др.).
Эти семь базовых симптомов заболеваний желчевыводящих протоков и желчного пузыря должны становиться поводом для обращения к врачу, но для уточнения диагноза больному всегда назначаются дополнительные лабораторные и инструментальные исследования. В план обследования могут входить такие процедуры:
- клинический и биохимический анализ крови;
- УЗИ органов брюшной полости;
- контрастная рентгенография;
- КТ;
- МРТ;
- тонкоигольная биопсия (под контролем УЗИ).
После оценки всех данных диагностики врач назначит больному лечение, которое может заключаться из этиотропной, патогенетической и симптоматической терапии. При некоторых заболеваниях – желчекаменная болезнь, новообразования желчного пузыря или его протоков, калькулезный холецистит – пациенту может рекомендоваться хирургическое лечение. Всем больным с патологиями билиарной системы обязательно рекомендуется соблюдение диеты и пересмотр своих вкусовых предпочтений в будущем.
Большинство заболеваний билиарной системы при своевременном обращении к врачу хорошо поддаются лечению и могут протекать без осложнений. Именно поэтому первые признаки проблем желчного пузыря и желчевыводящих путей всегда должны становиться поводом для обращения к гастроэнтерологу или гепатологу.
Несвоевременный визит к врачу всегда ведет к прогрессированию недуга, развитию сопутствующих патологий пищеварительного тракта и может становиться причиной развития таких тяжелых осложнений, как непроходимость кишечника, флегмона желчного пузыря, перитонит, сепсис, раковые опухоли и др. Помните об этом и будьте здоровы!
К какому врачу обратиться
При появлении любого из признаков, перечисленных в статье, необходимо обратиться к терапевту или семейному врачу. Эти доктора проведут первичную диагностику заболевания. После этого пациента направляют к гастроэнтерологу. В дальнейшем, после окончательной формулировки диагноза, в его лечении могут участвовать хирург, инфекционист, онколог.
Видео версия статьи:
Наши видео по теме:
Берегите себя и подписывайтесь на наш дзен канал, удачи!
Оригинал статьи: https://myfamilydoctor.ru/pervye-simptomy-problem-s-zhelchnym-puzyrem-kotorye-ne-stoit-ignorirovat/
Смотрите также
Хронический холецистит — воспаление стенки желчного пузыря, основной причиной которого является инфекция. В первую очередь, паразитарные инфекции (лямблиоз, описторхоз и др.), условно-патогенные бактерии (кишечная палочка, стафилококк, протей, энтерококки,стрептококки, клебсиелла и др.), реже брюшнотифозная палочка и вирус, глистная инвазия, грибы рода Сandida.
Хронический холецистит. Причины возникновения
Бактериальный холецистит развивается при проникновении в желчный пузырь патогенных микроорганизмов из кишечника при нарушении микрофлоры (восходящий путь) или желудка при низкой кислотности желудочного сока и открытом (зияющем) выходе из желудка. Пути проникновения инфекции могут быть:
- через кровеносные и лимфатические сосуды (нисходящий путь),
- источником инфекции могут быть хронические инфекционные очаги в организме (хронический тонзиллит, гайморит, хронический аднексит – воспаление придатков у женщин, хронический аппендицит и др.).
Инфекция в желчном пузыре нередко имеет «дремлющий» характер и протекает клинически малосимптомно или без проявлений, но может вызывать аллергические реакции у больных.
Для микробного поражения слизистой желчного пузыря, воспаления недостаточно присутствия бактерий, часто они проходят «транзитом», выделяясь вместе с желчью (бактериохолия). Дополнительными условиями развития воспаления в желчном пузыре являются застой (стаз) желчи, нарушение сократительной функции желчного пузыря, состояние местных иммунных механизмов в слизистой, вызывающих изменения эпителиального покрова желчного пузыря.
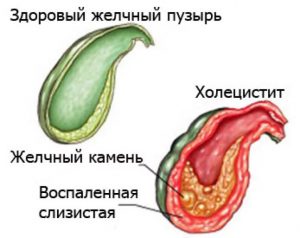 Воспаление слизистой желчного пузыря может быть связано с изменениями качества желчи (густая желчь, сладж желчи, камнеобразование), при забросе панкреатических ферментов в общий желчный проток («ферментативный холецистит»).
Воспаление слизистой желчного пузыря может быть связано с изменениями качества желчи (густая желчь, сладж желчи, камнеобразование), при забросе панкреатических ферментов в общий желчный проток («ферментативный холецистит»).
У трети больных причина хронического холецистита остается невыясненной. В этих случаях говорят о «асептическом» хроническом бескаменном холецистите, в развитии которого не имеют значения ни бактериальные или вирусные инфекции, ни глистные инвазии, ни патогенные грибы. Решающее значение в данном случае имеет состояние иммунных механизмов.
Таким образом, воспалительные процессы в желчном пузыре развиваются как реакция слизистой на различные повреждающие факторы (инфекция, глистная инвазия сфинктерного аппарата, грибы, травматизация желчного пузыря), снижение кровоснабжения слизистой (при ишемической болезни брюшной полости). В развитии хронического бескаменного холецистита важное значение имеют дискинезии желчного пузыря и желчевыводящих путей. Они опасны тем, что приводят к застою желчи и нарушают её физико-химические и биохимические свойства. Нарушают процессы окисления жирных кислот и фосфолипидов желчи, вызывают аллергические и иммунологические реакции.
Симптомы хронического холецистита в стадии обострения, формы заболевания
Хронический холецистит имеет две формы:
- бескаменный холецистит,
- калькулезный холецистит (ЖКБ — желчнокаменная болезнь).
В 60 % случаев наблюдается хронический бескаменный холецистит. Чаще встречается у женщин после 40 лет. Различают стадии заболевания: обострение, стихающее обострений и ремиссия.
Обострения заболевания могут наблюдаться после обильной и жирной пищи, в связи в психоэмоциональными состояниями, с физической нагрузкой, при тряской езде. Проявляются обычно болями в правом подреберье с иррадиацией в правую ключицу, лопатку, в левую половину грудной клетки. Бывают болевые ощущения в области сердца, сердцебиение, перебои в работе сердца (экстрасистолия) — так называемый холецистокардиальный синдром.
 Боли могут быть тупые, постоянные, но не схваткообразные, сопровождаться повышением температуры, ознобом. Боли сопровождаются диспепсическими жалобами, прежде всего тошнотой (подташниванием), рвотой реже, не приносящей обычно облегчения. При повторной рвоте рвотные массы приобретают горький вкус и содержат примесь желчи. Еще одной частой жалобой является горечь во рту и отрыжка горьким.
Боли могут быть тупые, постоянные, но не схваткообразные, сопровождаться повышением температуры, ознобом. Боли сопровождаются диспепсическими жалобами, прежде всего тошнотой (подташниванием), рвотой реже, не приносящей обычно облегчения. При повторной рвоте рвотные массы приобретают горький вкус и содержат примесь желчи. Еще одной частой жалобой является горечь во рту и отрыжка горьким.
Аппетит, как правило, снижен, отмечается склонность к запорам, чередование запоров и поносов. Пациенты обычно не теряют в массе тела, несмотря на плохой аппетит и ограничения в питании.
Часто беспокоят вздутия живота (метеоризм), за счет наличия нарушений микрофлоры в кишечнике. Диспепсические явление чаще возникают при хроническом холецистите, вызванном кишечной палочкой. При стрептококковой инфекции чаще явления интоксикации и астенизация организма (слабость. тревога, депрессия, психоэмоциональные проявления).
Боли могут усиливаться при движении и приобрести характер желчной колики, что чаще наблюдается при наличии камней в желчном пузыре.
При хроническом холецистите часто беспокоят пациентов ощущения дискомфорта в правом подреберье после употребления жирной, жареной, острых соусов и приправ, алкоголя. Нередко имеет мести тошнота, пустая (воздушная ) отрыжка, реже горечь во рту, вздутие и урчание в животе, нарушения стула (чаще запоры).
Осложнения хронического холецистита
При хроническом бескаменном холецистите в период обострения заболевания может наблюдаться несколько синдромов, которые являются составной частью клинической картины заболевания.
- Солярный синдром при вовлечении в процесс солнечного сплетения. Он проявляется обычно болями в животе: область пупка с иррадиацией в спину («солярный гвоздь») и диспепсическими проявлениями.
- Синдром предменструального напряжения – комплекс физических и психопатологических симптомов, быстро исчезающих в начале менструаций.
- Холецисто-кардиальный синдром, который проявляется болями в сердце, сердцебиением, нарушениями ритма, иногда сочетается с изменениями на электрокардиограмме (ЭКГ).
- Аллергический синдром — крапивница, отек Квинке, лекарственная и пищевая непереносимость, повышение эозинофилов в крови.
Осложнения хронического холецистита могут возникнуть при его обострении в виде развития перихолецистита, развития нагноения (абсцесса), воспаления желчных протоков (холангита), билиарного панкреатита, хронического дуоденита, папаллита, поражения печени, желтухи и др.
Хронический холецистит. Диагностика
Диагностика хронического холецистита складывается из
- клинической картины,
- лабораторных данных,
- инструментальных данных.
Клинический анализ крови при обострении заболевания — повышение лейкоцитов (лейкоцитоз), ускоренное СОЭ, повышение С — реактивного белка, увеличение в крови билирубина, холестерина, щелочной фосфатазы, гаммы глютаматтранспептидазы, печеночные пробы и панкреатические тесты для исключения сопутствующих поражений печени и поджелудочной железы.
Из инструментальных методов обследования редко применяется рентгенологический метод – холецистография. Дуоденальное зондирование в настоящее время проводится редко.
Основным методом является ультразвуковое исследование. Хронический холецистит сопровождается дискинезией желчного пузыря (нарушением моторики его) по гипокинетическому или гиперкинетическому типу, или без дискинезии, иногда наблюдается «отключенный» желчный пузырь. При ультразвуковом исследовании выявляется признаки хронического бескаменного холецистита:
- изменения формы желчного пузыря (врожднная или приобретенная),
- уплотнение или утолщение стенки его (более 4 мм),
- увеличение размеров желчного пузыря,
- признаки воспаления – наличие тени от стенок желчного пузыря, удвоение контура,
- нарушение сократительной функции,
- негомогенность желчи,
- инфильтрация околопузырной клетчатки по его контуру или внутри контура,
- наличие сладжа или камней.
Эндоскопическое исследование – гастродеуденоскопия с осмотром сфинктера Одди.
Гепатобилисцинтиграфия (радионуклидный метод), лапароскопия, эндоскопическая ретроградная холангиопанкреатография — спецальные методы диагностики желчного пузыря, которые проводятся обычно в условиях стационара.
Лечение хронического бескаменного холецистита
Лечение чаще проводится в амбулаторных условиях, является комплексным, индивидуальным.
Лечебное питание
Основными принципами лечебного питания являются: частое дробное питание (5-6 раз в сутки) через равные промежутки времени, что тренирует желчный пузырь, заставляя его сокращаться после каждого поступления пищи и полноценная с достаточным содержанием и правильным соотношением белков, жиров и углеводов, витаминов и минеральных солей пища.
Важное значение имеют пищевые волокна (пшеничные отруби), увеличивающие синтез желчных кислот в печени, ликвидируют запоры, употребление овощей, фруктов, богатых растительной клетчаткой.
Из животных жиров предпочтение отдается сливочному маслу, сочетанию его с растительными маслами, которые добавляют в готовые блюда (каши, салаты, картофельное пюре) и в меньшей степени использование жиров при жарке.
При обострении хронического бескаменного холецистита рекомендуется ограничение соли, уменьшение общей калорийности рациона, проведение «разгрузочных дней» — рисово-кефирных, арбузных и др.
В питании больных хроническим бескаменным холециститом должны быть значительно ограничены:
- крепкие мясные бульоны и наваристая уха, содержащие большое количество экстрактивных веществ,
- животные жиры (кроме сливочного масла),
- яичный желток,
- жареные блюда,
- пиво и алкогольные напитки,
- острые приправы к блюдам,
- газированные и холодные напитки.
Медикаментозное лечение
Лечение начинается с назначения препаратов, воздействующих на причину воспаления (если она известна) и особенности развития заболевания в конкретном случае. Параллельно устраняются тягостные для больного клинические проявления (боль, диспепсические явления) — симптоматическая терапия.
При бактериальном холецистите назначаются фармакопрепараты с антибактериальным действием. Эти препараты должны хорошо накапливаться в желчи, стерилизовать желчь и кишечное содержимое (не подавляющие основную облигатную флору – бифидобактерии и лактобациллы), не оказывать на печень токсического действия и обладать широким спектром антимикробной активности. Если бактериальное исследование желчи не проводилось, то назначаются препараты, которые воздействуют на грамотрицательные в большей степени и грамположительные микроорганизмы (амоксициллин, рифампицин, бисептол, фуразолидон, неграми др.) Продолжительность антимикробного курса 7-10 дней.
Спазмолитическая и стимулирующая сокращение желчного пузыря терапия проводится в зависимости от формы дискинезии желчного пузыря (см. раздел дискинезии желчного пузыря). В фазу обострения заболевания желчегонные препараты назначаются только после устранения болей (см. желчегонные средства).
При наличии сладжа и густой желчи назначаются препараты желчных кислот для растворения сладжа, улучшения качества желчи и предупреждения камнеобразования.
Успокоительные (седативные) и психотропные (транквилизаторы и антидепрессанты) препараты назначаются индивидуально в зависимости от вегетативных и эмоциональных нарушений.
В период обострения от физиотерапевтических способов лечения и минеральной воды следует воздержаться. В период ремиссии заболевания показано санаторно-курортное лечение на питьевом курорте.
