Латеральный кожный нерв бедра воспаление


В медицине выделяют несколько разновидностей невралгии. Их классифицируют в зависимости от того, в каком именно периферическом нерве произошло поражение.
О том, как проходит диагностика такой патологии как невралгия наружного кожного нерва бедра (болезни Рота-Бернгардта), ее лечение и профилактика будет рассказано ниже.
Что такое невралгия наружного кожного нерва бедра?
 Невралгия наружного кожного нерва бедра – нарушение функций этого нерва, которое обычно происходит в области паха.
Невралгия наружного кожного нерва бедра – нарушение функций этого нерва, которое обычно происходит в области паха.
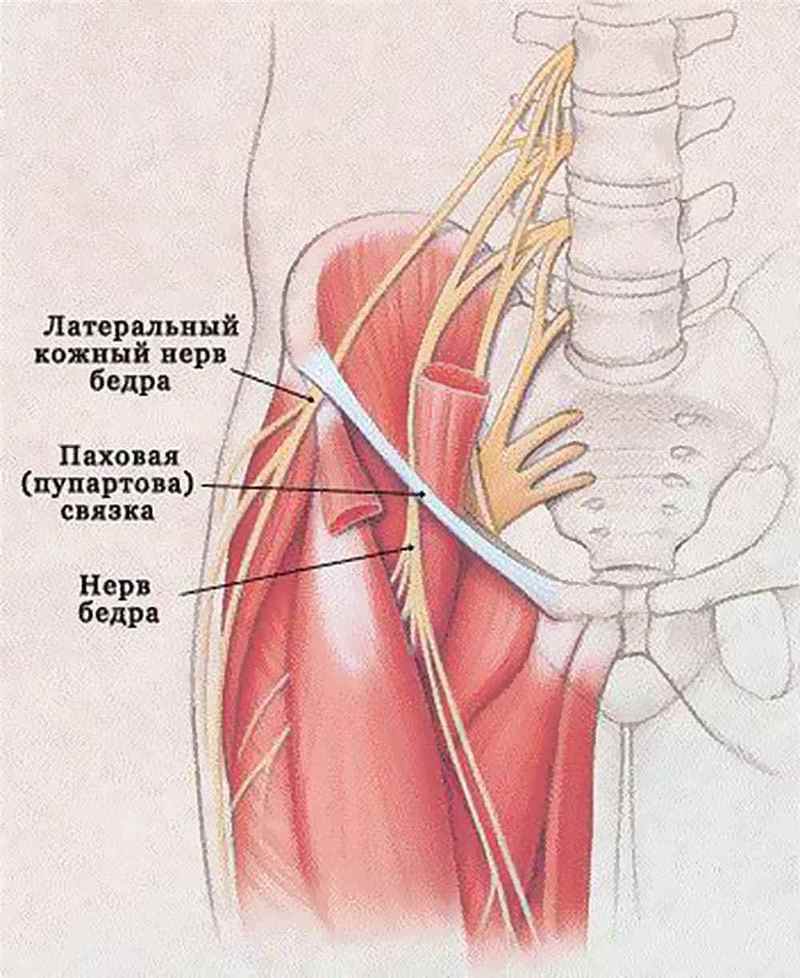
Наружный кожный нерв (латеральный) идет от L2 и L3 корешков спинного мозга и выходит на передне-боковую область бедренной поверхности. Здесь нерв разветвляется на 2-3 части.
Наружный кожный нерв бедра отвечает за работу наружной и отчасти передней бедренной поверхности. Преимущественно заболевание обусловлено дегенеративными процессами, начинающимися в связи с возрастом пациента.
Впервые патологию описали в 1895 году два ученых. Российский невролог В.К. Рот обозначил болезнь как мералгию, отталкиваясь от слова «meros», что в перевод с греческого означает «бедро». Немец М.Бернгардт обозначил заболевание как невралгию.
Чаще всего поражению подвергается нерв только с одной стороны. Двусторонняя невралгия встречается не более, чем в 20 % случаев.
В медицинской литературе заболевание встречается под разными наименованиями: синдром (либо невропатия, невралгия) бокового кожного нерва бедра, болезнь Бернгардта-Рота или просто синдром Рота, нейропатия запирательного нерва, парестетическая мералгия.
По Международной классификации болезней относится к классу VI и имеет код G57.1.
Этиология
 Наиболее часто причина поражения наружного кожного нерва бедра кроется в сдавливании структуры сплетения. Компрессии способствует то, что нерв имеет сильный изгиб в области бедра, а также близкое расположение рядом с паховой связкой и костью.
Наиболее часто причина поражения наружного кожного нерва бедра кроется в сдавливании структуры сплетения. Компрессии способствует то, что нерв имеет сильный изгиб в области бедра, а также близкое расположение рядом с паховой связкой и костью.
Давление на нервный ствол начинается из-за действия внешних факторов: тугое белье, корсет, травматическое воздействие на тазовые кости и тазобедренный сустав в результате переломов, ушибов, вывихов.
Внутренние факторы обусловлены какими-либо изменениями в самом организме. Это может быть сколиотическое изменение в позвоночном столбе, остеохондроз, радикулит. Диагностированию болезни Рота может сопутствовать наличие опухоли, гематомы либо воспаления в брюшной полости.
Также большое влияние на развитие болезни оказывает лишний вес, алкогольная зависимость, сахарный диабет. Заболевание диагностируется в ряде случаев во время беременности (больше о невралгии при беременности читайте здесь).
У людей в возрасте происходит дегенеративная трансформация в самом нерве. В нем становится меньше мякотных волокон, начинаются склеротические процессы, происходит утолщение нервной оболочки.
Защемление может произойти на разных участках. В паховой зоне, в области подвздошной мышцы. В результате воздействия описанных факторов меняется расположение структур в зоне паховой связки. Это приводит к тому, что во время движения нерв начинает задевать связку либо за подвздошную кость.
Клиническая картина: главные симптомы
 Во время приема невролог наблюдает снижение у пациента чувствительности к некоторым раздражителям на тех участках тела, к которым подходят ответвления наружного кожного нерва бедра.
Во время приема невролог наблюдает снижение у пациента чувствительности к некоторым раздражителям на тех участках тела, к которым подходят ответвления наружного кожного нерва бедра.
Гипестезия (снижение чувствительности) обычно касается тактильных ощущений. Реже возникает температурная гипестезия. Визуально врач отмечает выпадение волосяного покрова, кожа в местах поражения более тонкая, снижено потоотделение.
Невралгия данного типа начинается постепенно. Сначала больной жалуется на чувство онемения кожи в верхней части ноги, в зоне бедра. Неприятные ощущения могут варьироваться. Кто-то из пациентов отмечает чувство, будто приложили что-то холодное. Другие говорят, что ощущают легкое покалывание, «мурашки» или будто приложили холод к коже.
Первоначально все эти симптомы появляются на отдельных участках кожи и возникают на короткое время. Обычно возникают неприятный ощущения после ношения неудобной одежды, длительного стояния или ходьбы. Впоследствии подобные признаки затрагивают боковую бедренную поверхность целиком, а также частично – переднюю поверхность бедра, носят более длительный характер.
Присоединяется болезненность в бедренной части. Из-за болевого синдрома изменяется походка, появляется хромота на одну сторону.
Неприятные ощущения усиливаются, когда человек лежит на пораженном боку. Боль затихает в положении лежа с согнутыми ногами.
Диагностика проблемы
Постановка диагноза, как и в случае с другими формами невралгии, в случае с болезнью Рота начинается со сбора анамнестических данных и визуального осмотра сначала врачом терапевтом, а затем специалистом более узкого профиля – врачом-неврологом. На приеме доктор проводит пальпацию проблемных участков, выявляя возможные жалобы пациента.
Дополнительно могут назначить некоторые обследования:
- УЗИ (для дифференциации с патологическими процессами в брюшной полости и малом тазу).
- Рентген для определения состояния позвоночного столба.
- Компьютерная томография.
- Магнитно-резонансная томография позволит выявить наличие опухолевых образований, которые давят на нервный столб.
- Электронейромиография.

Все эти инструментальные обследования назначаются, чтобы дифференцировать невралгию от других болезней, а также чтобы определить причину происхождения данной патологии.
Индикатором болезни Рота служит введение новокаинового раствора на уровне сдавливания нерва либо под паховой связкой. Прекращение боли свидетельствует о наличии болезни Рота.
Парестетическая мералгия может иметь схожие симптомы с другими заболеваниями. Прежде всего, с невралгией седалищного нерва. Отличие состоит в том, что патология седалищного нерва порождает простреливающие боли, нехарактерные для мералгии.
Патологию нужно отличать от коксартроза, который так же проявляется болью в области бедренного сустава. Поэтому при возникших сомнениях пациента направят на прием к ортопеду.
Путаница в постановке диагноза способна возникнуть из-за локализации болевого синдрома, который можно принять за признак мочекаменной болезни, заболевания органов малого таза. Ультразвуковое обследование поможет разрешить этот вопрос.
Лечение
На первоначальном этапе лечения нужно устранить триггеры заболевания: пролечить воспалительные процессы, устранить опухоли и т.д.
Медикаментозное лечение включает обезболивание. Оно может проводиться препаратами для наружного применения, оральными средствами и инъекционно. Используют НПВС, укол новокаина в область компрессии нерва, медикаменты для улучшения кровоснабжения.
Физиотерапевтические мероприятия включают в себя целый перечень процедур:
- лечебные обертывания;
- ванны с сероводородом;
- грязелечение;
- водный массаж;
- электрофорез с новокаином и витаминами;
- магнито-лазерное лечение;
- токи Дорсанваля;
- УВЧ;
- иглоукалывание.

Физиотерапия помогает остановить воспаление, снизить болевой синдром, улучшить кровоснабжение нерва и передачу нервных импульсов.
Лечение болезни Рота должно проводиться в совокупности с изменением образа жизни. Регулярные занятия лечебной физкультурой также дадут свой результат.
Гимнастика включает такие упражнения:
- Больной сидит на полу с согнутыми в коленях ногами. Нужно распрямлять конечности и при этом скользить пятками по полу. Выполнять 2 подхода по 5 раз.
- Выполняется лежа на животе, руки сложены на пояснице. Голову и плечи не торопясь поднять и задержаться на некоторое время. 2 подхода по 3 раза.
- Стоя, руки на поясе. Медленно развести ноги в стороны, стопы при этом не отрываются от пола. 2 подхода по 4 раза.
- И.п. лежа на животе – выполнять движения как при плавании брассом. Повтор 6 раз.
- И.п. лежа на здоровом боку, рука согнута в локте, на ней лежит голова. Больную ногу поднять вверх, опустить. Повтор 8 раз.
Прогноз и профилактика
Если лечение назначено правильно и начато своевременно, то прогноз благоприятный, возможно полное выздоровление.
Неправильная постановка диагноза и неверное лечение либо его отсутствие приводят к тому, что боль нарастает, воспаление может перейти на другие нервные сплетения, снижается работоспособность мышц, возможно появление трофических язв, страдает психологический фон.
Профилактика включает:
- Ежедневные физические нагрузки. При ведении сидячего образа жизни выполнять гимнастику.
- Рациональное питание.
- Приведение в порядок массы тела.
- Своевременная терапия воспалительных процессов в организме.
Невралгия наружного кожного нерва бедра требует незамедлительного обращения в медицинское учреждение. Серьезность диагноза исключает любой вид самолечения, на какой бы стадии развития эта патология ни находилась.
Полезное видео
Подробнее о симптомах и лечении болезни Рота-Бернгардта (невралгии наружного кожного нерва бедра):
Невропатия наружного кожного нерва бедра — поражение латерального кожного нерва бедра, чаще всего происходящее в паховой области и зачастую связанное с его возрастными дегенеративными изменениями. Проявляется парестезиями, болью и онемением боковой и частично передней области бедра, при интенсивном болевом синдроме — нарушением ходьбы. Диагноз невропатии устанавливается преимущественно по данным неврологического исследования, дополнительное обследование пациента проводится при помощи УЗИ, рентгенографии, КТ и включает обследование позвоночника, брюшной полости, тазобедренного сустава. Лечение предполагает фармакотерапию, локальное введение препаратов, использование физиотерапевтических методов, рефлексотерапии и массажа. В сложных случаях возможна хирургическая декомпрессия нерва.
Общие сведения
Невропатия наружного кожного нерва бедра была описана в 1895 г. российским неврологом В.К. Ротом и немецким врачом M. Бернгардтом. Первый дал ей название мералгия (от греческого meros — бедро), второй — невралгия. В связи с этим в современной литературе по неврологии можно встретить несколько названий данного заболевания — болезнь Бернгардта-Рота, парестетическая мералгия, синдром Рота. Наблюдается преимущественно у мужчин в возрасте после 50 лет (мужчины 50-60 лет составляют 75% заболевших). Встречается у беременных, чаще в III триместре, что связано с происходящим у них изменением положения таза.
В большинстве клинических случаев невропатия наружного кожного нерва бедра имеет односторонний характер. На долю двусторонних поражений приходится около 20%. Известны семейные случаи невропатии, вероятно обусловленные генетически детерминированными особенностями строения нерва и окружающих его анатомических структур.
Анатомические особенности
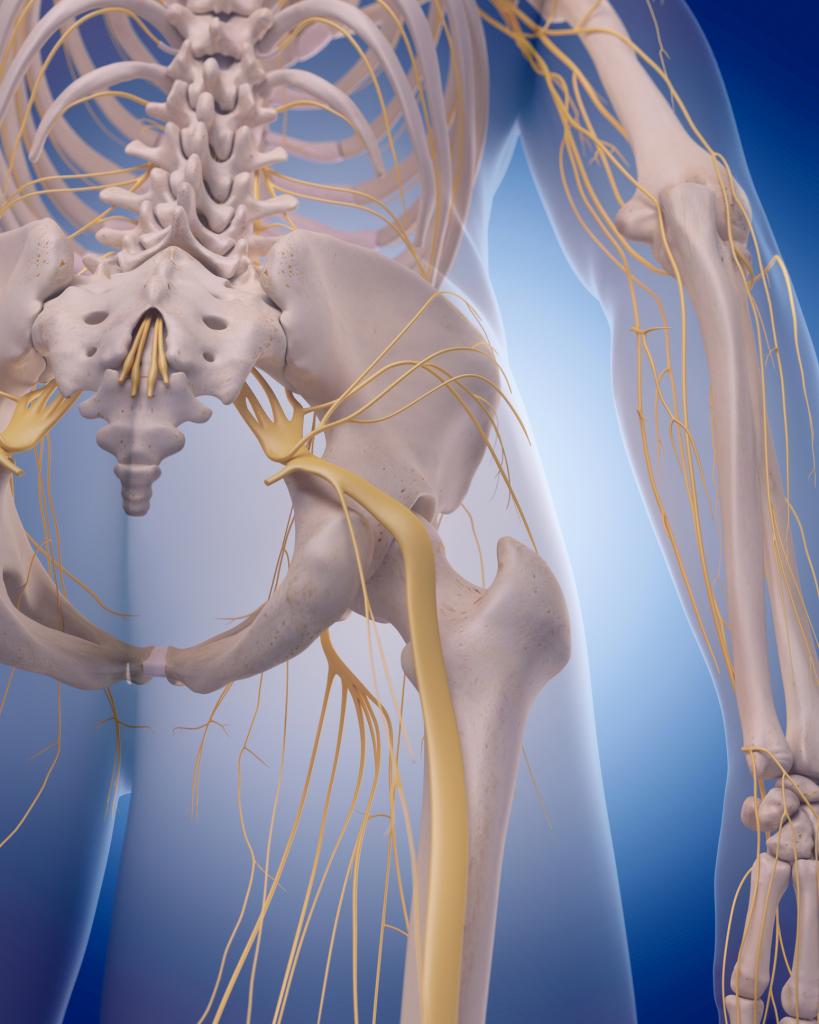
Наружный, или латеральный, кожный нерв бедра берет начало от передних ветвей спинномозговых корешков L2-L3. Направляясь спереди по поверхности подвздошной мышцы, он достигает верхней передней подвздошной ости, медиальнее которой проходит под паховой связкой и переходит на передне-латеральную поверхность бедра, где разделяется на 2-3 конечные ветви. При выходе на бедро латеральный кожный нерв образует довольно резкий изгиб кзади. В 17% наблюдений на месте изгиба имелось веретенообразное утолщение ствола нерва.
Особенностью нерва является возникновение возрастных дегенеративных изменений мякотных волокон, что объясняет манифестацию парестетической мералгии преимущественно у людей в возрасте. Происходящие в нерве изменения описывают как уменьшение диаметра и числа мякотных волокон с вторичным развитием склеротических процессов. При этом отсутствует компенсаторная гипертрофия оболочек нерва, наблюдается лишь их уплотнение.
Латеральный кожный нерв бедра и его ветви, идущие до коленного сустава, иннервируют наружную и частично переднюю поверхность бедра. Наиболее ранимым участком нерва является место его выхода на бедро. Наличие изгиба нервного ствола, его прохождение под паховой связкой и возле кости обуславливают быстрое возникновение компрессии нерва при каких-либо изменениях данной анатомической области.
Невропатия наружного кожного нерва бедра
Причины возникновения
Среди триггеров, способных вызвать болезнь Бернгардта-Рота, наиболее частыми являются факторы, вызывающие сдавление нерва в паховой области. К ним относятся: ношение корсета, тугого пояса или чрезмерно тесного нижнего белья; ожирение; беременность; искривление позвоночника (сколиоз, лордоз); травмы тазобедренного сустава и переломы костей таза; мышечно-тонические и нейро-рефлекторные изменения, происходящие при заболеваниях и травмах позвоночника (поясничном радикулите, остеохондрозе, дискогенной миелопатии, переломе поясничного отдела позвоночника). Вышеуказанные причины приводят к изменениям взаиморасположения анатомических структур области паховой связки, обуславливающим трение нерва о связку или ость подвздошной кости при наклонах вперед и движениях бедром.
Компрессия латерального кожного нерва возможна на уровне подвздошной мышцы. Ее причиной может выступать забрюшинная гематома, воспалительные процессы брюшной полости, варикоз малого таза, опухоли, оперативные вмешательства. Как и другие мононевропатии (например, невропатия седалищного нерва, бедренная невропатия, перонеальная и большеберцовая невропатия), болезнь Бернгардта-Рота может возникнуть при алкоголизме, сахарном диабете, отравлении тяжелыми металлами, системном васкулите, ревматизме, инфекционных заболеваниях.
Симптомы
Как правило, невропатия наружного кожного нерва бедра имеет постепенное начало. Заболевание манифестирует с онемения некоторых участков кожи на боковой стороне бедра. Затем онемение распространяется на всю боковую и частично переднюю поверхность бедра. Пациентами оно описывается как чувство «омертвения кожи» или «покрытия бедра тканью». Присоединяются парестезии — локальные ощущения холода, жжения, давления, беганья мурашек, дрожи, покалывания. Первоначально указанные симптомы имеют периодический характер, провоцируются трением одежды, ходьбой или стоянием. В дальнейшем они присутствуют постоянно. Наряду с парестезиями возникает болевой синдром, интенсивность которого снижается, когда пациент лежит, согнув ноги. Боль затрудняет ходьбу. Походка становится похожей на перемежающуюся хромоту.
Осмотр выявляет гипестезию, соответствующую зоне иннервации наружного кожного нерва. Обычно выпадает тактильная и болевая чувствительность, иногда — температурная. В отдельных клинических случаях наблюдается гиперестезия, доходящая до гиперпатии. Могут отмечаться трофические нарушения — выпадение волосков, истончение кожи, ангидроз. Пальпация точки выхода кожного нерва на бедро провоцирует возникновение боли, иррадиирующей по бедру. Двигательная сфера сохранена. Ограничения двигательной функции полностью обусловлены болевым синдромом.
Диагностика
Критериями верификации диагноза «невропатия наружного кожного нерва бедра» выступают данные неврологического осмотра. Определение генеза невралгии может потребовать консультацию ортопеда, рентгенографию позвоночника в поясничном отделе, КТ позвоночника, рентгенографию тазобедренного сустава, УЗИ или КТ сустава, УЗИ брюшной полости и малого таза. Проведение электромиографии или электронейрографии требуется в крайне редких случаях.
Дифдиагностика болезни Бернгардта-Рота проводится с поясничной радикулопатией, коксартрозом, поясничным спондилоартрозом.
Лечение
Эффективное лечение парестетической мералгии представляет собой сочетание медикаментозных, физио- и рефлексотерапевтических методов. Осуществляется неврологом. Особое значение при этом имеет устранение триггеров, вызвавших развитие невропатии. Например, снижение массы тела, удаление опухолей, лечение патологии тазобедренного сустава, коррекция вертебральных нарушений.
Купирование боли проводится назначением противовоспалительных препаратов и анальгетиков (немисулида, кеторолака, ибупрофена и пр.), в сложных случаях — локальным введением местных анестетиков (лидокаина, новокаина) или глюкокортикоидов (гидрокортизона, дипроспана) в виде блокад. Улучшение трофики пораженного нерва достигается применением вазоактивных средств (никотиновой кислоты, пентоксифиллина) и метаболических фармпрепаратов (тиоктовой к-ты, тиамина, цианокобаламина, пиридоксина и их комбинаций).
Физиолечение назначается после консультации с физиотерапевтом. Оно может включать дарсонвализацию, грязелечение, сероводородные или радоновые ванны, массаж. Возможно проведение иглоукалывания или электроакупунктуры. Однако, эффективность рефлексотерапии во многом зависит от профессионализма рефлексотерапевта.
В отдельных случаях при отсутствии должного эффекта от консервативного лечения и наличии интенсивного болевого синдрома ставиться вопрос о проведении хирургического вмешательства в области паховой связки, имеющего своей целью декомпрессию нерва.
Латеральный кожный нерв бедра в человеческом организме выходит из тазовой полости через канал под наружной долей паховой связки, которая соединяет гребень подвздошной кости с выступом лонной структуры. Он расположен очень поверхностно, разветвляется в коже наружной поверхности бедра.
Особенности
Латеральный кожный нерв бедра в своем составе имеет только чувствительное волокно, мышцы он не иннервирует, поэтому никакое движение при поражении нарушено не будет. Основная жалоба, предъявляемая больными, заключается в боли и нарушении чувствительности поверхности бедра в верхней его части. Дискомфорт может быть постоянными или возникает периодически. Боли бывают сильными, а также порой сопровождаются чувством интенсивного жжения, что доставляет значительный дискомфорт.
Усиление боли при ходьбе
Боли обычно усиливаются при нахождении в вертикальном положении или во время ходьбы, что обусловлено кожным натяжением на передней поверхности бедер, где собственно и разветвляется нерв. У некоторых пациентов дискомфорт в районе иннервации практически отсутствует, но встречаются жалобы на ощущение онемения, возникновение мурашек, кожного стягивания в этом районе. Порой боли появляются или усиливаются по мере прогрессирования патологии, но могут также и почти отсутствовать. При продолжительном течении невропатии наружного кожного нерва бедра часто развивается понижение чувствительности на определенном участке тела.
Невропатия — описание недуга
Данной патологии по МКБ 10 присвоен класс VI — болезни нервной системы (коды G50-G99).
Такая невропатия обычно возникает близ верхней передней ости подвздошных костей, где нерв прободает пучки паховых связок. Помимо этого, болезнь может появиться из-за ущемления в месте прохождения импульсного волокна через широкие фасции бедра. Чаще всего такая патология формируется у мужчин в пенсионном возрасте по причине фиброза паховой связки. Проявляется отклонение онемением, парестезией на наружной поверхности, обычно при ходьбе может отдавать жгучей болью.
Разгибание бедра способно усиливать боль, а сгибание, напротив, уменьшает. Со временем вероятно понижение тактильной, температурной, а далее и болевой чувствительности в этом районе. Похудание порой снижает проявление болезни. Редко наблюдают такой недуг у женщин. А если он и возникает, то происходит это при беременности, которая сопровождается поздним токсикозом. Заболевание также может обладать инфекционным токсическим происхождением, в частности при диабете, на фоне брюшного тифа, авитаминоза и так далее.

Причины патологии
Среди триггеров, которые способны вызвать патологии латерального кожного нерва бедра, наиболее частыми выступают факторы, что вызывают сдавливание волокон в паховой области. К ним относят ношение корсета, тугих поясов или чересчур тесного нижнего белья наряду с ожирением, беременностью, искривлением позвоночника (речь идет о сколиозах, лордозах), травмах тазобедренного сустава и переломами костей.
Помимо этого, причинами заболевания выступают следующие факторы: мышечное тоническое и рефлекторное изменение, происходящее при заболевании и травме позвоночника (поясничный радикулит, остеохондроз, дискогенная миелопатия, переломы поясничного сектора и так далее). Все вышеуказанные причины ведут к изменению взаиморасположения анатомической структуры района паховой связки, что обуславливает трение нерва о связки или ость подвздошных костей при наклоне вперед и на фоне движений бедром. Далее выясним, каким образом в настоящее время проводится терапия заболевания.
Лечение
Эффективная терапия патологий латерального кожного нерва бедра представляет собой сочетание медикаментозных и рефлексных терапевтических методов. Осуществляется такое лечение, как правило, неврологом. Особую роль при этом играет устранение триггеров, которые взывают развитие невропатии. К примеру, понижение массы тела наряду с удалением опухолей, лечением патологий тазобедренного сустава, коррекцией вертебральных нарушений.
Купирование болевых ощущений проводят посредством назначения противовоспалительных лекарств и анальгетиков, таких как «Немисулид» наряду с «Кеторолаком» и «Ибупрофеном». В более сложных случаях целесообразно локальное введение местных анестетиков, таких как «Лидокаин», «Новокаин» или используются глюкокортикоиды («Гидрокортизон», «Дипроспан»). Улучшение трофики пораженной структуры достигают посредством применением вазоактивных медикаментов (никотиновая кислота, «Пентоксифиллин») и метаболических фармацевтических препаратов наподобие «Цианокобаламина», «Тиамина», «Пиридоксина» и их сочетаний.
Физиотерапия
Физиотерапевтическое лечение назначают после консультации с врачом. Оно может в себя включать, к примеру, дарсонвализацию наряду с грязелечением, сероводородными или радоновыми ваннами, массажем и так далее. Возможно выполнение иглоукалывания или электроакупунктур. Правда, эффективность рефлексотерапии зависит во многом от профессионализма лечащего специалиста.
В отдельных случаях на фоне отсутствия должного эффекта от консервативной терапии и при наличии болевого интенсивного синдрома ставят вопрос о выполнении хирургического вмешательства в районе паховых связок. В данной ситуации преследуется цель декомпрессии нерва.
Теперь рассмотрим синдром кожного наружного бедренного нерва.
Невропатия наружного кожного нерва бедра: причины и симптомы
Невропатия данного нерва бедра была описана в прошлом веке российским неврологом Ротом. Ее наблюдают преимущественно у мужчин, которые находятся в возрасте после пятидесяти лет. Стоит отметить, что мужчины от пятидесяти до шестидесяти лет составляют семьдесят пять процентов заболевших. Встречается такая патология у беременных, преимущественно в последнем триместре, что напрямую связано с происходящим изменением в положении таза.
В большинстве медицинских случаев синдром наружного кожного нерва бедра носит односторонний характер. Двусторонние поражения составляют около двадцати процентов. Известны семейные примеры подобной невропатии, которые вероятно обусловлены генетическими детерминированными особенностями в строении данного элемента и окружающей его анатомической структуры.

Проведение УЗИ
Ультразвуковое исследование нерва поясничного сплетения впервые начали применять для диагностики патологий в конце девяностых годов. С началом использования такой методики стало понятно ее неоспоримое преимущество в сравнении с другими способами диагностирования. Электрофизиологические приемы вроде электромиографии и нейромиографии традиционно признают своего рода золотым стандартом, предназначенным для выявления заболеваний нервной периферической системы.
Однако необходимо подчеркнуть, что информация, которая была получена в ходе перечисленных обследований, представления о состоянии окружающей ткани не дает, а также не указывает на характер и причины повреждения нервных стволов, далеко не всегда в точности отражает локализацию изменения. В то же время именно такие сведения помогают доктору определять тактику оперативного или консервативного лечения.
Невропатия бедренного нерва – что это за патология?
Невропатия латерального кожного нерва и бедренного нерва на подвздошном поясничном уровне зачастую вызвана компрессией в результате мышечных спазмов или кровоизлияния в поясничную мышцу, что происходит при перегрузке или в процессе травмирования. Реже невропатия бедренных нервов обусловлена забрюшинной гематомой или опухолью, например, саркомой, лимфомой. Гематома может образовываться в случае наличия гемофилии и тромбоцитопении.
Помимо этого, одним из факторов развития подобного рода невропатии заднего кожного нерва бедра служит осложнение лечения антикоагулянтами, применяемого при тромбоэмболии и тромбозе, в особенности среди пациентов с аневризмами брюшной аорты. Описаны в медицине и случаи бедренной невропатии, которые были вызванные повреждениями нервов в результате проведения аппендэктомии, операции на почках или мочеточниках, а также при бурсите и абсцессе подвздошной поясничной мышцы.

Причиной сдавления бедренных нервов в районе паховых связок может являться лимфогранулематоз наряду с грыжей. Повреждение структур возможно, помимо всего прочего, при проведении операции на тазобедренных суставах, в случае оперативного лечения паховых грыж и т.д.
