Лечение воспаления надкостницы пальца руки
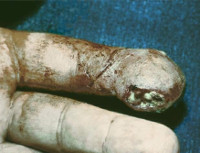
Костный панариций – это гнойное воспаление костных структур пальца. Может быть первичным (реже) или вторичным. Первичная патология проявляется интенсивной дергающей болью и значительной гипертермией в сочетании с гиперемией, отеком и ограничением движений, возникающими через несколько дней после травмы пальца или на фоне отдаленного гнойного процесса. Вторичный костный панариций развивается вследствие распространения инфекции при других формах заболевания, сопровождается субфебрилитетом и продолжающимся гноетечением. Диагностируется на основании данных осмотра, рентгенографии, лабораторных исследований. Лечение оперативное – вскрытие, кюретаж, костная резекция. При значительном разрушении кости показана ампутация.
Общие сведения
Костный панариций – разновидность гнойного воспаления тканей пальца с поражением кости (остеомиелитом). Является достаточно часто встречающейся патологией, по различным данным, составляет от 37 до 60% в общей структуре гнойно-воспалительных процессов в области пальцев кисти. Первичный остеомиелит фаланги выявляется всего у 5-10% больных, у остальных пациентов наблюдается вторичное воспаление кости. В подавляющем большинстве случаев (около 80%) страдает ногтевая фаланга. Заболевание чаще обнаруживается у работников производств с повышенной вероятностью травмирования и интенсивного загрязнения рук раздражающими веществами – у трактористов, слесарей, грузчиков, разнорабочих и пр. Патология может диагностироваться во всех возрастных группах, отмечается преобладание больных среднего возраста.

Костный панариций
Причины
Непосредственной причиной костного панариция являются пиогенные бактерии, обычно – стафилококки, реже их ассоциации с другими микроорганизмами, синегнойная палочка, кишечная палочка и кокковая флора (энтерококки, стрептококки). Первичная форма развивается при гематогенном заносе инфекции из отдаленных гнойных очагов и при параоссальных гематомах. Причинами вторичного гнойного процесса становятся:
- Подкожный панариций. Встречается в преобладающем количестве случаев, что связано с выраженной локальной интоксикацией, тяжелыми нарушениями местного кровообращения, возникающими при воспалении прилегающей к кости клетчатке пальца. Чаще поражает дистальную фалангу.
- Сухожильный и суставной панариций. Выявляется в анамнезе реже подкожного панариция. Обычно предшествует гнойному расплавлению костей основной и средней фаланг.
- Другие формы панариция. В отдельных случаях остеомиелит дистальной фаланги обнаруживается при паронихии, подногтевом или околоногтевом панариции, однако такие случаи составляют незначительную долю в структуре заболеваемости.
Из-за высокой вероятности развития костного панариция при подкожной форме болезни в специальной литературе встречаются указания на то, что при нагноении клетчатки, сохраняющемся в течение двух и более недель, остеомиелит следует рассматривать как закономерный итог воспаления мягких тканей. Предрасполагающими факторами к гнойному поражению кости при любой этиологии процесса считаются эндокринные заболевания, истощение, снижение иммунитета различного генеза (при некоторых заболеваниях, химических зависимостях, приеме гормональных средств), обменные расстройства, трофические и микроциркуляторные нарушения, являющиеся результатом продолжительного воздействия холода, вибрации, влаги или раздражающих веществ на кожу кистей рук.
Патогенез
При гематогенном распространении инфекции гноеродные микробы проникают в костное вещество через питающие сосуды. Надкостница и мозговое вещество воспаляются, в костной ткани формируются секвестры. При вторичной патологии воспаление из мягких тканей распространяется на надкостницу. Развитию гнойного процесса способствуют патолого-физиологические условия, особенно выраженные при воспалении мягкотканных структур в зоне дистальных фаланг, в частности – незначительный объем тканей, обуславливающий формирование мощного очага локальной инфекции, и тяжелые нарушения местного кровообращения в области надкостницы.
Особенностью остеомиелита фаланг пальцев является склонность к масштабному разрушению надкостницы. При остеомиелите других локализаций надкостница реагирует на воспаление образованием так называемого «костного ящика», обеспечивающего возможность последующего восстановления костных структур даже при их значительном разрушении. При гнойном процессе в области фаланг этого не происходит, надкостница быстро некротизируется, ее регенерация становится возможной только после иссечения секвестра. При значительном расплавлении оставшихся участков надкостницы оказывается недостаточно для восстановления и образования полноценной кости. Этим объясняется низкая вероятность излечения и необходимость ампутаций при продолжительном или объемном воспалительном процессе.
Классификация
С учетом этиологии различают первичный (возникший на фоне травмы или гематогенный) и вторичный (контактный при других типах заболевания) костный панариций. Поскольку остеомиелит поражает преимущественно дистальные фаланги, разработана классификация, позволяющая обоснованно определять тактику лечения при данной разновидности патологии. Выделяют три вида поражения костных структур:
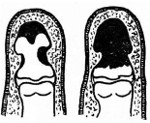
- Краевой или продольный секвестр. Разрушение кости имеет локальный характер, надкостница расплавлена незначительно, возможно полное восстановление кости. При наличии краевого секвестра подвижность пальца после выздоровления сохраняется. При продольной секвестрации в процесс вовлекается дистальный сустав пальца, исходом становится анкилоз.
- Секвестр с сохранением основания фаланги. Гнойный процесс локализуется выше основания кости, эпифиз не изменен. Независимое кровоснабжение эпифизарной и диафизарной зон кости обеспечивает благоприятные условия для ее восстановления при достаточном сохранении надкостницы. Решение о сохранении или ампутации пальца принимается индивидуально с учетом размера секвестра и продолжительности заболевания.
- Полная секвестрация фаланги. Измененная кость со всех сторон окружена полостью, заполненной гноем. Нагноение распространяется на сустав и сухожильное влагалище. Надкостница разрушена полностью либо сохраняются ее небольшие участки, неспособные к полноценной регенерации. Требуется ампутация.
Симптомы костного панариция
При вторичном поражении обычно страдают дистальные фаланги I, II и III пальцев. Вначале наблюдается характерная клиническая картина подкожного панариция, сопровождающаяся локальным отеком, гиперемией, пульсирующей болью по ладонной поверхности пальца, слабостью, разбитостью, повышением температуры. Затем в пораженной области образуется очаг нагноения, который самостоятельно вскрывается на кожу или дренируется гнойным хирургом, местные и общие признаки воспаления уменьшаются. Распространение гноя на костные структуры проявляется повторным усилением симптоматики, которая на начальных стадиях остеомиелита, однако, не достигает степени выраженности, характерной для подкожного панариция.
При первичном поражении панариций развивается остро. Фаланга отекает, кожа краснеет, а затем становится багрово-синюшной, возникают интенсивные дергающие боли. Палец находится в положении вынужденного сгибания, активные и пассивные движения вызывают усиление болевого синдрома. Отмечается значительная общая гипертермия, температура тела иногда достигает 40˚C, возможны ознобы. При прогрессировании первичного и вторичного процесса выявляется колбообразное расширение пальца. Кожа на пораженной фаланге напряженная, гладкая, блестящая. Фаланга болезненна на всем протяжении. Образуются участки некроза. Формируются свищи, обычно расположенные в подногтевой зоне. Могут возникать деформации, связанные с разрушением мягкотканных и костных структур.
Осложнения
При нарушениях иммунитета, неправильном или несвоевременном лечении костный панариций может переходить в пандактилит – воспаление всех тканей пальца, включая суставы и сухожилия. В некоторых случаях гнойный процесс распространяется в проксимальном направлении. Возможны флегмона кисти, глубокая флегмона предплечья, гнойный артрит лучезапястного сустава. В тяжелых случаях развивается сепсис, представляющий угрозу для жизни пациента. В исходе нередко наблюдаются контрактуры, тугоподвижность или анкилозы, вызванные грубым рубцеванием, поражением близлежащих сухожилий и суставов, продолжительной иммобилизацией.
Диагностика
Диагноз выставляется специалистами в области гнойной хирургии при обращении пациента в поликлинику, реже – при экстренной госпитализации в связи с выраженными явлениями гнойного процесса. В процессе диагностики учитывается характерный анамнез, типичная клиническая картина заболевания и данные дополнительных исследований. План обследования включает в себя следующие мероприятия:
- Опрос, осмотр. При первичном процессе в анамнезе выявляется травма пальца либо наличие отдаленного гнойного очага. При вторичном варианте устанавливается, что больной в течение предыдущих двух или более недель страдал от другой формы панариция. При осмотре обнаруживается отек, покраснение и свищ с гнойным отделяемым. При аккуратном введении зонда определяется изъеденная поверхность кости.
- Рентгенография. Рентгенологическим признаком заболевания является неравномерное просветление фаланги, обусловленное реактивным остеопорозом, в сочетании со стертостью контуров, позже – изъеденностью контуров и очагом деструкции. Иногда при прогрессировании воспаления кость на рентгенограмме пальца почти не просматривается, что может быть ошибочно расценено, как некроз. При некрозе тень кости сохраняется, на ее фоне просматривается секвестр, который может смещаться с течением времени. При вовлечении сустава суставная щель сужается, сочленяющиеся поверхности костей становятся неровными.
- Лабораторные анализы. Гнойное воспаление сопровождается характерными лабораторными изменениями: повышением СОЭ, лейкоцитозом со сдвигом влево, наличием в крови ревматоидного фактора, С-реактивного белка и антистрептолизина-О. Посев раневого отделяемого свидетельствует о наличии гноеродной микрофлоры, позволяет определить ее чувствительность к антибиотикам.
Лечение костного панариция
Лечение только хирургическое. Место разреза выбирают с учетом расположения свища и данных рентгенограммы, основываясь на принципах максимального сохранения функций и рабочей поверхности пальца. Обычно вскрытие панариция осуществляют путем расширения свищевого хода. Иссечению подлежат как костные секвестры, так и пораженная окружающая клетчатка. Удаление нежизнеспособных участков имеет свои особенности, связанные с незначительным объемом тканей в данной зоне. При иссечении клетчатки не используют скальпель или обычные ножницы, измененные дольки захватывают москитом, подтягивают на себя и участок за участком аккуратно отрезают остроконечными ножницами.
Затем приступают к удалению пораженной кости, которое также должно быть предельно экономным. Свободно лежащие костные секвестры иссекают. Отдельно расположенные здоровые участки, сохранившие контакт с периостом, оставляют даже при неопределенном прогнозе их восстановления. Рану промывают тугой струей гипертонического раствора из шприца. В последующем осуществляют перевязки, общую антибиотикотерапию дополняют введением антибиотиков в очаг воспаления.
При отсутствии перспектив восстановления фаланги, угрозе дальнейшего распространения инфекции производят ампутацию или экзартикуляцию пальца кисти. При принятии решения об ампутации I пальца учитывают его функциональное значение, по возможности пытаются сохранить каждый миллиметр длины даже при угрозе деформации и анкилоза, поскольку деформированный или неподвижный палец зачастую более функционален, чем его культя. При значительном поражении остальных пальцев уровень ампутации выбирают так, чтобы создать функциональную культю со свободной от рубцов рабочей поверхностью.
Прогноз и профилактика
Прогноз костного панариция определяется распространенностью остеомиелитического процесса, сохранностью надкостницы и степенью вовлеченности ок ружающих структур. При своевременном лечении краевых секвестров исход обычно благоприятный. В остальных случаях в отдаленном периоде возможно укорочение и/или нарушение подвижности пальца, рубцовые деформации. Профилактика заключается в предупреждении производственных и бытовых травм, использовании защитных средств (перчаток) при работе с раздражающими веществами, своевременном обращении к врачу-хирургу при воспалении и травмах пальцев, адекватном вскрытии и дренировании других форм панариция.
Поверхность кости покрыта тонкой пленкой из соединительной ткани – надкостницей. Она принимает участие в росте, восстановлении после переломов. Воспаление надкостницы, которое иначе называют периоститом, проявляется болями и припухлостью мягких тканей, а также и другими симптомами. Без правильно проведенного лечения процесс может распространиться на костную ткань, затронуть мышцы. Болезнь может возникать остро или переходить в хроническую форму.
Типы воспаления надкостницы
Периостит проявляется по-разному. Основные симптомы зависят от того, чем вызван патологический процесс. Специалисты выделяют две группы заболеваний:
- экссудативный периостит (серозный, гнойный, фибринозный и серозно-фибринозный);
- пролиферативный периостит (оссифицирующий и фибринозный).
Если для патологии первого типа характерно быстрое острое течение, то болезни, относящиеся ко второй группе, всегда приобретают хроническую форму.
Простой периостит
Заболевание развивается после травмы: сильного ушиба, перелома. Иногда – как осложнение воспалительного процесса, протекающего недалеко от надкостницы. Страдают больше всего участки, минимально защищенные мышечной тканью: локоть, передняя сторона большеберцовой кости.
Признаки заболевания таковы:
- боль умеренной интенсивности;
- появление отечности мягких тканей;
- ощущение твердой припухлости во время пальпации.
Заболевание хорошо откликается на лечение и проходит через 2-3 недели. Редко случается, что простой периостит переходит в форму хронического оссифицирующего.
Фиброзный периостит
Появляется как следствие негативного воздействия на надкостницу при хроническом артрите, некрозе кости, а также трофической язве в области голени. Заболевание начинается постепенно, приобретая хронический характер. Такого вида воспаление надкостницы на ногах выражается в небольших отеках мягких тканей. Во время прощупывания можно почувствовать уплотнение, практически безболезненное.
Своевременно и правильно назначенная терапия способствует обратному развитию патологического процесса и полному выздоровлению. В запущенном случае возможно постепенное разрушение костной ткани, преобразование локального воспаления в злокачественную опухоль.
Гнойный периостит
Развитию этого вида воспаления способствует инфекция, попавшая в организм из внешней среды или из очага гноя, расположенного невдалеке от кости. Чаще всего возбудителями гнойного процесса становятся стрептококки и стафилококки. Наиболее подвержены заболеванию трубчатые кости, имеющие большие размеры: бедренная, большеберцовая, плечевая. При генерализованном гнойном процессе (пиемии) возможно появление одновременно нескольких участков поражения кости.
Заболевание начинается внезапно. Человек чувствует сильные боли. Резко повышается температура тела, достигая отметок в 38-39 градусов. Появляются симптомы интоксикации: слабость, головная боль, ощущение разбитости. При осмотре ноги можно заметить припухлость, отечность над пораженным участком. Человек почувствует острую боль во время пальпации.
Отсутствие лечения иногда приводит к печальным последствиям. Надкостница может разрушиться, а вместо нее костную поверхность будет обволакивать гнойная прослойка. В случае если она распространится на мягкие ткани, возникнет флегмона. Сепсис тоже является следствием нелеченого гнойного воспаления.
Серозно-альбуминозный периостит
Заболевание чаще всего появляется после травмы и преимущественно затрагивает участки трубчатых костей, находящиеся ближе всего к суставам. Иногда серозно-альбуминозный периостит возникает на ребрах, челюстных костях. Такая патология связана с появлением большого количества жидкости, основным компонентом которой являются белки – альбумины.
Скопление может локализоваться в следующих областях:
- под надкостницей;
- в среднем слое надкостницы, образуя кисту;
- на верхнем слое, обволакивающем кость.
Воспаленный участок органичен плотной оболочкой, внутри которой может накапливаться до 2 л серозного экссудата. Если он расположен под надкостницей, то возможно появление участка некроза на кости.
Серозный периостит протекает подостро или остро. При этом заболевший человек чувствует болезненность в районе поражения, скованность при движении, если воспалительный очаг невдалеке от сустава. В начале болезни может незначительно повышаться температура. Появившееся сначала затвердение возле пораженного участка позже размягчается, чувствуется наличие жидкости.
Оссифицирующий периостит
Этот вид воспаления надкостницы встречается довольно часто и появляется из-за длительного раздражения оболочки, покрывающей кость. Может возникать как самостоятельное заболевание либо вследствие хронического воспаления в тканях, расположенных недалеко от надкостницы. Чаще всего оссифицирующий периостит сопровождает такие патологии:
- тромбофлебит нижних конечностей, осложненный трофическими язвами;
- хронический остеомиелит;
- артрит;
- туберкулез костей и суставов;
- новообразования костной ткани;
- не долеченный сифилис (третичный).
Туберкулезный периостит
Заболевание часто становится одним из первых признаков туберкулеза. Чаще всего оно поражает детей и молодых людей. Локализуется воспалительный процесс преимущественно в районе черепа и ребер. Нередко возникают свищи, из которых выделяется гной.
Сифилитический периостит
Заболевание врожденное либо появляется вследствие неправильного (или не доведенного до конца) лечения сифилиса. Вначале болезнь проявляется небольшой припухлостью, позже возникает резкая болезненность, отдающая в разные участки тела. Особенно мучительны боли в ночное время.
Наиболее уязвим перед сифилитическим периоститом череп и трубчатые кости, особенно большеберцовая. При обследовании обнаруживается эластичное уплотнение веретенообразной формы. Прощупывание всегда сопровождается болезненными ощущениями.
Причины воспаления надкостницы
Появление периостита может быть вызвано различными причинами. Чаще всего толчком к началу заболевания становятся ранения и травмы: ушибы, переломы костей, растяжения связок, вывихи. Именно поэтому к врачам с воспалением надкостницы нередко обращаются спортсмены и люди, деятельность которых связана с повышенной нагрузкой на ноги.
Но могут вызвать периостит и другие факторы:
- попадание в кровяное и лимфатическое русло токсинов;
- распространение на надкостницу воспаления от близлежащих тканей;
- аллергическая реакция, ревматизм;
- инфекционные заболевания: сифилис, туберкулез, актиномикоз, оспа, брюшной тиф.
Симптомы периостита
То, как проявится воспаление надкостницы, симптомы патологии зависят от вида патологического процесса. Острое асептическое заболевание характеризуется умеренной припухлостью, локализованной в месте поражения. В момент надавливания на нее ощущается боль. Температура повышается только в области воспаления. Кость не справляется со своей опорной функцией.
Фиброзный периостит имеет другие проявления. При нем припухлость имеет четкие границы, не сопровождается болью и довольно плотная. Температура кожи возле нее повышается. Твердая, безболезненная отечность характеризует оссифицирующее воспаление надкостницы. Температура не изменяется.
Самое тяжелое состояние у больного человека вызывает гнойное воспаление оболочки над костью, симптомы которого ярко выражены:
- появляется припухший участок с сильной болезненностью и повышенной температурой;
- мягкие ткани отекают и находятся в напряженном состоянии;
- нарастает слабость, утомляемость, апатия;
- ухудшается аппетит;
- растет температура тела;
- становится частым дыхание;
- наблюдается учащенное сердцебиение.
В тех случаях, когда воспаление надкостницы развивается из-за проблем с зубами (флюс), возникает болезненность в челюсти вначале над пораженным участком. Позже она распространяется и отдает в глаз, ухо, в височную область, не проходит даже в состоянии покоя. Сильно опухает десна. Без своевременно начатого лечения в месте поражения надкостницы начинает скапливаться гной. Затем образуется отверстие над воспаленным очагом – свищ, через который он выходит наружу.
Осложнения периостита
Воспаление надкостницы, которое не было вылечено сразу после появления первых его признаков, зачастую истощает организм. Появляется интоксикация, слабость, увеличиваются в размерах лимфоузлы.
Запущенный периостит грозит проблемами с опорно-двигательным аппаратом. Это происходит из-за проникновения гноя во внутреннюю часть надкостницы, а позже и на саму кость, которая истончается и не может нормально выполнять свои функции. Кроме того, могут возникнуть и другие проблемы со здоровьем.
Остеомиелит
Заболевание появляется как следствие распространения гнойного процесса с надкостницы. Инфекция затрагивает всю кость, распространяясь, в том числе и на костный мозг. Особенно часто страдают от этого заболевания кости ноги, плечевые, позвонки, нижняя челюсть.
Для остеомиелита характерны ярко выраженные боли в пораженном месте, отечность над воспаленным участком кости. В острый период температура тела поднимается до 40 градусов. Если лечение остеомиелита было начато с опозданием, то он переходит в хроническую форму, со сменой периодов обострения и улучшения состояния. Особенность такого остеомиелита – свищ, который образуется для оттока гноя.
Абсцесс мягких тканей
Патология, вызванная распространением воспалительного процесса с надкостницы, сопровождается образованием гноя. Он содержится в капсуле, так называемой пиогенной мембране. Она создает барьер между пораженным участком и здоровой тканью, тем самым препятствуя распространению инфекции.
Абсцесс вызывает отек ткани, значительную болезненность кожного покрова в пораженном месте. Ухудшается общее состояние человека. Повышается температура, болит голова, ощущается ломота в теле, мучает бессонница. Несвоевременное лечение или его отсутствие при абсцессе может привести к истончению защитной капсулы и распространению гноя в ткани, расположенные поблизости.
Флегмона мягких тканей
Патологический процесс с надкостницы иногда переходит на мышцы, подкожную клетчатку, провоцируя разлитое воспаление с образованием гноя. Из-за отсутствия барьера, отграничивающего патологический участок от здорового, флегмона развивается очень быстро.
Первыми симптомами заболевания считаются такие проявления:
- припухлость, болезненность, повышение температуры кожи в пораженном месте;
- воспаление расположенных поблизости лимфоузлов;
- общее недомогание.
Прогрессируя, флегмона сопровождается признаками интоксикации: сильной жаждой, высокой температурой (39-40° C), слабостью. Возникает головная боль, частое сердцебиение, падает артериальное давление.
Медиастинит
Одно из наиболее опасных для жизни осложнений воспаления надкостницы – медиастинит, при котором поражается клетчатка средостения (грудной полости). Из-за активного всасывания токсинов из воспаленного участка быстро ухудшается состояние больного.
Появляется одышка, сильная боль, локализованная за грудиной (особенно в момент глотания или запрокидывания головы), в спине. Мучает сильный озноб, температура повышается до 40 градусов, сознание начинает путаться. Может возникать удушье, назойливый кашель, проблемы с глотанием. Нередко у больного медиастинитом пропадает голос. Состояние требует срочной госпитализации в связи с высокой вероятностью летального исхода при слишком поздно начатом лечении.
Сепсис
Если иммунная защита организма ослаблена, то воспаление в надкостнице может осложниться сепсисом. Это очень тяжелое состояние, когда инфекция с током крови разносится по всему организму. Характеризуется оно высокой летальностью.
Первые симптомы сепсиса могут появляться уже через несколько часов после его начала:
- сильный озноб, повышенная потливость;
- скачки температуры от крайне высоких показателей до низких;
- нервное возбуждение, позже сменяющееся заторможенностью реакций;
- бледно-желтый оттенок кожи;
- частота пульса 120-150 ударов в минуту;
- одышка;
- низкое артериальное давление;
- кровоизлияния, напоминающие сыпь, на коже, в глазах и ротовой полости.
Чтобы не допустить развития такого тяжелого заболевания, как сепсис, необходимо вовремя избавляться от всех гнойных и воспалительных процессов, появляющихся в организме.
Лечение воспаления надкостницы
Периостит, который протекает без гнойного процесса, лечится в домашних условиях. Врач прописывает антибактериальные препараты, обезболивающие. Необходимы холодные компрессы на пораженный участок. Если воспаление находится в районе большеберцовой кости, что часто бывает при усиленных нагрузках у спортсменов, необходимо прекратить тренировки на некоторое время, обеспечив полный покой ноге.
При гнойном или оссифицирующем периостите лечение проводится хирургическими методами.
Необходимо вскрытие гнойника с последующим дренажем и промывкой. Для этого хирурги применяют растворы, содержащие противовоспалительные препараты и антибиотики. Процедуру замены дренажа и санации раны проводят после операции ежедневно.
Дополнительно назначается лечение антибиотиками. Кроме того, для лечения применяются противовоспалительные и противоаллергические препараты. Необходимая часть терапии – употребление средств для укрепления иммунитета, быстрого заживления раны. Это витаминные комплексы, которые содержат кальций, цинк, фтор, витамин С.
Сняв основные симптомы воспаления, через 3-4 дня после начала лечения доктор назначает физиотерапевтические процедуры, способствующие регенерации тканей: лазеро- и магнитотерапию, УВЧ.
Снять воспаление и уменьшить боль при периостите без нагноения помогают специальные мази и гели: Фастум, Вольтарен эмульгель, Бен Гей, а также содержащие индовазин, ибупрофен. Если начинается нагноение, врач может посоветовать использовать мазь Вишневского, компрессы с Димексидом.
Спортивные врачи рекомендуют своим пациентам при воспалении надкостницы после периода покоя постепенно возвращаться к тренировкам, но не слишком нагружая ноги. Должна преобладать мягкая работа стопы, голеностопного сустава. Бегунам лучше выбирать трассы с мягким покрытием, но не асфальт. Не помешает курс массажа.
Воспаление надкостницы даже при правильном лечении проходит небыстро – придется поберечься как минимум 3 недели. Поэтому, заметив первые признаки болезни, не стоит надолго откладывать визит к специалисту.
