Лимфангитах и рожистых воспалениях

Лимфангит – это острое или хроническое воспаление лимфатических стволов и капилляров, возникающее вторично, на фоне гнойно-воспалительных процессов. Лимфангит сопровождается гиперемией и болезненной припухлостью по ходу воспаленных лимфатических сосудов, отеками, регионарным лимфаденитом, высокой температурой тела (39—40°С), ознобами, слабостью. Диагностика лимфангита осуществляется на основе ультразвукового ангиосканирования, компьютерного термосканирования, выделения возбудителя из первичного гнойного очага. Лечение лимфангита включает санацию первичного очага, антибиотикотерапию, иммобилизацию конечности, вскрытие сформировавшихся абсцессов и флегмон.
Общие сведения
При лимфангите (лимфангоите, лимфангиите) могут поражаться лимфатические сосуды различного калибра и глубины локализации. Лимфология и флебология чаще сталкивается с лимфангитом конечностей, что обусловлено их частым микротравмированием, обилием микробных патогенов и характером лимфообращения. Лимфангит обычно протекает с явлениями вторичного лимфаденита. Развитие лимфангита свидетельствует о прогрессировании первичной патологии и усугубляет ее течение.

Лимфангит
Причины лимфангита
Лимфангит развивается вторично, на фоне имеющегося поверхностного или глубокого гнойно-воспалительного очага — инфицированной ссадины или раны, фурункула, абсцесса, карбункула, флегмоны. Основными патогенами при лимфангите выступают золотистый стафилококк, бета-гемолитический стрептококк, реже — кишечная палочка и протей, а также другая аэробная флора в виде монокультуры или в ассоциациях. Специфические лимфангиты чаще связаны с наличием у пациента туберкулеза.
Вероятность развития лимфангита зависит от локализации, размеров первичного инфекционного очага, вирулентности микрофлоры, особенностей лимфообращения в данной анатомической зоне.
Микробные агенты и их токсины попадают из очага воспаления в межтканевое пространство, затем в лимфатические капилляры, двигаясь по ним в направлении тока лимфы к более крупным сосудам и лимфоузлам. Реактивное воспаление сосудистой стенки выражается в набухании эндотелия, повышении ее проницаемости, развитии экссудации, выпадения сгустков фибрина, внутрисосудистого тромбообразования. Данные изменения приводят к расстройствам местного лимфообращения — лимфостазу. При дальнейшем прогрессировании воспаления может развиваться гнойный лимфангит и гнойное расплавление тромбов.
В случае распространения воспаления на окружающие ткани развивается перилимфангит, при котором могут поражаться кровеносные сосуды, суставы, мышцы и т. д. Восходящим путем воспаление может распространяться до грудного лимфатического протока. В клинической практике чаще диагностируется лимфангит нижних конечностей, который возникает вследствие потертостей, микротравм, расчесов, трофических язв, панарициев.
В андрологии иногда встречается состояние, расцениваемое как невенерический лимфангит полового члена: его причинами могут служить травмирование тканей пениса при частой мастурбации и затяжных половых актах. Специфический венерический лимфангит может развиваться при первичном сифилисе, генитальном герпесе, уретрите, обусловленном половой инфекцией.
Классификация
С учетом характера и выраженности воспаления лимфангит может быть серозным (простым) и гнойным; по клиническому течению — острым или хроническим; по глубине расположения пораженных сосудов — поверхностным либо глубоким.
В зависимости от калибра воспаленных лимфатических сосудов лимфангиты подразделяются на капиллярные (ретикулярные или сетчатые) и стволовые (трункулярные). При ретикулярном лимфангите в воспаление вовлекается множество поверхностных лимфатических капилляров; при стволовом — воспаляется один или несколько крупных сосудов.
Симптомы лимфангита
При лимфангоите всегда в значительной степени выражена общая интоксикация, сопровождающая тяжелый гнойно-воспалительный процесс. Отмечается высокая температура (до 39-40°С), ознобы, потливость, слабость, головная боль. Ретикулярный лимфангит начинается с появления выраженной поверхностной гиперемии вокруг очага инфекции (раны, абсцесса и т. д.) с усиленным сетчатым (мраморным) рисунком на фоне интенсивной эритемы. По клинической картине сетчатый лимфангит напоминает рожу, однако гиперемия имеет расплывчатые границы, нехарактерные для рожистого воспаления.
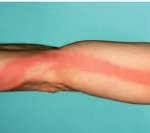
Локальным проявлением стволового лимфангита служит наличие на коже узких красных полос по ходу воспаленных лимфатических сосудов, тянущихся к регионарным лимфоузлам. Быстро развивается припухлость, уплотнение и болезненность тяжей, отечность и напряженность окружающих тканей, регионарный лимфаденит. Пальпация по ходу сосудов выявляет болезненные уплотнения по типу шнура или четок.
При глубоком лимфангите локальной гиперемии не наблюдается, однако быстро нарастает отек и боль в конечности; при глубокой пальпации отмечается резкая болезненность, рано развивается лимфедема. В случае перилимфангита участки воспаленных окружающих тканей могут трансформироваться в абсцесс или подфасциальную флегмону, несвоевременное вскрытие которых чревато развитием сепсиса.
Симптоматика хронических лимфангитов стерта и обычно характеризуется стойкими отеками вследствие закупорки глубоких лимфатических стволов и лимфостаза. При невенерическом лимфангите вдоль ствола или венечной борозды полового члена появляется безболезненный уплотненный тяж, который может сохраняться в течение нескольких часов или дней, после чего самопроизвольно исчезает.
Диагностика
Ретикулярный лимфангит может быть легко диагностирован лимфологом уже в ходе визуального осмотра, однако его следует дифференцировать от рожистого воспаления и поверхностного флебита. В установлении диагноза помогает выявление первичного воспалительного очага.
Распознавание глубокого лимфангита может вызывать затруднения. В этом случае учитываются клинико-анамнестические данные, результаты инструментальных и лабораторных исследований. При лимфангите в периферической крови наблюдается выраженный лейкоцитоз. При УЗДГ и дуплексном сканировании визуализируются изменения лимфатических сосудов по типу неоднородности структуры, сужения просвета, наличия гиперэхогенного ободка вокруг сосуда, реактивные изменения в соответствующих лимфоузлах.
Оценка выраженности, распространенности и глубины лимфангита осуществляется с помощью компьютерной термографии. Комплекс исследований позволяет отличить глубокий лимфангит от флегмоны мягких тканей, тромбофлебита глубоких вен, остеомиелита. Определение возбудителя лимфангита проводится путем бактериологического посева отделяемого гнойной раны. При осложненном лимфангите выполняется исследование крови на стерильность.
Лечение лимфангита
В первую очередь, при остром лимфангите необходима ликвидация первичного очага, поддерживающего воспаление в лимфатических сосудах. Производится обработка инфицированных ран, вскрытие абсцессов, флегмон, панарициев, их дренирование и санация. Пораженная конечность фиксируется в приподнятом положении; пациенту рекомендуется двигательный покой. При лимфангите недопустимы массаж и самостоятельное прогревание участка воспаления, втирание мазей. Медикаментозное лечение включает антибиотики (полусинтетические пенициллины, цефалоспорины 1-2-го поколения, аминогликозиды, линкозамиды), противовоспалительные и антигистаминные препараты, проведение инфузионной терапии, лазерное (ВЛОК) или ультрафиолетовое облучение крови (УФОК).
В случае хронического вялотекущего лимфангита назначаются местные мазевые повязки, компрессы полуспиртовые или с диметилсульфоксидом, грязелечение, УФО; при упорном течении воспаления показана рентгенотерапия. Лечения невенерического лимфангита полового члена не требуется. При лимфангите, вызванном ЗППП, проводят терапию основной инфекции.
Прогноз и профилактика
Предупреждение лимфангита заключается в своевременной первичной хирургической обработке ран, санации гнойничковых заболеваний, вскрытии сформировавшихся гнойных очагов, адекватной антибиотикотерапии. Длительное хроническое течение лимфангита может привести к облитерации лимфатических сосудов, расстройству лимфообращения, развитию лимфостаза и слоновости. В случае своевременно начатой терапии лимфангит поддается стойкому излечению.
 Рожистое воспаление-это бактериальная гиподермальная флегмона, которую обычно связывают со стрептококковой инфекцией. Чаще всего она является осложнением хронической лимфедемы. Первыми признаками являются внезапное повышение температуры и озноб. Клинической особенностью является воспалительный дерматит с четко очерченными границами, который часто сопровождается повышением температуры. Воспалительные уплотнения кожи способствуют застою лимфы и прогрессированию лимфедемы.
Рожистое воспаление-это бактериальная гиподермальная флегмона, которую обычно связывают со стрептококковой инфекцией. Чаще всего она является осложнением хронической лимфедемы. Первыми признаками являются внезапное повышение температуры и озноб. Клинической особенностью является воспалительный дерматит с четко очерченными границами, который часто сопровождается повышением температуры. Воспалительные уплотнения кожи способствуют застою лимфы и прогрессированию лимфедемы.
Рожа, как таковая, в основном лечится антибиотиками. Профилактика рецидивов является важной задачей. Поскольку лимфедема является основным фактором риска рецидива, необходимо проводить ее настойчивое лечение.
Факторы риска рожистого воспаления
Лимфатическая система играет важную роль в защите организма от инфекции. Застой лимфы при лимфедеме способствует проникновению инфекции в расширенные лимфатические капилляр. Инфекционные осложнения в основном бактериальные, чаще всего это рожа (целлюлит), а иногда и лимфангит (воспаление лимфатических сосудов). Чаще всего возбудителем рожистого воспаления является β-гемолитический стрептококк (группы A, C, G). Бактериальным осложнениям способствует обилие белков, характерных для отека, при лимфатической недостаточности, связанной с затрудненным лимфатическим оттоком. Это высокое содержание белка в межтканевой жидкости является идеальной питательной средой для роста бактерий.
Рожистое воспаление-это дермо-гиподермальный бактериальная инфекция без вовлечения поверхностного апоневроза. Рожа осложняет лимфедему в 30% случаев и отягощает ее течение.
При лимфедеме хроническое воспаление кожи присутствует очень часто, оно может быть и не связано с инфекцией, а только с застоем лимфы. Однако наличие стрептококка в измененной коже всегда является фактором риска рожистого воспаление. А применение гормональных мазей на коже у больных лимфедемой может спровоцировать глубокое гнойно-некротическое поражение подкожной клетчатки и фасций.
Симптомы
Рожа часто возникает внезапно, с выраженными системными признаками — лихорадка >38 ° 5, озноб и общее недомогание. Местные признаки развиваются в течение нескольких часов: краснота, местное повышение температуры, болезненность и быстрое распространение поражения, с центробежным расширением в течение нескольких дней. Рожистое воспаление может начаться в любой стадии лимфедемы и может распространяться на все или часть измененных кожных тканей.
Диагноз
Диагноз рожи устанавливается клинически:
Внезапное возникновение воспалительного поражения, которое распространяется в течение нескольких дней, которому предшествует или сопутствует лихорадка и озноб, а также общее недомогание.
Стрептококк выделяется только от 4% до 35% случаев у больных рожистым воспалением. Если используются наиболее сложные методы (иммунофлуоресценция, полимеразная цепная реакция), тогда стрептококк выделяют с частотой от 70% до 80%.
Дифференциальный диагноз
Рожа должна быть дифференцирована от других инфекций, иногда наблюдаемых при лимфедеме, таких как лимфангит, чаще всего стрептококковый (реже стафилококковый) или некротизирующий фасциит (чаще всего стрептококковый).
Лимфангит характеризуется возникновением воспалительной полосы (красной, горячей и болезненной), по ходу поверхностных лимфатических сосудов (которые сами являются спутниками поверхностной венозной системы). Сопровождается лихорадкой. Нет распространения поражения в глубокие ткани.
Другие острые формы дермо-гиподермальных бактериальных инфекции, вызванные Erysipelotrix rhusiopathiae (рожа свиней), бактерией pasteurella multocida, и borrelia borgdorferi. Они имеют меньшую воспалительную и лихорадочную клиническую презентацию без типичной хронологии рожистого воспаления.
Таким образом, диагностика рожи носит исключительно клинический характер и не требует каких-либо лабораторных исследований, в частности, бактериологических.
Лечение
Антибактериальное лечение проводится таблетками амоксициллина (3-4.5 г/сут, в 3 приема) в течение двух недель.
Госпитализация необходима, если:
- Есть сомнения относительно диагноза, или есть серьезные системные признаки, сопутствующие заболевания или социальный контекст, который делает домашнее лечение пациента невозможным.
- Лихорадка сохраняется в течение более 72 часов. В таких случаях проводится лечение внутривенным пенициллином г (10-20 млн ед в 4-6 инфузий в день).
Профилактика рецидивов
Рожистое воспаление при лимфедеме часто повторяется и усугубляет ее течение. Чтобы избежать рецидивов рожи проводится лечение пролонгированными пенициллинами. (Экстенциллин или Ретарпен по 1 грамму в неделю 4 недели в период возможного обострения).
Лечение лимфедемы с помощью консервативных и хирургических методов, поддержание заболевания без прогрессирование способствует снижению вероятности рецидивов рожистого воспаления.
ìÉÍÆÁÎÇÉÔ — ÏÓÔÒÏÅ ÉÌÉ ÈÒÏÎÉÞÅÓËÏÅ ×ÏÓÐÁÌÅÎÉÅ ÌÉÍÆÁÔÉÞÅÓËÉÈ ÓÔ×ÏÌÏ× É ËÁÐÉÌÌÑÒÏ×, ×ÏÚÎÉËÁÀÝÅÅ ×ÔÏÒÉÞÎÏ, ÎÁ ÆÏÎÅ ÇÎÏÊÎÏ-×ÏÓÐÁÌÉÔÅÌØÎÙÈ ÐÒÏÃÅÓÓÏ×.
ìÉÍÆÁÎÇÉÔ ÓÏÐÒÏ×ÏÖÄÁÅÔÓÑ ÇÉÐÅÒÅÍÉÅÊ É ÂÏÌÅÚÎÅÎÎÏÊ ÐÒÉÐÕÈÌÏÓÔØÀ ÐÏ ÈÏÄÕ ×ÏÓÐÁÌÅÎÎÙÈ ÌÉÍÆÁÔÉÞÅÓËÉÈ ÓÏÓÕÄÏ×, ÏÔÅËÁÍÉ, ÒÅÇÉÏÎÁÒÎÙÍ ÌÉÍÆÁÄÅÎÉÔÏÍ, ×ÙÓÏËÏÊ ÔÅÍÐÅÒÁÔÕÒÏÊ ÔÅÌÁ (39-40ó), ÏÚÎÏÂÁÍÉ, ÓÌÁÂÏÓÔØÀ. äÉÁÇÎÏÓÔÉËÁ ÌÉÍÆÁÎÇÉÔÁ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ ÎÁ ÏÓÎÏ×Å ÕÌØÔÒÁÚ×ÕËÏ×ÏÇÏ ÁÎÇÉÏÓËÁÎÉÒÏ×ÁÎÉÑ, ËÏÍÐØÀÔÅÒÎÏÇÏ ÔÅÒÍÏÓËÁÎÉÒÏ×ÁÎÉÑ, ×ÙÄÅÌÅÎÉÑ ×ÏÚÂÕÄÉÔÅÌÑ ÉÚ ÐÅÒ×ÉÞÎÏÇÏ ÇÎÏÊÎÏÇÏ ÏÞÁÇÁ. ìÅÞÅÎÉÅ ÌÉÍÆÁÎÇÉÔÁ ×ËÌÀÞÁÅÔ ÓÁÎÁÃÉÀ ÐÅÒ×ÉÞÎÏÇÏ ÏÞÁÇÁ, ÁÎÔÉÂÉÏÔÉËÏÔÅÒÁÐÉÀ, ÉÍÍÏÂÉÌÉÚÁÃÉÀ ËÏÎÅÞÎÏÓÔÉ, ×ÓËÒÙÔÉÅ ÓÆÏÒÍÉÒÏ×Á×ÛÉÈÓÑ ÁÂÓÃÅÓÓÏ× É ÆÌÅÇÍÏÎ.
óÉÍÐÔÏÍÙ ÌÉÍÆÁÎÇÉÔÁ
äÌÑ ÌÉÍÆÁÎÇÉÔÁ ÈÁÒÁËÔÅÒÎÁ ÏÂÝÁÑ ÉÎÔÏËÓÉËÁÃÉÑ, ËÏÔÏÒÁÑ ÓÏÐÒÏ×ÏÖÄÁÅÔ ÐÅÒ×ÉÞÎÙÊ ×ÏÓÐÁÌÉÔÅÌØÎÙÊ ÐÒÏÃÅÓÓ. ðÁÃÉÅÎÔÙ ÏÂÙÞÎÏ ÓÔÒÁÄÁÀÔ ÏÔ ÇÏÌÏ×ÎÏÊ ÂÏÌÉ, ÓÌÁÂÏÓÔÉ, ÐÏÔÌÉ×ÏÓÔÉ, ÏÚÎÏÂÁ É ÔÅÍÐÅÒÁÔÕÒÙ, ËÏÔÏÒÁÑ ÐÏÄÎÉÍÁÅÔÓÑ ÄÏ +40ó.
÷ ÎÁÞÁÌÅ ÒÅÔÉËÕÌÑÒÎÏÇÏ ÌÉÍÆÁÎÇÉÔÁ ÔËÁÎØ ÒÑÄÏÍ Ó ÏÞÁÇÏÍ ÉÎÆÅËÃÉÉ ÎÁÐÏÌÎÑÅÔÓÑ ËÒÏ×ØÀ É ËÁË ÂÕÄÔÏ ÓÌÅÇËÁ ÏÐÕÈÁÅÔ. óÅÔÞÁÔÙÊ ÒÉÓÕÎÏË ÎÁ ËÏÖÅ ÕÓÉÌÉ×ÁÅÔÓÑ É ÓÔÁÎÏ×ÉÔÓÑ ÂÏÌÅÅ ÚÁÍÅÔÎÙÍ ÎÁ ÆÏÎÅ ÜÒÉÔÅÍÙ. ÷ÏÏÂÝÅ ÐÏ ×ÎÅÛÎÉÍ ÐÒÉÚÎÁËÁÍ ÌÉÍÆÁÎÇÉÔ ÐÏÈÏÖ ÎÁ ÒÏÖÕ, ÔÏÌØËÏ ÇÒÁÎÉÃÙ ÐÏËÒÁÓÎÅÎÉÑ ÇÏÒÁÚÄÏ ÂÏÌÅÅ ÒÁÓÐÌÙ×ÞÁÔÙÅ, ÞÅÍ ÐÒÉ ÒÏÖÉÓÔÏÍ ×ÏÓÐÁÌÅÎÉÉ.
óÔ×ÏÌÏ×ÏÊ ÌÉÍÆÁÎÇÉÔ ÐÒÏÑ×ÌÑÅÔÓÑ × ×ÉÄÅ ÐÏÑ×ÌÅÎÉÑ ÎÁ ËÏÖÅ ËÒÁÓÎÙÈ ÐÏÌÏÓ ×ÄÏÌØ ÌÉÍÆÁÔÉÞÅÓËÉÈ ÓÏÓÕÄÏ×, ËÏÔÏÒÙÅ ÔÑÎÕÔÓÑ Ë ÒÁÓÐÏÌÏÖÅÎÎÙÍ ÎÁ ÐÏÒÁÖÅÎÎÏÊ ÏÂÌÁÓÔÉ ÌÉÍÆÏÕÚÌÁÍ. ðÒÁËÔÉÞÅÓËÉ ÓÒÁÚÕ ÐÏÑ×ÌÑÅÔÓÑ ÕÐÌÏÔÎÅÎÉÅ, ÐÒÉÐÕÈÌÏÓÔØ É ÂÏÌÅÚÎÅÎÎÏÓÔØ, Á ÔÁËÖÅ ÎÁÐÒÑÖÅÎÎÏÓÔØ É ÏÔÅÞÎÏÓÔØ ÏËÒÕÖÁÀÝÉÈ ÔËÁÎÅÊ. îÅÒÅÄËÏ Ë ÌÉÍÆÁÎÇÉÔÕ ÐÒÉÓÏÅÄÉÎÑÅÔÓÑ ÒÅÇÉÏÎÁÌØÎÙÊ ÌÉÍÆÁÄÅÎÉÔ. ðÒÉ ÐÒÏÝÕÐÙ×ÁÎÉÉ ÓÏÓÕÄÏ× ÎÁ ÎÉÈ ÍÏÖÎÏ ÏÂÎÁÒÕÖÉÔØ ÕÐÌÏÔÎÅÎÉÑ, ÐÏÈÏÖÉÅ ÎÁ ÞÅÔËÉ ÉÌÉ ÛÎÕÒ.
åÓÌÉ ÌÉÍÆÁÎÇÉÔ ÇÌÕÂÏËÉÊ, ÔÏ ÐÏËÒÁÓÎÅÎÉÑ ÎÁ ËÏÖÅ ÎÅ ÎÁÂÌÀÄÁÅÔÓÑ, ÏÄÎÁËÏ ÂÏÌØ × ËÏÎÅÞÎÏÓÔÉ É ÏÔÅË ÔÁËÖÅ ÎÁÒÁÓÔÁÀÔ. ðÒÉ ÇÌÕÂÏËÏÍ ÐÒÏÝÕÐÙ×ÁÎÉÉ ÏÝÕÝÁÅÔÓÑ ÒÅÚËÁÑ É ÓÉÌØÎÁÑ ÂÏÌÅÚÎÅÎÎÏÓÔØ.
åÓÌÉ ÎÁÞÁÌÓÑ ÐÒÏÃÅÓÓ ÐÅÒÉÌÉÍÆÁÎÇÉÔÁ, ÔÏ ×ÏÓÐÁÌÅÎÎÙÅ ÏËÒÕÖÁÀÝÉÅ ÔËÁÎÉ ÉÎÏÇÄÁ ÔÒÁÎÓÆÏÒÍÉÒÕÀÔÓÑ × ÐÏÄÆÁÓÃÉÁÌØÎÕÀ ÆÌÅÇÍÏÎÕ ÉÌÉ ÁÂÓÃÅÓÓ. åÓÌÉ ÉÈ ×Ï×ÒÅÍÑ ÎÅ ×ÓËÒÙÔØ, ÔÏ ×ÏÚÍÏÖÎÏ ÏÂÒÁÚÏ×ÁÎÉÅ ÓÅÐÓÉÓÁ.
èÒÏÎÉÞÅÓËÉÊ ÌÉÍÆÁÎÇÉÔ ÓÌÏÖÎÏ ×ÙÞÉÓÌÉÔØ ÐÏ ËÁËÉÍ-ÔÏ ËÏÎËÒÅÔÎÙÍ ÓÉÍÐÔÏÍÁÍ, ÔÁË ËÁË ÏÎÉ ÞÁÓÔÏ ÎÅ ÎÁÂÌÀÄÁÀÔÓÑ ÉÌÉ ÐÏÈÏÖÉ ÎÁ ÓÉÍÐÔÏÍÙ ÄÒÕÇÉÈ ÚÁÂÏÌÅ×ÁÎÉÊ. ðÒÁËÔÉÞÅÓËÉ ×ÓÅÇÄÁ ÎÁÂÌÀÄÁÀÔÓÑ ÓÔÏÊËÉÅ ÏÔÅËÉ ÉÚ-ÚÁ ÔÏÇÏ, ÞÔÏ ÚÁËÕÐÏÒÉ×ÁÀÔÓÑ ÇÌÕÂÏËÉÅ ÌÉÍÆÁÔÉÞÅÓËÉÅ ÓÔ×ÏÌÙ.
ìÅÞÅÎÉÅ
ìÅÞÅÎÉÅ: ÐÒÅÖÄÅ ×ÓÅÇÏ ÏÂÒÁÂÏÔËÁ ÏÞÁÇÁ ÉÎÆÅËÃÉÉ (ËÁË ÐÒÉ ÌÉÍÆÁÄÅÎÉÔÅ), ÐÏËÏÊ. íÁÓÓÁÖ ÎÅÄÏÐÕÓÔÉÍ. ôÅÐÌÏ (ÐÏÌÕÓÐÉÒÔÏ×ÙÅ ÓÏÇÒÅ×ÁÀÝÉÅ ËÏÍÐÒÅÓÓÙ, ÔÅÐÌÁÑ ÇÒÅÌËÁ), ÁÎÔÉÂÉÏÔÉËÉ — ÐÏ ÎÁÚÎÁÞÅÎÉÀ ×ÒÁÞÁ.
ëÁË ÐÒÁ×ÉÌÏ, ÁÎÔÉÂÉÏÔÉËÉ, ËÏÔÏÒÙÅ ÕÎÉÞÔÏÖÁÀÔ ÓÔÁÆÉÌÏËÏËËÉ É ÓÔÒÅÐÔÏËÏËËÉ, ÎÁÐÒÉÍÅÒ ÃÅÆÁÌÅËÓÉÎ, ÁÍÏËÓÉÃÉÌÌÉÎ/ËÌÁ×ÕÌÁÎÁÔ, ÃÅÆÁÚÏÌÉÎ ÉÌÉ ÏËÓÁÃÉÌÌÉÎ, ÄÁÀÔ ÂÙÓÔÒÙÊ ÜÆÆÅËÔ.
ðÒÉ ÎÁÇÎÏÅÎÉÉ — ÒÁÚÒÅÚÙ. ðÏÓÔÏÑÎÎÏÅ ÎÁÂÌÀÄÅÎÉÅ ÚÁ ÓÏÓÔÏÑÎÉÅÍ ÒÅÇÉÏÎÁÒÎÙÈ ÌÉÍÆÁÔÉÞÅÓËÉÈ ÕÚÌÏ×. çÌÕÂÏËÉÊ ÏÓÔÒÙÊ ÌÉÍÆÁÎÇÉÔ ÍÏÖÅÔ ÉÍÅÔØ ÒÁÚÌÉÞÎÕÀ ÌÏËÁÌÉÚÁÃÉÀ — ÏÔ ËÏÎÅÞÎÏÓÔÉ ÄÏ ÂÒÙÖÅÊËÉ ËÉÛÅÞÎÉËÁ. äÁÖÅ ÎÁ ËÏÎÅÞÎÏÓÔÑÈ ÒÁÓÐÏÚÎÁÅÔÓÑ Ó ÔÒÕÄÏÍ (ÓÈÏÄÅÎ Ó ÇÌÕÂÏËÉÍ ÔÒÏÍÂÏÆÌÅÂÉÔÏÍ). ìÅÞÅÎÉÅ — × ÈÉÒÕÒÇÉÞÅÓËÏÍ ÓÔÁÃÉÏÎÁÒÅ.
èÒÏÎÉÞÅÓËÉÊ ÌÉÍÆÁÎÇÉÔ ÍÏÖÅÔ ÐÒÉÓÏÅÄÉÎÑÔØÓÑ Ë ÒÏÖÉÓÔÏÍÕ ×ÏÓÐÁÌÅÎÉÀ, ×ÁÒÉËÏÚÎÙÍ ÑÚ×ÁÍ ÇÏÌÅÎÉ ÐÒÉ ×ÁÒÉËÏÚÎÏÍ ÒÁÓÛÉÒÅÎÉÉ ×ÅÎ ÉÌÉ ÖÅ ÉÍÅÅÔ ÔÕÂÅÒËÕÌÅÚÎÕÀ ÜÔÉÏÌÏÇÉÀ. ðÒÉ×ÏÄÉÔ Ë ÚÎÁÞÉÔÅÌØÎÙÍ ÎÁÒÕÛÅÎÉÑÍ ÏÔÔÏËÁ ÌÉÍÆÙ, ÏÂÒÁÚÏ×ÁÎÉÀ ÓÔÏÊËÉÈ ÏÔÅËÏ×, ÉÎÏÇÄÁ Ë ÓÌÏÎÏ×ÏÓÔÉ. âÏÌØÎÙÅ Ó ÐÒÉÚÎÁËÁÍÉ ÈÒÏÎÉÞÅÓËÏÇÏ ÚÁÓÔÏÑ ÌÉÍÆÙ ÐÏÄÌÅÖÁÔ ÎÁÐÒÁ×ÌÅÎÉÀ Ë ÈÉÒÕÒÇÕ.
Отличительная особенность лимфатических сосудов от кровеносных — циркуляция лимфы (бесцветная жидкость), схожей по составу с плазмой крови. В лимфе содержится малое количество белков. Основная масса — иммунные клетки.
Лимфа по сосудам поставляется из тканей в кровеносную систему, очищает кровь от продуктов распада, шлаков, белковых соединений.
При лимфангите начинает развитие гнойно-воспалительный процесс в сосудах или капиллярах, вызванный инфекцией. Спровоцировать могут вирусы и бактерии, попадающие через порезы, ссадины раны на коже рук и ног, вызывая острую, хроническую симптоматику.
Что такое лимфангит
Лимфангит — воспаление сосудов, встречающееся у людей любого возраста. Чаще поражает нижние конечности (голени), предплечья рук.
Нередко наблюдается мужчин, чья работа связана с повышенной травматизацией.
Заболевание – вторичное. Сначала микробы попадают в поверхностные отделы лимфатических капилляров.
Затем с оттоком тканевой жидкости проникают в просвет лимфатического капилляра и крупные сосуды.
Инфекция начинает выделять токсические соединения и образование белкового фибрина волокнистой структуры, склеивающего стенки сосуда, нарушающего проходимость, вызывающего застой лимфы.
Воспалительный процесс в сосудах, протекающий без гноя, принято называть серозным. Инфекция быстро распространяется, поражая лимфатические сосуды и подкожно-жировую клетчатку. Это вызывает нагноение, провоцирует переход заболевания в гнойную форму с резким ухудшением самочувствия у пациентов.
Почему возникает и чем опасен
Развивается по причине попадания токсинов и микробных агентов в межтканевое пространство и лимфатические капилляры. Провоцирует развитие реактивного воспаления сосудистой стенки, набухание эндометрия, развитие экссудации, расстройство местного лимфообращения.
Лимфангит — следствие попадания инфекции через расчесы, потертости, трофические язвы, микротравмы на коже.
Сначала образуется воспаление на поверхности. Затем при проникновении в тканевое пространство — поражаются более крупные лимфоузлы и сосуды.
Заболевание – вторичное, развивается на фоне абсцесса, фурункулеза, флегмоны, вызванных аэробными микроорганизмами (стрептококк, стафилококк, кишечная палочка, протеи).
В группу риска входят пациенты:
- страдающие иммунодефицитом;
- сахарным диабетом;
- злоупотребляющие гормональными, противовоспалительными препаратами;
- имеющие хронические внутренние заболевания.
Лимфангит развивается:
- неспецифический — вызванный микробами;
- специфический — под возбудителем определенного возбудителя: сифилис, рожистое воспаление, лейшманиоз, туберкулез.
Причиной воспаления лимфатических сосудов может стать злокачественное онкологическое заболевание с распространением на лимфатические сосуды.
У мужчин встречается невенерическая форма лимфангита, спровоцированная мастурбацией, частым и длительным сексом, когда начинает развитие воспаление лимфатических капилляров в половом члене.
Реже, но заболевание может вспыхивать у детей. Инфекция попадает через раны, ссадины на теле проникает вглубь дермы, провоцируя развитие воспаления, нагноения.
Лимфангит не опасен, если своевременно пройти лечение.
Осложнения и попустительство могут привести к:
- слоновости, заращиванию сосудов;
- расстройству кровообращения;
- тромбофлебиту;
- подкожной флегмоне;
- сепсису, когда единственным вариантом во спасение жизни человека станет переливание крови и лимфы.
Виды и формы
По виду заболевание имеет острое или хроническое течение. Формы лимфангита:
- Капиллярная — вторичное воспаление, поражающее мелкие лимфатические капилляры с проявлением припухлости, потепления, покраснения, отечности кожи без четких границ
- Рожистая — первичное поражение капилляров с проявлением на коже зубчатых покраснений с четкими контурами. Отличительная особенность — поражение более глубоких слоев кожи, спровоцированное воспалительным течением.
- Ретикулярная с появлением сеточки, покраснения на участках сплетения лимфососудов.
- Стволовая в виде дорожек, красных полосок на участках соединения лимфоузла с воспаленным местом. Признаки: болезненность с усилением при движениях рукой (ногой), выраженная отечность по ходу сосудов.
- Узловатая с появлением плотных узелков на воспаленных участках лимфатического сосуда. Чаще поражает кисти рук, предплечья. Узелки образуются в виде воспаленных бугорков под кожей со способностью изъявлений.
Специфические формы:
- Невенерическая, поражающая пенис у мужчин на фоне травмы, застоя лимфы, затяжных половых актов. Лимфангит невенерического происхождения проявляется в виде уплотнения лимфатического сосуда, набухания и болезненности при пальпации.
- Сифилитическая (регионарная) с образованием твердого шанкра на коже, вызванного сифилисом. Встречается у женщин и мужчин на половых губах — участках внедрения инфекции. Выглядит в виде красной полоски, проходящей от язвочки до ближайшего лимфатического узла. При прощупывании у мужчин на спинке полового члена можно наблюдать характерное утолщение или плотный эластичный болезненный шнур.
- После прививки Манту, спровоцированный реакцией организма на введенный туберкулиновый белок.
- Раковая — злокачественная форма, вызванная опухолью. Развивается при распространении новообразования в лимфатические узлы, прохождении по сосудам. Чаще встречается у женщин при раке молочной железы.
- Туберкулезная с образованием на фоне туберкулеза легких, когда воспаление из легочной ткани распространяется на лимфососуды, вызывая формирование бугорков, язвочек, характерных дорожек на коже по ходу ближайшего лимфоузла.
Симптомы
Микроорганизмы при попадании в сосуды начинают выделять токсины, провоцируя у пациентов:
- отравление;
- повышение потливости;
- слабость, недомогание;
- головную боль;
- озноб;
- высокую температуру до +40 гр;
- ограничение подвижности поражённых конечностей.
Клинические симптомы лимфангита полностью зависит от формы, стадии заболевания.
Основные локальные признаки болезни:
- сухость, огрубение кожи;
- неровные покраснения на теле;
- мраморная эритема;
- гиперемия, отечность, уплотнение лимфоузлов;
- болезненность при пальпации по ходу сосудов.
При ретикулярном лимфангите наблюдается появление мраморного рисунка в виде эритемы на воспаленных очагах.
Сетчатая форма схожа с рожистым воспалением, появлением расплывчатой гиперемии кожи.
При регионарном лимфангите микробы проникают в лимфоузлы, выражаясь виде интоксикации, болезненности, отечности, припухлости, уплотнения на теле.
Признаки ретикулярной формы
На участке воспаления наблюдается:
- покраснение, гиперемия кожи;
- появление сетчатого рисунка, образованного из пораженных лимфатических капилляров.
Клиника напоминает рожистое воспаление, хотя при данной форме границы гиперемии нечеткие, размытые.
Стволовая форма
При данной форме лимфангите появляются красные полосы на коже, тянущиеся вдоль регионарных лимфоузлов.
Невенерическая форма
Характерные симптомы невенерического лимфангита — ссадины и трещины на половом члене как входные ворота для проникновения инфекции у мужчин.
Выражаются в виде уплотнения, болезненного тяжа с расположением вдоль ствола пениса.
Симптомы прогрессирует в первые 2-3 дня, далее могут стихнуть и бесследно пройти.
Когда и какому врачу обратиться
Изучением клиники заболевания, проведением диагностики, назначением лечения занимается врач – лимфолог, хотя лимфангит принято считать хирургической болезнью.
Если наблюдается нагноение, эрозия очагов на коже, требуется помощь хирурга по вскрытию, санации, обработки очагов или наложению швов.
Если врачи отсутствуют в местной поликлинике, пациенты могут обратиться к терапевту, дети – к педиатру при подозрении на лимфаденит.
Если воспалению подвержены сосуды на шее, под челюстью, разработкой лечения будет заниматься врач — инфекционист, отоларинголог.
Увеличение лимфоузлов в области паха у мужчин — повод для посещения уролога, в местах бикини у женщин — гинеколога.
Если причина лимфаденита — онкология, метастазирование опухоли в лимфососуды, все мероприятия по диагностике и лечению проводит врач-онколог.
Посетить узких специалистов потребуется в случае развития отдельных форм лимфангита на фоне других внутренних специфических заболеваний:
- миколога при патологии, вызванной грибками — спирохеты;
- инфекциониста, если поражение лимфы спровоцировано лейшманиозом, переносчики которого: комары, москиты;
- фтизиатра при легочном лимфангите, спровоцированном воспалением легочных сосудов;
- венеролога при лимфангите, вызванном сифилисом.
Диагностика
Выявление заболевания начинается с визуального осмотра на приеме у врача. Также специалист постарается выявить истинные причины, приведшие к образованию первичных очагов воспаления на коже.
Далее пациенты перенаправляется на проведение бактериологического исследования, сдачу лабораторных анализов для определения типа возбудителя, степени его чувствительности к антибиотикам.
Бывает, что визуальные симптомы отсутствуют и нет выраженных красных дорожек, болезненности на коже. При подозрении на поражение глубоких лимфатических сосудов врач перенаправляет пациентов на проведение:
- дуплексного исследования;
- УЗИ;
- рентгеноскопии;
- маммографии;
- КТ;
- ПЦР;
- анализа крови на онкомаркеры.
Методы терапии
Острый лимфангит характеризуется стремительным развитием воспалительного процесса в лимфососудах, поэтому основное лечение — антибиотиокотрапия.
Важно обеспечить полный покой пораженной конечности.
На руку или ногу после обработки, санации накладывается шина.
Далее конечность укладывается в приподнятое состояние для лучшего оттока лимфы, предотвращения последующего распространения инфекции.
Если заболевание – вялотекущее, хроническое, методы воздействия следующие:
- рентгенотерапия;
- грязелечение;
- наложение местных компрессов и повязок, обработанных антисептиками (Диметилсульфоксид).
Справка! На ранних стадиях лечение лимфангита — медикаментозное, хотя принято считать хирургическим заболеванием. В случае нагноение ран, образования флегмоны не обойтись без вскрытия участков, очищения от скоплений и некроза, далее – ушивания, накладывания швов.
При венерическом лимфангите полового члена лечение не проводится. Патология постепенно проходит сама по себе. Мужчинам лишь стоит придерживаться правил предосторожности, воздержавшись от грубых половых актов.
Антибиотикотерапия
Лимфангит – инфекционно-воспалительное течение в стенках сосудов, поэтому антибиотики — основа лечения.
Препараты подбираются лечащим врачом с учетом вида возбудителя инфекции.
Для выявления проводится забор жидкости из раны больного в лабораторных условиях, взращиваются колонии микробов на питательной среде. Проверяется их чувствительность к препаратам.
Основные группы:
- цефалоспарины;
- пенициллины с широким спектром действия;
- местные средства (мази, бальзамы) для наложения компрессов с целью подавления микробов, снятия воспаления.
Для повышения активности лейкоцитов в лимфе эффективен раствор димексида 30%.
Антигистаминные и противовоспалительные средства
Противовоспалительные препараты для подавления местных и общих симптомов:
- Ибупрофен;
- Индометацин.
Антигистаминные с целью блокировки аллергических компонентов, провоцирующих воспалительные реакции на коже:
- Лоратадин;
- Супрастин.
Аппаратные методы
Незапущенный лимфангит успешно лечится физиопроцедурами:
- рентген, вызывающий мутации и гибель патологических клеток;
- ультрафиолет, облагораживающий состав крови;
- лазерное излучение, УФО-обучение для активации метаболизма форменных элементов нормализации реологических свойств крови;
- лучевая терапия с внутривенным введением радионуклидов.
Средства для наружного применения
Покраснение, припухлость, отечность уменьшит прикладывание льда к пораженным местам.
Очистить раны от гнойных накоплений, снять ощущение жара на коже помогают:
- аптечные мази — антибиотики, антисептики;
- полуспиртовые компрессы — Димексид.
Домашние отвары, примочки помогают смягчить признаки воспаления, повысить иммунные силы. При рожистом воспалении помогает:
- свежий лист мать-и-мачехи с прикладыванием к и пораженным участкам;
- лист лопуха отбить до появления сока, смазать сметаной, прикладывать, перевязывая бинтом пораженную область.
Профилактика
Ранки, прорезы, ссадины, трещины на коже важно своевременно обрабатывать антисептиками, не допуская проникновения инфекции с глубокие слои.
В случае образования фурункулов, гнойничков обратиться к хирургу для вскрытия, санации, проведения курса антибиотиками.
Меры профилактики просты:
- вовремя проводить санацию инфекционных очагов на теле;
- укреплять иммунитет;
- вести активный, здоровый образ жизни;
- избегать беспорядочных половых связей.
Лимфангит на раннем этапе успешно лечится. В случае перехода в хроническую, затяжную форму может спровоцировать осложнения:
- расстройство лимфообращения;
- слоновость;
- лимфостаз;
- облитерация лимфатических сосудов.
