Маленькие воспаления на пальцах

Водянистые пузырьки (прыщи) на пальцах рук – распространённый симптом, который редко возникает как самостоятельное заболевание и чаще всего выступает в роли проявления другой серьёзной патологии.
Установить точную причину появления мелких зудящих пузырьков на кистях может только специалист. Самостоятельно выявить провоцирующий фактор, который привёл к появлению пузырьков на пальцах рук, сложно.
Причины
Когда на пальцах рук могут появиться водянистые пузырьки, которые ещё иногда называют прыщами? Все причины можно условно разделить на физиологические и патологические. Вылечить первые не составит никакого труда, но избавиться от вторых получится не так быстро.
К физиологическим причинам появления пузырьков на пальцах можно отнести:
- Грязь и пыль, которая скапливается на кистях и не устраняется при помощи мытья рук с мылом.
- Ежедневное использование бытовой химии без хозяйственных перчаток.
- Длительное взаимодействие рук с водой.
- Сильный мороз, а также осеннее время с резким похолоданием.
- Ожёг растениями – крапивой, болиголовом, борщевиком.
Но есть и другая большая группа причин, по которым появляются пузырьки на пальцах не только рук, но и ног. И такое явление может наблюдаться как у взрослых, так и детей. К таким поводам можно отнести:
- Нервное перенапряжение и стрессовое состояние.
- Вирусная инфекция, особенно у детей, – корь, краснуха, ветрянка.
- Заражение грибком.
- Чесоточный клещ.
- Авитаминоз.
- Нарушение иммунитета после тяжёлой болезни.
- Плохое питание.
- Заболевания пищеварительной системы.
- Недосыпания.
- Курение и частое распитие алкогольных напитков.
- Гормональные сбои.
- Побочные эффекты после приёма определённых лекарств.
Если водянистые пузырьки на пальцах рук чешутся, необходимо как можно быстрее обратиться к специалисту чтобы выяснить причину этого явления и начать лечение.
Доврачебная помощь
Если на пальцах рук появились водянистые пузырьки, и они очень сильно зудят, до посещения врача пациенту надо оказать первую помощь.
Добиться хорошего эффекта можно следующими простыми методами:
- Смазать кисти рук соком свежего капустного листа.
- Подержать кисти в ванночке с настоем или отваром ромашки.
- Сделать примочки из измельчённых в блендере овсяных хлопьев.
- Смазать зудящие места соком алоэ, который следует разбавить в половину водой.
Опасность зуда в том, что во время расчёсывания инфекция, если она присутствует, распространяется на здоровые участки эпидермиса, а сам зуд становится просто невыносимым. К тому же открытая ранка на коже – это всегда повод для присоединения другой инфекции, которая может значительно осложнить течение первоначального заболевания.
Поэтому если маленькие водянистые пузырьки появились на пальцах рук необходимо постараться всеми доступными методами избавиться от зуда.
Лечение
Чем лечить водянистые пузырьки (прыщи) на пальцах рук? В первую очередь здесь всё будет зависеть от того, что стало причиной заболевания.
Лечить следует не сам симптом (пузырьки на пальцах), а заболевание, которое его вызвало.
Нервный стресс и перенапряжение
Если причиной оказалось нервное перенапряжение, врач может порекомендовать принимать успокоительные средства мягкого действия. Приобрести их можно в аптеке без рецепта врача. К таким лекарствам относятся:
- Ново-пассит.
- Персен.
- Саносон.
- Лайкан.
- Нервофлукс.
Пациенту рекомендуется пить чай с мятой или отвар ромашки. После начала лечения все симптомы проходят буквально через 3 – 4 дня.
Грибковое поражение
Вторая довольно частая причина – микоз (грибковое поражение). Основное проявление грибкового поражения – сухая кожа, которая постоянно трескается, наличие небольших волдырей с жидким содержимым внутри, которые чаще появляются между пальчикам.
Через некоторое время начинают поражаться и ногти – они слоятся, становятся толстыми и некрасивыми.
Лечится грибок кожи специально разработанными противогрибковыми препаратами – микозаном, клотримазолом, экзодерилом, лоцерилом. Пациенту рекомендуется не только наносить препарат на кожу и ногти, но и принимать в форме таблеток.
Инфекционные болезни
Третья причина – инфекционные заболевания. И обычно речь здесь идёт о таком недуге детского возраста, как ветрянка.
К сожалению, на сегодняшний день нет ни одного лекарства, которое помогло бы избавиться от водянистых пузырьков между пальцами рук, если они появились в результате ветрянки.
Такие пузырьки рекомендуется смазывать хорошим противовирусным препаратом ацикловиром.
Стрептодермия
Четвёртая причина – стрептодермия. Сюда же можно отнести и пиодермии, при которых пузырьки на коже появляются в результате того или иного гнойного поражения кожных покровов.
Это большая группа заболеваний кожи, которые могут быть вызваны стафилококками или стрептококками. Водянистые пузырьки на пальцах рук у ребёнка с сильным зудом – это основное проявление этого патологического состояния.
В лечении применяются антибиотики, которые будут назначены врачом, а кожа обязательно обрабатывается зелёнкой. Пациенту рекомендуется кушать больше фруктов и овощей, больше пить отвара шиповника и ни в коем случае не мочить воспалённые места.
Чесотка
Пятая причина – чесотка. Это опасное заразное заболевание, причиной которого становится чесоточный клещ. Особенность заболевания в том, что кожный зуд начинает усиливаться в вечернее и ночное время, а на коже можно заметить ходы, которые проделывает клещ во время перемещения под эпидермисом.
Лечение может быть назначено только врачом. Основными препаратами в терапии чесотки будут бензилбензоат, ивермектин, спрегаль.
Потница
Шестая причина – потница. Однако это состояние практически не затрагивает пальцы рук, а если и развивается, то при наличии определённых провоцирующих факторов, например, длительное ношение синтетических тканей, частое использование латексных печаток, нанесение на руки слишком жирного крема либо использование просроченной косметики.
Мелкие водянистые пузырьки на пальцах рук при потнице чаще всего имеют в размере не более 2см. Если при этом пациент сильно расчёсывает руки, то может присоединиться инфекция, что будет диагностировано как микробная экзема.
Лечение потницы на руках длительное и должно проводиться только врачом с использованием антибиотиков, антигистаминов, препаратов кальция, средств, которые улучшают обмен веществ.
Аллергическая реакция
Седьмая причина – аллергия. Водянистые пузырьки на пальцах рук чешутся — что это? Именно такой симптом обычно проявляется при аллергической реакции. Лечится данное состояние только антигистаминами – цитрин, тавегил, фенистил.
Водянистые пузырьки на коже пальцев рук требуют только врачебного лечения и назначения препаратов специалиста. Самолечение опасно для жизни!
Народные методы лечения
Для лечения грибковых инфекций народная медицина может предложить два на самом деле действенных рецепта:
- Заварить натуральный кофе из свежесмолотых зёрен, дождаться полного остывания напитка и делать ванночки для пальцев на 10 – 15 минут.
- Обрабатывать кожу и ногти натуральным маслом чайного дерева два раза в сутки. Такой метод отлично подходит не только для лечения, но и для профилактики.
Для лечения потницы отлично подойдёт настой из коры дуба, которым рекомендуется смазывать места появления пузырьков.
Есть водянистые пузырьки на пальцах рук и ног появились в результате чесотки, могут помочь такие народные рецепты:
- Раздавить 100 грамм чеснока, влить 500 мл горчичного масла и проварить 20 минут. После остудить, чеснок отжать, а полученное масло использовать для смазывания поражённых мест.
- Втирать в воспалённую кожу лавандовое масло.
Если на руках между пальцами появилась водянистые пузыри как реакция на аллергию, то рекомендуется пить настой череды. Приготовить его просто – 4 больших ложки травы настоять в литре кипятка всю ночь и принимать три раза в сутки по половине стакана.
Водянистые пузырьки на пальцах рук у ребёнка и взрослого требуют незамедлительного лечения. Если этого не сделать к повреждённой при зуде коже присоединяется инфекция, а длительность лечения может составить несколько месяцев.
При появлении раздражения
Чем лечить водянистые пузырьки на пальцах рук, если они чешутся? Первая помощь – это приём антигистаминного препарата. Сегодня врачи всё чаще и чаще назначают своим пациентам от кожного зуда фенистил в форме капель.
Лекарство за короткий срок помогают снять симптомы зуда, напряжения и неприятных ощущений.
Хорошо помогает холодный компресс, а в воду можно добавить масло камфоры, ментол или масло чайного дерева.
Если зуд появился в результате чесотки, то хорошим эффектом обладает берёзовый дёготь, которым надо смазать места раздражения.
Пузырьки или прыщи на пальцах рук и ног – это всегда симптом заболевания. Игнорировать эти признаки болезни нельзя. Однако их вполне можно избежать. Для этого надо соблюдать определённые простые правила:
- Избегать стрессовых ситуаций.
- Соблюдать диету, из которой следует исключить продукты, вызывающие аллергию.
- Соблюдать правила гигиены. Однако если прыщики на пальцах рук являются результатом пиодермии, тогда от водных процедур надо отказаться до полного выздоровления.
- Пользоваться бытовой химией только в перчатках.
- Пить больше воды в течение суток, лучше всего негазированной и чистой, обязательно комнатной температуры.
- Весной, зимой и осенью пропить полный курс витаминов и минералов, а подбирать препарат следует по возрасту.
Важно помнить, что для полного выздоровления необходимо как можно быстрее найти и устранить причину появления водянистых пузырьков (прыщей), которые могут появляться даже на косточках пальцев рук.
Подкожная сыпь
Подкожные прыщики не подушечках пальцев рук требуют строго врачебного контроля, особенно, если данная патология обнаружилась у ребёнка.

Лечение будет состоять из обязательного приёма антибиотика (чаще всего амоксициллина или флемоксина), курса витаминотерапии (идеальный вариант – пропить те таблетки, в которых есть витамины A и E), а на сами водянистые прыщики можно наносить антибактериальные мази или крема, а также обрабатывать зелёнкой.
Вспомогательными методами терапии если на пальцах рук появились пузырьки с жидкостью, можно назвать:
- Солевые ванночки с морской солью.
- Нанесение йода на каждый прыщик.
- Использование ихтиоловой мази, если водянистых пузырьков слишком много, и они начинают распространяться по телу.
- Разведённый в 400 мл воды сок одного лимона. Им можно пользоваться для обработки имеющихся высыпаний по всему телу.
Если всё делать правильно, то пузырьки под кожей на подушечках пальцев в скором времени исчезнут.
Красные прыщи
Если пузырьки появились на пальцах рук возле ногтей, а после стали распространяться по всей кисти – это обычно инфекционное поражение.

В лечении также рекомендуется использовать антибиотики в форме таблеток для приёма внутрь, либо антибактериальные мази для нанесения на поражённые участки.
Врач может посоветовать обрабатывать такие прыщики салициловой кислотой или спиртовой настойкой календулы. От этого они начнут подсыхать и постепенно пропадут сами собой.
Водянистые и гнойные прыщи
Дисгидротическая экзема – хроническое часто обостряющееся заболевание, которое сопровождается появлением на коже водянистых пузырьков – прыщиков, сильным зудом с дальнейшим образованием язвочек. Чаще всего поражаются именно пальцы на руках.

Заболевание обычно передаётся по наследству и не имеет какого-то определённого лечения. Для облегчения состояния рекомендуется смазывать пузырьки соком алоэ, кремом с противозудным эффектом, пропить комплекс витаминов и обязательно посетить дерматолога.
Профилактика
Водянистые пузырьки (прыщи) на пальцах рук могут появиться по самым разным причинам. Однако, чтобы избежать этого надо всего лишь строго придерживаться некоторых профилактических правил:
- Поднять иммунитет.
- Вести здоровый образ жизни.
- Отказаться от курения и употребления алкоголя.
- Избегать стрессов.
- Работать с бытовой химией только в перчатках.
- Соблюдать правила гигиены.
Если же водянистые пузырьки на пальцах появляются по причине аллергии, следует обязательно держать дома в аптечке хороший антигистаминный препарат. На сегодняшний день идеальным вариантом для детей и взрослых можно считать капли фенистил.
Автор — Анна Михайлова, врач дерматолог-косметолог первой категории, специалист Академии научной красоты. Специально для сайта «Лечим прыщи».

Мой мир
Вконтакте
Одноклассники
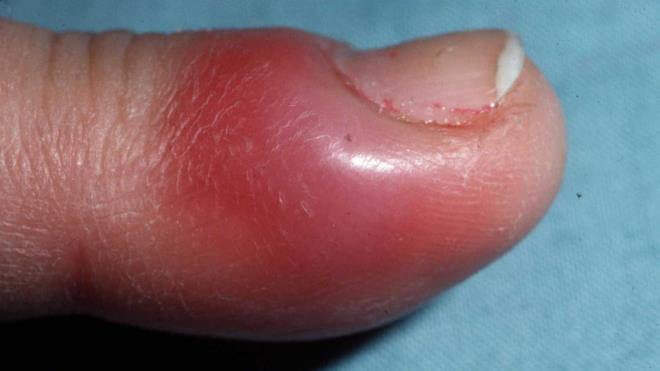
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.

Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
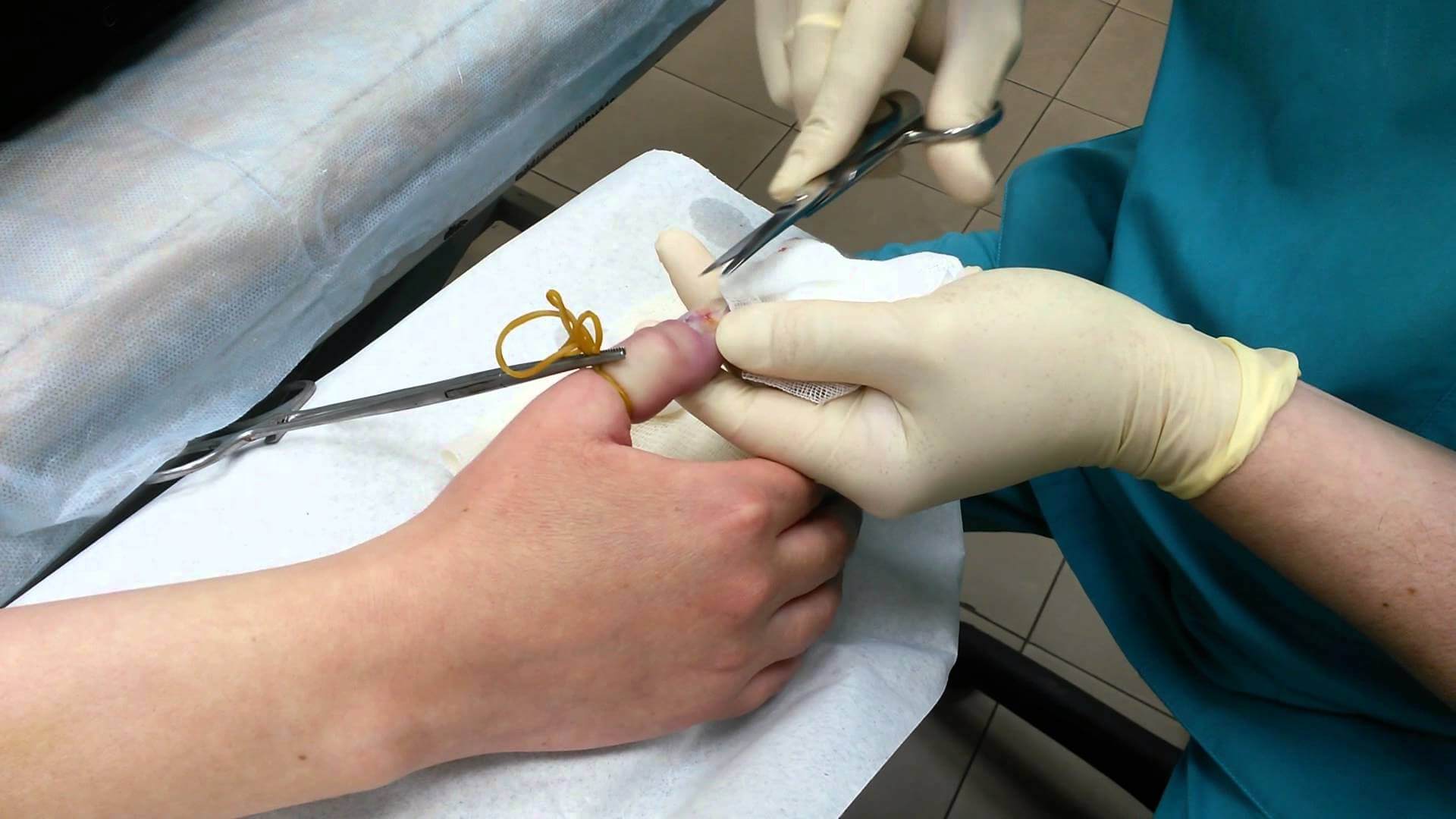
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи — в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды — она ослабляет защитные качества кожи.
