Мастопатия молочной железы воспаление
В последние годы наблюдается стремительное снижение количества беременностей и родов у женщин. Все больше представительниц прекрасного пола отдают предпочтение карьере, рожая по одному ребенку по достижению зрелого возраста. Низкая активность и бездействие детородной функции приводит к тому, что у многих обнаруживается мастопатия молочной железы. Способствуют развитию недуга и многочисленные стрессы, депрессии, чрезмерные физические и психоэмоциональные нагрузки.
Это заболевание не несет опасности для здоровья или жизни. Однако во многих случаях оно способно переродиться в раковую опухоль за короткий срок. Болезнь сопряжена с резкими болевыми ощущениями и существенно влияет на качество жизни женщины. В некоторых случаях проявления недуга полностью отсутствуют, что значительно усложняют диагностику. Обнаружение мастопатии обязывает женщину тщательно следить за своим здоровьем и находиться под пристальным наблюдением специалистов.
Что такое мастопатия и почему она возникает?
Мастопатия груди представляет собой доброкачественное образование в молочной железе. При данном заболевании происходит разрастание тканей на фоне патологического процесса. Иногда недуг сопровождается специфическими выделениями из сосков. Как правило, болезнь носит двусторонний характер.
Существует множество источников информации о том, что такое мастопатия и каковы причины ее возникновения. Как правило, основной причиной, приводящей к развитию недуга, становятся нарушения в работе яичников. Они ведут к неблагоприятным изменениям гормонального фона женщины. Подобная ситуация может быть вызвана некорректной работой надпочечников, гипофиза или при заболеваниях печени.
Гормональный сбой может наблюдаться на фоне изменения сексуальной и/или репродуктивной активности женщины. Современные представительницы прекрасного пола рожают позже, имеют меньше детей и много работают. Таким образом, основными причинами, влекущими за собой мастопатию, являются:
- поздние роды;
- большой перерыв между родами;
- прерывание беременности;
- редкие сексуальные контакты;
- психоэмоциональные потрясения;
- затяжные депрессии;
- хроническая усталость;
- чрезмерные нагрузки;
- оральная контрацепция;
- гормональная терапия;
- работа в ночные часы.
Мастопатия дисгормональная преимущественно развивается из-за недостатка прогестерона, сопровождаемого избыточным синтезом эстрогенов. Затем происходит чрезмерное развитие эпителиальной ткани, протоков молочной железы и альвеол. Кроме того, негативное воздействие может вызвать возросший уровень пролактина. В норме данный гормон участвует в процессе лактации, но при повышенном синтезе провоцирует доброкачественные и злокачественные изменения в груди.
Виды
Мастопатия молочной железы подразделяется на несколько типов, в зависимости от особенностей доброкачественного образования. Выделяют:
- Диффузная форма. При данном виде заболевания в молочной железе обнаруживаются уплотнения, образованные узлами. Может быть с превалирующим количеством железистых, фиброзных или кистозных образований.
- Узловая форма (или очаговая). Опухоль состоит из крупных, ощутимых при пальпации узлов, размер которых может доходить до грецкого ореха.
- Фиброзно-кистозная форма. Представляет собой совокупность первого и второго типа болезни. Состоит из сплетения узлов и прочих новообразований, а также кистозных полостей с жидкостью внутри.
У некоторых женщин заболевание приводит к развитию рака груди. Вне зависимости от диагностированной формы лечение следует начать незамедлительно.
Основные признаки
Признаки мастопатии у женщин могут разниться в зависимости от типа заболевания. В некоторых случаях симптоматика отсутствует полностью или имеет слабовыраженный характер. Многие патологические факторы крайне схожи с клинической картиной развития злокачественных опухолей. Наиболее часто обнаруживаются следующие признаки:
- Ощущение тяжести в груди. Может быть, как и постоянным, так и носить периодический характер. Состояние обостряется перед наступлением критических дней.
- Отечность, одутловатость, увеличение размера груди. Если молочные железы стали крупнее, при этом ситуация не сопряжена с беременностью или менструальным циклом, грудь отекает и опухает, то стоит незамедлительно обратиться к врачу-маммологу.
- Проявление выраженной сетки сосудов и капилляров на коже груди. Растущая опухоль может спровоцировать расширение сосудов.
- Патологические выделения из груди. Один из наиболее красноречивых признаков. Носит крайне тревожный характер. Выделения могут иметь гнойную природу или быть схожи с молозивом. Особенно опасны выделения, содержащие сгустки крови.
- Повышенная чувствительность груди или ощущение дискомфорта.
- Раздражительность и повышенная эмоциональность. Развиваются на фоне гормонального нарушения.
- Общая слабость, быстрая утомляемость, головокружение, сонливость.
Мастопатия при беременности проявляет себя преимущественно первый триместр, а затем полностью проходит без дополнительной терапии.
Диагностика заболевания
Лечение мастопатии основывается на точной и своевременной диагностике. Раннее выявление способствует своевременному принятию мер и позволяет избежать перерождения в злокачественные образования. Выделяют следующие методики исследования:
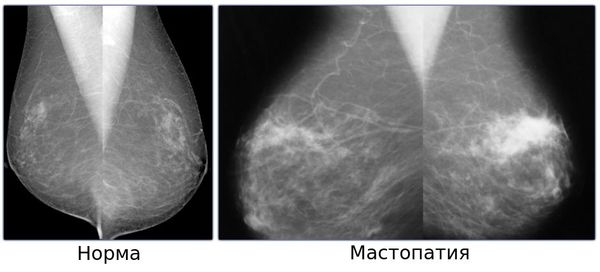
Самодиагностика. Особенно актуальна для обнаружения такого типа недуга, как фиброзно-кистозная или очаговая мастопатия. Около 50 процентов женщин обнаруживают признаки этих форм болезни самостоятельно при пальпации и осмотре. Для проведения исследования в домашних условиях необходимо встать напротив зеркала, согнув руки в локтях и заведя их за голову. Разительное отличие молочных желез, их опущение или покраснение – тревожные признаки. Кроме того, можно прощупать грудь на предмет наличия уплотнений.Маммография молочных желез
- Пальпация. Данное обследование проводит маммолог в условиях поликлиники. Методика позволяет оценить наличие доброкачественной опухоли, ее ориентировочные размеры. Однако поставить диагноз на основании исключительно пальпации невозможно.
- Ультразвуковая диагностика. Способствует изучению размера и границ доброкачественного образования. Дает понимание о его расположении. УЗИ в некоторых случаях дает ошибочные результаты.
- Маммография. Метод схож по своему механизму с привычным рентгеном. Однако позволяет получить более полную и точную информацию о характере опухоли, ее расположении, механизме развития. Маммография не проводится при острых болях, так как предполагает давление на молочные железы.
- Гистология. Исследования проводится на основе пробы пораженной ткани. Позволяет оценить доброкачественность и злокачественность образований.
- Лабораторные исследования. Преимущественно применяют гормональные пробы.
Данные, полученные в ходе одного или нескольких методов позволяют специалисту определить чем лечить мастопатию у женщин.
Лечение
Лечение мастопатии зависит от многих факторов. Весомую роль играет тип заболевания, механизм его развития, риск формирования злокачественных образований. Во время пубертатного периода, во время беременности или кормления грудью иногда болезнь проходит без дополнительного вмешательства. В остальных случаях рекомендуются следующие средства терапии:
- Гормональная терапия. Один из ключевых моментов в лечении – это нормализация синтеза гормонов в организме. Прогестерон, эстроген и пролактин возвращаются к допустимым значениям. Принося женщине облегчение.
- Гомеопатические препараты. Дают прекрасные результаты, способствуя облегчению болевого синдрома, снятию отека, покраснения. Успешно борются с возросшим эмоциональным фоном, оказывают благоприятное воздействие на менструальный цикл, созревание желтого тела в процессе овуляции. Однако не обладают лечебным эффектом, так как не воздействуют на основную причину заболевания, но способствуют облегчению симптомов.
- Хирургическое вмешательство. Основано на полном иссечении узлов или кист, образованных по причине развития болезни. Наиболее кардинальный метод, используется крайне редко.
Средства для лечения определяет специалист. Помимо маммолога, в лечении принимают участие гинеколог, эндокринолог и терапевт. Только комплексный подход к терапии приносит результат.
Народные средства
Хорошо зарекомендовали себя народные средства. Применять их возможно только по согласованию с врачом. Наиболее эффективные и популярные методы:
Капустный лист про мастопатии. Этот зеленый овощ обладает целым рядом полезных свойств. Он способствует нормализации уровня эстрогенов и препятствует перерождению мастопатии в раковые опухоли. Лист применяется в виде компресса. Предварительно рекомендуется промыть овощ. Намазать возможно медом или сливочным маслом, присыпать соль. Когда капуста пустит сок ее можно приложить к груди. Сверху необходимо зафиксировать марлей или бинтом. Также можно использовать сок, которым предварительно необходимо пропитать ткань или вату.Применение капустного листа
- Льняное масло. Для облегчения болевых ощущений рекомендуется принимать по 2 ст.л. масла в день, запивая теплой водой. Средство благоприятно влияет на синтез гормонов. Кроме того, лен обладает противораковым эффектом.
- Бузиновый сок. Применяется 1 ст.л. сока ягод по 2 раза в день. Обладает антиоксидантным воздействием и препятствует развитию раковой опухоли. Для достижения результата и облегчения состояния требуется минимум 6 месяцев постоянного употребления сока. Пить его стоит медленно, маленькими глотками.
- Родиола розовая. Вытяжка из этого растения, пожалуй, одно из самых популярных средств терапии. Она способствует купированию воспалительного процесса и нормализует гормональный фон. Зачастую после приема пропадают патологические выделения из груди.
- Чистотел. Настой этого растения требует длительного приготовления. Необходимо взять ветвь чистотела, собранную в утренние часы и высушенную в темном сухом месте. Такое сырье позволит получить насыщенный и действенный настой. Ветвь следует обдать кипятком и поместить в стеклянную тару. Чистотел заливает 0,5 литрами воды, а затем настаивают в темноте примерно две недели. После жидкость необходимо процедить. Принимать следует строго капельно, так как растение может вызвать отравление. В первый день необходимо выпить 1 каплю, растворенную в воде. Ежедневно прибавляют по одной капле, вплоть до 15. Курс лечения длится 45 дней. Повторять его стоит один раз в 12 месяцев.
Лечение народными средствами требует соблюдение периодичности и повторения курсов.
В условиях нынешней действительности риск развития мастопатии у женщины растет день ото дня. От заболевания не застрахованы как юные девушки, так и зрелые женщины. Своевременная беременность, активная сексуальная жизнь, отсутствие абортов способствуют предотвращению недуга, но не дают полной уверенности. Если болезнь была обнаружена, то не стоит отчаиваться. При грамотном подходе этот диагноз не мешает нормальной жизни.
???? Оцените статью ???? и Поделитесь с друзьями ????????????
???? Подписывайтесь на канал ✍️ Спасибо за уделённое время! ❤️
???? Информация предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со специалистом.
Сайт канала HealthMatka.ru
В структуре заболеваний молочной железы удельный вес имеет такая патология, как фиброзно-кистозная мастопатия (далее ФКМ или просто мастопатия). При данном заболевании происходит нарушение соотношения эпителиальных и соединительнотканных компонентов ткани в структуре молочной железы, а также широкий спектр пролиферативных (связанных с ускоренным образованием новых клеток, приводящих к разрастанию ткани) и регрессивных изменений. Как показывает практика, эта болезнь довольно распространена среди фертильной (плодовитой) половины женского населения. По данным различных авторов до 70% женщин могут иметь патологию ФКМ.[1]
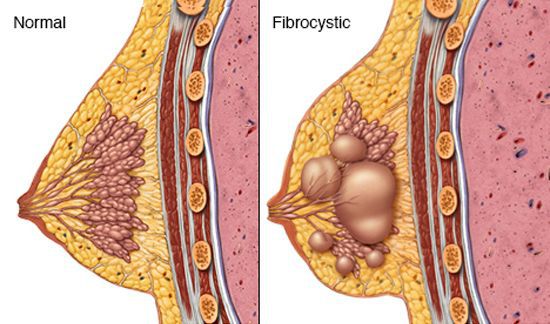
Мастопатия является следствием гормонального дисбаланса: основную роль в развитии данного заболевания играют гормоны эстроген, его метаболиты, а также прогестерон. Изменения уровня тиреотропного гормона, гормонов щитовидной железы, уровня пролактина и многие другие причины могут также способствовать развитию заболевания.
Основные факторы, приводящие к дисбалансу гормонов:
- раннее менархе (раннее начало менструального цикла) — в связи с обновлением гормонального фона организму трудно быстро приспособиться к изменениям; это, в свою очередь, оказывает влияние на тканевую структуру молочных желёз;
- позднее наступление менопаузы — основную роль играет длительное воздействие гормонов (особенно эстрогенов) на ткань железы;
- отсутствие беременностей в анамнезе;
- аборт, провоцирующий резкие перепады гормонального фона;
- отсутствие лактации или крайне непродолжительный период кормления грудью;
- стресс;
- расстройства, связанные с обменными процессами — ожирение, сахарный диабет, нарушения работы печени;
- расстройства эндокринной системы — гипо- или гипертиреоз, тиреотоксикоз;
- заболевания мочеполовой системы, нарушения репродуктивной функции (женское и мужское бесплодие);
- неконтролируемое применение гормональных препаратов, в том числе контрацептивов.
Основными симптомами мастопатии являются:
- боль;
- уплотнение структуры молочной железы;
- выделения из сосков (могут быть прозрачными или напоминать молóзиво — жидкость, которая выделяется перед родами и сразу после них).

При пальпации можно обнаружить крупные и мелкие образования с зернистой поверхностью.[4] Боли могут быть различного характера и интенсивности. Помимо болезненности молочных желёз ощущается нагрубание, отёчность и увеличение объёма груди. Боли могут быть иррадиирующими и распространяться в область подмышки, плеча и лопатки, а также исчезать в первые дни менструации. Однако некоторых женщин болезненность молочных желёз беспокоит постоянно, независимо от фазы менструального цикла.[8]
Болевой синдром может возникать как в ответ на прикосновения к железе, так и в виде постоянного дискомфорта, усиливающегося в период менструаций. С прогрессированием заболевания симптоматика становится более яркой, болезненность более ощутимой, а уплотнения тканей могут определяться уже вне зависимости от периодичности цикла.
В развитии мастопатии важную роль играют дисгормональные расстройства. Особое значение имеют:
- относительная или абсолютная гиперэстрогения (избыток эстрогенов);
- прогестерон-дефицитное состояние (нехватка прогестерона).
Относительная гиперэстрогения сопровождается изменением уровня эстрогена относительно прогестерона, но, в свою очередь, данные гормоны всё же находятся в пределах нормы. Абсолютная гиперэстрогения характеризуется повышением целевого уровня эстрогенов.
Таким образом при повышении эстрогена происходит пролиферация — разрастание протокового альвеолярного эпителия, в то время как прогестерон пытается препятствовать этому процессу благодаря своим способностям: он снижает экспрессию рецепторов эстрогенов и уменьшает локальный уровень активных эстрогенов. Эти свойства прогестерона ограничивают стимуляцию разрастания тканей молочной железы.
При гормональном дисбалансе (избытке эстрогенов и дефиците прогестерона) в тканях молочной железы возникает отёк и гипертрофия внутридольковой соединительной ткани, а пролиферация протокового эпителия приводит к образованию кист. При возникающих прогестерон-дефицитных состояниях избыточная концентрация эстрогенов приводит к разрастанию тканей молочной железы и нарушению рецепторного аппарата.
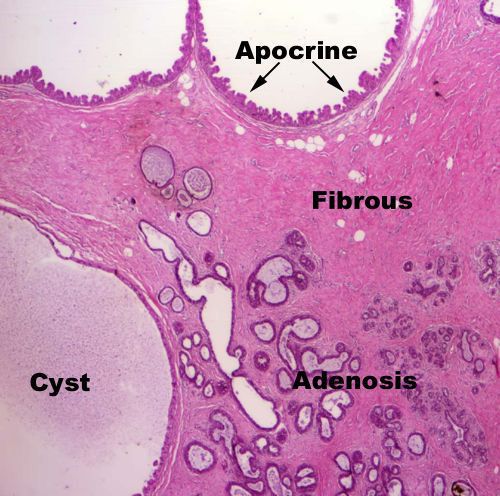
Стоит отметить, что результаты исследований содержания данных гормонов в плазме крови не всегда могут подтвердить этот патогенетический процесс. Большинству учёных удалось обнаружить недостаток прогестерона при мастопатии, однако в ходе других исследований его уровень был в пределах нормы.
В развитии ФКМ не менее важную роль играет повышение уровня пролактина в крови, которое сопровождается нагрубанием, болезненностью молочных желёз и отёком. Эти симптомы в большей степени проявляются во второй фазе менструального цикла.
Медицинские исследования доказали связь между заболеваниями молочных желез и гениталий. Было выявлено, что при миоме матки и воспалительных заболеваниях гениталий в 90% случаях происходят патологические изменения в молочных железах. А при условии, что миома матки сочетается с аденомиозом, увеличивается риск возникновения узловых форм мастопатии.
Необходимо отметить, что воспалительные заболевания гениталий не выступают в качестве прямой причины развития ФКМ.[3] Однако они могут оказать непосредственное воздействие на её развитие через гормональные нарушения.
У женщин, страдающих аденомиозом и гиперплазией эндометрия, особенно велик риск возникновения заболеваний молочной железы.
В современной медицине существует несколько классификаций ФКМ.
В настоящее время самая распространённая из них — классификация Рожковой Н.И. В ней выделяют те формы мастопатии, которые можно выявить на рентгенограммах и с помощью морфологического исследования. К ним относятся:
- диффузная мастопатия с преобладанием фиброзного компонента (характеризуется отёчностью, увеличением междольковых соединительнотканных перегородок, их давлением на окружающую ткань, сужением или полным зарощением просвета протоков);
- диффузная мастопатия с преобладанием кистозного компонента (возникают одна или несколько эластичных полостей с жидким содержимым, которые чётко отграничены от окружающих тканей железы);
- диффузная мастопатия с преобладанием железистого компонента (характеризуется отёком и разрастанием железистой ткани);
- смешанная мастопатия (при данном виде увеличивается количество железистых долек и разрастаются соединительнтканные междолевые перегородки);
- склерозирующий аденоз (возникают частые тянущие боли, образуется плотное новообразование);
- узловая мастопатия (характеризуется образованием чётко выраженных узлов).
Существует классификация мастопатии, которая основана на степени пролиферации. К I степени относят ФКМ без пролиферации, ко II степени — мастопатию с пролиферацией эпителия без атипии, к III степени — мастопатию с атипической пролиферацией эпителия. I и II степени являются предопухолевыми состояниями.
Важно помнить о рецидиве патологии, который возможен после консервативной терапии или при наличии необнаруженных гормональных сбоях, нагноения кисты и, как следствие, мастита, не позволяющего выполнить операцию с эстетическим подходом. При этом грубые послеоперационные рубцы также могут способствовать дискомфорту в молочной железе.[9]
Также к осложнениям мастопатии можно отнести рак молочной железы, однако он возникает довольно редко.
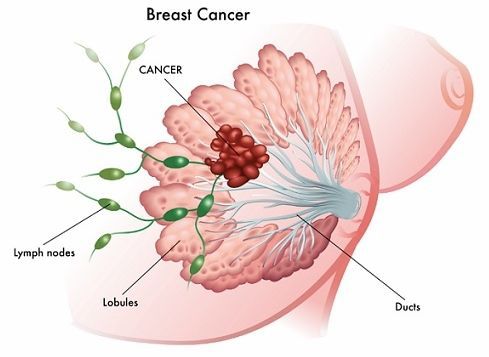
При обращении к врачу пациентки чаще всего жалуются на боли в груди и нагрубание одной или обеих молочных желёз, которое усиливается за несколько суток до начала менструаций. Практически у всех женщин возникают нерезкие болевые ощущения перед началом менструации. Однако если болезненность груди является следствием патологического состояния молочных желёз, то боли становятся более выраженными и асимметричными. Однако у 15% больных не возникают болевые ощущения в области груди, а причиной их обращения к врачу является уплотнение в железах.[7]
Диагностика ФКМ осуществляется поэтапно:
- осмотр и пальпация молочных желёз (в положениях стоя и лёжа);
- рентгеновская маммография, УЗИ, рентгеновская КТ, МРТ;[10]
- пункция узловых образований и морфологическое исследование пунктатов и выделений из сосков (цитологическое исследование);
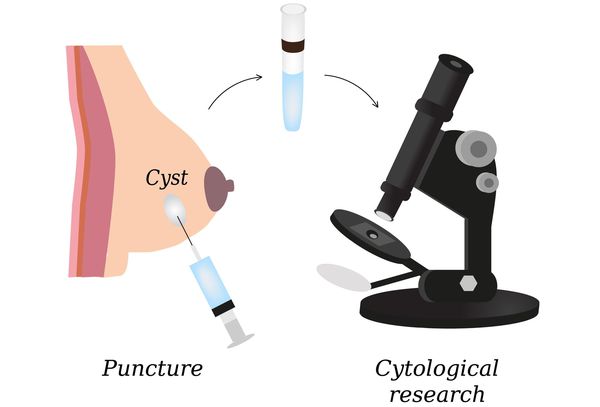
- исследование гормонального фона;
- гинекологический осмотр.
При пальпации молочных желёз важно обратить внимание на консистенцию, наличие или отсутствие тяжей, уплотнений, объёмных образований, оценить плотность тяжей, их спаянность с кожей и т. д. Обязательно производится пальпация подмышечных, подключичных и надключичных лимфатических узлов.
В первую очередь, лечение заключается в поиске и устранении причин мастопатии: нервных расстройств, дисфункции яичников, гинекологических заболеваний, болезней печени и др.
Основные задачи лечения мастопатии: снизить болевой синдром, уменьшить кисты и фиброзные ткани в молочной железе, провести профилактику рецидивов опухолей и онкопатологии, а также скорректировать гормональный статус (после обнаружения гормональных расстройств и консультации гинеколога-эндокринолога).
Если в организме пациентки протекают сопутствующие воспалительные заболевания женской половой сферы, эндокринные заболевания (гипотиреоз, узловой зоб, сахарный диабет и др.), то лечение требуется проводить совместно с гинекологом, эндокринологом и терапевтом.
Лечение мастопатии можно условно разделить на два основных вида — консервативное (медикаментозное) и оперативное (хирургическое) лечение. Чаще всего проводится консервативное лечение МФК. В том случае, если имеются кисты больших размеров и значительные уплотнения, не поддающиеся консервативному лечению или при безуспешности терапии, проводится хирургическое лечение.
Консервативное лечение
Обычная тактика ведения женщин, страдающих мастопатией, была разработана ещё в 60-70-е годы, поэтому на данный момент она не является достаточно эффективной. Внедрённые в практику новые лекарственные средства повысили эффективность лечения на начальной стадии. Однако эти препараты оказались малоэффективными для женщин с фиброкистозной мастопатией, в анамнезе которых были близкие родственницы (мама, бабушка, сестра, тётя), страдающие раком молочной железы.
При медикаментозном лечении применяются следующие препараты:
- обезболивающие нестероидные препараты противовоспалительного действия — снимают болевые ощущения и способствуют восстановлению сна;
- витаминные комплексы — укрепляют иммунитет;
- гомеопатические средства — укрепляют защитные силы организма;
- антидепрессанты и снотворные препараты — необходимы при депрессии, раздражительности, бессоннице (симптомах, сопутствующих фиброзно-кистозной мастопатии);
- препараты йода — особенно важно применять их на начальной стадии лечения, так как они улучшают работу щитовидной железы, способствуют нормальному функционированию половой системы и регулированию менструального цикла;
- мочегонные средства[2] — устраняют отёки тканей молочной железы, улучшают отток крови через вены и её циркуляцию в тканях молочной железы. Эти препараты также уменьшают содержание в крови калия и магния, без которых нормальная работа сердечно-сосудистой и нервной систем затрудняется. Поэтому мочегонные средства принимают обычно вместе с препаратами, содержащими калий и магний.
Гормонотерапия
Данный метод лечения назначается в сложных случаях ФКМ. Нормализация гормонального баланса направлена, в первую очередь, на устранение болей. Стабилизация состояния эндокринных желёз, желудочно-кишечного тракта помогает предотвратить появление новых образований, уменьшить размеры существующих, снизить или устранить болевые ощущения. Однако пролиферативные формы фиброаденоматоза и фиброзно-кистозные или фиброматозные мастопатии плохо поддаются данному способу лечения.
Применение гормональных препаратов назначается индивидуально и проводится под контролем лечащего врача. Лекарственные средства применяются в виде таблеток, инъекций или гелей, которые наносятся на молочную железу. Пациенткам репродуктивного возраста может быть назначен приём гормональных контрацептивов. Системная гормонотерапия должна проводиться высококвалифицированным специалистом, который сможет контролировать гормональный статус.
Гормональная терапия предполагает применение антиэстрогенов, оральных контрацептивов, гестагенов, андрогенов, ингибиторов секреции пролактина, аналогов освобождающего гормона гонадотропина (LHRH). Лечение аналогами
LHRH применимо к женщинам с мастодинией (болями в молочной железе) при отсутствии эффективного лечения другими гормонами. Действие гестагенов основано на антиэстрогенном аффекте на уровне ткани молочной железы и торможении гонадотропной функции гипофиза. Их применение в комплексной терапии мастопатии повысило терапевтический эффект до 80%.
Для лечения мастопатии у женщин до 35 лет применимы оральные монофазные комбинированные эстроген-гестагенные контрацептивы. Их контрацептивная надёжность практически близка к 100%. У большинства женщин на фоне применения данных препаратов отмечается значительное снижение болезненных ощущений и нагрубания молочных желёз, а также восстановление менструального цикла.
В настоящее время при лечении мастопатии применяется довольно эффективный препарат наружного применения. В его состав входит микронизированный прогестерон растительного происхождения, идентичный эндогенному. Препарат выпускают в виде геля. Его преимущество заключается именно в наружном применении — так основная масса прогестерона остается в тканях молочной железы, а в кровоток поступает не более 10% гормона. Благодаря такому воздействию побочные эффекты, которые возникали при приёме прогестерона внутрь, отсутствуют. В большинстве случаев рекомендовано непрерывное нанесение препарата по 2,5 г на каждую молочную железу или же его нанесение во второй фазе менструального цикла па протяжении 3-4 месяцев.
Негормональная терапия
Методами негормональной терапии являются: коррекция диеты, правильный подбор бюстгальтера, применение витаминов, мочегонных, нестероидных противовоспалительных средств, улучшающих кровообращение. Последние Нестероидные противовоспалительные препараты уже на протяжении долгого времени применяются в лечении диффузной мастопатии.
Индометацин и бруфен, применяемые во второй фазе менструального цикла в форме таблеток или в свечей, снижают боль, уменьшают отёк, способствуют рассасыванию уплотнений, улучшают результаты ультразвукового и рентгенологического исследований. Особенно показано применение этих препаратов при железистой форме мастопатии. Однако для большинства женщин может быть достаточно гомеопатии или фитотерапии.
Консервативное лечение мастопатии должно заключаться не только в длительном приёме седативных средств, но и витаминов А, В, С, Е, РР, Р, так как они благоприятно воздействуют на ткань молочной железы:
- витамин А уменьшает пролиферацию клеток;
- витамин Е усиливает действие прогестерона;
- витамин В снижает уровень пролактина;
- витамины Р и С улучшают микроциркуляцию и уменьшают локальный отёк молочной железы.
Так как мастопатия рассматривается в качестве предракового заболевания, требуется длительное применение натуральных антиоксидантов: витаминов С, Е, бета-каротина, фосфолипидов, селена, цинка.
Помимо витаминов и седативных средств пациентам показан приём адаптогенов, длительностью от четырёх месяцев и более. После четырёхмесячного курса применение препарата прекращается сроком на два месяца, а затем цикл лечения возобновляется также на четыре месяца. Всего должно проводиться не менее четырех циклов. Таким образом полный курс лечения может занять примерно два года.
Диетическое питание
При лечении мастопатии необходимо наладить работу пищеварительной системы.[1] Поэтому выздоровление можно ускорить при соблюдении специальной диеты. Для этого необходимо снизить калорийность питания за счёт отказа от углеводов. В первую очередь важно полностью избавиться от употребления легкоусвояемых углеводов (сахара, мёда, джема и мучных изделий) и увеличить долю потребляемых овощей, несладких ягод и фруктов.
При мастопатии, развившейся в результате проблем с щитовидной железой, необходимо ограничить употребление мясных блюд, так как белок стимулирует выделение гормонов щитовидной железы, от которых зависит уровень женского полового гормона — эстрогена.
Если мастопатия появилась на фоне гипертонической болезни, то необходимо ограничить употребление жиров, особенно сливочного масла и сала для снижения гормональной стимуляции груди.
Чтобы обеспечить организм необходимым количеством кальция, который регулирует функции гормональных желёз и оказывает противовоспалительное и противоотёчное действие, следует употреблять кефир, йогурт и творог. Помимо прочего, желательно включить в рацион морепродукты, которые содержат йод — рыбу, кальмары, креветки и морскую капусту. Этот микроэлемент в большом количестве также присутствует в грецких орехах и грибах.
Помимо общего курса лечения также можно принимать травяные отвары, которые способствуют улучшению сна и обезболиванию, обладающие мочегонным действием, содержащие йод и другие полезные элементы.
Хирургическое лечение
Если консервативное лечение мастопатии не принесло результатов, то патологию необходимо устранить оперативным путём.[6] Хирургическое удаление поражённых тканей назначается в следующих случаях:
- быстрый рост новообразования;
- невозможность медикаментозного лечения в связи с сахарным диабетом;
- злокачественное перерождение мастопатии, обнаруженное с помощью биопсии;
- генетическая предрасположенность к раку молочной железы.
Во время операции осуществляется удаление отдельного сектора молочной железы, в котором обнаружены кисты и уплотнения (секторальная резекция). Операция длится 40 минут под общим наркозом.
После оперативного вмешательства назначается приём антибиотиков и витаминов. При необходимости проводится обезболивание, приём успокоительных препаратов. Может быть применена гормонотерапия для предотвращения рецидивов. При этом пациенткам необходимо заняться лечением основного заболевания, вызвавшего дисбаланс гормонов.
При кистах больших размеров возможно проведение лазерной коагуляции данных образований. Такая методика является довольно молодой и малораспространённой ввиду дорогостоящего оборудования. Для данной процедуры используется современный лазерный аппарат BioLitec, который позволяет без разрезов и наркоза выполнить коагуляцию кистозного образования. Также при данной процедуре отсутствует риск возникновения инфекции, нахождение в условиях стационарного отделения не требуется.
Тепловые процедуры, в том числе и физиотерапия, при лечении ФКМ не рекомендуются, так как они могут усилить воспалительные процессы.
Благоприятный прогноз сводится к своевременному обращению к специалисту-маммологу, периодическому проведению УЗИ молочных желез. Всё это поможет уберечься от неприятных последствий патологии молочных желез. Не нужно бояться симптомов заболевания и его лечения, стоит опасаться последствий. Мастопатия может пройти бесследно, для этого требуется лишь внимание к собственному здоровью.[5]
Стоит помнить, что избыточный вес является предвестником многих гормональных нарушений. Если после 50 лет у женщины изменился размер одежды с 50-го на 56-ой, то это следует расценивать как предупреждение об опасности, исходящее от гормональной системы человека. Это, в свою очередь, говорит о необходимости обследования.
