Метаболические изменения в очаге воспаления
Изменения углеводного, жирового и белкового обмена в очаге воспаления многоплановы и динамичны, поскольку на каждой стадии процесса между метаболическими реакциями возникают новые взаимосвязи, адекватные тем требованиям, которые в каждый конкретный момент предъявляются к клеткам и тканям. Поэтому ниже будут определены только принципиальные изменения этих видов обмена веществ, что необходимо для понимания патогенеза воспалительной реакции.
Углеводный обмен. Начиная с самых ранних стадий воспалительного процесса, в его очаге резко возрастает потребность тканей в кислороде. Несмотря на возникающую артериальную гиперемию, а в дальнейшем — из-за венозной гиперемии, тканям начинает не хватать кислорода. В то же время в воспаленных тканях очень интенсивно используется приносимая в больших количествах с током крови глюкоза. В результате этого усиливается гликолиз, и, как следствие этого, в очаге воспаления происходит накопление больших количеств молочной кислоты.
Характерным для изменений углеводного обмена в очаге воспаления является отсутствие эффекта Пастера, заключающегося в том, что в присутствии кислорода тормозится анаэробное расщепление углеводов. Это обусловлено тем, что при анаэробном расщеплении углеводов на каждую молекулу глюкозы образуется 2 молекулы АТФ, а при аэробном — 38, то есть аэробный путь является гораздо более выгодным для клеток в энергетическом отношении. В условиях развития воспалительной реакции этот механизм нарушается и происходит интенсификация процессов анаэробного расщепления углеводов.
Жировой обмен. В крови, оттекающей от очага воспаления, повышается содержание свободных жирных кислот, так как в воспаленной ткани усиливаются процессы липолиза. Одновременно в этом регионе нарастает количество кетоновых тел, что свидетельствует не только об усилении, но и об извращении жирового обмена.
Белковый обмен. В воспаленных тканях происходит значительное усиление протеолитических процессов, в связи с чем здесь накапливается большое количество аминокислот и полипептидов. Последние в ряде случаев обладают высокой биологической активностью, инициируя ряд метаболических превращений, как в тканях, так и в экссудате.
Физико-химические изменения в очаге воспаления. Как было сказано выше, вследствие усиления гликолиза в тканях очага воспаления накапливается молочная кислота; нарушения липидного обмена ведут к увеличению концентрации свободных жирных кислот и кислых по своей реакции кетоновых тел. Это приводит к тому, что в очаге воспаления накапливается большое количество свободных ионов водорода, то есть развивается состояние ацидоза.
В динамике изменения кислотно-основного состояния при воспалении различают три фазы. В самый начальный период воспалительной реакции развивается кратковременный первичный ацидоз, связанный с ишемией, в процессе которой в тканях увеличивается количество кислых продуктов. При наступлении артериальной гиперемии кислотно-основное состояние в тканях воспалительного очага нормализуется, а затем развивается длительный выраженный метаболический ацидоз, который вначале является компенсированным (происходит снижение щелочных резервов тканей, но их рН не меняется). По мере прогрессирования воспалительного процесса развивается уже некомпенсированный ацидоз вследствие нарастания концентрации свободных водородных ионов и истощения тканевых щелочных резервов. Концентрация водородных ионов повышается тем больше, чем сильнее выражено воспаление. Для гнойного воспаления характерен очень низкий рН (5.0-4.0).
В тканях воспалительного очага происходит резкое изменение осмотического и онкотического давления. При альтерации клеток высвобождается большое количество внутриклеточного калия. В сочетании с увеличением количества водородных ионов это приводит к гиперионии в очаге воспаления, а последняя вызывает повышение осмотического давления. Накопление полипептидов и других высокомолекулярных соединений приводит к возрастанию онкотического давления. В результате возрастает степень гидратации тканей и их тургор, то есть напряжение, которое при воспалении увеличивается в 7-10 раз, что в свою очередь усиливает альтерацию тканей.
Биологически активные вещества в очаге воспаления. В очаге воспаления накапливается большое количество биологически активных веществ, которые меняют течение обменных процессов, вызывают дальнейшую альтерацию тканей и стимулируют процессы пролиферации. К таким веществам в первую очередь относятся лизосомные ферменты, которые, как уже говорилось, «запускают» процессы альтерации, повышают сосудисто-тканевую проницаемость, влияют на клеточный метаболизм и стимулируют пролиферацию.
Второй важной группой биологически активных веществ, концентрация которых в очаге воспаления повышена, являются простагландины. На роли этого класса соединений в динамике воспаления следует остановиться несколько подробнее. В настоящее время считается, что воспалительный агент через активацию фосфолипазы А действует на фосфолипиды клеточных мембран, приводя к образованию арахидоновой кислоты, являющейся основным предшественником простагландинов. При воздействии фермента циклооксигеназы начинается цепь превращений арахидоновой кислоты, в результате которых в очаге воспаления накапливаются простагландины, которые в настоящее время рассматриваются как важнейшие регуляторы воспаления. Они ускоряют кровоток в сосудах воспаленного участка, повышают сосудисто — тканевую проницаемость, усиливают влияние брадикинина на сосуды. Наблюдается тесная связь простагландинов с циклическими нуклеотидами — соединениями, инициирующими целый ряд внутриклеточных метаболических реакций. Установлено, например, что простагландин D повышает в клетке уровень цАМФ и, тормозя тем самым выброс медиаторов, ослабляет интенсивность развития воспалительной реакции. Другой, простогландин F, — повышает уровень клеточного цГМФ, усиливает выброс медиаторов и интенсифицирует течение воспаления.
Наконец, в очаге воспаления обнаружена группа активных полипептидов, которые вызывают повышение температуры тканей, ведут к их некрозу, стимулируют движение лейкоцитов, оказывают влияние на пролиферативные процессы.
Таковы основные нарушения обмена веществ в очаге воспаления.
На начальном этапе воспаления в ткани
(не только зоны первичной, но и вторичной
альтерации) преобладают реакции
катаболизма, затем — при развитии
артериальной гиперемии и активации
процессов пролиферации, как правило,
начинают доминировать анаболические
реакции.
Углеводный обмен: в очаге воспаления
метаболизм углеводов претерпевает
характерные изменения, выражающиеся в
преобладании гликолиза и развитии
ацидоза.
Проявления
увеличение поглощения тканью кислорода
при одновременном снижении эффективности
окисления глюкозы в процессе тканевого
дыхания;активация гликогенолиза и гликолиза;
уменьшение уровня АТФ в ткани;
накопление избытка лактата и пирувата.
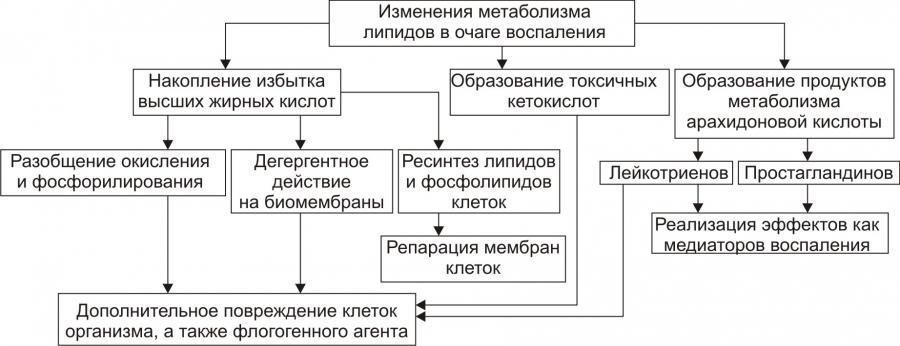
Липидный обмен: обмен липидов в
очаге воспаления характеризуется
доминированием липолиза над реакциями
их синтеза.
Проявления
активация процессов липолиза и накопление
продуктов липолизаторможение реакций синтеза липидов
активация перекисного окисления липидов
и накопление перекисей и гидроперекисей
липидов

Рис. 7. — Изменения
метаболизма липидов в очаге воспаления
(по П.Ф. Литвицкому,
2002)
Белковый обменхарактеризуется
преобладанием протеолиза над процессами
протеосинтеза.
Проявления
активация процессов протеолиза и
накопление продуктов протеолиза.торможение реакций протеосинтеза.
денатурация молекул белка (образование
аутоантигенов).
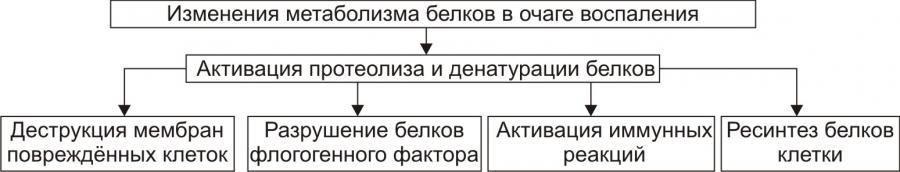
Рис. 8. — Изменения
метаболизма белков в очаге воспаления
(по П.Ф. Литвицкому,
2002)
Обмен ионов и воды
Для ионов и воды характерен трансмембранный
дисбаланс ионов, увеличение внутриклеточного
содержания Na+иCa2+и внеклеточного содержанияK+и Mg2+, гипергидратация клеток и
отёк ткани в очаге воспаления.
Проявления
нарушения распределения ионов по обе
стороны плазмолеммы; происходит потеря
клеткой K+,Mg2+,
микроэлементов и накопление их в
межклеточной жидкости. В клетку же
поступаютNa+,Ca2+и некоторые другие ионы.нарушения соотношения между отдельными
ионами как в клетке, так и вне клетки в
результате расстройства механизмов
трансмембранного переноса ионов.гипергидратация ткани в очаге воспаления
в связи с высокой гидрофильностью
накапливающихся в нём Na+иCa2+, а также
продуктов гидролиза органических
соединений.высвобождение дополнительного количества
катионов (K+,Na+,Ca2+, железа, цинка)
при гидролизе солей, распаде гликогена,
белков и др. органических соединений,
а также клеточных мембран.выход большого количества Ca2+из повреждённых внутриклеточных депо
(митохондрий и цистерн эндоплазматической
сети и митохондрий).
Медиаторы воспаления
В ходе первичной и вторичной альтерации
высвобождаются большие количества
разнообразных медиаторов и модуляторов
воспаления.
Медиаторы воспаления — БАВ, образующиеся
при воспалении, обеспечивающие
закономерный характер его развития и
исходов, формирование местных и общих
признаков. По происхождению делятся на
гуморальные (образующиеся в жидких
средах — плазме крови и тканевой
жидкости) иклеточные. Всегуморальные
медиаторы являются предсуществующими,
т.е. имеются в виде предшественников
до активации последних (производные
комплемента, кинины и факторы свертывающей
системы крови).Среди клеточных
медиаторов выделяют предсуществующие
(депонированные в клетках в неактивном
состоянии) — вазоактивные амины,
лизосомальные ферменты, нейропептиды,
ивновь образующиеся (т.е. продуцируемые
клетками при стимуляции) — эйкозаноиды,
цитокины, лимфокины, активные метаболиты
кислорода (таб. 2–4).
Таблица 2. Клеточные предшествующие
медиаторы воспаления
Основные | Основные | Основные | Основные |
Вазоактивные | Гистамин | Базофилы Тучные клетки Тромбоциты | Вазодилятация Повышение Спазм |
Серотонин | Тромбоциты | Зуд Угнетение Стимуляция | |
Лизосомальные | Протеиназы | Гранулоциты | Тканевая Усиление эмиграции Пролиферация |
Неферментные | Гранулоциты | Микробицидность Повышение Дегрануляция Адгезия | |
Нейропептиды | Вещество | С-волокна | Вазодилятация Повышение Дегрануляция Спазм |
Нейромедиаторы | Ацетилхолин | Холинергические | Вазодилятация Спазм гладкой Стимуляция |
Таблица 3. Клеточные, вновь образующиеся,
медиаторы воспаления
Основные | Основные | Основные | Основные эффекты |
Производные (эйкозаноиды) | Простагландины | Моноциты-макрофаги | Активация Вазодилятация Боль |
Тромбоксаны | Моноциты | Агрегация Спазм гладкой Активация | |
Лейкотриены Гидроокси- и Липоксины | Моноциты-макрофаги | Активация Повышение Вазодилятация Спазм | |
Фосфолипиды | Фактор, | Гранулоциты | Спазм гладкой Повышение Активация Агрегация |
Монокины | Интерлейкин-1 Фактор | Моноциты-макрофаги | Активация Пролиферация и Усиление фагоцитоз Стимуляция Стимуляция |
Лимфокины | Фактор, | Т-лимфоциты | Активация и Активация |
Активные | Супероксид-анион Гипохлорид | Гранулоциты | Тканевая деструкция Активация Стимуляция Угнетение |
Другие | Окись | Моноциты-макрофаги | Тканевая деструкция Активация |
Таблица 4. Гуморальные медиаторы
воспаления
Основные | Основные | Основные | Основные эффекты |
Производные | С5b-С9 С5а des С5аС3а | Плазма Тканевая жидкость | Тканевая деструкция Активация Повышение Дегрануляция Спазм гладкой |
Кинины | Брадикинин Каллидин | Плазма Тканевая | Вазодилятация Повышение Спазм гладкой Угнетение Стимуляция Боль |
Факторы | Фибринопеп-тиды Продукты деградации | Плазма | Активация Усиление фагоцитоза |
Повышение
обмена веществ при воспалении происходит
за счет углеводов. Усиливается их
окисление, и гликолиз. В основе этого
явления лежит активация соответствующих
тканевых ферментов. Увеличивается
потребление кислорода воспаленной
тканью. По мере накопления в очаге
лейкоцитов,ослабевают: расщепления
углеводов анаэробным путем лизосомальными
ферментами, повреждения и снижения
количества митохондрий в ходе альтерации,
реакции окисления заметно, а гликолиз
— нарастает. Расщепление углеводов не
всегда доходит до конечных продуктов
— углекислого газа и воды. Дыхательный
коэффициент снижается. В ткани
накапливаются недоокисленные продукты
углеводного обмена — молочная и
трикарбоновые кислоты.
Вследствие
нарушения обмена жиров, белков и распада
нуклеиновых кислот в очаге нарастает
содержание жирных кислот, кетоновых
тел, полипептидов, аминокислот, нуклеотидов
(АТФ, адениловая кислота), нуклеозидов
(аденозин). Развивается ацидоз. Сначала
он компенсируется тканевыми буферными
системами и ускоренным крово- и лимфотоком.
По мере истощения буферных систем и
замедления крово- и лимфотока ацидоз
нарастает и становится некомпенсированным.
В норме концентрация водородных ионов
в ткани составляет 0,5*10-7,
т.е. рН равен 7,34, при воспалении 25*10-7 и
5,6 и ниже. Чем острее протекает
воспалительный процесс, выраженнее
ацидоз. При остром гнойном воспалении
рН= 6,5-5,39, а при хроническом — 7,1-6,6. Ацидоз
повышает проницаемость сосудов. Он
создает условия для реализации
разрушительных эффектов лизосомальных
ферментов, гликозидаз, расщепляющих
углеводные компоненты матрикса
соединительной ткани.
Наряду
с Н+-гиперионией в очаге нарастает
содержание ионов калия, натрия, кальция.
Это обусловлено разрушением клеток и
усиленной диссоциацией в кислой среде
солей. Вследствие повышения уровня
внеклеточного калия нарушается
соотношение ионов калия и
кальция (дизиония).Изменения в
гомеостазе ионов Са2+
лежит в основе гибели клеток в очаге
воспаления. Са2+
— вторичный мессенджер между мембраной
и клеточными ферментными системами,
генным аппаратом.
Повышение
уровня внутриклеточного Са2+
приводит:
1.
К абсорбции его митохондриальными
мембранами и последующим блокированием
дыхательной цепи электронов.
2.
Активируются нелизосомальные протеазы,
приводя к лизису цитоскелета, деградации
энзимов, мембрано-ассоциированных
белков (ионных каналов, переносчиков,
рецепторов, молекул адгезии).
Снижение
внеклеточного Са2+
важно для выживания клеток, это может
быть препятствием к их новому росту. В
очаге воспаления нарастает молекулярная
концентрация, поскольку в процессе
тканевого распада и усиленного обмена
веществ происходит расщепление крупных
молекул до мелких. Вследствие повышения
ионной и молекулярной концентрации
развивается гиперосмия.
В
результате расщепления белков до
полипептидов и аминокислот с увеличением
концентрации последних происходит
увеличение дисперсности коллоидов, их
способности притягивать и задерживать
воду. Развивается гиперонкия. Изменения
осмотического и онкотического давления
являются важным фактором экссудации и
воспалительного отека.
По
химической структуре выделяют три
группы медиаторов:
1.Биогенные
амины (гистамин, серотонин);
2.Белковой
природы (комплемент, кинины);
3.Прочие
(простагландины).
Фактор,
обеспечивающий их появление- повреждение
лизосом.
Роль
медиаторов и модуляторов в патогенезе
воспаления.
Медиаторы
и модуляторы — это обширная группа
биологически активных веществ различной
природы и происхождения, которым
отводится роль в развитии компонентов
воспаления, что определяется их
свойствами.
Клеточные
медиаторы воспаления.
Повреждение тучных клеток соединительной
ткани вызывает их дезинтеграцию и
дегрануляцию, что сопровождается
высвобождением из гранул биогенных
аминов, гистамина. Он вызывает расширение
мелких артериол, увеличивается их
проницаемость, вызывает чувство боли,
повышает адгезивные свойства эндотелия
сосудов; в больших концентрациях гистамин
вызывает сокращение мелких вен. Когда
повреждаются тромбоциты, из них
высвобождается биогенный амин — серотонин,
повышает проницаемость, тонуса вен ,
вызвает чувство боли.
К
эффектам гистамина далее подключаются
биологически активные вещества
нейтрофилов, эозинофилов и лимфоцитов,
которые мигрируют в зону воспаления из
кровотока. В гранулах нейтрофилов
содержатся гидролазы, лизоцим, катионные
белки, щелочная фосфатаза, миелопероксидаза,
лактоферрин- обладающие антимикробным
эффектом.Мембраны этих клеток -источник
группы медиаторов фосфолипидной природы,
представленые: простагландинами и
лейкотриенами. Предшественником этих
соединений является арахидоновая
кислота, освобождающаяся из фосфолипидов
клеточных мембран под действием
лизосомальных ферментов поврежденных
клеток. Под влиянием фермента
циклооксигеназы запускается каскад
превращений арахидоновой кислоты, в
результате в очаге воспаления накапливаются
простагландины. Под влиянием простагландинов
группы Е проницаемость сосудов возрастает,
и микрососуды расширяются.Простагландины
группы F
вызывают спазм микрососудов и уменьшение
их проницаемости.
При
втором пути из арахидоновой кислоты
образуются лейкотриены. ЛТВ4
(хемотаксический эффект, вызывает
адгезию нейтрофилов к эндотелиоцитам)
ЛТС4,
ЛТД4,
ЛТЕ4
(вазоконстрикция, повышение проницаемости,
отек, бронхоспазм). Некоторые из них
усиливают агрегацию тромбоцитов в них
образуются новые медиаторы воспаления
— серотонин, тромбоксан А2,
простагландины Е.
Тромоксан
А2
вызывает сужение сосудов, усиливает
агрегацию тромбоцитов, тромбообразование,
боль, отек. В неповрежденной сосудистой
стенке при биосинтезе простагландинов
образуется простациклин (или простагландин
I2
расширяет сосуды и тормозит агрегацию
тромбоцитов). Если эндотелий сосудов
поврежден и простагландина оказывается
недостаточно, то в нем образуется
тромбоксан А2,
в результате чего стимулируется агрегация
тромбоцитов и происходит спазм сосудов.
Простациклины
и лейкотриены разных классов оказывают
противоположные эффекты их стали
называть модуляторами воспаления, т.е.
субстанциями, которые способны изменять
действие истинных медиаторов.
1.Лейкотриены
и простагландины реализуют свои эффекты
через системы внутриклеточных
мессенджеров, к которым относятся цАМФ
и цГМФ. Простагландин D2
повышает в клетках уровень цАМФ и,
тормозит выброс медиаторов, ослабляет
воспаление. Простагландин F2a,
повышает уровень цГМФ, усиливает выброс
медиаторов и стимулирует воспаление.
2.Вещества
фосфолипидной природы (эйкозаноиды)
осуществляют регуляцию воспаления.
Оказывают мощный противовоспалительный
эффект при применении ингибиторов их
синтеза.
3.Медиаторы
клеточного: фактор активации тромбоцитов
(ФАТ), ферменты (эластаза, коллагеназа),
нейропептиды, освобождающиеся нервными
волокнами при их повреждении. ФАТ
способствует: усилению агрегации
тромбоцитов, выделению гистамина и
серотонина, активирует процессы
перекисного окисления липидов, увеличивает
проницаемость сосудов. Эластаза и
коллагеназа — разрушают базальную
мембрану сосудистой стенки, увеливает
ее проницаемость.
4.Веществ
белкового происхождения — цитокины(монокины
и лимфокины). Их источником являются
активированные моноциты и лимфоциты
(иногда нейтрофилами и эндотелиоцитами).
Интерлейкин-1 (ИЛ-1) и фактор некроза
опухолей (ФНОа). Цитокины оказывают
влияние на процессы, протекающие в очаге
воспаления, и за его пределами. Они
повышают проницаемость сосудов, усиливают
адгезию, стимулируют эмиграцию и
фагоцитоз лейкоцитов, стимулируют
очищение, пролиферацию и дифференцировку
клеток. Попадая в общую циркуляцию, они
влияют на клетки вне зоны воспалительного
очага (лимфоциты, синовиоциты, гепатоциты,
клетки костного мозга, лимфоциты и
нейроциты).
Эндотелиоцитам
отводят важную роль в процессах краевого
стояния лейкоцитов, что связывают с
секрецией ими молекул клеточной адгезии
(селектины, интегрины, агрессины и
некоторые другие).
Плазменные
медиаторы воспаления.
Эти медиаторы высвобождаются в процессе
активации трех систем: кининовой,
комплементарной и системы свертывания.
Компоненты данных систем находятся в
крови в неактивном состоянии и приобретают
свойства медиаторов при воспалении.
Первым
активируется XII фактор свертывающей
системы крови (фактор Хагемана). При
контакте с чужеродной поверхностью.
XII
фактор запускает процесс внутренней
системы гемокоагуляции. Образующийся
тромбин , переводит фибриноген в фибрин,
способствует адгезии нейтрофилов к
эндотелию, стимулирует образование
тромбоцитами ФАТ, продукцию эндотелием
цитокинов.
Фактор
Хагемана стимулирует превращение
прокалликреинов в калликреины. Среди
кининов известен брадикинин. Он усиливает
местный кровоток, расширяет капилляры,
повышает их проницаемость, вызывает
боль. Кинины влияют на эмиграцию
нейтрофилов, усиливают пролиферацию
фибробластов, синтез коллагена , участвуют
в репаративных процессах при воспалении.
Кинины усиливают высвобождение гистамина
из тучных клеток. При их системном
действии происходит генерализованное
расширение сосудов, снижение артериального
давления, бронхоспазм, брадикардия,
асистолия.
Фактор
Хагемана активирует систему сывороточных
белков системы комплемента. Включаясь
в состав иммунных комплексов, факторы
этой системы осуществляют лизис
бактериальных клеток, обеспечивают
реакции иммунного прилипания (опсонизация
бактерий, вирусов), что делает их
«узнаваемыми» для фагоцитов и стимулирует
фагоцитоз. Среди белков, образующихся
при активации системы комплемента,
отношение к воспалению имеют С5а,
С3а,
С3Ь
и комплекс С5Ь-С9(
отвечает за лизис микроорганизмов и
патологически измененных клеток).
Некоторые компоненты этой системы
обладают хемотаксическим эффектом. Они
способны высвобождать гистамин, медиаторы
из нейтрофилов, стимулируют выделение
простагландинов, лейкотриенов, ФАТ.
К
медиаторам воспаления относятся также
ацетилхолин, катехоламины, гепарин. Они
способны изменять тонус сосудов, их
проницаемость и микротромбообразование,
изменять
реологические
свойства крови.
Сосудистые
расстройства. Экссудация и эмиграция.
Нарушение местного крово- и лимфообращения,
микроциркуляции. Микроциркуляция-
движение крови в терминальном сосудистом
русле (в артериолах, метартериолах,
капиллярных сосудах и венулах), транспорт
различных веществ через стенку этих
сосудов.
Микроциркуляцию
изучают с помощью опыта Конгейма.Сразу
после действия раздражителя (травма
при извлечении кишки) возникает спазм
артериол, который носит рефлекторный
характер и скоро проходит. Далее
развивается артериальная
гиперемия.
Она является результатом образования
в воспаленном очаге вазоактивных веществ
— медиаторов воспаления, которые
расслабляют мышечные элементы стенки
артериол и прекапилляров. Это приводит
к увеличению притока артериальной
крови, ускоряет ее движение, открывает
ранее не функционировавшие капилляры,
повышает в них давление. Приводящие
сосуды расширяются в результате паралича
вазоконстрикторов, сдвига рН среды в
сторону ацидоза, накопления ионов калия,
снижения эластичности окружающей сосуды
соединительной ткани.
Через
30 — 60 мин после начала эксперимента
воспаление меняется: артериальная
гиперемия сменяется венозной. Скорость
движения крови уменьшается, меняется
характер кровотока. При артериальной
гиперемии клетки крови располагались
в центре сосуда (осевой ток), а у стенок
находились плазма и небольшое число
лейкоцитов (плазматический ток), теперь
такое разделение нарушается. Изменяются
реологические свойства крови. Она
становится густой и вязкой, эритроциты
набухают, образуя агрегаты, т.е.
беспорядочные скопления, которые
медленно движутся или совсем останавливаются
в сосудах малого диаметра.
Развитие
венозной
гиперемии
объясняется действием факторов:
1.факторы
крови,
2.факторы
сосудистой стенки,
3.факторы
окружающих тканей.
Краевое
расположение лейкоцитов, набухание
эритроцитов, выход жидкой части крови
в воспаленную ткань и сгущение крови,
образование тромбов вследствие активации
фактора Хагемана, уменьшения содержания
гепарина. Влияние факторов сосудистой
стенки на венозную гиперемию проявляется
набуханием эндотелия, в результате
просвет мелких сосудов еще больше
сужается. Измененные венулы теряют
эластичность и становятся более
податливыми сдавливающему действию
инфильтрата. Проявление тканевого
фактора — отечная ткань, сдавливая вены
и лимфатические сосуды, способствует
развитию венозной гиперемии.
С
развитием престатического состояния
наблюдается маятникообразное
движение крови
— во время систолы она движется от
артерий к венам, во время диастолы — в
противоположном направлении. Движение
крови может полностью прекратиться и
развивается стаз, и как следствие-
необратимые изменения клеток крови и
тканей.
Соседние файлы в предмете Патологическая физиология
- #
- #
