Мкб 10 воспаление прямой кишки
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
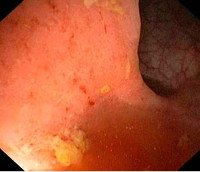
Название: Острый проктит.
Острый проктит
Описание
Острый проктит. Острое воспаление слизистой прямой кишки. Характерно внезапное начало. Заболевание проявляется острыми болями, запорами в сочетании с частыми ложными позывами, жжением и ощущением тяжести в прямой кишке, патологическими выделениями из заднего прохода, нарушением общего состояния, ознобами и гипертермией. Острый проктит может заканчиваться выздоровлением или переходить в хроническую форму. Диагностируется на основании жалоб, анамнеза, данных ректального осмотра и ректоскопии. Лечение – диета, антибиотикотерапия, местные противовоспалительные средства, клизмы, сидячие ванны, иногда – гормональные препараты.
Дополнительные факты
Острый проктит – острый воспалительный процесс в зоне слизистой оболочки прямой кишки, возникающий в результате инфицирования, наличия паразитов, механического, химического либо лучевого воздействия. Нередко сочетается с сигмоидитом. Иногда распространяется на подкожную жировую клетчатку в области ануса с развитием парапроктита. Встречаются также изолированные формы острого проктита с поражением нижних отделов кишки. Проявления болезни сохраняются в течение нескольких дней или недель (в зависимости от формы и распространенности воспалительного процесса). Исходом может стать выздоровление или развитие хронического проктита. Данные о распространенности острого проктита отсутствуют. Заболевание одинаково часто выявляется у пациентов обоих полов. Лечение осуществляют специалисты в сфере проктологии.

Острый проктит
Причины
Данное заболевание может провоцироваться особенностями диеты, гельминтами, запорами, инфекциями, химическими и механическими воздействиями, а также облучением зоны малого таза. Развитию острого проктита способствует привычка к употреблению острой пищи и склонность к злоупотреблению алкогольными напитками. Существенную роль играет застой фекальных масс в прямой кишке, сопровождающийся нарушениями венозного оттока и механическими повреждениями слизистой кишечника.
Острый проктит может возникать на фоне гельминтозов (амебиаза, аскаридоза ), неспецифических и специфических инфекционных процессов. В числе специфических инфекций, способных спровоцировать острый проктит, исследователи указывают гонорею. При незащищенных анальных сексуальных контактах с партнером, инфицированным бледной трепонемой, на слизистой прямой кишки может образовываться первичный сифилитический шанкр. Острый лучевой проктит может выявляться у онкологических больных, проходивших лучевую терапию по поводу злокачественных опухолей органов малого таза.
Причиной острого проктита иногда становятся инородные тела в заднем проходе, слишком горячие и слишком холодные очистительные клизмы либо клизмы с раздражающими веществами, вызывающими воспаление слизистой. Развитию острого проктита могут способствовать некоторые заболевания области ануса, близлежащих органов и тканей (парапроктит, анальная трещина, геморрой, вульвовагинит, цистит), а также иммунные нарушения различного генеза и ослабление организма, обусловленное переохлаждением, физическим и эмоциональным перенапряжением.
Классификация
С учетом характера поражения слизистой прямой кишки выделяют следующие виды острого проктита:
• Катарально. Слизистый — сопровождается гиперемией зоны поражения и выделением слизи.
• Катарально. Геморрагический — наблюдаются отек, гиперемия и образование множественных мелких кровоизлияний в зоне поражения.
• Катарально. Гнойный — сопровождается отеком слизистой оболочки и образованием гноя.
• Гнойно. Фибринозный — напоминает катарально — гнойный острый проктит, но отличается от него консистенцией гноя, в котором присутствуют большие количества фибрина. Сопровождается образованием гнойно-фибринозных пленок на поверхности слизистой.
• Эрозивный. Проявляется формированием поверхностных дефектов слизистой.
• Язвенный. Сопровождается образованием глубоких дефектов слизистой.
• Язвенно. Некротический — представляет собой тяжелый вариант острого язвенного проктита, при котором на слизистой оболочке прямой кишки, наряду с язвами, образуются участки некроза.
• Полипозный. Проявляется образованием выростов, по внешнему виду напоминающих полипы кишечника.
Симптомы
Для данного заболевания характерно внезапное начало с ухудшением общего состояния, гипертермией, ознобами и запорами в сочетании с тенезмами. Пациентов с острым проктитом беспокоят интенсивные боли в зоне поражения, усиливающиеся в момент дефекации. Боли могут иррадиировать в промежность и половые органы. Реже отмечается иррадиация в поясничную область. Многие больные острым проктитом жалуются на жжение и тяжесть в области прямой кишки. Возможны патологические выделения из заднего прохода.
Выраженность и время появления симптомов могут различаться в зависимости от типа и причины развития болезни. Острый проктит, вызванный механическим, химическим или термическим повреждением прямой кишки, возникает через несколько часов или дней после неблагоприятного воздействия. Для лучевого проктита характерно отсроченное появление симптоматики (обычно – через несколько недель или месяцев после завершения лучевой терапии). Острый проктит, обусловленный алиментарными факторами, постоянными запорами или хроническими воспалительными процессами, может возникать на фоне обычного состояния, в период обострения или после особенно грубого нарушения диеты.
Температура тела пациентов с острым проктитом чаще субфебрильная. Выраженная гипертермия с сильными ознобами обычно выявляется при гнойных и язвенных формах заболевания. При слизистом остром проктите наблюдается выделение слизи, при гнойном – выделение гноя. При язвенной и язвенно-некротической формах в кале обнаруживаются примеси свежей крови либо кровяные сгустки. Развитие лучевого проктита сопровождается появлением кровянистых выделений, тяжести и жжения в пораженной области.
Запор. Кишечные тенезмы. Озноб.
Диагностика
Заболевание диагностируется на основании клинических симптомов, данных пальцевого исследования прямой кишки и дополнительных диагностических процедур. При проведении пальцевого исследования у больных острым проктитом выявляются спазматическое сокращение либо расслабление сфинктера, отечность и инфильтрация слизистой. После извлечения пальца на перчатке обнаруживаются следы крови и слизи. При ректоскопии визуализируются отечность и гиперемия слизистой, эрозии, язвы, кровоизлияния.
При проведении эндоскопии врач осуществляет эндоскопическую биопсию для последующего гистологического исследования материала. Кроме перечисленных исследований, в процессе диагностики острого проктита используют анализы кала на бакпосев и на наличие яиц глистов (для определения причины развития болезни и выбора наиболее эффективной лечебной тактики).
Дифференциальная диагностика
Дифференциальный диагноз проводят со злокачественными опухолями прямой кишки и абсцедирующим фурункулом промежности.
Лечение
Лечение консервативное. Пациентам советуют отказаться от употребления жирной, соленой, острой, кислой и сладкой пищи и продуктов с высоким содержанием грубой клетчатки. Назначают щадящую диету, предусматривающую употребление нежирного протертого мяса, постных жидких и полужидких блюд. На начальных стадиях острого проктита проктолог рекомендует покой, в последующем – умеренную физическую активность, которая способствует предотвращению застоя каловых масс в прямой кишке. Указывают на необходимость исключить длительное пребывание в сидячем положении.
Осуществляют антибиотикотерапию с учетом чувствительности флоры, выделенной при посеве кишечного содержимого. При остром проктите, обусловленном специфическими инфекциями, проводят соответствующую терапию, при гельминтозах назначают антигельминтные средства. Применяют антигистаминные и спазмолитические препараты, устраняющие спазм прямой кишки. Используют свечи с противовоспалительными средствами и компонентами, способствующими восстановлению слизистой, а также очистительные клизмы с ромашкой и сидячие ванночки с раствором перманганата калия. При язвенных формах острого проктита вводят гормональные препараты местного действия.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Хронический проктит.
Хронический проктит
Описание
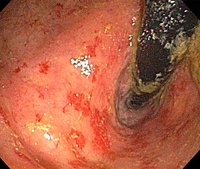
Хронический проктит. Хроническое воспаление слизистой оболочки прямой кишки. Нередко сочетается с сигмоидитом (проктосигмоидит). Сопровождается тенезмами, дискомфортом, зудом, жжением и неинтенсивными болями в зоне прямой кишки. В кале выявляются следы слизи, крови и гноя. В период обострения симптомы хронического проктита становятся более выраженными, возможно повышение температуры до субфебрильных цифр. Диагностируется с учетом жалоб, анамнеза болезни, осмотра анальной области, ректального исследования, ректоскопии, биопсии, анализов кала и других методик. Лечение – диета, медикаментозная терапия, немедикаментозные методы.
Дополнительные факты
Хронический проктит – хронический воспалительный процесс в области слизистой прямой кишки, возникший вследствие специфических и неспецифических инфекций, хронических заболеваний вышележащих отделов ЖКТ, гельминтозов, нарушений режима питания, застоя кала, химического, механического и лучевого воздействия и иных факторов. Обычно воспаление не ограничивается прямой кишкой, а распространяется на вышележащий отдел кишечника с развитием проктосигмоидита. Возможно также вовлечение параректальной клетчатки с развитием парапроктита. Хронический проктит встречается чаще острого воспаления данного органа. Мужчины и женщины страдают одинаково часто. Лечение проводят специалисты в области проктологии.
Хронический проктит
Причины
Ученые указывают, что хронический проктит относится к числу полиэтиологических заболеваний. С учетом причин возникновения можно выделить следующие виды данной патологии:
• Инфекционный хронический проктит. Развивается в результате воздействия болезнетворных и условно-патогенных микроорганизмов: кокков, кишечной палочки При проникновении возбудителей из влагалища или анальных половых актах хронический проктит может провоцироваться гонококками, бледными спирохетами, вирусом герпеса, хламидиями и пр. Иногда данная патология вызывается микобактериями туберкулеза.
• Паразитарный хронический проктит. Возникает при гельминтозах, протозойных инфекциях.
• Застойный и алиментарный хронический проктит. Являются результатом постоянных нарушений диеты с чрезмерным употреблением алкоголя, острой, пряной, жирной и жареной пищи и развитием хронического запора, сопровождающегося постоянной травматизацией стенки прямой кишки слишком твердыми каловыми массами.
• Хронический проктит, обусловленный химическими и механическими повреждениями. Развивается при самолечении (нарушениях техники постановки клизмы, использовании раздражающих веществ), анальных половых контактах, самостимуляции прямой кишки различными предметами с целью удовлетворения, наличии грубых элементов (косточек различных плодов, случайно проглоченных предметов, кусочков слишком твердой пищи) в кале. Может возникать после операций на прямой кишке, соседних органах и тканях.
• Лучевой хронический проктит. Наблюдается на фоне или через некоторое время после прекращения лучевой терапии по поводу онкологических заболеваний органов малого таза.
• Аутоимунный хронический проктит. Диагностируется при язвенном колите, болезни Крона, болезни Уиппла и амилоидозе.
Классификация
Кроме того, хронический проктит может развиваться при локальных нарушениях кровоснабжения и иннервации, при распаде новообразований прямой кишки и соседних органов. Предрасполагающими факторами, способствующими возникновению хронического проктита, являются переохлаждение, снижение иммунитета и воспаление других органов малого таза. С учетом характерных изменений слизистой различают атрофический и гипертрофический хронический проктит. При атрофической форме наблюдается истончение и сглаженность складок слизистой. При гипертрофическом проктите слизистая рыхлая, ее складки утолщены.
Симптомы
Заболевание может становиться исходом острого проктита либо иметь первично хроническое течение. Характерными симптомами являются дискомфорт, жжение, зуд, незначительная болезненность, тенезмы, ощущение неполного опорожнения кишечника и патологические примеси в фекалиях. В период ремиссии хронический проктит может протекать бессимптомно либо проявляться одним-двумя слабо выраженными признаками. Часто единственным симптомом заболевания становится незначительная или умеренная примесь слизи в кале.
Диагностика
Диагноз устанавливают с учетом жалоб, истории болезни, данных ректального исследования, осмотра перианальной области, ректоскопии, биопсии, лабораторных анализов кала и других методов лабораторной и инструментальной диагностики. При осмотре перианальной области больного хроническим проктитом обращают внимание на состояние ануса и окружающих тканей. Характерна гипертрофия кожных складок. В ряде случаев выявляются признаки мацерации, следы кала, слизи и крови на коже. При проведении пальцевого исследования проктологи оценивают состояние сфинктера, обнаруживают болезненность в зоне крипт, гипертрофию сосочков и отечность стенки кишки.
Ректоскопия при хроническом проктите свидетельствует об усилении либо сглаженности сосудистого рисунка, наличии отдельных петехиальных кровоизлияний и участков слизи на стенке кишки. В процессе эндоскопического исследования врач выполняет биопсию. Материал отправляют на гистологическое исследование для уточнения характера и причин воспаления. Кроме того, для определения причин возникновения хронического проктита назначают анализ кала на яйца глист, бактериологическое исследование кала и другие анализы.
Лечение
Лечение консервативное, длительное, осуществляется амбулаторно. Пациенту назначают специальную диету, исключающую употребление алкоголя, газированных напитков, жирной, жареной, острой и пряной пищи. Больному хроническим проктитом рекомендуют ограничить употребление продуктов, содержащих большое количество грубой клетчатки, вызывающих повышенное газообразование и раздражающих стенку кишечника (овощей, фруктов, бобовых и тд ). Основу меню составляют супы и нежирное мясо, приготовленное на пару.
Пациенту разъясняют важность строгого соблюдения диеты. Для улучшения психоэмоционального состояния, снижения раздражительности, нормализации сна и создания благоприятной психологической обстановки, способствующей соблюдению диеты и выполнению рекомендаций врача, больным хроническим проктитом назначают седативные средства. При подборе медикаментов избегают использования препаратов, оказывающих раздражающее действие на слизистую кишечника.
В период обострения хронического проктита осуществляют антибактериальную терапию, пациентам назначают микроклизмы с отваром ромашки и колларголом. Для устранения спазмов, уменьшения болей и облегчения акта дефекации применяют спазмолитики. Используют местные средства (мази, свечи), способствующие устранению воспаления и активизации регенерационных процессов. В отдельных случаях назначают мази с глюкокортикостероидами. После купирования острых явлений пациенту с хроническим проктитом рекомендуют сидячие ванны с перманганатом калия, масляные микроклизмы и промежностный душ.
В период ремиссии больных хроническим проктитом направляют на санаторно-курортное лечение. При стенозе прямой кишки проводят консервативную терапию (расширение бужами Гегара, физиопроцедуры), в случае неэффективности осуществляют оперативные вмешательства. Прогноз при хроническом проктите достаточно благоприятный. При адекватной терапии, соблюдении техники использования местных средств (свечей, микроклизм) и выполнении рекомендаций врача возможна устойчивая длительная ремиссия.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Заболевания прямой кишки являются одними из самых распространенных в области проктологии. К ним относится эрозивное воспаление, которое возникает в людей обоих полов, вне зависимости от социального статуса и возраста. У детей оно проявляется несколько реже в связи с физиологическими особенностями. Своевременное обнаружение первых признаков и обращение к врачу позволит избежать ухудшения состояния и осложнений.
Особенности заболевания
 Проктит характеризуется развитием воспалительного процесса в слизистой оболочке прямой кишки, распространенного не более, чем 15 см от зубчатой линии. При эрозивной форме появляются дефекты, которые заживают, не образуя рубцов.
Проктит характеризуется развитием воспалительного процесса в слизистой оболочке прямой кишки, распространенного не более, чем 15 см от зубчатой линии. При эрозивной форме появляются дефекты, которые заживают, не образуя рубцов.
Заболевание проявляется чаще общими проктологическими симптомами, поэтому для уточнения диагноза проводятся соответствующие исследования, необходимые для выбора подходящей тактики лечения. Даже в настоящее время ранее выявление эрозивного парапроктита происходит крайне редко из-за того, что больные обращаются за помощью уже при распространении процесса или развитии тяжелых осложнений.
Основные причины
Такое проктологическое заболевание является чаще полифакторным, из-за чего довольно сложно установить его точную причину. При этом нельзя исключать вероятность одновременного наличия разной патологии толстой кишки, что может влиять на клиническую картину и окончательный диагноз.
Инфекционные возбудители
Воспалительный процесс часто возникает из-за размножения и жизнедеятельности следующих видов микро- и макроорганизмов:
- Неспецифические бактериальные агенты:
- Стафилококки;
- Стрептококки;
- Протей;
- Кишечная палочка.
- Возбудители специфических инфекционных заболеваний:
- Сифилис (бледная трепонема);
- Туберкулез (кислотоустойчивые бактерии);
- Гонорея (соответствующие кокки). Также является заболеванием, передающимся половым путем;
- Туляремия;
- Трихомониаз;
- Хламидиоз;
- Дизентерия;
- Балантидиоз;
- Энтеробиоз (вызывается гельминтами — острицами);
-
 Трихоцефалез (вызывается гельминтами — власоглавами);
Трихоцефалез (вызывается гельминтами — власоглавами); - Аскаридоз.
Некоторые инфекционные агенты присутствуют в желудочно-кишечном тракте человека при нормальных условиях. Только при снижении иммунорезистентности они становятся более агрессивными, стремительно размножаясь. В процессе жизнедеятельности разные возбудители способны выделять токсины или проявляться специфическими симптомами, которые характеры только для них. При этом одним из звеньев патогенеза часто является эрозивный проктит.
Алиментарные
Признаки проктита могут появляться также при воздействии следующих алиментарных факторов:
- Злоупотребление алкогольными напитками;
- Употребление «тяжелой» пищи – острой, жареной, жирной, соленой и пр.;
- Нарушение рациона и режима питания;
- Частые изнуряющие диеты или переедание;
- Хронические запоры или диарея.
Большинство причин, связанных с употреблением продуктов питания, обычно сводится к проблеме функциональных запоров. Длительный каловый застой приводит к тяжелой интоксикации не только в области прямой кишки, но и всего организма.
Ее стенка воспаляется и отекает, формируются эрозивные дефекты. При этом состояние часто усугубляется вторичным инфицированием сапрофитной микрофлорой (собственной).
Травматические
При повреждении слизистой оболочки прямой кишки эрозии формируются проще и быстрее всего. Этому способствует воздействие следующих факторов:
| Механические | Химические | Термические |
|---|---|---|
|
|
|
Лучевой проктит считают одним из наиболее частых осложнений различных видом специфической терапии, которая необходима онкологическим и другим больным. Его следует предполагать у пациентов, которые получили облучение в дозе выше 45 Гр.
Соматические
К числу соматических факторов относят любые сопутствующие заболевания, чаще воспалительные, которые способны прямо или опосредованно повлиять на состояние слизистой оболочки кишечника. Среди них выделяют такие причины:
- Анальные трещины;
- Геморроидальные узлы;
- Целиакия (глютеновая энтеропатия);
- Парапроктит;
- Цистит;
- Простатит;
- Вульвовагинит;
- Заболевания сосудов;
- Сахарный диабет.
Симптомы эрозивного воспаления часто наблюдаются, если не выполнять рекомендации лечащего врача после проктологических операций, например, по поводу геморроя.
Формы
Исходя из вышеперечисленных факторов, которые способны приводить к образованию эрозий, выделяют такие формы проктита:
- Алиментарный;
- Застойный;
- Лучевой;
- Паразитарный;
- Специфический;
- Травматический;
- Ишемический.
Не стоит забывать, что большую роль при этом имеет изначальное состояние иммунитета человека. При низкой резистентности и нелеченных сопутствующих заболеваниях воспалительный процесс развивается намного проще и быстрее.
Обнаружение специфических возбудителей или признаков повреждения прямой кишки у детей может указывать на произошедшее ранее насилие. Ввиду непонимания происходящего, стеснения или шока они часто умалчивают о подобном, что проявляется уже тяжелыми последствиями, которые требуют лечения разных специалистов.
Код по МКБ-10
В международной классификации болезней десятого пересмотра не выделяют отдельно эрозивный проктит ввиду сложности проведения качественных рандомизированных исследований. Также это невозможно из-за быстрого прогрессирования этой формы воспаления слизистой оболочки прямой кишки к более глубокому повреждению, что затрудняет обнаружение заболевание именно на этой стадии.
В структуре МКБ-10 проктит эрозивный можно найти, следуя такому пути:
- К00-К93 (Болезни органов пищеварения);
- К55-К63 (Другие болезни кишечника);
- К62 (Другие болезни заднего прохода и прямой кишки);
- К62.8 (Другие уточненные болезни заднего прохода и прямой кишки);
- К62.8.1 Проктит.
- К62.8 (Другие уточненные болезни заднего прохода и прямой кишки);
- К62 (Другие болезни заднего прохода и прямой кишки);
- К55-К63 (Другие болезни кишечника);
Осложнения
Диагноз эрозивного проктита ставится достаточно редко. Чаще всего он является промежуточным этапом развития серьезных заболеваний. Прогрессирование патологического процесса происходит очень быстро – воспаление поражает более глубокие слои стенок прямой кишки, при чем часто бывает вторичное инфицирование раны, например, при лучевом или механическом повреждении.
Наиболее частыми осложнениями эрозивного проктита являются следующие состояния:
- Переход к более тяжелым формам проктита.
- Воспаление околопрямокишечной клетчатки, которое приводит к формированию гнойного очага – острый парапроктит;
- Пельвиоперитонит – развитие воспалительного поражения брюшины в полости таза;
- Распространение воспаления в вышележащие отделы кишечника – сигмоидит, колит;
- Формирование полипов, опухолей (вплоть до ракового поражения) на фоне хронического воспаления из-за клеточной дисплазии (мутации);
- Снижение иммунологической защиты организма;
- Формирование очага хронической инфекции.
Клинические проявления
 Отличительные признаки эрозивного проктита зачастую связаны с тем, что происходит начальный этап первичного поражения стенки прямой кишки, поэтому следующие симптомы обычно возникают остро:
Отличительные признаки эрозивного проктита зачастую связаны с тем, что происходит начальный этап первичного поражения стенки прямой кишки, поэтому следующие симптомы обычно возникают остро:
- Болевой синдром. Процесс локализуется в зоне прямой кишки, поэтому ощущения могут распространяться в близлежащие области (крестец, промежность, мочевой пузырь). Чаще всего они носят сперва слабый, ноющих характер, постепенно наращивая интенсивность;
- Зуд и/или жжение. Чаще всего это относится к аноректальной зоне, усиливается после дефекации;
- Нарушение стула. В большинстве случаев опорожнение наступает чаще обычного вплоть до развития диареи;
- Патологические примеси в каловых массах. При повреждении мелких сосудов или присоединении инфекции можно заметить следы крови, слизи или гноя, в том числе на средства гигиены или нижнем белье;
- Нарастание анемии. Характеризуется постепенным снижением концентрации гемоглобина и/или эритроцитов в крови пациента;
- Интоксикация. Сопровождается повышением температуры тела до субфебрильных цифр (37,5-37,9оС), ознобом, сильным потоотделением, головной болью, быстрой утомляемостью, угнетением общего состояния пациента.
В дальнейшем клиническая картина может варьировать, что зависит от повреждающего фактора. Например, специфические инфекционные возбудители вызывают заболевания, которые имеют свои особенности течения и симптоматику. Да и каждый организм будет реагировать на воспаление с разной интенсивностью.
Диагностика
В выборе тактики лечения эрозивного проктита врач руководствуется данными диагностического исследования. Оно может включать в себя проведение следующих мероприятий:
- Опрос больного, сбор жалоб, данных анамнеза;
- Общий осмотр, в том числе других органов и систем;
- Физикальное исследование путем пальпации кишечника и аноректальной зоны. При необходимости врач дополнительно может перкутировать или проводить аускультацию живота;
-
 Пальцевое исследование прямой кишки (является обязательным ввиду высокой информативности для врача даже при работе с детьми);
Пальцевое исследование прямой кишки (является обязательным ввиду высокой информативности для врача даже при работе с детьми); - Проведение клинических анализов крови и мочи;
- Копрограмма – исследование каловых масс. Оценивается их количество, консистенция, наличие примесей. При необходимости проводится посев материала на питательные среды с целью уточнения микрофлоры и чувствительности к антибиотикам;
- Исследование кала на яйца глист и простейших;
- Ректоскопия с биопсией участка слизистой оболочки прямой кишки;
- Дополнительные исследования – ректороманоскопия, ирригография, эндоректальное УЗИ, а также КТ или МРТ органов малого таза брюшной полости.
Довольно часто проводят гемокульт-тест, который позволяет установить наличие «скрытой» крови в каловых массах. Эта процедура является одним из вариантов скрининга (раннего выявления) рака прямой кишки.
Способы лечения
Лечение эрозивного проктита является комплексным и проводится консервативно. Главное – вовремя обратиться к врачу, до появления осложнений или распространения воспалительного процесса на близлежащие ткани.
Выбор терапевтических мероприятий обусловлен причинными факторами. После установления этиологии заболевания назначаются рекомендации по коррекции режима и образа питания, которые необходимо соблюдать на фоне медикаментозной поддержки.
Немедикаментозные
Основные симптомы парапроктита можно купировать в большей степени путем коррекции режима больного и его питания. При этом запрещено прибегать к использованию средств народной медицины, так как это является одним из факторов усугубления процесса, особенно ввиду неправильного введения предполагаемо лечебных отваров.
 Во время лечения показан полупостельный режим с ограничением физической активности. В частности, запрещена всякая деятельность, которая сопровождается повышением внутрибрюшного давления (сильное натуживание, занятия в тренажерном зале, тяжелая работа). К тому же это мероприятие косвенно минимизирует вероятность влияния стрессовых факторов на проведение терапии.
Во время лечения показан полупостельный режим с ограничением физической активности. В частности, запрещена всякая деятельность, которая сопровождается повышением внутрибрюшного давления (сильное натуживание, занятия в тренажерном зале, тяжелая работа). К тому же это мероприятие косвенно минимизирует вероятность влияния стрессовых факторов на проведение терапии.
При модификации своего питания нужно придерживаться следующих рекомендаций:
- Пищу принимают маленькими порциями, но часто – до 6 раз в день в одно и то же время. Необходимо постараться сделать перерывы приблизительно равными;
- Из рациона исключается любая пища, которая способна вызывать раздражение слизистой оболочки прямой кишки – жирные сорта мяса, жареные блюда, копчености, пряности, острые или маринованные продукты;
- Снижают (но не исключают) количество потребляемой растительной клетчатки или слабительных продуктов, которые могут спровоцировать разжижение стула – свежие овощи и фрукты, кислые соки, чернослив, курага, инжир, изюм, кефир, ряженка, простокваша, бобы, белокочанная капуста и другие;
- Полный отказ от спиртных напитков на время лечения и реабилитации;
- Нельзя допускать обезвоживания организма. Принимайте умеренное количество жидкости в виде негазированной минеральной воды, слабозаваренного чая или несладких компотов.
Медикаментозные
Лекарственные препараты или процедуры назначает только квалифицированный врач, чаще проктолог или хирург общего профиля. Это становится возможным лишь после проведения соответствующего диагностического поиска, который в точности подтверждает нозологическую единицу. Выбор медикаментов будет зависеть от причинно-
