Мокрое воспаление на руке
Мокнущая рана — это механическое повреждение здоровых тканей, которое проявляется выделением специфической жидкости — сукровицы. Это означает нарушение целостности кожных покровов с образованием патологического содержимого прозрачного характера желтоватого оттенка.
Под действием негативных факторов на кожных покровах образуются ссадины, язвы. В норме местный иммунитет самостоятельно справляется с проблемой. Образованный дефект заживает за 1–2 недели в зависимости от размера поврежденной поверхности. При ослаблении защитных сил организма период заживления раны увеличивается. Она начинает сыреть.
Симптомы и особенности локализации мокнущих ран
Отличительной чертой таких дефектов является механизм возникновения. Мокнущая рана образуется в результате механического повреждения: при сильном ударе, сдавливании, ушибе. За появление сукровицы отвечает плазма, которая выходит наружу. Язвочки возникают при неправильном метаболизме, нарушении трофики тканей, например, при сахарном диабете или ишемии сосудов нижних конечностей.
Основными источниками появления патологического очага могут быть:
- Укусы комаров с последующим расчесыванием
- Дерматологические заболевания, которые сопровождаются интенсивным зудом и жжением.
- Раздражение на коже от памперсов.
- Мозоли, свежие потертости на ногах.
- Ожоги, в том числе средней и тяжелой степени, которые занимают обширные участки тела.
- Незаживающие мокнущие раны после операции, которые возникают при неправильном снятии швов.
Появлению способствует бактериальное инфицирование. Патогенные микроорганизмы образуют патологический очаг при нарушении правил асептики/антисептики, правил личной гигиены, неправильном или позднем лечении.
Мокнущий кожный дефект проявляется следующими симптомами на разных участках тела:
- Рана мокнет и течет жидкость.
- Пациент чувствует неприятное жжение. Если поверхность чешется, значит присоединилась бактериальная инфекция, нарушилось заживление.
- Края краснеют.
- Повреждение на коже может не заживать 3–4 недели.
Если проникает инфекция, течет гнойная жидкость. Кроме гноя, может выделяться также и кровь при вторичном повреждении раны.
Патологический очаг может возникать практически на любом участке кожи на теле. У пациента с длительно незаживающим мокнущим повреждением нарушается обычный ритм жизни. При расположении на стопах трудно ходить по причине боли, на кистях рук — писать, мыть посуду.
Чем отличается от других повреждений кожи, отделяющих жидкость?
Такая рана изначально появляется точно таким же путем, как и прочие, сопровождающиеся отделением плазмы (сукровицы). Настолько проблемным ее делает пониженный уровень местного иммунитета, которым обычно сопровождаются следующие заболевания:
- ВИЧ любого типа, особенно в стадии СПИДа.
- Тажелые формы сахарного диабета.
- Онкозаболевания, особенно органов ЖКТ и эндокринной системы.
- Обострения экземы, псориатических патологий.
- Средние и обширные ожоги любой природы также имеют склонность к образованию мокнущих ран.
Все эти заболевания серьезно ухудшают положение при возникновении даже несерьезных, казалось бы, ранений.
Хороший иммунитет также не гарантирует от появления мокнущих ран. Дело в том, что сукровица, будучи естественной природной защитой нашего организма, призванной при повреждении или отсутствии кожного покрова на определенном участке, смывать с подкожных тканей болезнетворные бактерии, сама является прекрасной средой для их размножения. Именно поэтому за потертостями, ссадинами и подобными неприятностями нужно тщательно следить и своевременно промывать, обрабатывать до тех пор, пока они не «закроются». В противном случае может появиться мокнущая рана.
Чем, все-таки, отличаются мокнущие раны от прочих схожих повреждений?
- Сроки заживления. У обычных последствий механического воздействия срок заживления относительно небольшой — до двух недель. Сохнут же они, в зависимости от изначальных размеров и глубины за 1–5 дней. Заживление мокнущей может длиться до полутора и более месяцев. Рубцы же разглаживаются в течение лет.
- По внешнему виду. Края первой — чистые и ровные по толщине, хотя и воспаленные. Последняя же и выглядит «нездорóво». Часто ее края более светлые, утолщенные.
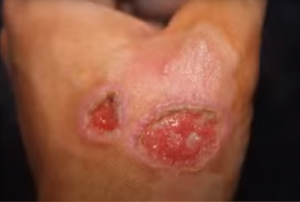
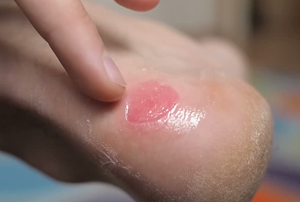
- Мокнущая рана, несмотря на предпринимаемые меры, может расширяться, углубляться. Самопроизвольно вскрывается даже при отсутствии механического воздействия. Казалось бы устойчивая корочка словно «плавает» в плазме, периодически отделяясь от поверхности. Выделения могут содержать гной. Нередко, недалеко от нее, могут появляться такие же образования, язвы. Обычная же ссадинка, напротив, при правильном уходе быстро уменьшается в размерах, перестает течь. Даже при повторных повреждениях (при сгибах конечности, например), когда лопается корочка, сукровицы уже меньше, она быстрее прекращаются. Кожа снова надежно рубцуется.
В целом объем лечебных мероприятий тоже различается. Если для ухода за потертостью, ссадиной или волдырем достаточно лишь несложных, хотя и частых в первое время обработок, то мокнущая требует более сложной и длительной терапии, как правило, включающей физпроцедуры с применением специальной медицинской техники.
Чем подсушить мокнущую рану
Лечение мокнущей раны должно проводиться регулярно с применением подсушивающих средств, асептических повязок, антибактериальных, дезинфицирующих препаратов, которые выпускаются в форме мазей, кремов, порошков и растворов. Подсушить ее можно с помощью таких средств, как:
- Ихтиол — антисептическая противовоспалительная мазь, обладающая, помимо прочего, отличным подсушивающим эффектом.
- Левомеколь — мазь с противомикробными, антисептическими, заживляющими свойствами. Способствует отхождению гноя, улучшает местный иммунитет, подавляет размножение бактерий в патологическом очаге. Обработку Левомеколем необходимо проводить 1–2 р/день тонким слоем.
- Солкосерил содержит специальный состав, который подсушивает рану, усиливает репаративные процессы. Лекарство останавливает образование, выделение сукровицы. Положительно влияет на синтез новых волокон, которые закрывают очаг повреждения. Сначала наносят на марлевую повязку, затем прикладывают к поврежденной области в течение 10–14 дней.
- Повидон-йод — лекарственное средство, обладающее заживляющим эффектом. Гель борется с симптомами воспаления, нагноения. Восстанавливает целостность кожных покровов, препятствует формированию келоидных рубцов. Повидон-йод нужно хорошо втирать в поверхность. Смывают через полчаса теплой водой. За день проводят 2–3 процедуры. Не подойдет для ребенка младше 6 лет, взрослого с аллергией на компоненты препарата.
- Крем Бепантен ускоряет процесс заживления. Способствует прекращению выделения сукровицы за счет нормализации обмена веществ между тканями. За счет данного эффекта используют для лечения мокнущих ран.
- Эплан улучшает репаративные процессы внутри кожи. Препарат уменьшает болевой синдром, подавляет размножение патогенных микроорганизмов внутри инфицированного очага. Патологическую область нужно смазывать 2–3 р/сут.
- Аргосульфан — лекарственное средство на основе серебра. Используют в комплексной терапии распространенных дерматологические, хирургических заболеваний. Серебро известно своими противомикробными, заживляющими свойствами. Крем рекомендовано наносить 2–3 р/сут на поврежденную область.
- Водный раствор АСД любой фракции при наружном применении также хорошо себя зарекомендовал, несмотря на то, что препарат официально запатентован только для применения в ветеринарии. Исследованиями доказано, что данное средство имеет способность положительно влиять на местный иммунитет, заставляет организм «выталкивать» из себя некротические массы, как чужеродные образования. А также, особенно при сочетании с цинковой мазью, оказывает мощное подсушивающее действие.
Если раневая поверхность на лице мокнет и из нее вытекает жидкость, то назначаются физиопроцедуры с применением дарсонваля или лазера.
Выбор лекарственного средства зависит от выраженности патологического процесса, самочувствия больного, состояния раны или наличия осложнений.
Особенности патологического процесса
Неправильное лечение, развитие аллергической реакции на компоненты препаратов, присоединение бактериальной инфекции, несоблюдение гигиены приводит к развитию неприятных осложнений. Патологический процесс, связанный с мокнущей раной, заключается в следующием:
- Рана не заживает, мокнет и чешется. Отсутствие положительных сдвигов в лечении назначенных препаратов говорит о неправильно подобранной терапии. Состояние требует врачебного вмешательства, назначения более подходящей терапии.
- Появляется покраснение, отечность краев дефекта.
- Образование корочки не гарантирует заживление. Под ней может продолжать выделяться гной. Состояние грозит развитием сепсиса.
- Вокруг поврежденной области могут формироваться дополнительные язвочки или пузыри с жидкостью. Могут свидетельствовать о начале аллергической реакции, присоединении патогенной флоры.
Когда стоит обратиться к врачу
В медицине существуют патологические состояния, связанные с мокнущей раной, которые требуют немедленной врачебной помощи. К ним относятся:
- Вокруг поврежденной области возникли темные пятна с нечеткими границами.
- Дефект находится вблизи крупного лимфатического узла.
- С поверхности начало выделяться гнойное содержимое с неприятным резким запахом. Свидетельствует о развитии септического заражения крови.
- Мокнущая рана на лице нуждается в консультации специалиста.
- Патологическая область существенно увеличилась в размерах. Наблюдается выраженный отек тканей.
- Болезнь атакует весь организм. У пациента появляется озноб, высокая температура тела, выраженная слабость, вялость.
- Жидкость выделяется обильно, приходится менять повязки по 4–5 раз в день.
Эти осложнения требуют корректировки лечения со стороны доктора, назначения определенных препаратов и средств.
Сдирать корочки, пленки категорически запрещено. Нужно обратиться к лечащему врачу.
Как быстро заживает мокнущая рана
Процесс заживления разделяется на три этапа:
- Фаза воспаления — начальная стадия, которая начинается с момента повреждающего действия на кожу человека. Длится до 5 суток. Начальная фаза проявляется типичными симптомами воспаления мокнущей раны: покраснением, отеком здоровых тканей. Реакция связана с нарушением целостности сосудов, изменением их деятельности, выходом плазмы крови наружу. При патологии фаза воспаления затягивается на 20–40 дней.
- Фаза регенерации. Происходит активный синтез коллагеновых волокон, образование новых сосудов. Грануляционная ткань замещает область кожного дефекта. Продолжительность занимает 2–4 недели.
- Фаза эпителизации характеризуется полным восстановлением целостности кожных покровов. При огромных повреждениях остается рубец.
В среднем заживление мокнущей раны происходит за 1–1.5 месяцев при интенсивном лечении.
Мокнущая экзема – это дерматологическое заболевание, которое развивается на фоне нарушений иммунитета и нейроэндокринной регуляции организма. Главные ее проявления – наличие кожных высыпаний в виде пузырьков (везикул) с серозным содержимым. Проходит в острой форме, поражает руки и ноги, но при тяжелом течении болезни с рецидивами может захватывать другие области тела.
О мокнущей экземе
Мокнущая экзема – это идиопатическое, незаразное заболевание кожных покровов, характерное острым началом с сильного, мучительного зуда и воспаления. Заболевание возникает в ряде воздействия внешних и внутренних факторов. Задача врача-дерматолога вовремя понять причину возникновения экземы.
Мокрая экзема представляет собой дерматоз, который проявляется развитием отёчности, покраснения и различных элементов сыпи на поражённом участке кожи. Грамотное и своевременное лечение поможет избавиться от всех симптомов данного заболевания. Не бывает заразной, поэтому даже при прямом контакте с пораженным участком невозможно заболеть ею. Главная причина сыпи кроется во внутренних нарушениях организма.
Экзему такого вида врач-дерматолог легко определяет по характерной сыпи. В начальной стадии появляется покраснение кожной поверхности, далее наблюдается образование мельчайших везикул, заполненных жидким содержимым. Впоследствии происходит самостоятельное вскрытие пузырьков и высвобождение жидкости, поэтому такую экзему и именую мокнущей.
После вскрытия и выхода жидкости, остаются углубления. В них периодически скапливается гнойный серозный экссудат. Углубления небольшие, однако их число очень велико, из-за этого пораженные участки рук, ног, пальцев и даже лица постоянно кажутся мокнущими. В большинстве случаев имеет место локальное течение недуга, однако иногда встречается и генерализированная экзема.
Первые признаки:
- нестерпимый зуд;
- покраснение;
- шелушение;
- припухлость;
- кровоточащие трещинки;
- много маленьких папул;
- болезненные корочки после вскрытия папул.
Лечение должно быть комплексным, в нем применяются наружные средства – мази и примочки, иммуномодулирующие препараты, гормональная терапия. Результативность лечения во многом зависит от самого пациента, который должен внести изменения в привычный образ жизни, соблюдать специальную диету и избегать контакта с раздражителями.
Что такое мокрая экзема
От мокнущей экземы страдают люди разных возрастов, и каждый больной имеет свою историю развития кожной патологии. Мокрая сыпь не заразна и не является самостоятельным заболеванием. Она появляется у людей на определенной стадии острой формы болезни:
- Идиопатическая (истинная) имеет подвиды: дисгидротическая, пруригинозная, роговая, потрескавшаяся.
- Микробная тоже имеет подвиды: бляшечная, околораневая, микотическая, межпальцевая, варикозная, сикозиформная.
- Себорейная поражает кожу головы под волосами, кожу на груди и спине (между лопатками).
- Детская может иметь симптомы идиопатической, микробной и себорейной патологии.
- Профессиональная — заболевание кожи возникает от контакта с аллергенами.
Врач принимает решение, чем лечить мокнущую экзему, лишь после того, как определит, на фоне какого кожного заболевания появилось мокнутие.
Симптомы заболевания
Мокнущая экзема имеет следующие признаки и симптомы:
- Вначале на коже возникает зуд и покраснение.
- Образовываются везикулы (пузыри) с прозрачным содержимым. Если жидкость имеет вкрапления гноя, значит, произошло осложнение экземы инфекцией.
- Водянистые пузырьки лопаются, на их месте образуются эрозии.
- Вытекшее содержимое, стерильное или гнойное, подсыхает, образуя корочки, под которыми происходит заживление пораженной кожи.
По-иному развивается мокнутие при себорее: вначале на покрасневшей коже головы появляются красные плотные узелки. Затем они сливаются и преобразовываются в бляшки, покрытые толстыми, жирными, чешуйчатыми корками, после снятия которых появляется влажная поверхность.
Место локализации элементов экзематозной сыпи зависит от особенностей кожного заболевания, на фоне которого произошло мокнутие. Например, если человек болеет себореей, то мокнущие эрозии у него будут наблюдаться на коже головы под волосами, за ушами, в складках кожи. При дисгидротическом типе патологии мокрые элементы будут присутствовать на кистях рук и ног, при микробном — на коже между пальцами и т. д.
Причины появления
Развитию мокнутия способствуют внешние и внутренние факторы:
- генетическая наследственность;
- нарушение гормонального фона;
- эмоциональное перенапряжение;
- эндокринные расстройства;
- нарушение местного кровообращения.
Перечисленные причины провоцируют изменение чувствительности кожного покрова к воздействию экзогенных (внешних) факторов. Последние могут иметь инфекционное происхождение (стрептококки, грибок, стафилококки) и токсико-аллергическое (лекарственные, профессиональные факторы, болезни ЖКТ).
У больных людей пожилого возраста мокнущая экзема на пальцах рук и других частях тела часто появляется по причине воздействия на старческую кожу субпороговых (минимально нормальных) неаллергенных раздражителей, в качестве которых могут выступать пищевые добавки, моющие вещества, красители и т. д.
Причины
Точная причины экземы неизвестна, однако на развитие заболевания влияет генетическая предрасположенность, наличие предрасполагающих сдвигов в функционировании иммунной системы, аллергическая предрасположенность, функциональные изменения нервной, эндокринной и пищеварительной системы.
Провоцирующими факторами могут служить:
- наследственная предрасположенность;
- гипертиреоз;
- сахарный диабет;
- бронхиальная астма;
- экссудативный диатез;
- изменение гормонального уровня;
- язва, гастрит и другие заболевания пищеварительной системы;
- болезни нервной системы;
- хронические инфекции;
- стрессовые ситуации;
- аллергия на пищевые продукты или лекарственные препараты;
- физические и эмоциональные нагрузки;
- затяжные депрессии;
- постоянные контакты с химическими веществами.
Патология может поражать людей разного возраста, не являются исключением и дети. Склонность к заболеванию во многом определяет общее состояние здоровья пациента. Наличие очагов хронической инфекции, сбои в работе органов и систем организма, контакт с аллергенами, стрессовые ситуации – все эти факторы негативно влияют на состояние иммунной системы и становятся спусковым механизмом, вызывающим развитие дерматоза.
Общие рекомендации
Часто кожное заболевание бывает спровоцировано прочими неприятностями со здоровьем. Для кожной экземы факторами риска становятся эндокринные заболевания, болезни почек, нарушения пищеварения, наличие паразитов, нервные расстройства, не вылеченные очаги инфекции (больные зубы, тонзиллит, стоматит). Перед лечением экземы требуется распрощаться с перечисленными патологиями.
Мокнущая экзема
Заболевание развивается преимущественно из-за контакта с аллергеном. Поэтому больные экземой на ногах должны отслеживать собственный образ жизни. Предотвращая развитие заболевания, избегая обострения, показано:
- исключить контакт с веществами, вызывающими аллергическую реакцию: моющими средствами, косметикой, парфюмерией;
- металлами, на которые часто проявляется аллергия (хром и никель, включенные в сплавы украшений, застёжки на одежде, обуви);
- воздержаться от табака и алкоголя, особенно на время обострения;
- носить одежду из натуральных тканей;
- отказаться от шерстяных и капроновых либо синтетических носков, колготок в пользу хлопковых;
- избегать сильного потения;
- избегать нервного напряжения;
- регулярно проводить уборку дома.
При мокнущей экземе на ногах не рекомендуется мочить поражённые участки. Если присоединилась микробная инфекция, позволено мыться детским мылом без красящих либо ароматических добавок.
Определить причину возникновения мокнущей экземы на ногах сможет врач дерматолог. Доктор назначит лечение, подходящее конкретному больному в конкретном случае, лечить экзему предписывается комплексно. Лечебные мероприятия включают устранение причины болезни, внутреннее и наружное медикаментозное лечение, диету, физиотерапию и профилактику обострений.
Консультация с дерматологом
Стадии
Кожная патология имеет несколько стадий прогрессивности:
| Стадия | Проявление мокнущей (мокрой) экземы |
| эритемы | проявление первичных признаков дерматологического заболевания, сопровождающихся покраснением и отеком кожных покровов |
| папулезная | в области покраснения кожи образуются папулы, имеющие четкие границы |
| везикулярная | папулы наполняются серозным жидкостным компонентом, тем самым образуя везикулы |
| мокнутия | созревшие везикулы лопаются с излитием экссудата, тем самым запуская процесс мокнутия кожных ран |
| корковая | по мере подсыхания кожных покровов, область локализации мокнутия покрывается сухими корочками |
| шелушения | по мере прогрессивности восстановления рогового слоя, засохшие корочки начинают шелушиться и отпадать |
Для мокнущей экземы характерны периоды ремиссии и обострения, также возможен переход заболевания в хроническую форму, при которой роговой слой уплотняется, кожные покровы приобретают сине-красный оттенок.
Причины и признаки заболевания
Экзема (атопический дерматит) – аутоиммунное незаразное заболевание, при котором сбои в иммунной системе отражаются на кожном покрове в виде покраснений, образования везикул (небольших волдырей) с водянистой жидкостью. Патогенез заключается в реакции организма на раздражители. Они могут быть внутренние и внешние. Экзему часто классифицируют как заболевание аллергической природы. Высыпания локализуются на конечностях, но могут распространяться по всему телу, особенно в запущенных случаях. Болезнь характеризуется тремя стадиями:
- Стадия обострения. Кожа начинает трескаться и шелушиться, пузырьки самопроизвольно лопаются, сливаются в одну большую мокрую рану. Затем воспаление начинает подсыхать и образуется корочка.
- Ремиссия. Симптомы пропадают, кожа начинает восстанавливаться.
- Стадия рецидива. Происходит повторное воспаление, образование сыпи. Очаг поражения захватывает большую площадь поверхности тела, болевые ощущения становятся ярко выраженными. Болезнь может перейти в хроническую форму.
Мокрая экзема на ноге различается по виду:
- Истинная. Сложно поддается лечению, поражает значительный участок кожи. Высыпания обширные и болезненные, сопровождаются сильным отеком. Стадия ремиссии практически отсутствует.
- Контактная. Провоцируется пищевыми или химическими аллергенами. Встречается профессиональная экзема, которая возникает от контакта с сильными раздражителями – реагентами или бытовой химией, в зависимости от рода деятельности человека.
- Микробная. Стремительно развивается по причине размножения болезнетворных бактерий на месте порезов и ран.
Заболевание провоцируется многими факторами:
- генетическая предрасположенность;
- гормональные сбои;
- сахарный диабет;
- нарушения в эндокринной системе;
- заболевания желудочно-кишечного тракта;
- гипертиреоз;
- злоупотребление аллергенной пищей;
- пагубные привычки;
- кожные инфекции;
- хронический стресс.
Причины появления атопического дерматита могут накладываться друг на друга, усиливая клиническую картину заболевания.
Перед началом медикаментозного лечения нужно пройти полное обследование организма, чтобы досконально изучить проблему и назначить комплексную терапию.
Симптомы мокнущей экземы + фото мокрых участков кожи
Клинические проявления у мокнущей экземы следующие:
- Первый признак, отличающий мокнущую форму от других экзем — возникновение везикул и папул, которые проявляются как стоящие на возвышающихся подставках пузырьки заполненные жидкостью.
- Сильный зуд и покраснение — пациент постоянно переживает схожие с ожогом крапивы ощущения, а зуд достигает таких масштабов, что у больного нарушается сон и психическое благосостояние.
- Локализация — чаще всего это руки, реже ноги. Есть зарегистрированные случаи появления мокнущей экземы даже на лице, но это нехарактерное проявление болезни и встречается достаточно редко.
- Признаки эволюционного морфизма — любой доктор в процессе диагностики всегда проверяет наличие данного клинического признака. Суть в том, что на одном участке кожи должны проявляться сразу все стадии экземы: корки, эрозии, папул и везикул прирастают между собой и свидетельствуют о прогрессирующей болезни.
- Самопроизвольное вскрытие — проявляется в способности папул к отмиранию кожицы и прониканию экссудата наружу. Точки могут сливаться в области, образуя целые пятна сочащейся жидкостью кожи.
- Плач экземы — симптом, нашедший свое отражение в английском названии болезни weeping eczema. Формирования экссудата в капли схожие с росой или слезами — характерная особенность мокнущей экземы.
- Цветные утолщения — если болезнь была запущена и перешла в хроническую стадию, то на местах ран появятся уплотнения, возвышающиеся над поверхностью кожи. Они обладают, синим или красным цветом и сильно шелушатся.
Мокнущая экзема
Физиотерапия
Кроме лекарственных препаратов, при мокнущей экземе помогает физиотерапевтическое лечение. Его задача — скорректировать ответ иммунной системы, уменьшить воспаление, снять возбуждение нервной системы.
При мокнущей экземе на ногах назначаются процедуры:
- Электрофорез с антигистаминными препаратами.
- Фототерапия — облучение длинноволновым ультрафиолетом. Метод часто используют для лечения детей, он не требует приёма фотосенсибилизирующих препаратов.
- Лазерная терапия — методом лечат эрозии при мокнущей экземе, облучение проводится инфракрасным лазером низкой интенсивности.
- Магнитотерапия.
- Дарсонвализация — уменьшает зуд и мокнутие.
- ПУВА-терапия (PUVA — Psoralen + UltraViolet A) — терапия ультрафиолетом с фотосенсибилизирующим препаратом псорален. Методом лечат экзему, прочие кожные заболевания. Приём фотосенсибилизаторов внутрь не все переносят хорошо, но сейчас появились ПУВА-ванны, где псорален растворен в воде. Эффективный метод лечения экземы предусматривает противопоказания: беременность, повышенная чувствительность к свету, меланома, афакия (отсутствие хрусталика), тяжёлые патологии миокарда, при которых нельзя долго стоять. Побочные эффекты возникают у людей со светлой кожей, больных онкологическими заболеваниями, катарактой, почечной недостаточностью.
- Электросон — успокаивает нервную систему, что хорошо сказывается на состоянии больного.
- Иглотерапия.
При мокнущей экземе показано курортное лечение в сухом приморском климате. Из процедур — ванны с солью, содой, лечебные грязи.
Последствия
Как только вы обнаружите у себя какие-либо признаки появления экземы, нужно сразу же обратиться к врачу, и после установления им диагноза, начать её незамедлительное лечение. Экзема относится к тем видам заболеваний, которые очень быстро развиваются, и стремительно переходят в хроническую фазу , что провоцирует постоянное напряжение иммунной системы и, соответственно, появление тяжелых осложнений.
Осложнения мокрой экземы у взрослых
У взрослых встречаются два вида серьезных осложнений:
- Присоединение бактериальной инфекции и развитие гнойного воспаления на коже. Является серьезным осложнением экземы, которое проявляется следующими симптомами: появление на коже пузырьков с гнойным содержимым, которые вскрываясь образуют мокнущую поверхность с неприятным гнилостным запахом,
- повышение температуры тела,
- ухудшение общего самочувствия.
( 2 оценки, среднее 5 из 5 )
