Можно ли делать лапароскопию при воспалении кишечника

Лапароскопия кишечника – это один из менее травматичных современных способов проведения операций на внутренних тканях. При этом типе вмешательства здоровые клетки практически не страдают, поэтому пациент испытывает меньше боли в реабилитационный период. К тому же, восстановление длится меньше, чем при классической полостной операции.
 Является менее травматичным способом проведения операций.
Является менее травматичным способом проведения операций.
Особенности лапароскопии
Процедура проводится с использованием общего наркоза и погружением человека под анестезию. Участок тела, где будут проводить вмешательство, обрабатывают антисептическими растворами. Затем врач делает небольшие разрезы в 3 или 4 местах. Их размер составляет не больше 1 см.
 Оборудование для проведения операции.
Оборудование для проведения операции.
Через появившиеся отверстия хирург вводит лапароскоп. Это оборудование, на кончике которого находится камера, транслирующая изображение на монитор, а также хирургические инструменты. Затем в полость вводят углекислый газ, позволяющий отделить ее стенки от тканей внутренних органов. Он улучшает условия видимости для успешного завершения процедуры.
Используя инструменты и транслируемое изображение, врач производит удаление того новообразования, которое послужило причиной хирургического вмешательства. Иногда лапароскопию применяют для пересадки части кишечника. Процедура занимает от получаса до полутора часов, затем накладываются швы.
Когда прибегают к оперативному вмешательству?
Этот метод направлен на уменьшение размеров доброкачественного образования, на пересадку части кишечника. Этот тип операций применяют при язве, при риске появления рака. Онкология возникает в разновидностях доброкачественных опухолей, поэтому их требуется удалять.
 Применяют при язве, при риске появления рака.
Применяют при язве, при риске появления рака.
В большинстве случаев лапароскопию назначают при следующих показаниях:
- киста;
- язва двенадцатиперстной кишки;
- непроходимость кишечника;
- наличие спаек и проч.
Спайки – частая причина назначения операции. Они возникают после перенесенных механических травм или предыдущих хирургических вмешательств. Спаечный процесс может спровоцировать неправильное питание. Лапароскопия при спайках – одна из наиболее действенных процедур.
 Спайки кишечника часто являются причиной проведения операции.
Спайки кишечника часто являются причиной проведения операции.
Еще одна распространенная причина лапароскопии – пересадка кишечника. Она требуется, если пациент столкнулся с такими болезнями, как колит, энтерит и проч. Если кишечник больше не может самостоятельно переваривать еду, требуется операция. Внутренний орган заменяют, чтобы человек мог вести нормальную жизнь.
При язве двенадцатиперстной кишки иногда назначают манипуляцию для выведения отверстия кишечника. Этот тип вмешательства называется колостомой. Экстренная лапароскопия необходима, если происходит перекручивание ножки кисты, разрыв ее оболочек и проч.
Преимущества
По сравнению с большинством других видов оперативного вмешательства лапароскопия снижает риск появления осложнений. Поэтому необходимо использовать ее, если это возможно в конкретно взятом случае. Кроме того, этот тип лечения имеет следующие преимущества:
 Благодаря маленьким надрезам боль после операции отсутствует.
Благодаря маленьким надрезам боль после операции отсутствует.
- меньше потери крови, сведена к минимуму вероятность развития кровотечения;
- поскольку надрезы очень небольшие и здоровые ткани практически не затрагивают, в период восстановления пациент не испытывает такой сильной боли, как после полостной операции;
- реабилитация происходит быстрее;
- снижается вероятность возникновения спаек после операции.
Подготовительный этап
Еще до назначения лапароскопии хирург будет наблюдать за состоянием человека и назначит различные обследования. Для начала используют ультразвуковое исследование или магнитно-резонансную терапию желудочно-кишечного тракта, колоноскопию. Дополнительно берут анализы крови и мочи. У людей в возрасте от 40 лет выше риск сердечно-сосудистых заболеваний, поэтому потребуется сделать ЭКГ.
Лишь после проведения всех исследований врач предлагает пациенту пройти предоперационную терапию. Она заключается в приеме активированного угля и некоторых слабительных препаратов. Они очищают кишечник перед лапароскопией. За 12 часов до вмешательства пациенту нельзя ничего есть или пить. В дальнейшем делают промывание кишечника при помощи клизмы.
Ход операции
Лапароскопия при кисте кишечника или любом другом типе новообразований проводится под общим обезболиванием. При операции пациент ничего не ощущает. Количество разрезов, которые потребуется сделать, врач определяет на основании размеров опухоли, прочих индивидуальных особенностей. Минимальное количество проколов – 2.
 Картинка транслируется на монитор, и врач наблюдает за всем происходящим на экране.
Картинка транслируется на монитор, и врач наблюдает за всем происходящим на экране.
Через надрезы вводят камеру и хирургические инструменты. Увеличенная картинка подается на монитор, и врач наблюдает за всем происходящим на экране. После того, как внутрь подадут углекислый газ, изображение улучшится и можно приступать непосредственно к хирургической процедуре.
С помощью инструментов совершают необходимую манипуляцию (удаление кисты, пересадка части кишечника и проч.), затем разрезы сшивают и накладывают швы.
Реабилитационный период
Само хирургическое вмешательство длится недолго, а вот восстановление после лапароскопии обычно занимает недели и даже месяцы. После завершения действия наркоза человек начинает приходить в себя. Появляется небольшая боль в том месте, где совершали разрезы. Если болевой синдром слишком сильный, то дополнительно назначают обезболивающие средства, хотя этого можно избежать.
В первые часы после процедуры пациент находится под постоянным надзором медиков, чтобы исключить ухудшение состояния. Если оно стабильное, то через некоторое время можно пройтись по палате под присмотром медперсонала.
В зависимости от того, какая причина привела к операции, голодание длится 1 – 2 дня после манипуляции. Чаще всего это связано со спайками, раны от которых быстрее заживают, если в кишечник не поступает пища. Уже на вторые сутки пациент может начать есть.
Конечно, речь идет не о стандартном рационе. Сначала употребляют жидкие блюда, постепенно расширяя ежедневное меню. Нормально есть человек сможет через 5 – 6 дней после лапароскопии. Однако в рационе еще долго должна будет отсутствовать тяжелая, жирная или грубая еда. Врач расскажет о том, что нужно избегать употребления копченых, острых, сладких блюд.
 В рационе должны отсутствовать копченые, острые, сладкие блюда.
В рационе должны отсутствовать копченые, острые, сладкие блюда.
В течение как минимум одной недели нельзя будет совершать физических нагрузок. Речь идет о занятиях спортом и иных упражнениях, которые могут спровоцировать расхождение швов. Проведите это время в постели, избегая любых резких движений.
В большинстве случаев уже через неделю человек возвращается к привычному образу жизни. Его выпишут из медицинского учреждения и дадут рекомендации для дальнейшей реабилитации. Предписано ограничение физической активности на срок 1.5 – 2 месяцев, очищение швов при помощи антисептических растворов. Если швы были саморассасывающимися, то не потребуется дополнительно обращаться в больницу для их снятия. Однако пациенту в любом случае необходимо регулярно посещать врача в период восстановления. Это позволит выявить осложнения или рецидивы заболевания.
Лапароскопия – один из менее болезненных методов хирургического вмешательства. Ее назначают при спайках, кисте, прочих типах новообразований. Поскольку здоровые клетки повреждаются незначительно, человек быстрее восстанавливается и уже через несколько дней может возвращаться к привычному ритму жизни.
https://youtu.be/L5ryieMqKVk
Лапароскопия – современный малоинвазивный метод оперативного вмешательства, отличающийся минимальным повреждением тканей в месте введения хирургического инструмента. Эта процедура проводится как в диагностических, так и в лечебных целях, обладая множеством преимуществ по сравнению с обычными операциями. Лапароскопия кишечника позволяет получить информацию о состоянии органа, провести аппендэктомию, удалить новообразование, изъять образец патологически изменённых тканей для проведения гистологического анализа, устранить спайки.
Что представляет собой лапароскопия
Плоскость операционного стола располагают под наклоном 30˚, чтобы область живота находилась выше головы. Кожа живота обрабатывается средством, уничтожающим патогенную микрофлору. Затем в 3-х –4-х местах троакаром делаются проколы диаметром 5–10 мм.
Эти отверстия используются для введения лапароскопа – прибора, оснащённого видеокамерой и источником света, а также хирургическими инструментами-манипуляторами. В брюшную полость подаётся углекислый газ, позволяющий отделить её стенку от внутренних органов и улучшить видимость кишечника и окружающих его тканей.
Получаемое видеокамерой изображение в увеличенном виде отображается на экране установленного рядом с операционным столом монитора. Благодаря этому, врач может детально рассмотреть поражённую часть органа, визуально контролировать ход операции и все выполняемые манипуляции. После удаления поражённой новообразованием части кишки при необходимости проводится колостомия для создания искусственного свища.
Устранение спаек производится при помощи манипулятора и специальных ножниц. Предотвратить появление спаечного процесса в дальнейшем позволяет применение саморассасывающихся мембран. Также отделить кишку от окружающих тканей можно барьером в виде специального жидкого препарата. Отвод мочи обеспечивается введением в мочевой пузырь силиконового катетера.

Все нюансы перед проведением процедуры обсуждаются с лечащим врачом
По окончании операции углекислый газ из брюшной полости выпускается, на надрезы накладываются швы. Средняя продолжительность лапароскопии составляет 30–90 минут. Этот метод должен проводиться высококвалифицированными специалистами, прошедшими специальную подготовку.
Восстановление организма после лапароскопии в среднем занимает 5 дней, позволяя в более ранние сроки, по сравнению с полостной операцией, возобновить привычный жизненный ритм.
Виды обезболивания при лапароскопии
При проведении операции с диагностической целью обычно используется местная анестезия. Инъекция анестетика позволяет убрать чувствительность болевых рецепторов в области операционного поля. Для блокады нервных окончаний применяются препараты, входящие в группу сложных эфиров (Новокаин, Дикаин) или амидов (Лидокаин, Тримекаин). При лечебном оперативном вмешательстве применяется общий наркоз – погружение пациента в глубокий сон, при котором отключаются чувствительность тела и сознание.
Для поддержания дыхания в трахею вводится интубационная трубка. Более прогрессивной и менее негативно влияющей на организм альтернативой общему наркозу является спинальная анестезия – введение анестетика в область спинномозгового канала, заполненную спинномозговой жидкостью.
Преимущества лапароскопического метода
Лапароскопия является менее травматичным видом оперативного вмешательства, по сравнению с лапаротомией, при проведении которой на стенке брюшной полости делается обширный разрез. Это снижает риск развития таких послеоперационных осложнений, как нагноение раны и появление грыжи.
Кроме того, лапароскопическое обследование и лечение имеют ряд следующих преимуществ:
- отличается меньшим объёмом кровопотери, благодаря применению современных хирургических инструментов, в частности, ультразвукового скальпеля, и прижиганию кровеносных сосудов методом электросварки;
- надрезы на брюшной стенке имеют малые размеры, поэтому раневая поверхность после операции меньше болит, быстрее заживает;
- малая травматичность метода предотвращает образование послеоперационных спаек;
- пациент проводит меньше времени в стационаре, восстановление здоровья и возобновление трудовой активности наступает раньше.

Проведение манипуляции разрешено только после согласия пациента
Подготовительный этап
Перед началом операции пациент проходит ряд обследований: анализы крови и мочи, рентгенологическое исследование, УЗИ, МРТ или КТ органов пищеварения. В возрасте старше 40-ти лет требуется прохождение ЭКГ.
В период подготовки к лапароскопии кишечника больному назначается приём активированного угля в течение 5 дней. На протяжении 12-ти часов до начала операции необходимо воздерживаться от приёма пищи, в том числе нельзя пить воду или напитки.
Для очистки кишечника принимаются слабительные препараты и ставится клизма. В день операции следует принять душ и сбрить волосы в области живота и в паху. Перед началом лапароскопии нужно снять контактные линзы, украшения, съёмные зубные протезы.
Любое оперативное вмешательство связано с определёнными рисками появления осложнений. Поэтому необходимо заранее предупредить врача о наличии аллергии на какие-либо виды лекарственных средств, перенесенных ранее заболеваниях, имеющейся или планируемой беременности.
Противопоказания к проведению лапароскопии
Перед назначением операции хирург должен удостовериться в том, что организм больного может справиться с нагрузками, возникающими при этом методе лечения. Кроме того, существуют состояния, для успешного лечения которых требуется проведение лапаротомии, обеспечивающей открытый доступ к области поражения.
Лапароскопию не проводят в следующих случаях:
- наличие сердечно-сосудистых заболеваний;
- значительная распространённость спаечного процесса;
- в кишечнике имеются свищи;
- нарушена свёртываемость крови;
- развился гнойный перитонит;
- пациент страдает острой формой печёночной недостаточности;
- отмечается аллергия на препараты-анестетики.

Объем манипуляции рассматривается как до, так и во время операции
Как протекает послеоперационный период
После того как пройдёт действие местной или общей анестезии, может появиться умеренная боль в области разрезов. Иногда возникает небольшое раздражение слизистой глотки после применения интубационной трубки. Эти неприятные ощущения обычно полностью проходят на вторые сутки с момента окончания операции. На протяжении первых 4–6 часов больной находится под наблюдением дежурного врача. При отсутствии осложнений разрешается встать и немного пройтись по палате.
При спайках кишечника в первые сутки после лапаротомии рекомендуется голодание для ускорения заживления ран. На второй день можно принимать малые порции жидкой пищи. Вернуться к обычному рациону питания разрешается через 5 суток, тем не менее следует избегать употребления жирной и грубой пищи, копчёного, острого и сладкого. На протяжении недели нельзя заниматься спортом и подвергать организм каким-либо физическим нагрузкам.
Метод лапароскопии широко применяется для диагностики и лечения заболеваний кишечника. Осложнения после этого вида оперативного вмешательства возникают крайне редко. Быстрое восстановление обеспечивает возвращение к трудовой деятельности уже через 7 дней.
Диагностическая лапароскопия – это инвазивный метод исследования органов брюшной полости и малого таза с помощью эндоскопа. Методика позволяет выявить многие заболевания пищеварительного тракта и тазовых органов. По показаниям диагностическая лапароскопия может перейти в лечебную.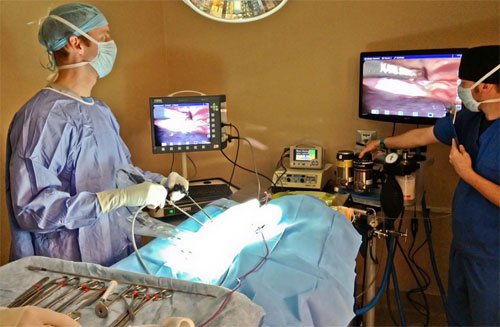
Показания для проведения лапароскопии
Диагностическая лапароскопия применяется в гинекологии, гастроэнтерологии, хирургии и других отраслях медицины. Это инвазивная процедура, предполагающая проникновение в брюшную полость. Лапароскопия не относится к первичным исследованиям и назначается только при наличии предварительного диагноза.
Показания для проведения диагностической лапароскопии:
-
 Острые хирургические заболевания органов брюшной полости с неясной симптоматикой. Показана процедура при подозрении на аппендицит, панкреатит и др.
Острые хирургические заболевания органов брюшной полости с неясной симптоматикой. Показана процедура при подозрении на аппендицит, панкреатит и др. - Диагностика подострых и хронических заболеваний органов брюшной полости и таза. В гинекологии лапароскопия проводится для выявления субсерозной миомы матки, патологии яичников и маточных труб, при эндометриозе и для поиска причин бесплодия. Назначается процедура при подозрении на врожденные пороки. В гастроэнтерологии и абдоминальной хирургии лапароскопия служит для поиска причин желтухи, при подозрении на грыжу, перитонит и др.
- Опухоли брюшной полости и таза. Выявление метастазов при подтвержденном раке.
- Закрытая травма живота при отсутствии достоверных симптомов внутреннего кровотечения и перитонита.
- Асцит. При скоплении жидкости в брюшной полости лапароскопия позволяет выяснить причину и взять материал на исследование.
Лапароскопия имеет большое значение в диагностике гинекологической и хирургической патологии. Зачастую только эта процедура позволяет отличить заболевание тазовых органов от процессов, происходящих в брюшной полости.
Лапароскопия – это завершающий этап обследования пациента. Она применяется в том случае, если иные методы не принесли желаемого результата и не позволили выставить точный диагноз.
Подготовка к проведению лапароскопии
-
 Общеклинические обследования. Назначаются анализы крови и мочи, позволяющие оценить общее состояние больного и выявить сопутствующую патологию. Проводится ЭКГ, УЗИ органов брюшной полости и таза. Показана консультация терапевта, для женщин – гинеколога.
Общеклинические обследования. Назначаются анализы крови и мочи, позволяющие оценить общее состояние больного и выявить сопутствующую патологию. Проводится ЭКГ, УЗИ органов брюшной полости и таза. Показана консультация терапевта, для женщин – гинеколога. - Подготовка зоны проведения процедуры. Рекомендовано удаление волос на передней брюшной стенке.
- Очистительная клизма. Проводится вечером накануне операции и в день ее проведения.
- Коррекция рациона. За 3 дня до лапароскопии нужно исключить газообразующие продукты. Вечером накануне операции нельзя есть (после 18.00), но можно пить воду. Утром в день процедуры нельзя есть и пить.
- Медикаментозная подготовка. Список препаратов зависит от показаний к операции. Практикуется назначение седативных (успокоительных) средств накануне процедуры.
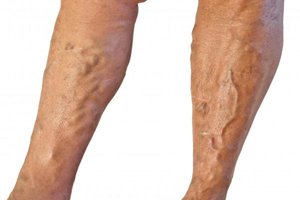 При наличии варикозного расширения вен нижних конечностей пациент должен подготовить компрессионное белье. Эластические чулки надеваются утром в день операции. Такая мера предупреждает развитие тромбозов и тромбоэмболий во время процедуры.
При наличии варикозного расширения вен нижних конечностей пациент должен подготовить компрессионное белье. Эластические чулки надеваются утром в день операции. Такая мера предупреждает развитие тромбозов и тромбоэмболий во время процедуры.
При экстренной лапароскопии подготовка сводится к проведению очистительной клизмы и катетеризации мочевого пузыря.
Техника проведения процедуры
Положение больного: на спине с фиксированными нижними конечностями. Руки расположены на подставках для получения доступа к венам.
Техника выполнения:
- Кожа пациента обрабатывается согласно общим принципам работы с операционным полем.
- Брюшная полость пунктируется троакаром или иглой Вереша. Выбор места прокола зависит от роста и комплекции пациента, наличия рубцов от ранее перенесенных операций.
- В брюшной полости создается пневмоперитонеум. Для этого вводится углекислый газ, аргон или закись азота. Газ поднимает брюшную стенку и расширяет объем полости. Так хирург получает возможность визуально оценить внутренние органы, провести их ревизию и выявить патологию.
- В брюшную полость вводится лапароскоп – металлическая трубка с системой линз. Через лапароскоп врач получает информацию о состоянии органов брюшной полости и таза. К эндоскопу подключается камера и источник света. Это позволяет рассмотреть вывести информацию на экран.
- Введение в брюшную полость инструментов (манипуляторов).
- Проведение необходимых манипуляций на органах брюшной полости и таза. Плановое исследование проводят по секторам справа налево. При экстренной лапароскопии порядок может быть изменен.
- Завершение обследования, извлечение инструмента, удаление газа, ушивание раны.
- Наложение асептической повязки.
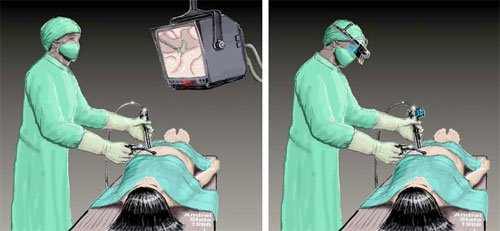
Диагностическая лапароскопия проводится под местной или общей анестезией. Выбор метода зависит от состояния больного и предполагаемой патологии.
Органы брюшной полости, которые видны при лапароскопии:
- большой сальник;
- диафрагма;
- печень и желчный пузырь;
- желудок;
- селезенка;
- петли кишечника.
Для осмотра органов таза больного переводят в положение Тренделенбурга с наклоном стола на 25°. Кишечник при этом смещается вверх, и тазовые органы становятся доступными для осмотра:
- матка;
- яичники;
- маточные трубы;
- мочевой пузырь.
Интерпретация результатов проводится врачом. Данные, полученные при лапароскопии, используются для выставления диагноза и определения тактики ведения больного.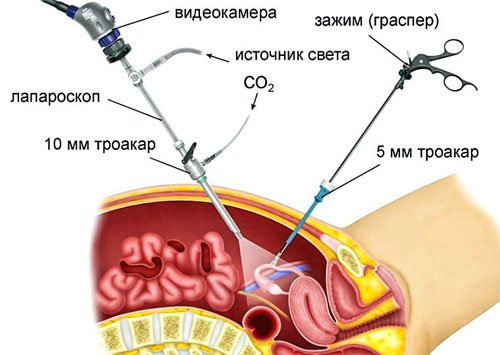
Осложнения процедуры
В ходе лапароскопии и после ее завершения могут возникнуть такие осложнения:
-
 нежелательные реакции на обезболивающие препараты;
нежелательные реакции на обезболивающие препараты; - связанные с наложением пневмоперитонеума: эмфизема подкожная, брюшной полости и средостения, повреждение сосудов с развитием газовой эмболии;
- перфорация иглой полых органов (чаще страдают петли кишечника);
- повреждение сосудов брюшной полости и таза с кровотечением;
- нарушение работы сердечно-сосудистой системы, ведущие к инфаркту миокарда, инсульту головного мозга.
При развитии тяжелых осложнений проводится лапаротомия – полостная операция. Возникшие состояния устраняются оперативным путем.
Противопоказания
Абсолютным противопоказанием к процедуре является агонизирующее состояние больного. В остальных ситуациях допускается выполнение лапароскопии, но хирург должен взвесить все за и против. В ряде случаев операция утяжеляет состояние пациента.
Относительные противопоказания:
- Заболевания органов сердечно-сосудистой и дыхательной системы в стадии декомпенсации.
- Острое нарушение мозгового кровообращения.
- Коматозное состояние.
- Тяжелая патология системы гемостаза.
- Почечная и печеночная недостаточность.
- Состояния, при которых недопустимо положение Тренделенбурга – для лапароскопии в гинекологии. Это могут быть последствия травм и сосудистых заболеваний головного мозга.
- Разлитой перитонит.
- Беременность на сроке более 16 недель.
- Выраженный спаечный процесс после перенесенных операций.
- Ожирение III-IV степени. Технически сложно провести лапароскопию при выраженной подкожно-жировой клетчатке.
Не проводится плановая лапароскопия на фоне острого инфекционного заболевания. Процедура выполняется спустя 2 недели после полного выздоровления.
